Можно ли йод при гипотиреозе?
В России симптомы заболеваний щитовидной железы наблюдаются у 50% жителей страны, количество людей с патологиями этого органа неуклонно растет. Эндокринологи стремятся замедлить бурный рост, но пока безуспешно. Россияне с заболеваниями щитовидной железы приходят к эндокринологам реже разве что диабетиков. Накануне Всемирного дня щитовидной железы (25 мая) «МИР 24» узнал, чем опасен дефицит йода в организме, почему важен уровень гормона ТТГ и как понять, что пришло время посетить эндокринолога.
Щитовидная железа расположена на передней поверхности шеи и имеет форму бабочки. Она вырабатывает гормоны, которые регулируют потребление кислорода тканями организма, отвечают за нормальную работу иммунной системы, синтезируют витамины и регулируют обмен веществ. По сути, они участвуют практически во всех жизненно важных процессах организма.
Содержание
- При чем тут йод?
- Что еще включает диагностика?
- Основные причины развития заболеваний щитовидной железы:
- На нарушение функции щитовидной железы обычно указывают:
- Рекомендации по рациону при гипертиреозе
- L-карнитин
- Живучка
- Витамин B12
- Селен
- Лимонный бальзам
- Эфирные масла лаванды и сандалового дерева
- Глюкоманнан
- Вывод
- Отвечаем на вопросы в комментариях
- Отказ от ответственности
- Ссылки на исследования
При чем тут йод?
Так как строительным материалом для этих гормонов служит йод, большинство заболеваний щитовидной железы связано с дефицитом этого микроэлемента. Если его не хватает, у организма снижается иммунитет, замедляется обмен веществ, увеличивается вес и страдает нервная система. В некоторых случаях избавиться от йододефицита можно самостоятельно. Для этого необходимо включить в ежедневный рацион продукты, богатые йодом (он содержится во многих морепродуктах, йодированной соли).
Понять, что с вашей щитовидной железой что-то не так, в некоторых ситуациях можно самостоятельно. На патологии обычно указывает увеличение размеров железы или наличие очаговых образований («узлов»). Определить их можно по припухлости или уплотнениям на передней поверхности шеи. Обратите внимание, не беспокоит ли вас ощущение кома в горле, нет ли дискомфорта при глотании.
Иногда патологии щитовидки можно определить и без УЗИ, однако увидеть структуру тканей железы и определить ее объем может только врач. Также лишь специалист может сказать, нет ли в функциональном состоянии железы каких-либо изменений (гормональных снижений или повышений).
Практически все признаки заболеваний щитовидной железы крайне неспецифичны, поэтому разобраться в характере симптомов, грамотной диагностике и правильном лечении может только врач-эндокринолог.
Для исключения дисфункции щитовидной железы специалисты обычно проверяют уровень ТТГ (тиреоторопного гормона, который стимулирует работу щитовидной железы). Отклонением от нормы считаются снижение (гипотиреоз) и повышение (гипертиреоз) функции органа.
Гипертиреоз не считается патологией только у беременных женщин. Дело в том, что собственная щитовидная железа у ребенка начинает функционировать лишь с 10-12 недели беременности. За счет повышенной активности щитовидной железы организм матери помогает полностью обеспечить плод тиреоидными гормонами. Однако у женщин детородного возраста довольно часто встречаются патологии щитовидной железы. Считается, что они могут влиять на течение, исход беременности и состояние новорожденного, но при своевременном выявлении и коррекции врачи не оценивают их как противопоказание к планированию и течению беременности.
Вообще риску развития заболеваний щитовидной железы женщины подвержены больше, чем мужчины.
В России заболевания щитовидной железы у женщин встречаются в 10-17 раз чаще, чем у мужчин. При этом у мужчин они обычно протекают тяжелее, чем у женщин.
Что еще включает диагностика?
При выявлении узлов щитовидной железы применяется дополнительный, но очень важный метод исследования – тонкоигольная биопсия. Она предполагает анализ клеток из узла с целью исключить опухолевые образования щитовидной железы.
Применяется и компьютерная, а также магнитно-резонансная томография. Необходимость в ней возникает при подозрении на загрудинное расположение щитовидной железы, а также для оценки распространенности злокачественных опухолей.
В целом использование этих методов необходимо только в особых случаях, когда недостаточно более дешевого и весьма информативного УЗИ.
Основные причины развития заболеваний щитовидной железы:
— недостаток йода в пище и воде;
— наследственность (наличие заболеваний щитовидной железы у кровных родственников);
— воздействие неблагоприятных экологических факторов, облучение головы и шеи;
— аутоиммунные заболевания.
На нарушение функции щитовидной железы обычно указывают:
Смерть не помеха
— раздражительность, плаксивость, нервозность, нарушения сна;
— быстрая утомляемость, сонливость;
— тремор пальцев рук;
— появление отеков, увеличение массы тела;
— активное выпадение волос, повышенная ломкость ногтей;
— появление сухости кожи или, наоборот, выраженная потливость;
— увеличение глазных яблок (экзофтальм), отечность глаз;
— сердцебиение, нарушения ритма сердца, повышение артериального давления.
Главное, что должен решить врач-эндокринолог, к которому вы придете на прием, – быстро поставить правильный диагноз, исключить злокачественный процесс и назначить эффективное лечение, если оно необходимо. Практически все заболевания щитовидной железы полностью излечимы, если эндокринолог своевременно сообщил вам о них.
За помощь в подготовке материала благодарим кандидата медицинских наук, врача-эндокринолога, руководителя Центра диагностики и лечения сахарного диабета Клинико-диагностического центра МЕДСИ на Белорусской Екатерину Ерохину.





На вопросы читателей «Слободы» отвечала областной эндокринолог, заведующая эндокринологическим отделением Тульской областной больницы Светлана Александровна Прилепа.
УБИРАЕМ УЗЛЫ
У меня узловой зоб на щитовидной железе. Можно ли мне пить таблетки «Йодомарин»? Мария Степановна, 65 лет.
— Надо знать, какой у вас узел. Если с наклонностью к опухолеобразованию, то прием йода может нанести вред. Йод мы прописываем нашим пациентам только после тщательного обследования, и, в основном, до 50 лет. После 50 лет йод нужно принимать очень осторожно.
У меня обнаружены три узла на щитовидке. Чем это опасно и что мне нужно делать? Нина Алексеевна.
— Узловой зоб сейчас очень часто встречается, особенно у женщин после 40 лет. К узлам мы относимся как к любой другой опухоли. Мы должны узнать, что это за узел, из каких клеток он состоит, каковы его размеры. Вам обязательно нужно обследоваться у эндокринолога.
Мне поставили диагноз «подострый териодит». Назначили лечение преднизолоном. Верно ли это? Валентина Николаевна, 43 года.
— Преднизолон — основное лекарство при подостром териодите. Доказано: чем раньше начнешь лечение, тем лучше эффект.
— Я боюсь сильно поправиться от таблеток…
— Поправляются не от лекарств, а от еды. Сам преднизолон на вес не влияет, но у некоторых людей он увеличивает аппетит. Если вы на время приема преднизолона исключите сладкое, мучное и жирное, вы не поправитесь. Сделайте ставку на каши, фрукты и овощи (супы, борщи, винегреты, салаты), а также на отварные мясо и рыбу. И обязательно наблюдайтесь у своего лечащего эндокринолога.
У меня уже 20 лет узловой нетоксичный зоб 1-й степени. Когда нужно делать пункцию? Надежда Никитична.
— Есть три показания к пункционной биопсии: если узел имеет размер 1 см и более, если на УЗИ видно, что узел имеет подозрительную структуру, и если узел стал внезапно расти.
— В 2002 году мне уже делали пункцию, написали «коллоидный зоб»…
— Это самый безобидный, в вашем случае, диагноз. Сделайте УЗИ. Если за прошедшие пять лет узел увеличился, пункцию нужно будет повторить.
ВЫБИРАЕМ ГОРМОНЫ
Мне для снижения веса и восстановления обмена веществ показана гормонозаместительная терапия. Но у меня хронический пиелонефрит, мочекаменная болезнь и коксартроз 3-й степени. Можно ли мне пить гормоны? Татьяна Анатольевна.
— Прежде чем назначать гормоны, необходимо проверить ваш обмен веществ — каких гормонов у вас не хватает. Вообще гормонозаместительную терапию применяют гинекологи, когда женщина вступает в климакс. Тогда в организме снижаются обменные процессы и женщины поправляются. Обратитесь на прием к эндокринологу, скажите, что вас волнует избыточная масса тела, и врач назначит вам обследование.
В последнее время у меня часто бывают перепады настроения, слабость. Говорят, что это может быть связано с гормонами… Ирина, 33 года.
— Такие симптомы может испытывать любой человек, особенно в осенне-зимний период.
— Но у меня он уж очень затянулся, уже полгода. Я ходила на консультации к психологу, невропатологу.
— Тогда обязательно покажитесь эндокринологу.
У меня диффузный токсический зоб 2-й степени. Вылечивается ли он или нужно делать операцию?
— Диффузный токсический зоб лечится и без операции, лекарственными препаратами, но в некоторых случаях рекомендуется оперативное лечение.
— А еще я пью настойки корня белой лапчатки или грецких орехов на водке (на 50 г корня 0,5 спирта). Это правильно?
— Не советую. Спиртовая настойка действует на печень, а она и так страдает при заболевании щитовидной железы. А при наслаивании спиртного может развиться гепатит.
ИНСУЛИН НЕ ВРАГ, А ДРУГ
Я болею сахарным диабетом уже 12 лет. Сахар поднимается до 16 единиц, ниже 11-12 не опускается вообще. На инсулин переходить боюсь, что мне делать? Раиса Николаевна, 66 лет.
— Многие боятся переходить на инсулин, боятся, что придется регулярно делать себе уколы. Но в лечении диабета самое главное — добиться нормальных показателей сахара крови. Если же сахар будет высоким, будут прогрессировать осложнения. И поэтому если таблетки не действуют, надо переходит на инсулин. Доказано, что спустя 5-6 лет стажа диабета надо решать вопрос об инсулинотерапии. Тем самым вы продлите жизнь своим клеткам, выпускающим инсулин. Убедите себя, что инсулин не враг, а друг. Тем более что таблетки — химическая нагрузка на организм.
ПРО ПОТЛИВОСТЬ И ВОЛОСАТОСТЬ
Почему полные люди так сильно потеют? Я вешу 125 кг и буквально обливаюсь потом! Михаил Игоревич, Тула.
— У полных людей в жировой ткани нарушается обмен половых гормонов. Также происходит нарушение функции вегетативной нервной системы — отсюда и избыточное потоотделение. В первую очередь вам нужно худеть.
У меня волоски над верхней губой и на подбородке. Что мне делать? Мария Петровна, 61 год.
— Рост волос может быть связан просто с гормональной перестройкой организма при климаксе, это может быть национальной особенностью, а может говорить и об эндокринном заболевании. Вам обязательно нужно показаться врачу-эндокринологу.
У внучки между бровями появились волосы. Обидно, девочка симпатичная, всего 17 лет. Что бы вы посоветовали? Алиса Степановна.
— Если у человека эндокринные сдвиги, обычно волосы появляются везде — на лице, на груди, на животе и даже между лопатками. Скорее всего, это такая косметическая особенность.
ПРОВЕРЬ ЩИТОВИДКУ!
Эти симптомы указывают на то, что у человека проблемы с щитовидной железой:
- учащенное сердцебиение,
- отдышка,
- повышенная потливость,
- раздражительность.
- Человек начинает худеть, несмотря на то, что он ест много и с аппетитом.
- Кажется, что шея стала более толстой, на ней появились признаки опухоли.
- Ощущение засоренности в глазах, слезотечение на ветру или ярком солнце.
- Глаза становятся более крупными, выпуклыми или один глаз становится больше другого.
- При снижении функции щитовидки: редкий пульс, сухая кожа, нарастание массы тела, сонливость, плохая память.
ЦИФРЫ И ФАКТЫ
Объем щитовидной железы составляет 18 см3 для женщин, 25 см3 для мужчин.
При ощупывании каждая из долей щитовидной железы по объему равна первой фаланге большого пальца на руке обследуемого.
Больше всего потовых желез находится на ладонях и подошвах — свыше 400 на 1 см2, а также в области лба — около 300 на 1 см2.
80% женщин в мире после 40 лет имеют узловой зоб в щитовидной железе.
ВАЖНО
Ни в коем случае нельзя добавлять в пищу йод из пузырьков для наружного применения. В одной капле такого йода содержится недельный запас йода, необходимого для человека. Передозировка йода опасна.
ИЗ ДОСЬЕ «СЛОБОДЫ»
Светлана Александровна ПРИЛЕПА
Родилась 31 августа 1965 г. в Красноярском крае.
Окончила Рязанский мединститут, «лечебное дело».
В Туле живет и работает с 1992 года.
Любимое место в Туле: Ясная Поляна.
Семья: муж Сергей Николаевич (хирург-онколог), дочь Мария (12 лет), сын Иван (5 лет).
Увлечения: кулинария, путешествия.
Фирменное блюдо: грибной жульен.
ЗАПИШИТЕ АДРЕСОК
Светлана Прилепа принимает в Клинико-Диагностическом центре (Тула, ул. Ф. Энгельса, 58, тел. для записи в регистратуре 31-90-55) по вторникам с 13.00. По направлению врача прием бесплатный.
Гипертиреоз представляет собой состояние, при котором в человеческом организме вырабатывается чрезмерно большое количество гормонов щитовидной железы. Подобное состояние также называется повышенной активностью щитовидной железы. В таком случае нарушается работа данной железы, отвечающей за генерацию ряда жизненно важных гормонов.
Нередко гипертиреоз путают с гипотиреозом, однако второе состояние подразумевает чрезмерно низкий уровень активности щитовидной железы. В связи с этим лечение этих двух состояний существенно отличается друг от друга.
Самыми распространенными причинами возникновения гипертиреоза являются болезнь Грейвса, рак горла, а также чрезмерное количество йода в организме, но в некоторых случаях причиной развития данного состояния могут стать и другие болезни.
Если диагностирована повышенная активность щитовидной железы, то она сопровождается такими симптомами как:
![]() нарушение сердцебиения;
нарушение сердцебиения;
![]() повышенный уровень кровяного давления;
повышенный уровень кровяного давления;
![]() стремительное снижение веса;
стремительное снижение веса;
![]() повышенный аппетит;
повышенный аппетит;
![]() нарушение менструального цикла;
нарушение менструального цикла;
![]() повышенная утомляемость;
повышенная утомляемость;
![]() ухудшение качества волос;
ухудшение качества волос;
повышенное потоотделение;
нарушение работы ЖКТ;
тремор;
повышенная раздражительность;
нарушение сна.
Помимо всего вышеуказанного, данное состояние может стать причиной увеличения размеров щитовидной железы.
Для лечения этого состояния принято использовать антитиреоидные препараты, позволяющие существенно сократить генерацию гормонов щитовидной железы. Но при отсутствии реакции организма на данный тип препаратов врачи используют радиоактивный йод, а в крайне редких случаях прибегают к удалению железы хирургическим путем.
В некоторых случаях лечение антитиреоидными препаратами можно совмещать с натуральными пищевыми добавками, позволяющими устранить некоторые симптомы гипертиреоза. Однако перед началом использования добавок следует проконсультироваться с лечащим врачом.
Рекомендации по рациону при гипертиреозе
Одним из самых действенных способов лечения гипертиреоза является соблюдение сбалансированной диеты, которая в большинстве случаев назначается лечащим врачом. Чаще всего подобная диета подразумевает употребление продуктов с наименьшим содержанием йода. В рамках этой диеты рекомендуется полностью исключить из рациона:
морепродукты;
йодированную соль;
говядину и мясо птицы;
молочные продукты;
зерновые и мучные продукты;
яйца.
Также данная диета подразумевает исключение соевых продуктов, так как в соответствии с результатами исследований, проводимых в 2006-ом году, соя способна стимулировать работу щитовидной железы.
Помимо всего вышеуказанного, при лечении гипертиреоза врачи рекомендуют исключить пищевые добавки, в составе которых содержится йод. Важно отметить, что йод может содержаться во всех растительных добавках, несмотря на отсутствие данного элемента в указанном на этикетке составе.
Специалисты утверждают, что при лечении гипертиреоза важно соблюдение баланса йода. В связи с этим перед началом лечения данного состояния рекомендуется обратиться к врачу, который назначит добавки и укажет рекомендуемый объем употребления йода индивидуально.
L-карнитин
L-карнитин представляет собой натуральную добавку, которую врачи рекомендуют использовать для лечения последствий гипертиреоза. Стоит отметить, что данное вещество может производиться человеческим организмом самостоятельно при переработке аминокислот. В большинстве случаев L-карнитин используется в качестве добавки для снижения веса. При этом главными источниками L-карнитина являются мясо, молочные продукты и рыба.
В связи с тем, что данная добавка позволяет предотвратить попадание гормонов, производимых щитовидной железой, в некоторые клетки, ее употребление позволяет устранить большинство симптомов гипертиреоза, включая нарушение сердцебиения и тремор.
Несмотря на подобные эффекты, ученые не смогли доказать, что L-карнитин можно использовать в качестве самостоятельного средства для лечения повышенной активности щитовидной железы.
Живучка
Живучка, которая также известна как Bugleweed или Ajuga, представляет собой растение, которое на протяжении многих сотен лет использовалось как средство для лечения заболеваний легких и сердца.
Согласно результатам некоторых следований, добавки этого растения считаются тиреодепрессантами, позволяющими снижать уровень активности щитовидной железы.
В связи с тем, что эффективность данного растения не была доказана, перед включением соответствующей добавки в рацион следует обратиться к лечащему врачу, который назначит дозу и частоту приема.
Витамин B12
В большинстве случаев повышенная активность щитовидной железы сопровождается дефицитом витамина B12, что является причиной повышенной утомляемости и частых головокружений. Таким образом, включение в рацион данного витамина позволит избавиться от некоторых симптомов гипертиреоза. Однако стоит обратить внимание на то, что добавки витамина B12 не могут использоваться как самостоятельное средство для лечения этого состояния.
Несмотря на то, что витамин B-12 продается во всех аптеках без рецепта, перед началом его использования рекомендуется проконсультироваться с врачом.
Селен
Согласно результатам некоторых исследований, добавки селена могут использоваться в качестве средства для устранения некоторых симптомов гипертиреоза. Основными источниками этого минерала являются орехи, злаки, рыба и говядина.
Одной из наиболее распространенных причин развития повышенной активности щитовидной железы является болезнь Грейвса, для лечения которой часто используют селен. Однако стоит помнить, что далеко не все лица с гипертиреозом могут иметь данное заболевание.
При этом часть исследований демонстрирует, что селен не может быть использован для эффективного лечения гипертиреоза. Более того, данный минерал способен взаимодействовать с другими лекарственными препаратами, что может стать причиной возникновения побочных эффектов. В связи с этим перед включением в рацион селена следует проконсультироваться с лечащим врачом.
Лимонный бальзам
Лимонный бальзам представляет собой растение, являющееся родственником мяты, которое часто используется для лечения болезни Грейвса. Причиной подобного применения является то, что данное растение способно снижать уровень тиреотропного гормона.
Употреблять лимонный бальзам можно в виде пищевой добавки или чая, что позволит устранить стресс, который является одним из основных симптомов гипертиреоза.
Однако, несмотря на все вышеуказанные полезные свойства лимонного бальзама, его эффективность в лечении повышенной активности щитовидной железы не была доказана.
Эфирные масла лаванды и сандалового дерева
Эфирные масла лаванды и сандалового дерева могут использовать для устранения некоторых симптомов повышенной активности щитовидной железы, а именно для устранения чувства беспокойства. Подобный эффект эфирных масел также позволяет понизить уровень раздражительности и избавить от бессонницы, которые также относятся к числу симптомов гипертиреоза.
Однако, несмотря на это, эфирные масла не могут использоваться в качестве самостоятельного средства для лечения этого состояния.
Глюкоманнан
Глюкоманнан представляет собой пищевую клетчатку, которая продается преимущественно в виде капсул, порошков и таблеток. Данная добавка производится из корня конжака.
Проведенное в 2007-ом году исследование продемонстрировало, что глюкоманнан способен снижать уровень гормонов, генерируемых щитовидной железой. Однако для подтверждения эффективности данной добавки ученым необходимо провести ряд дополнительных исследований.
Вывод
Гипертиреоз представляет собой повышенную активность щитовидной железы, для лечения которой требуется профессиональное вмешательство медицинского работника.
Несмотря на то, что существует много добавок, позволяющих устранить симптомы этого состояния, ни одна из них не может использоваться в качестве самостоятельного средства для лечения щитовидной железы. Поэтому их прием может осуществляться исключительно вместе с назначенными врачом лекарственными препаратами.
Помимо пищевых добавок, ускорить процесс лечения гипертиреоза могут сбалансированное питание, регулярное выполнение физических упражнений и управление уровнем стресса.
Отвечаем на вопросы в комментариях
Отказ от ответственности
Содержание данного блога не имеет никакого отношения к составлению диагнозов, проведению лечебных процедур или получения врачебных советов. Все статьи и публикации размещены исключительно в информационных целях и для общего изучения. При плохом самочувствии или подозрении на какие-либо симптомы немедленно обращайтесь к врачу и получите квалифицированную медицинскую помощь. Представленная в данном блоге информация не может служить заменой врачебной консультации. Любые пункты описания каждого товара, которые вы можете встретить в статьях и публикациях, не носят подтверждающий лечебный характер, поэтому не могут служить основанием для составления диагноза или лечения различных заболеваний.
Ссылки на исследования
4. Iron deficiency. (n.d.).
thyroid.org/iodine-deficiency/
7. Low iodine diet. (n.d.).
thyroid.org/low-iodine-diet/
8. Marinò M, et al. (2017). Selenium in the treatment of thyroid diseases. DOI:
10.1159/000456660
11. Overactive thyroid: Overview. (2018).
ncbi.nlm.nih.gov/pubmedhealth/PMH0072664/
12. Pekala J, et al. (2011). L-carnitine — metabolic functions and meaning in humans life. DOI:
10.2174/138920011796504536
Клинический синдром, вызванный дефицитом тироксина (T4) и последующим недостаточным воздействием трийодтиронина (T3) в клетках организма, что приводит к тотальному замедлению метаболических процессов и развитию интерстициального отека, в результате отложения фибронектина и гидрофильных гликозаминогликанов в подкожной клетчатке, мышцах и в других тканях.
Различают следующие виды гипотиреоза:
1) первичный — в результате повреждения щитовидной железы; причины: хронический аутоиммунный тиреоидит (чаще всего тиреоидит Хашимото); другие виды тиреоидитов; тотальная или субтотальная тиреоидэктомия (возможно развитие аутоиммунного процесса, повреждающего оставшуюся паренхиму щитовидной железы); лечение 131I; облучение шейной области; избыточное потребление йода, в том числе при применении амиодарона и йодсодержащих рентгеноконтрастных ЛС (инактивация тиреопероксидазы из-за избытка йода, называемая эффектом Вольфа-Чайкова, эффект временный, и функция щитовидной железы обычно быстро восстанавливается; но если так называемый «феномен побега» от эффекта Вольфа-Чайкова не возникает, то развивается гипотиреоз); передозировка тиреостатических ЛС (временный, обратимый гипотиреоз, проходит при отмене ЛС); прием соединений лития (блокада секреции T4 и T3), нитропруссида натрия, фенитоина, некоторых ингибиторов тирозинкиназ (сунитиниб, сорафениб) или α-интерферона; значительный дефицит йода в окружающей среде или длительная экспозиция струмогенными веществами, угнетающими накопление йода в щитовидной железе (напр., перхлораты, тиоцианаты, нитраты); врожденный гипотиреоз;
2) вторичный — вследствие дефицита или отсутствия секреции ТТГ, вследствие снижения функции гипофиза (новообразование области турецкого седла, воспалительные или инфильтративные заболевания, повреждение: сосудистого генеза, травматическое или ятрогенное — облучение, нейрохирургические операции);
3) третичный — вследствие отсутствия или дефицита тиролиберина (ТРГ ), вызванного повреждением гипоталамуса (новообразование, воспалительно-инфильтративные заболевания ), либо в результате нарушения целостности ножки гипофиза.
КЛИНИЧЕСКАЯ КАРТИНА И ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ наверх
При вторичном и третичном гипотиреозе клинические симптомы обычно выражены слабее, чем при первичном гипотиреозе, но могут появляться признаки недостаточности других эндокринных желез (следует обращать внимание на симптомы недостаточности коры надпочечников), симптомы несахарного диабета или другие признаки, непосредственно связанные с гипопитуитаризмом. Гипотиреоз может также выступать частью синдромов полигландулярной недостаточности аутоиммунного генеза →разд. 12.2.1.
Субклинический гипотиреоз
Типичные симптомы не выявляются, но могут присутствовать подавленное настроение, депрессия, а при проведении дополнительных исследований — увеличение концентрации общего холестерина и фракции ЛПНП в плазме. Если вместе с увеличением концентрации ТТГ увеличивается концентрация антител к тиреопероксидазе (АТ-ТПО) — риск развития манифестного гипотиреоза возрастает в 2 раза.
Манифестный гипотиреоз
1. Общие симптомы: увеличение массы тела, слабость, усталость и уменьшение толерантности к физической нагрузке, сонливость, общая заторможенность (психомоторная и речевая), чувство холода, зябкость.
2. Кожные изменения: кожа сухая, холодная, бледная, с желтоватым оттенком, уменьшенное потоотделение, гиперкератоз, напр. на локтях; отек подкожной клетчатки (т. н. слизистый отек), что проявляется грубыми чертами лица, характерным отеком век и рук; сухие, ломкие и истонченные волосы, иногда выпадение бровей.
3. Изменения сердечно-сосудистой системы: брадикардия, уменьшение наполнения пульса, снижение звучности тонов сердца; увеличение тени сердца; артериальная гипотензия, реже гипертензия.
4. Изменения дыхательной системы: хриплый, сиплый голос (утолщение голосовых связок, увеличение языка); уменьшение глубины и частоты дыхания; признаки воспаления верхних дыхательных путей или, в тяжелых случаях, симптомы дыхательной недостаточности.
5. Изменения ЖКТ: хронический запор, в тяжелых случаях непроходимость кишечника; асцит (на поздних стадиях заболевания; обычно тогда выпот выявляют также в перикарде и плевральной полости).
6. Изменения мочевыделительной системы: снижение экскреции воды (нарушение клубочковой фильтрации является существенной проблемой в связи с риском развития водной интоксикации); если явная отечность отсутствует, то эти нарушения считаются незначительными.
7. Изменения нервной системы: мононейропатии (напр., карпальный туннельный синдром), парестезии, снижение рефлексов, иногда снижение слуха.
8. Изменения опорно-двигательной системы: снижение мышечной силы и легкая утомляемость, брадикинезия, мышечные судороги, боли в мышцах; отеки суставов, особенно коленных (утолщение синовиальной оболочки и выпот).
9. Изменения репродуктивной системы: у женщин нарушения менструального цикла (полименорея, обильные менструальные выделения), бесплодие, выкидыши; у мужчин ослабление либидо и иногда нарушения эрекции.
10. Психические нарушения: уменьшение способности концентрации внимания, нарушение памяти, субклиническая или манифестная депрессия, эмоциональная лабильность, иногда симптомы биполярного аффективного расстройства или параноидного психоза; в крайних случаях деменция и кома.
Микседематозная кома
Угрожающее жизни состояние, возникающее при отсутствии лечения крайне тяжелого гипотиреоза (кома при наличии слизистого отека — микседематозная кома); может быть спровоцировано сопутствующим заболеванием, напр., системной инфекцией. Возникает гипотермия (<30 °C, даже вплоть до 24 °C), выраженная синусовая брадикардия, гипотензия, гипоксемия с гиперкапнией (вызванная гиповентиляцией), респираторный ацидоз, гипогликемия, гипонатриемия с симптомами водной интоксикации, отеки, деменция или кома, а также шок. Мышечный тонус снижен (но возможно возникновение судорог); сухожильные рефлексы снижены. Могут проявляться симптомы сопутствующих заболеваний, напр., пневмонии или других инфекций, острого инфаркта миокарда, желудочно-кишечного кровотечения, которые явились причиной развития коматозного состояния; провоцирующим фактором может быть также прием некоторых лекарственных препаратов (напр., амиодарона, лития, барбитуратов).
ДИАГНОСТИКАнаверх
Дополнительные методы исследования
1. Гормональные исследования:
1) концентрация ТТГ в сыворотке — повышена при первичном гипотиреозе (основной критерий), снижена при вторичном и третичном;
2) низкая концентрации свободного T4 (FT4) в сыворотке;
3) концентрация свободного T3 (FT3) в сыворотке — довольно часто в пределах нормы, иногда снижена;
4) концентрация ТТГ в сыворотке при проведении теста с ТРГ (проводится редко): при первичном гипотиреозе — чрезмерная секреция ТТГ, при вторичном — отсутствие существенного повышения ТТГ, при третичном — умеренное и отсроченное повышение.
2. Другие лабораторные исследования:
1) увеличенная концентрация антитиреоидных антител (преимущественно АТ-ТПО) при развитии аутоиммунного тиреоидита;
2) увеличение концентраций общего холестерина и ЛПНП, а также триглицеридов;
3) анемия;
4) иногда гипонатриемия и небольшая гиперкальциемия.
3. Визуализирующие методы исследования: УЗИ щитовидной железы — картина зависит от причины гипотиреоза (железа может быть уменьшенной, нормальных размеров или увеличенной, с неоднородной эхогенностью, либо выявляются очаги с измененной акустической плотностью); УЗИ органов брюшной полости — на поздних стадиях заболевания выпот в брюшной полости; РГ грудной клетки — на поздних стадиях заболевания выпот в плевральной полости, увеличение тени сердца; эхокардиография — на поздних стадиях заболевания выпот в сердечной сумке, расширение полости левого желудочка, снижение фракции выброса (снижение сократительной функции); сцинтиграфия щитовидной железы — поглощение йода снижено либо в пределах нормы.
4. ЭКГ: синусовая брадикардия, низкий вольтаж зубцов, особенно желудочковых комплексов, уплощение либо инверсия зубцов T, удлинение интервала PQ, редко полная АВ-блокада, удлинение интервала QT.
Диагностические критерии
1. Первичный гипотиреоз:
1) манифестный — снижение концентрации FT4 и увеличение концентрации ТТГ в сыворотке;
2) субклинический — нормальная концентрация FT4 в сыворотке (часто близко к нижней границе нормы) и нормальная концентрация FT3, а также увеличенная концентрация ТТГ.
2. Вторичный или третичный гипотиреоз: уменьшение концентрации FT4 в сыворотке и нормальная либо сниженная концентрация ТТГ.
3. Микседематозная кома: концентрация FT4 низкая, а концентрация ТТГ обычно значительно повышена — диагноз устанавливается главным образом по наличию объективных признаков и при исключении других возможных причин возникновения комы.
Дифференциальная диагностика
Алгоритм диагностики различных видов гипотиреоза →рис. 9.1-1. В дифференцировании причин первичного гипотиреоза полезной является информация о наличии болезней щитовидной железы в семье, воздействии избытка йода или струмогенных химических соединений, недавних родах, приеме тиреостатических препаратов, о перенесенной операции на щитовидной железе или лечении 131I, а также об облучении шейной области даже несколько лет тому назад. В случае гипотиреоза аутоиммунного генеза может проявиться недостаточность других эндокринных желез. Соответственно при вторичном гипотиреозе старайтесь диагностировать сопутствующий гипокортицизм еще перед началом заместительной терапии. Наличие отеков, выпота в полостях тела, гиперхолестеринемии или анемии требует дифференцирования с нефротическим синдромом, мегалобластной анемией и сердечной недостаточностью.
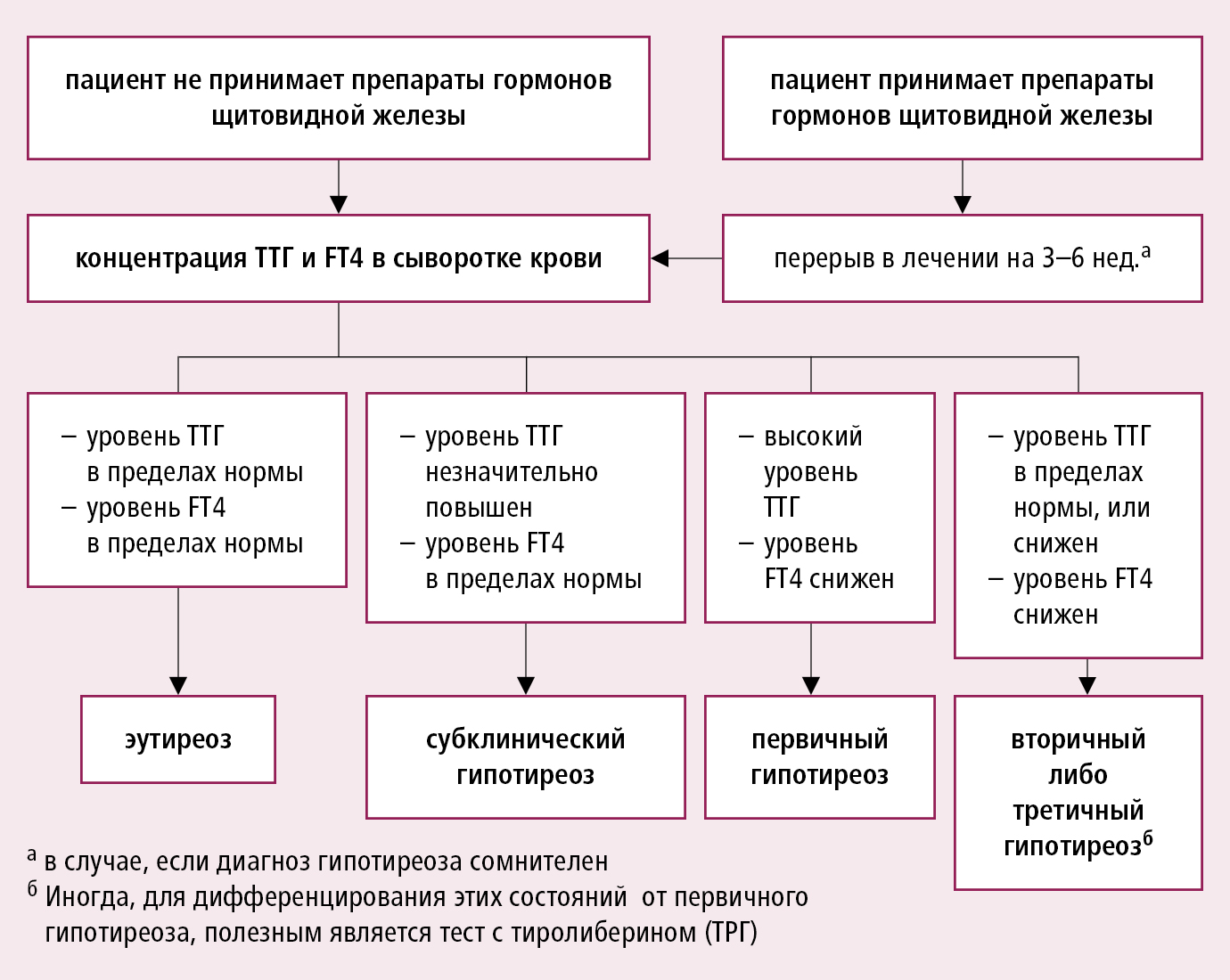
Рисунок 9.1-1. Алгоритм диагностики гипотиреоза согласно значениям ТТГ и FT4
В периоде реконвалесценции тяжелых заболеваний, не связанных со щитовидной железой, концентрация ТТГ может превышать референсные значения, но не выше 20 мМЕ/л, а заместительная терапия обычно не требуется. Изначально у этих больных (в тяжелом общем состоянии, особенно при лечении дофамином и/или глюкокортикостероидами) наблюдается низкая концентрация ТТГ и низкая концентрация FT4. Учитывая нарушения в результатах исследования гормонов системы гипофиз-щитовидная железа у госпитализированных больных в тяжелом состоянии, исследования функции щитовидной железы следует выполнять исключительно тогда, когда появляются симптомы, свидетельствующие о нарушениях ее функции.
Клинические симптомы гипотиреоза могут также возникнуть при периферической резистентности к гормонам щитовидной железы (ГЩЖ) или нарушении транспорта ГЩЖ, несмотря на нормальное, и даже повышенное, производство этих гормонов.
ЛЕЧЕНИЕ наверх
Манифестный гипотиреоз является безусловным показанием к заместительной терапии, обычно на протяжении всей жизни. На начальном этапе лечения в случае возникновения тахикардии, особенно у лиц с сопутствующим заболеванием сердца (если нет противопоказаний), целесообразно назначать β-блокаторы (напр. пропранолол).
Длительная заместительная терапия
Препаратом выбора является левотироксин (L-T4) как средство монотерапии. Дозировка: 1 раз в сутки, натощак, за 30–60 мин до завтрака; пациентам, принимающим много лекарственных препаратов натощак, либо имеющим трудности с собственно приемом препарата рано по другим причинам, можно принимать L-T4 перед сном, за >3 ч после последнего приема пищи; суточная доза устанавливается индивидуально: у взрослых полная заместительная доза препарата составляет 1,6–1,7 мкг/кг/сут, а в старшем возрасте меньше, даже 1,0 мкг/кг/сут; у большинства пациентов с манифестным гипотиреозом это соответствует дозе 100–150 мкг/сут. Начинайте с малой дозы (25–50 мкг/сут), увеличивая ее каждые 2–4 нед., чтобы достичь оптимальной дозы на протяжении ≈3 мес.; этот срок должен быть дольше у пожилых больных, либо у пациентов с сердечными заболеваниями. Следует мониторировать ТТГ не ранее, чем через 4–6 нед. от последнего изменения дозы L-T4. После установления терапевтической дозы необходимо повторно определить концентрацию ТТГ через 6 мес., потом каждые 12 мес., и дополнительно, при появлении новых клинических симптомов. Не рекомендуется применять комбинированные препараты, содержащие L-T4 и левовращающий трийодтиронин (L-T3), поскольку T4 и так подвергается конверсии в T3. L-T3 применяется редко, только когда необходимо быстро устранить дефицит гормонов щитовидной железы, вместе с L-T4, напр. при микседематозной коме →см. ниже; L-T3 не назначают пациентам с сердечными заболеваниями. Таким препаратом является Трийодтиронин (лиотиронин) LT3 (который имеет более высокую биологическую активность: 25 мкг L-T3 = 100 мкг L-T4), из комбинированных ЛС производится препарат, содержащий L-T3 и L-T4 в соотношении 1:5, которое следует считать нефизиологическим в свете имеющихся знаний о метаболизме ГЩЖ. Необходимо помнить о ЛС, влияющих на всасывание или метаболизм L-T4 (напр., препараты кальция или железа, бисфосфонаты, производные сульфонилмочевины, ингибиторы протонной помпы) и определять концентрацию ТТГ через 4–8 нед. от начала лечения новыми ЛС. Соответственно, следует увеличить дозу L-T4, а также рекомендовать соблюдение ≥3–4-часового интервала между приемами L-T4 и препарата, ухудшающего его всасывание. Лечение гипотиреоза, в общем, должно проводиться на протяжении всей жизни пациента. В регионах, где поступление йода с пищей и водой в пределах нормы, не используйте препараты йода при лечении гипотиреоза, за исключением беременности.
Удлиненный из-за недостаточности гормонов щитовидной железы период полужизни кортизола, нормализуется под влиянием лечения L-T4, что в случае сопутствующего гипокортицизма может спровоцировать появление признаков острой надпочечниковой недостаточности; поэтому лечение сопутствующих гипотиреоза и гипокортицизма всегда начинают с восполнения дефицита кортизола →разд. 11.1.1.
При субклиническом гипотиреозе следует начинать лечение L-T4 у пациентов с диагностированным (или ранее уже леченым) заболеванием щитовидной железы и концентрацией ТТГ >4–5 мМЕ/л, а у лиц без ранее выявленного заболевания щитовидной железы — когда концентрация ТТГ составляет >10 мМЕ/л. Если концентрация ТТГ составляет 5–10 мМЕ/л, то лечение зависит от наличия симптомов гипотиреоза, возраста пациента (более охотно подвергают лечению пациентов <65–70 лет); лечение следует назначать больным с повышенным уровнем АТ-ТПО, ишемической болезнью сердца, сердечной недостаточностью или при наличии факторов риска этих заболеваний, а также больным после субтотальной тиреоидэктомии, с зобом (узловым либо диффузным), и пациентам с диагностированным сахарным диабетом. Если концентрация ТТГ повышена у беременной, всегда назначайте терапию L-T4 (→разд. 9.1). Пациентам в возрасте >80 лет не следует назначать лечения субклинического гипотиреоза, если концентрация ТТГ составляет ≤10 мМЕ/л.
Мониторинг лечения: концентрацию ТТГ следует определять не ранее, чем через 3 нед. после последнего изменения дозирования L-T4; при вторичном и третичном гипотиреозе определяйте FT4 (ТТГ неинформативен).
Увеличение определенной ранее замещающей дозы
(под контролем ТТГ) может быть необходимо в случаях:
1) нарушения всасывания L-T4 при п/о приеме (воспаление слизистой оболочки желудочно-кишечного тракта);
2) необходимости одновременного приема ЛС, ухудшающих всасывание L-T4 (напр., холестирамина, препаратов алюминия, кальция, соединений железа) с поддержанием интервала в несколько часов между приемом этих ЛС;
3) начала приема ЛС, содержащих эстрогены (напр., пероральных контрацептивов).
Лечение микседематозной комы
Лечение в ОИТ
1. L-T4 в/в (L-Тироксин; 1 амп. содержит 500 мкг L-T4) — в первый день 200–500 мкг в/в путем однократной капельной инфузии либо при помощи инфузионного насоса (с целью восполнения дефицита; может оказать видимое клиническое улучшение уже на протяжении нескольких часов), в последующие дни 50–100 мкг в/в путем кратковременной капельной инфузии либо при помощи инфузионного насоса 1 × в день (соблюдайте осторожность у пациентов с ишемической болезнью сердца в связи с высоким риском возникновения приступа стенокардии, сердечной недостаточности или аритмии). После улучшения состояния необходимо перейти на пероральный прием препаратов, обычно 100–150 мкг/сут (принцип начала терапии с малых доз L-T4 с постепенным их увеличением не рекомендован к применению). Альтернативно можно применять L-T4 и L-T3 в/в: в первый день в/в 200–300 мкг L-T4 в комбинации с ЛС, содержащим T3 (в/в инфузия 50 мкг); в последующие дни L-T4 в/в 50–100 мкг/сут и L-T3 в/в 2,5–10 мкг 3 × в день (пожилым пациентам и больным с высоким риском сердечно-сосудистых осложнений следует назначать более низкие дозы; назначьте L-T3 в/в до получения клинического улучшения и стабилизации состояния больного). В случае отсутствия препаратов для в/в применения можно назначить Новотирал перорально (1 табл. содержит 20 мкг L-T3 и 100 мкг L-T4): в первый день однократно 3–4 табл. через желудочный зонд; в последующие дни 1 или 2 табл. через желудочный зонд; после улучшения 1 табл. 1 × в день или L-T4 100–150 мкг/сут, однако эффективность перорального лечения менее вероятна, чем в/в, из-за возможного нарушения всасывания.
2. Необходимо обеспечить адекватную вентиляцию легких — обычно необходима интубация и вспомогательная вентиляции легких.
3. Проводите коррекцию электролитных нарушений и возможной гипогликемии — в/в инфузия растворов; учитывая риск водной интоксикации, не следует переливать гипотонические растворы; переливайте в/в 0,9 % раствор NaCl до момента нормализации волемии; если натриемия далее составляет <130 ммоль/л — применяйте гипертонический раствор NaCl (→разд. 19.1.3.1); при гипогликемии проводите также в/в инфузию 10 % раствора глюкозы.
4. Проводите интенсивное лечение сопутствующих заболеваний, таких как сердечная недостаточность, инфекция (эмпирическая антибиотикотерапия до момента получения результатов посевов).
5. В более тяжелых случаях или если есть основания подозревать сопутствующий гипокортицизм → введите сразу же гидрокортизон 50–100 мг в/в каждые 6 ч, еще до введения L-T4, учитывая риск наличия сопутствующего сниженного резерва надпочечников, либо гипокортицизма; можете быстро отменить после подтверждения нормальной концентрации кортизола в образце сыворотки, забранном до назначения гидрокортизона.
6. Не нужно активно согревать пациента при гипотермии, так как это может вызвать расширение кровеносных сосудов и шок (достаточно теплого одеяла, чтобы предотвратить дальнейшую потерю тепла).
ОСОБЫЕ СИТУАЦИИнаверх
Беременность
1. Скрининг нарушений функции щитовидной железы перед планируемой беременностью, согласно актуальным рекомендациям The Endocrine Society, показан у беременных женщин с повышенным риском заболеваний щитовидной железы: с нарушениями функции щитовидной железы, после тиреоидэктомии, с послеродовым тиреоидитом в анамнезе, болезнью щитовидной железы в семейном анамнезе, с зобом, увеличенной концентрацией антитиреоидных антител в плазме, симптомами, свидетельствующими о нарушениях функции щитовидной железы, с сахарным диабетом 1-го типа или другим аутоиммунным заболеванием, с бесплодием, выкидышами и преждевременными родами в анамнезе, либо после терапевтического облучения головы или шеи.
2. Определение уровня ТТГ беременным обычно выполняют в промежутке 4–8 недели беременности, во время первого визита в женскую консультацию. Согласно рекомендациям The Endocrine Society, верхняя граница нормы ТТГ в сыворотке в периоде планирования и в I триместре беременности — 2,5 мМЕ/л, а во II и III триместрах — 3,0 мМЕ/л. Таким образом, диагноз субклинического гипотиреоза следует установить у беременной, если концентрация ТТГ составляет >2,5 мМЕ/л. Наилучшим параметром оценки концентрации ГЩЖ при беременности считается концентрация FT4.
3. Дополнительно определите АТ-ТПО, если:
1) у пациентки имеется другое аутоиммунное заболевание (в основном сахарный диабет 1-го типа) или случаи заболевания в семье;
2) концентрация ТТГ превышает >2,5 мМЕ/л;
3) УЗИ картина щитовидной железы свидетельствует об аутоиммунном заболевании;
4) симптомы послеродового тиреоидита когда-либо;
5) пациентке проводилось лечение по поводу бесплодия, либо у нее ранее был выкидыш или преждевременные роды. Существует существенная зависимость между увеличенной концентрацией антител АТ-ТПО и самопроизвольным абортом, преждевременными родами, а также развитием дыхательной недостаточности новорожденных.
4. У всех беременных, леченных по поводу гипотиреоза, аутоиммунного тиреоидита в стадии эутиреоза, или с гипертиреозом в состоянии клинико-метаболической компенсации, назначают препараты калия йодида; суточная доза йода для женщин в детородном возрасте 150 мкг, и 250 мкг для женщин в период планирования беременности, а также во время беременности и кормления грудью.
5. При гипотиреозе (даже субклиническом) у беременной следует начинать лечение L-T4 сразу в дозе, соответствующей потребности; если диагноз гипотиреоза установлен перед беременностью → увеличьте дозу L-T4 на 30 % и выше, обычно в период 4–6 нед. беременности. Предлагается, чтобы при манифестном гипотиреозе у беременных доза L-T4 составляла 2,0–2,4 мкг/кг/сут. Согласно действующим европейским рекомендациям, при субклиническом гипотиреозе рекомендованная начальная доза L-T4 должна составлять 1,2 мкг/кг/сут при ТТГ <4,2 мМЕ/л, в то же время предлагается начинать лечение L-T4 от дозы 1,42 мкг/кг/сут при ТТГ 4,2–10 мМЕ/л, а при манифестном гипотиреозе — от дозы 2,33 мкг/кг/сут при ТТГ >10 мМЕ/л.
6. При беременности проводите мониторинг концентрации ТТГ (а также концентрации общего и свободного T4) каждые 4–6 нед. в I и II триместре, а также, по меньшей мере, 1 раз в III триместре. Довольно частым явлением при беременности является изолированная гипотироксинемия (концентрация FT4 ниже 5-го или 10-го центиля нормального дипазона FT4, при нормальной для периода беременности концентрации ТТГ) — не требует лечения во II и III триместре беременности, в то же время в I триместре следует назначить L-T4 либо увеличить его дозировку.
7. У большинства женщин после родов следует снизить дозу L-T4 до назначенной до беременности, оценить функцию щитовидной железы через ≈6 нед. Если во время беременности установлен диагноз субклинического гипотиреоза → следует оценить необходимость приема L-T4 через 6 и 12 мес. после родов.
Гипотиреоз у лиц пожилого возраста
1. У лиц >70 лет симптомы гипотиреоза могут быть очень слабо выражены; часто преобладают нарушения когнитивных функций и памяти, депрессия, анемия и сердечная недостаточность. Дефицит ГЩЖ следует исключить также у лиц пожилого возраста с гипонатриемией либо повышенной концентрацией креатинкиназы в сыворотке крови. При повышении концентрации ТТГ следует исключить состояние реконвалесценции после тяжелой болезни (обычно ТТГ всегда не превышает 20 мМЕ/л).
2. Терапию начинают с низкой дозы — 25 мкг/сут, и даже 12,5 мкг/сут у пациентов >80 лет, при тяжелом гипотиреозе или наличии сопутствующей тяжелой ишемической болезни сердца.
3. Верхней границей референсных значений ТТГ у лиц старше 60 лет предлагают считать 6 мМЕ/л, а >70–80 лет — 8 мМЕ/л. В действующих американских рекомендациях у пациентов >70–80 лет, принимающих терапию L-T4, в качестве целевой концентрации ТТГ предложено 4–6 мМЕ/л.
× Закрыть



