Воспаления пазух носа
С полостью носа сообщается несколько придаточных пазух. Парная гайморова пазуха расположена в толще верхней челюсти и выстлана тонкой слизистой оболочкой. Причиной ее воспаления становится распространение инфекции из полости носа.
Гнойный гайморит сопровождается нарушением оттока образующегося воспалительного экссудата из-за сопутствующего отека слизистой оболочки. При этом возникают благоприятные условия для размножения патогенных микроорганизмов. Продукты их распада, пострадавший эпителий слизистой и погибшие иммунные клетки образуют гной.
По течению гнойный гайморит может быть острым и хроническим. Во втором случае заболевание длится более 4 недель, протекает с чередованием ремиссий и обострений. Обострения характеризуются усилением симптомов гнойного гайморита.
Содержание
Симптомы гнойного гайморита
Присоединение бактериальной микрофлоры отмечается на 4 -5 день заболевания. Появляются такие симптомы гнойного гайморита:
- проявления общей интоксикации – слабость, потливость, озноб;
- развитие лихорадки с повышением температуры тела до 38° и выше;
- интенсивная головная боль, сильная болезненность в области верхней челюсти, особенно выраженная по утрам и при наклоне головы вперед, часто только с одной стороны;
- отечность мягких тканей лица и век;
- заложенность носа и ушей, снижение обоняния, умеренные гнойные выделения из носа, кашель, зубная боль.
При несвоевременном лечении гнойного гайморита возможно развитие внутричерепных осложнений, например, менингита.
Предположить развитие гнойного процесса в верхнечелюстной пазухе можно в том случае, если эти признаки появились через несколько дней после возникновения первых симптомов респираторного заболевания. Кроме того, нагноение содержимого пазухи может вызвать повторное ухудшение самочувствия больного через некоторое время после выздоровления от ОРЗ.
Причины
Гнойный гайморит возникает как осложнение катарального при нарушении эвакуации содержимого из пазухи. Это приводит к задержке секрета желез, формированию отрицательного давления в пазухе и снижению содержания в ней кислорода. Такая среда благоприятна для размножения болезнетворных микроорганизмов.
Предрасполагают к развитию острого гнойного гайморита аллергический или вирусный риниты, вызывающие отек и нарушение функции мерцательного эпителия.
Переходу болезни в хроническую форму способствуют:
- муковисцидоз и другие причины дискинезии реснитчатого эпителия;
- хроническое воспаление аллергической природы;
- иммунодефицитные состояния;
- гипертрофический ринит, деформация носовой перегородки, полипы носа и другие анатомические препятствия для нормального потока воздуха;
- кариес зубов, хронический отит, тонзиллит.
Самый частый возбудитель заболевания – золотистый стафилококк. В случае хронического течения нередко обнаруживается синегнойная палочка и другие грам-отрицательные бактерии. У трети больных имеется смешанный состав микрофлоры. Нередко гнойный гайморит вызывают микроорганизмы, живущие в полости носа в нормальных условиях и попадающие в гайморову пазуху при чихании, кашле, насморке. Чтобы полностью вылечить гнойный гайморит, рекомендуется определить вид возбудителя болезни.
Диагностика гнойного гайморита
При хронической форме болезни назначается диагностическая пункция. Она выполняется через нижний носовой ход и дает возможность определить количество и характер содержимого. После бактериологического исследования пунктата во многих случаях удается определить возбудителя болезни. Это дает возможность выбора наиболее эффективных антибиотиков для лечения гнойного гайморита.
Методы диагностики:
- передняя риноскопия после обработки слизистой сосудосуживающими средствами;
- эндоскопия полости носа с помощью гибкого оптического прибора малого диаметра;
- УЗИ верхнечелюстных пазух для оценки толщины их стенок и наличия экссудата;
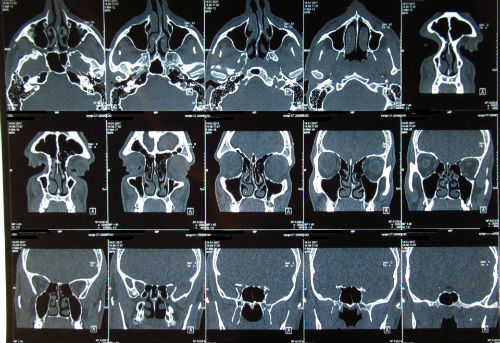
- рентгенография придаточных пазух для определения патологических изменений слизистой, оценки пневматизации (наличия воздуха) и количества гнойного содержимого в пазухе;
- компьютерная томография – наиболее информативный способ диагностики хронического гайморита, который позволяет определить распространенность и характер поражения.
Лечение гнойного гайморита в острой форме обычно не требует проведения такого комплекса исследований. Диагностика осуществляется на основании клинических данных.
Лечение гнойного гайморита
Терапия острой формы болезни обычно проводится с использованием медикаментов. Назначаются антибиотики, преимущество отдается средствам из группы макролидов. Они безопасны и действуют на большинство возбудителей синуситов.
Назначаются противовоспалительные препараты, муколитические средства, деконгестанты для улучшения оттока гнойного содержимого из пазухи.
Лечение гнойного гайморита без прокола дополняется промываниями носовой полости растворами антисептиков (фурацилин, хлоргексидин и другие).
Показания к пункции (проколу) гайморовой пазухи ограничены. Это обусловлено высоким риском осложнений и достаточной эффективностью антибактериальной терапии. Тем не менее, метод используется в тяжелых случаях заболевания, особенно при вероятности внутричерепных осложнений. Пазуху пунктируют с помощью специальной иглы, удаляют гнойное содержимое, промывают полость. В некоторых случаях после этого в пазуху вводится тонкая трубка – дренаж.
Положительные эффекты дренирования пазухи:
- обеспечение постоянного оттока гнойного экссудата;
- дополнительное поступление воздуха в полость пазухи, что угнетающе действует на болезнетворные микроорганизмы;
- устранение отрицательного давления в пазухе, что улучшает отток содержимого;
- возможность регулярного промывания полости растворами лекарственных средств.
Дренирование верхнечелюстной пазухи можно провести и без прокола с помощью специального катетера ЯМИК.
После ликвидации гнойного воспаления назначают физиопроцедуры (УВЧ, УФО, электрофорез) для улучшения кровоснабжения пазухи и ускорения эвакуации остаточного содержимого.
Лечение гнойного гайморита при хроническом течении процесса требует значительных затрат времени. Обострения лечатся по тем же принципам, что и острое воспаление верхнечелюстной пазухи. Важно удаление очагов хронического воспаления в полости рта и носоглотке, лечение кариеса. Назначаются иммуностимулирующие средства.
В период ремиссии используется физиотерапия, санаторное лечение.
В тяжелых случаях заболевания выполняется хирургическое вмешательство – гайморотомия. Операция включает вскрытие пазухи и тщательное очищение ее стенок. Помимо традиционной методики, применяется эндоскопическая техника гайморотомии. Такая операция сопровождается минимальным повреждением тканей, коротким восстановительным периодом и отсутствием тяжелых осложнений.
Профилактика
Для профилактики гнойного гайморита рекомендуется:
- вовремя лечить ОРЗ, не допуская осложнений в виде синусита;
- проводить терапию хронического тонзиллита, кариеса зубов и других очагов инфекции;
- исправлять деформацию носовой перегородки, удалять полипы;
- повышать неспецифическую резистентность организма путем витаминизированного питания, закаливания, физической активности и отказа от вредных привычек.
Всех пациентов с острым и хроническим гайморитом мы приглашаем на лечение в платное отделение нашего медицинского центра. Здесь проводится тщательная диагностика и лечение по современным стандартам, с учетом индивидуальных особенностей каждого больного. В нашем центре работают ЛОР-врачи с большим опытом и высоким уровнем квалификации, что позволяет им лечить гайморит с хорошими результатами.

Носовые полости — это два канала, которые отделены друг от друга костно-хрящевой перегородкой.С внешней средой нос связан через ноздри, которые открываются до носоглотки через каналы, называемые хоаны.
Латеральная стенка полости носа представляет собой неровную поверхность: в нее входят три костных пластины (иногда 4), покрытые слизистой оболочкой и формирующие носовую раковину.В каждой носовой полости различают нижний, средний, верхний, а иногда и высший ход.
Пространства ходов называются проходами, они связаны с придаточными пазухами носа.Придаточные или околоносовые пазухи — это наполняемые воздухом полости массы лица, которые развиваются в течение первых лет жизни и являются продолжением носовых ходов.Они включают в себя:
- гайморовых пазух: двух больших симметричных полостей, расположенных ниже орбит
- лобных пазух: неправильной формы, которые включены в толщу лобной кости над корнем носа
- клиновидных пазух: двух полостей кубической формы, расположенных в клиновидной кости
- решетчатых клетки: сложная система небольших полостей, которые формируют два решетчатых лабиринта.
Нос выполняет ряд различных функций:
- Дыхательная функция: нос регулирует поток воздуха через очень сложные центральные системы, которые регулируют правильное содержание кислорода в соответствии с различными потребностями организма.
- Функция обогревания и увлажнения воздуха, вдыхаемого через эффективную систему васкуляризированных «сифонов» (носовых раковин), которые в зависимости от температуры воздуха могут увеличиваться или сокращаться в объеме.Расширяясь, они обеспечивают больше тепла и более высокую влажность.Сокращаясь, обеспечивается больший проход воздуха за счет увеличения объема носовой полости.
- Обонятельная функция: обеспечивается специфическим эпителием (нейро-эпителий), расположенным в верхней части каждой ноздри.
- Защитная функция: обеспечивается рядом систем, создающих барьер против частиц больших размеров, микрочастиц и патогенных микроорганизмов.
- Голосовой резонанс: в частности, при произношении определенных фонем.
О функции околоносовых пазух выдвинуто несколько гипотез:
- Эти пазухи помогают облегчить вес черепа, который в противном случае был бы слишком тяжелым.
- Защита основания черепа в случае травмы.
- Теплоизоляция более уязвимых структур.
- Создание резонанса во время произношения.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ НОСОГЛОТКИ И ОКОЛОНОСОВЫХ ПАЗУХ
Ринит — наиболее распространенная форма острого воспаления носа представлена острым эподемическим ринитом.Это заболевание обычно известно под названием простуда или насморк.Оно вызвано вирусной этиологией, в частности, риновирусом и вирусами парагриппа.Характеризуется носовой обструкцией дыхательных путей, связанных с обильными носовыми выделениями.Возможны бактериальные инфекции, характеризующиеся слизисто-гнойными выделениями.Терапия является исключительно медикаментозной, однако следует помнить, что существуют анатомические факторы (отклонение носовой перегородки, гипертрофия нижней носовой раковины, пневматизация средней носовой раковины), которые способствуют вентиляции носа с активацией при остром и хроническом воспалении. Эти факторы являются предметом хирургической коррекции (см. пороки развития и посттравматические челюстно-лицевые проблемы).
Значительная часть воспалений носа (20%) представлена аллергическим ринитом.Эта форма вызвана иммунной реакцией организма на определенные внешние факторы, известные под названием аллергены.Выделяют сезонные аллергены (например, пыльцу) и постоянные аллергены (например, пылевых клещи, шерсть животных).Симптомы сопровождаются обструкцией носовых дыхательных путей, прозрачными выделениями из носа, чиханием, зудом, снижением обоняния, слезоточивостью (аллергический окулоринит).Диагностика осуществляется путем эндоскопического исследования носа при помощи гибкого оптоволоконного зонда, а также при помощи специальных анализов на выявление аллергии.Лечение включает в себя антигистаминные препараты, местные кортикостероиды в условиях низкой системной абсорбции и возможную сублингвальную вакцинацию.
Аналогичные характеристики свойственны также другой форме ринита, который не имеет отношения к аллергенам и называется псевдо-аллергическим или вазомоторным ринитом.В этом случае описанные выше симптомы вызваны тепловыми, химическими, оптическими, механическими раздражителями (например, воздействие света, тепла, холода и т.п.)Вышеупомянутая медицинская терапия оказывает незначительное влияние на этот вид ринита. Очень часто приходится прибегать к снятию отека нижних носовых проходов при помощи диамотермохирургии или воздействия радиочастот (см. турбинопластика).
Синусит — это воспаление носовых пазух.Выделяют три типа синусита. Первый: острый синусит, тип воспаления, который распространяется и поражает организм очень быстро и лечится соответствующим медикаментозным путем. Второй: подострый синусит, который может длиться до трех месяцев и поддается лечению с выбором специфической терапии. Третий: хронический синусит, который происходит из-за повторных острых эпизодов или в результате неадекватного лечения предыдущих инфекций.Синусит может быть вирусным, бактериальным или грибковым.
Для оценки синусита в любом случае необходимо учитывать ряд предрасполагающих факторов, например, структурные изменения носа, иммунодефицит, стоматологические инфекции и многое другое.Наиболее распространенными симптомами синусита являются: частые гнойные выделения из носа часто, боль в области лица с поражением пазух, снижение или полное отсутствие обоняния.В дополнение к тщательному анализу симптомов, сообщенных пациентом, очень важно провести фиброэндоскопическое обследование при помощи гибкого оптоволоконного зонда, а также компьютерную томографию лицевого скелета.И наконец, на основании клинической картины (острый, подострый, хронический синусит), возраста и анализа общего состояния здоровья пациента, его переносимости определенных типов лекарств, процедур и методов лечения, можно назначить медикаментозную терапию или прибегнуть к хирургическому вмешательству.
Носовой полип — это многофакторное заболевание, которое характеризуется отеками носовой подслизистой с образованием полипов.
Полипы представлены мешочками утолщенной слизистой, которая разрастается и вызывает частое повторение воспалительных явлений, которым способствует аллергия, грибковые инфекции, непереносимость аспирина, аутоиммунные заболевания (синдром Черджа-Стросса), носовые опухоли (симптоматический полипоз), патологические изменения функций слизистой.Полипоз сопровождается такими симптомами, как заложенность носа, прозрачные выделения (носовая гидрорея), снижение или полная потеря обоняния, изменение голоса (гнусавый голос).
Диагностика проводится путем эндоскопического обследования при помощи гибкого оптоволоконного зонда, который позволяет определить размеры полипов и степень из обструкции носовых ходов.Также назначается безконтрастная компьютерная томография и аллергологический анализ с целью более точного определения курса лечения.
На основании клинической картины (масштаб и степень тяжести полипоза), возраста и анализа общего состояния здоровья пациента, его переносимости определенных типов лекарств, процедур и методов лечения, можно выбрать следующие виды терапии.
- Медикаментозная терапия, которая включает в себя кортикостероиды местного (назальные спреи) или, в более тяжелых случаях протекания, системного применения (перорально или внутримышечно).
- Хирургическое лечение является единственным вариантом в случаях массивного полипоза, а также, если медикаментозная терапия является неэффективной или, по разным причинам, пациент не может пройти длительное лечение кортизоном.Хирургический метод под названием FESS (функциональная эндоскопическая хирургия околоносовых пазух) заключается в использовании эндоскопа и специального инструмента (микродебридер), который разбивает на фрагменты, а затем всасывает полипы. Этот метод обеспечивает тщательное удаление полиповидных наростов и восстановление нормальной физиологической среды и анатомии носа пациента.Этот тип операции, как правило, не предусматривает тапмонирования.
Не предусмотрены разрезы внешних тканей и использование носовых мазков.Пациент выписывается на следующее утро после операции с общим временем госпитализации, составляющим 24 часа.Рекомендуется восьми-десятидневный период выздоравливания на дому, который необходим для уменьшения риска послеоперационных кровотечений.После операции рекомендуется амбулаторное посещение 2 раза в неделю в целях перевязки, контроля рубцевания и проверки интраназальных выделений.
ПОРОКИ РАЗВИТИЯ И ПОСТТРАВМАТИЧЕСКОЕ ПАТОЛОГИИ НОСА
В эту категорию включены таки патологии, как отклонение носовой перегородки, выраженное перекошенностью костно-хрящевой мембраны, разделяющей две носовые полости.Патология может быть вызвана нарушениями развития лицевого скелета (в этом случае речь идет о врожденном перекосе) или травмами, полученными в детском возрасте (тогда мы говорим о приобретенном нарушении).Смещение перегородки часто сопровождается компенсаторной гипертрофией носовых ходов в носовую камеру, противоположную выпуклости перегородки.
Пациент страдает затруднением дыхания, что приводит к дыханию через рот, ночному храпу, частым ринитам и, в определенных случаях, синуситам, вызванным плохой вентиляцией, которая, в свою очередь, ведет к постоянному воспалению околоносовых пазух и слизистой оболочки носа.
Единственным выходом в этом случае является хирургическая операция по коррекции мембраны носовой перегородки.Эта операция называется септопластика и нацелена на функциональное улучшение носового дыхания пациента.
Операция проводится под общим наркозом и предусматривает небольшой разрез внутри носа (который остается таким образом невидимым), отслоение слизистой оболочки, которая покрывает нос, и коррекцию перегородки путем удаления части хряща и кости.
В настоящее время нет необходимости использовать носовые тампоны, которые в свое время делали послеоперационный период раздражающим и болезненным процессом. В современной хирургии используются тонкие кремниевые пластинки, которые вставляются между перегородкой и раковинами, тем самым предотвращая образование послеоперационных спаек.Пациент выписывается на следующее утро после операции с общим временем госпитализации, составляющим 24 часа.
Рекомендуется восьми-десятидневный период выздоравливания на дому, который необходим для уменьшения риска послеоперационных кровотечений.По истечении восстановительного периода пластинки снимаются.
Важно отметить, пластика носовой перегородки никоим образом не влияет на эстетику носа. Она предназначена исключительно для функциональной коррекции.По желанию пациента можно включить также процедуру функциональной эстетической коррекции носовой пирамиды (см. ринопластика).
Переломы костей носа — в силу своего расположения носовая пирамида больше всего подвергается риску в случае травмирования лица, поэтому переломы носа являются относительно частым событием.
Перелом сопровождается носовым кровотечением, припухлостью, отеком носа, а в некоторых случаях и открытыми ранами на коже и/или переломами других костей лицевого скелета.
Раннее выявление перелома костей носа гарантирует быстрое лечение путем хирургического вмешательства.Сокращение перелома позволяет выровнять костные конусы.Операция обязательно должна быть выполнена в течение 7-10 дней после травмы, так как по истечении этого срока кости носа больше не подлежат выравниванию из-за аномальной консолидации их сегментов.В указанной ситуации возникает риск диморфизм носовой пирамиды с необходимостью ринопластики (см. ринопластика).
ОПУХОЛИ НОСА И ОКОЛОНОСОВЫХ ПАЗУХ
Лицевой скелет состоит из различных гистологических структур, в связи с чем могут иметь место разные типы опухолей.
Доброкачественные опухоли — Доброкачественные опухоли полости носа и околоносовых пазух включают в себя фибромы, кровоточащие фиброангиномы, остеомы (костного характера с частой локализацией в лобной пазухе) и папилломы.Особой формой папилломы является так называемая переходно-клеточная папиллома: она представляет собой доброкачественное новообразование, которое характеризуется особой тенденцией к увеличению в глубину с возможной эрозией окружающих костных структур.Этот вид папилломы поддается исключительно хирургическому вмешательству с использованием современных носовых эндоскопических методов, гарантирующих полное удаление опухоли малоинвазивным путем, сводящим к минимуму травму.
Злокачественные опухоли — Злокачественные опухоли полости носа и околоносовых пазух составляют 1% от всех злокачественных опухолей.
Особые рабочие условия (особенно это касается деревообрабатывающей и кожевенной промышленности) могут привести к постоянному хроническому воспалению, которое может вызвать прогрессивный паралич мукоцилиарной системы.Указанный выше процесс определяет увеличение длительности контакта с канцерогеном, что со временем может привести к опухолевой трансформации некоторых клеток.
В случае носо-синусальных опухолей затрагиваются очень деликатные участки лица, граничащие с глазами, мозговыми оболочками и содержимым черепа.Поэтому как хирургическое вмешательство, так и лучевая терапия являются крайне инвазивными и разрушающими методами.Очень важное значение в этом случае имеет ранняя диагностика.
С гистопатологической точки зрения различают:
- плоскоклеточные карциномы (большинство)
- аденокарциномы (распространены достаточно широко)
- меланомы
- мукоэпидермоидные карциномы (формируются в спомогательных слюнных железах)
- лимфоидные кистозные карциномы или цилиндромы
- нейробластомы (злокачественные опухоли, возникающие в обонятельном эпителии).
Диагноз основывается на субъективных симптомах, которые необходимо оценивать с большой осторожностью:
- носовые обструкции 0-90% дыхательных путей
- носовое кровотечение
- частые гнойные выделения из носа, как правило, односторонний (ринопиорея)
- чувство неприятного запаха (какосмия)
- боли
Эти симптомы, однако, более легко отнести к распространенным случаям ринита или риносинусита, что часто приводит к поздней диагностике рака только при появлении так называемых признаков овнешнения или вторичной аденопатии.
Поэтому в целях диагностики огромное значение приобретает эндоскопическое обследование носа с помощью гибких и жестких оптоволоконных зондов, которые позволяют не только определить неоплазию, но и провести одновременную биопсию.
Оценка снимков, полученных при помощи компьютерной томографии лицевого массива, или магнитного резонанса с использованием контрастного вещества позволяет с точностью определить степень заболевания и выбрать наилучший метод терапии.
Для борьбы с раковыми опухолями мы можем использовать хирургию, облучение или химиотерапию.
Хирургическое вмешательство предусматривает эндоскопические методы с использованием специальных и лазерных технологий, а также традиционные методы хирургии в зависимости от состояния конкретной раковой опухоли.
В случае опухолей больших размеров и протяженности может возникнуть необходимость удаления костных структур лицевого скелета.
Рекомендуется (за исключением редких ранних форм) сочетание с постоперационной радиотерапией.
К исключительному сочетанию только облучения и химиотерапии прибегают только в крайних экстрахирургических случаях.