Признаки механической желтухи
Вернуться в раздел: Онкология
Содержание
- Механическая желтуха – что это такое?
- Механическая желтуха: причины возникновения.
- Механическая желтуха при раке поджелудочной железы – способы лечения
- Чем опасна механическая желтуха?
- Выбор метода лечения механической желтухи
- Механическая желтуха – хирургическое лечение в Санкт-Петербурге
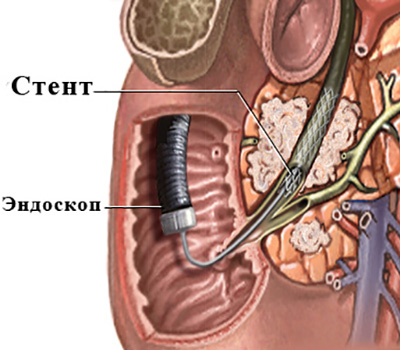
- Чрескожное чреспеченочное дренирование и стентирование желчных протоков для лечения механической желтухи.
- Чрескожная чреспеченочная холангиография – условия выполнения, преимущества и недостатки метода.
- Чрескожное чреспеченочное дренирование при раке поджелудочной железы и желчных протоков.
- Как происходит операция дренирования желчных протоков?
- Лечение после снижения уровня билирубина. Уход за дренажем желчных протоков.
- Степень тяжести желтухи зависит также от показателей билирубина:
- Внутренние и внешние симптомы механической желтухи:
- Где вам смогут помочь?
- Диагностика
- Лечение механической желтухи
- Разновидности хирургического лечения при механической желтухе
- Вопрос — ответ
- Варианты меню на день
- Рецепты диетических блюд, щадящих печень
Механическая желтуха – что это такое?
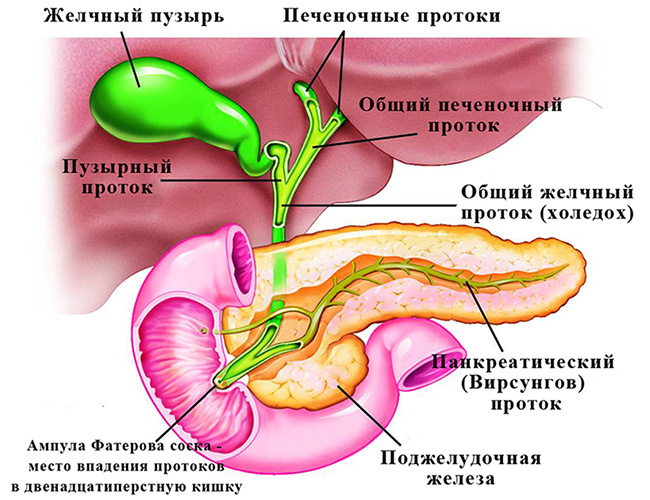
Рис. 1 -Анатомическое строение желчевыводящих путей в норме
Для начала напомню: желчь образуется в печени, после чего по системе желчных протоков поступает в двенадцатиперстную кишку, где способствует перевариванию пищи. Желчный пузырь — это своего рода «резервуар», где желчь «накапливается» между приемами пищи (рис. 1).
Так вот, любое препятствие на пути «движения» желчи в кишку и формирует патологическое состояние под названием «механическая желтуха». Желчь начинает накапливаться в желчных протоках и желчном пузыре, увеличивая и расширяя их. Избыток желчи выделяется в кровь, и организм выводит ее другими путями, в том числе почками и кожей. Поэтому одним из начальных признаков механической желтухи является повышение в крови билирубина – желчного пигмента, который является основным компонентом желчи. Так как желчь не поступает в кишечник и не окрашивает кал, тот становится светлым, вплоть до серого цвета. Моча при этом сильно темнеет из-за повышенного выделения билирубина почками. Кожа желтеет, при этом из-за избытка в крови солей желчных кислот может начаться сильный кожный «зуд».
Таким образом, «механическая желтуха» — это патологический синдром, связанный с нарушением оттока желчи, который внешне проявляется пожелтением склер и кожи, осветлением стула и потемнением мочи, может вызывать слабость, сонливость, дискомфорт в животе и кожный зуд. Быстро выявить причину этого синдрома (то есть поставить диагноз) это и есть основная задача врача в данной ситуации.
Механическая желтуха: причины возникновения.
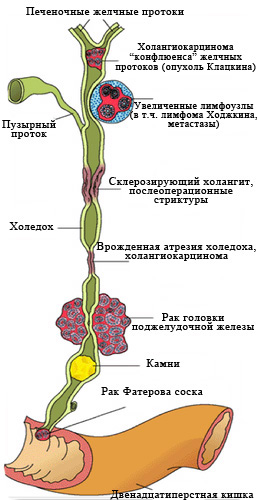
Рис. 2 Наиболее частые причины
возникновения механической желтухи.
Заболеваний, вызывающих нарушение оттока желчи, множество.
Основные — перечислены на рис 2.
От того, является ли причиной злокачественный процесс или другое заболевание (камни, послеоперационные и воспалительные стриктуры, врожденная генетическая патология) принципиально зависят способ лечения, его результат, а также прогноз заболевания (т.е. предполагаемые продолжительность и качество жизни с этим заболеванием и его «излечимость»).
К сожалению, в 40-67% случаев причиной механической желтухи являются опухоли, причем доброкачественными они бывают лишь в 2-3% случаев.
Самая частая причина, с которой приходится сталкиваться врачам – это рак головки поджелудочной железы.
Опухоль сдавливает проток извне, нарушая отток желчи. (рис. 3)
Механическая желтуха при раке поджелудочной железы – способы лечения
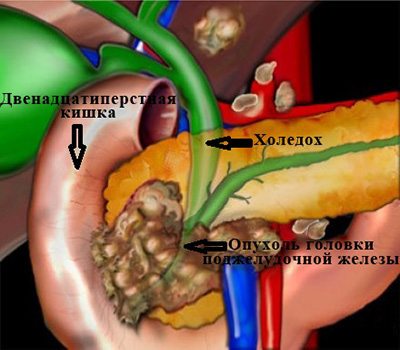
Рис. 3 Сдавление холедоха при опухоли головки
поджелудочной железы.
Рассмотреть все возможные виды лечения при различных причинах возникновения механической желтухи в рамках одной статьи невозможно. Поэтому я остановлюсь более подробно на вариантах лечения самой сложной категории больных – со злокачественными образованиями, вызывающими сдавление желчных протоков.
Единственный шанс больных со злокачественным образованием, вызывающим механическую желтуху – это радикальная хирургическая операция (полное удаление или резекция части органа), но возможна она менее чем в 30% случаев. Это происходит оттого, что заболевание развивается очень медленно и начинает «проявляться» уже на далеко зашедшей стадии.
В каждом случае вопрос о возможности полного удаления опухоли решается индивидуально, это зависит от множества факторов: распространенности процесса, возраста больного, наличия сопутствующих заболеваний и т.п. Эти операции считаются одними из самых сложных в современной абдоминальной хирургии и выполняются, как правило, в специализированных отделениях опытными хирургами-онкологами.
Все остальные способы лечения – лучевая, химиотерапия (так называемые БАДы, фито- и гомеопатическую терапию я «лечением» не считаю в принципе) малоэффективны и направлены лишь на замедление роста опухоли и улучшение «качества жизни» пациента.
Чем опасна механическая желтуха?
Как я уже упоминал, основным параметром, который оценивает выраженность механической желтухи, является уровень общего билирубина в крови. Все вышеперечисленные способы лечения, в том числе и радикальное хирургическое вмешательство, за редким исключением, возможны при уровне общего билирубина крови ниже 50-90 мкмоль\л (норма 3-17 мкмоль\л) из-за высокого риска осложнений. Однако видимая желтушность склер и кожи возникает, как правило, при уровне билирубина выше 100-120 мкмоль\л. При уровне выше 300-350 мкмоль\л билирубин начинает проникать через гематоэнцефаличсекий барьер, т.е. поступать в головной мозг и при дальнейшем нарастании вызывает тяжелую интоксикацию, вплоть до летального исхода.
По данным литературы в условиях обструкции желчных путей и их воспаления оперативное лечение является рискованным, сопровождается большим количеством осложнений, а летальность достигает 10-34%, что в 4 раза выше, чем в тех случаях, когда механическую желтуху удается ликвидировать до операции.
Поэтому одной из первых задач при лечении механической желтухи является снижение уровня билирубина в крови – для лечения интоксикации и подготовки больного для того или иного вида специализированной медицинской помощи (операция, химио- или лучевая терапия).
Выбор метода лечения механической желтухи
Консервативная терапия (внутривенные инфузии препаратов) у больных механической желтухой опухолевого генеза редко бывает эффективна. И на первый план выходят хирургические способы декомпрессии желчных протоков – т.е. способы, направленные на восстановление оттока желчи из желчных протоков в пищеварительный тракт. Среди хирургических способов лечения механической желтухи можно выделить три основных направления:
декомпрессии желчных протоков – т.е. способы, направленные на восстановление оттока желчи из желчных протоков в пищеварительный тракт. Среди хирургических способов лечения механической желтухи можно выделить три основных направления:
- Эндоскопические методики дренирования и стентирования желчных протоков.
- Чрескожныечреспеченочные методики под контролем ультразвука и рентгеноскопии.
- Открытые хирургические вмешательства – наложение «анастомоза» (т.е. «соединения») между желчными протоками и кишкой в обход опухоли.
Последний способ на сегодняшний день используется достаточно редко, так как он сопряжен с боʹльшим количеством осложнений. Его применяют при технической невозможности выполнения операции первыми двумя способами или при отсутствии в стационаре специалистов нужного профиля.
Выбор же между эндоскопическими («ретроградными») (рис.4) или чрескожнымичреспеченочными («антеградными») (рис. 5) методиками при прочих равных, во многом зависит от конкретной ситуации.
|
Рис. 4 «Ретроградное» стентирование холедоха при помощи |
Рис. 5. «Антеградное» — чрескожное чреспеченочное дренирование |
Так, для технической возможности чрескожной пункции под контролем ультразвука необходимым условием является расширение внутрипеченочных желчных протоков. В то же время, применение эндоскопических методик у пациентов, ранее перенесших операцию на желудке или двенадцатиперстной кишке, а также с механической желтухой, вызванной опухолью в «воротах» печени затруднено а, порою, и невозможно.
У 70-80% процентов пациентов с механической желтухой возможно применение обоих способов декомпрессии, и тогда выбор во многом зависит от того, насколько тот или иной способ более распространен в конкретном стационаре (техническая оснащенность, опыт того или иного специалиста, от которого во многом зависит процент успешных вмешательств и количество осложнений).
Механическая желтуха – хирургическое лечение в Санкт-Петербурге
В ГБУЗ «Городская больница №40» реализована возможность оказания неотложной и экстренной медицинской помощи больным с механической желтухой любой этиологии всеми перечисленными способами. Наличие новейшего оборудования и опытных специалистов позволяет обеспечить оказание своевременной высококвалифицированной медицинской помощи этой сложной категории больных.
Подробнее о малоинвазивных методиках чрескожногочреспеченочного дренирования и стентирования желчных протоков для купирования механической желтухи можно узнать из второй части статьи.
Чрескожное чреспеченочное дренирование и стентирование желчных протоков для лечения механической желтухи.
Являясь специалистом-рентгенохирургом, хочу подробнее остановиться именно на методике чрескожной чреспеченочной декомпрессии желчных протоков при злокачественной природе механической желтухи.
Чрескожная чреспеченочная холангиография – условия выполнения, преимущества и недостатки метода.
Необходимым условием для выполнения чрескожной пункции является расширение внутрипеченочных желчных протоков до 3-5 мм. При механической желтухе любой этиологии это явление достаточно распространено, при нарушении оттока желчи, она начинает накапливаться в первую очередь именно в протоках, постепенно расширяя их. Если препятствие (камень или опухоль) не полностью сдавливает холедох, т.е. часть желчи все-таки оттекает в кишку, то этот процесс может занять некоторое время.
Рис.1. Рентгеноперационная.
Преимущества метода:
- Выполняется под местной анестезией (т.е. не требует проведения общего наркоза)
- В опытных руках частота успешного дренирования составляет 98-100% (что превышает технический успех эндоскопических методов).
- Меньшее количество осложнений (при наличии необходимого оборудования и опытных специалистов).
Недостатки метода:
- Выполняется под контролем рентгеноскопии (хотя современное оборудование позволяет снизить дозу излучения до минимальных цифр – меньше, чем при проведении компьютерной томографии).
- При установке наружного или наружно-внутреннего холангиодренажа часть желчи оттекает в специальный пластиковый контейнер, который нужно носить с собой от 3 до 14 дней, что ухудшает качество жизни пациента.
В стационаре больные с механической желтухой поступают на отделения хирургии/онкологии. Как правило, операции направленные на декомпрессию желчных протоков являются ургентными – т.е. достаточно срочными, чтобы избежать осложнений, связанных с интоксикацией билирубином, но при этом и не выполняющиеся сразу же при поступлении больного. Обычно у врачей есть 1-3 дня на дообследование пациента – установку причины желтухи (камень, опухоль, стриктура), определение уровня билирубина крови, и др. анализы, которые нужно учитывать при подготовке к операции.
Больному объясняются цели операции, ее риски и возможные осложнения, подписывается добровольное информированное согласие на процедуру. Накануне разрешается легкий ужин, в день вмешательства – голод.
Чрескожное чреспеченочное дренирование при раке поджелудочной железы и желчных протоков.
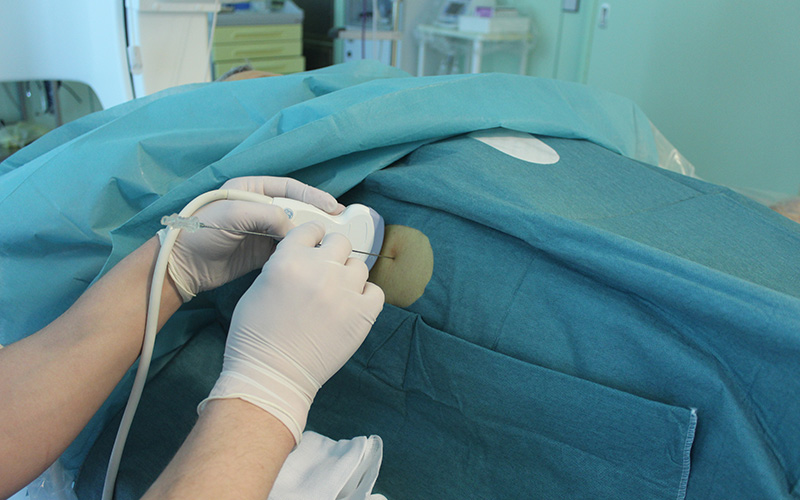
Рис. 2. Пункция желчных протоков под контролем ультразвука справа в 8 межреберьи.
Операции чрескожного чреспеченочного холангиодренирования (ЧЧХД) и стентирования проводятся в специально оборудованной рентгеноперационной.
Вмешательство выполняется под местной анестезией, как правило, 20-30 мл 1% раствора лидокаина. В условиях нашего стационара в операционной всегда находится врач анестезиолог-реаниматолог, который в случае необходимости обеспечивает проведение внутривенной анестезии.
Место пункции выбирается индивидуально, в зависимости от анатомического строения и локализации препятствия. Как правило, доступ к протокам правой доли печени осуществляется из 7-8 межреберья по линии проведенной перпендикулярно от переднего угла подмышечной впадины. Доступ к протокам левой доли – из-под мечевидного отростка.
Правильный выбор доступа в наибольшей степени влияет на безопасность методики.
Как происходит операция дренирования желчных протоков?
После обработки кожи раствором антисептика и анестезии, кожа в месте пункции надсекается скальпелем, для облегчения ввода пункционной иглы. Сама игла имеет диаметр менее 1 мм. Под контролем ультразвука или рентгеноскопии она проводится на глубину в 5-10 см до попадания в расширенный желчный проток.
Через иглу вводится несколько миллилитров неионного йодсодержащего контрастного препарата (омнипак, оптирей). Это делается для того, чтобы убедиться в попадании именно в желчный проток, а не сосуды печени. Через просвет иглы заводится тонкий мягкий проводник диаметром до 0,3 мм, игла извлекается, а по установленному проводнику заводится тонкий пластиковый катетер (диаметр менее 2 мм). Через него вводится 20-30 мл контрастного вещества – выполняется т.н. холангиография.
|
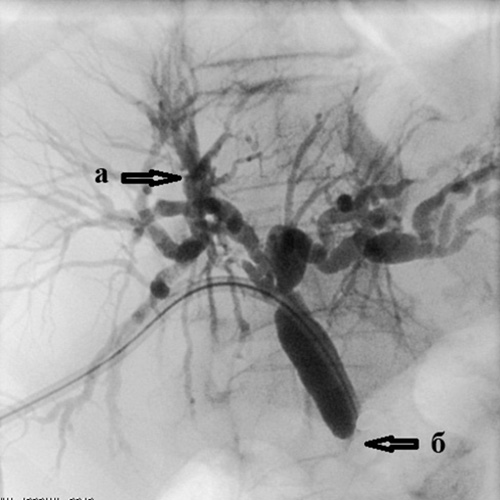
Рис. 3. Чрескожная чреспеченочная холангиография. |
Чрескожная чреспеченочная холангиография. Определяется: а) выраженное расширение внутрипеченочных желчных протоков; б) полный блок в дистальной трети холедоха (сдавление опухолью головки поджелудочной железы) |
|
Рис. 4. Холангиография при механической желтухе, |
Холангиография при механической желтухе, вызванной опухолью Клацкина. Тугое заполнение желчных протоков позволяет с точностью определить уровень |
|
Рис. 5. Холангиография при внутрипеченочном |
Холангиография при внутрипеченочном холангиолитиазе: Желчь, полученную при первичной пункции желчных протоков, |
|
Рис. 6 — Дренажная трубка для чрескожного чреспеченочного |
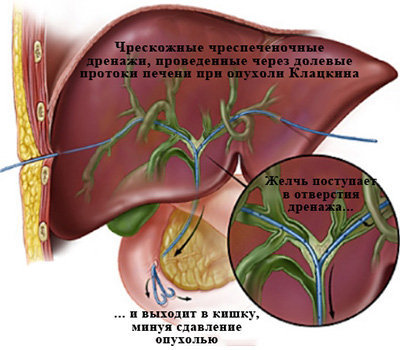
После определения уровня блока врач при помощи катетеров различной формы и проводников разной жесткости, выполняет реканализацию препятствия (проводник через стриктуру или сдавленный извне холедох проводится в тонкую кишку). По проводнику в кишку для восстановления оттока желчи заводится пластиковая трубка диаметром около 3 мм с большим количеством отверстий – дренаж. Он позиционируется таким образом, чтобы дренажные отверстия находились и до и после препятствия. Таким образом, желчь попадает в дренажную трубку до препятствия и выходит из отверстий в кишку уже после него. |
На первые 2-3 суток к наружному концу дренажа (в межреберьи) подсоединяется пластиковый мешок. Это позволяет ликвидировать избыток желчи, находящейся в протоках и проконтролировать (вовремя выявить) возможные осложнения, такие как гемобилия – кровотечение в желчные протоки.
Если препятствие пройти не удается, то дренаж оставляется только на наружный отток, чтобы уменьшить уровень билирубина в крови и его токсические эффекты. Желчь в таких случаях больному приходится пить (вместе с соком или водой), так как с ней теряются необходимая жидкость и микроэлементы, которые необходимы и без того истощенному организму. Через несколько дней, когда проходит воспаление и отек стенки желчных протоков, как правило, предпринимается повторная попытка прохождения препятствия. После установки дренажа в нужной позиции он фиксируется к коже швом, что снижает риск его смещения.
Лечение после снижения уровня билирубина. Уход за дренажем желчных протоков.
Рис. 7. Наружно-внутреннее чрескожное чреспеченочное холангиодренирование.
Успех дренирования во многом зависит от наличия в стационаре всего спектра инструментария и опыта хирурга, выполняющего вмешательство. В нашем отделении успех наружно-внутреннего дренирования с восстановлением нормального пассажа желчи в кишку составляет 98-99%.
В случае, когда после снижения уровня билирубина в крови возможно проведение радикального хирургического вмешательства (т.е. полностью устраняющего первопричину механической желтухи), дренаж убирают во время или после этой операции. В тех случаях, когда процесс является неоперабельным, дренаж через несколько дней перекрывается, и остается у пациента на постоянной основе. Его необходимо промывать – ежедневно один раз в день, введением внутрь дренажа 20 мл физиологического раствора. Это делается для того, чтобы избежать его быстрой «закупорки» солями желчных кислот или так называемым «сладжем» — густой застойной желчью. Пациентам назначается прием препаратов, «разжижающих» желчь, таких как «Урсосан». Несмотря на все эти меры, дренаж приходится менять раз в 4-6 месяцев. Происходит это достаточно быстро, так как нет нужды в повторной пункции желчных протоков и дренажный канал уже сформирован.
Однако, даже само наличие у больного длительное время инородного тела, пусть даже тонкой пластиковой трубки без мешка, вызывает психологический дискомфорт и снижает качество жизни. Сам по себе, дренаж может смещаться, быть причиной воспаления при попадании пищи через его отверстия из кишки в желчные протоки; возможно «подтекание» желчи через наружный канал дренажа и пачкание одежды.
Стентирование желчных протоков при механической желтухе.
Для того, чтобы избежать этих осложнений, у больных с неоперабельным злокачественным процессом (в некоторых случаях и при других причинах механической желтухи) была разработана операция стентирования желчных протоков. По сути, она является логическим продолжением операции дренирования, и, по-возможности, выполняется стабильным больным с удовлетворительным прогнозом по выживаемости.
Стентирование желчных протоков обычно осуществляется через 1-4 недели после операции дренирования, после оценки динамики снижения уровня билирубина и подготовки больного. Выполняется она через тот же доступ – через уже имеющийся дренаж в кишку заводится тонкий проводник, после чего дренажную трубку убирают. По этому проводнику заводится специальный баллон, который позиционируют внутри стриктуры (доброкачественной или злокачественной), и открывают на минуту для «пластики» общего желчного протока – т.е. расширения его для возможности проведения в него сетчатой металлоконструкции – стента.
Диаметр раскрытого баллона составляет 6-8мм. Баллон сдувается и удаляется, а по тому же проводнику заводится стент.
| Рис. 8. Стент желчных протоков | Рис. 9. Баллонный катетер для «пластики» стриктур холедоха. | Рис. 10. Баллонная пластика злокачественной стриктуры холедоха перед проведением стента. Баллон, диаметром 6мм (а) раскрыт на проводнике (б) в области стриктуры. |
Размер стента определяют заранее, по данным выполненной холангиографии. Большинство современных стентов имеют покрытие из специального материала (снаружи выглядит как ткань). Такие стенты называются «графтами» и имеют гораздо меньший процент «прорастания опухоли» через него – а значит и рецидива механической желтухи.
Стент (как и баллон) свернут на специальной системе доставки, которая является достаточно тонкой, и не требует дополнительного расширения канала, в котором ранее находился дренаж.
Стент заводится и открывается таким образом, чтобы перекрыть стриктуру, но не перекрыть при этом остальные желчные протоки.
| Рис. 11. Стент-графт с политетрафторэтиленовым покрытием для стентирования желчных протоков. |
Рис. 12. Стент-графт установленный в холедох от места слияния долевых желчных протоков (а) до двенадцатиперстной кишки (б) для лечения механической желтухи, вызванной метастазами рака толстой кишки в ворота печени. |
При необходимости, в момент раскрывания баллона и стента используют добавление внутривенной анестезии. После установки стента за больным наблюдают несколько дней в условиях хирургического отделения, затем, убедившись в отсутствии осложнений, выписывают для продолжения лечения (химиотерапия, лучевая терапия, фотодинамическая терапия) в специализированном учреждении или по месту жительства (симптоматическая терапия).
Механическая желтуха – цена операции, где делают дренирование и стентирование желчных протоков.
В большинстве стационаров Санкт-Петербурга, малоинвазивные операции выполняются платно, т.к. требуют достаточно дорогостоящего расходного материала и наличия опытных специалистов.
В СПБ ГБУЗ «Городская больница №40» для жителей Санкт-Петербурга предусмотрена возможность проведения таких операций бесплатно, по талонам на оказание высокотехнологичной специализированной медицинской помощи в рамках программы ОМС.
Врач по рентгеноэндоваскулярным
методам диагностики и лечения,
хирург-онколог Попов В.В.
← Назад
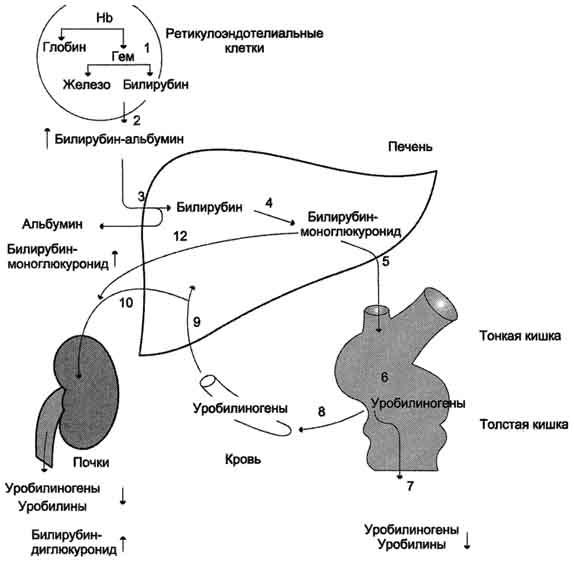
Механическая желтуха — патологический синдром, обусловленный нарушением оттока жёлчи из желчных протоков в двенадцатиперстную кишку и, как правило, сопровождающийся пожелтением кожи и склер глаз, потемнением цвета мочи и обесцвечиванием кала, а также повышением содержания билирубина в крови и моче.
Этиология и патогенез. Наиболее частые причины механической желтухи — желчнокаменная болезнь, злокачественные опухоли, а также рубцовая стриктура желчного протока или большого дуоденального сосочка (БДС) двенадцатиперстной кишки. Эти процессы при их локализации в магистральном желчном протоке (общем желчном, общем печеночном или долевом) приводят к затруднению оттока желчи в двенадцатиперстную кишку. Следствием этого является повышение давления желчи (желчная гипертензия) в протоках, расположенных выше места обструкции. В результате эти протоки расширяются в диаметре, а в кровь из желчи, находящейся под повышенным давлением, проникают билирубин, желчные кислоты и другие составные части желчи. Поскольку в желчных протоках находится билирубин, уже прошедший через печеночную клетку и присоединивший к себе остаток глюкуроновой кислоты (так называемый, прямой билирубин), то и в кровь при желчной гипертензии попадает в большей степени прямой билирубин (билирубин-глюкуронид). Повышенное количество билирубина, циркулирующее в крови, через почки попадает в мочу и окрашивает ее в темно-желтый цвет. Если в двенадцатиперстную кишку перестает поступать желчь, кал уже не окрашивается желчными пигментами и становится серого землистого цвета. Но значительно более важным следствием отсутствия желчи в кишке является нарушение усвоения организмом жирорастворимых витаминов, в частности, витамина К, что приводит к значительному нарушению образования в печени протромбина и нарушению свертывания крови. Если желчная гипертензия существует достаточно долго, на фоне застоя желчи возможно развитие воспаления желчных путей – холангита, что представляет серьезную угрозу жизни пациента. Кроме того, при этом резко нарушается функция гепатоцитов с развитием в них дистрофических и дегенеративных процессов, возможно развитие билиарного цирроза печени
.Клиника: Жалобы на желтушность кожных покровов и склер, обесцвеченный стул, мочу цвета пива, кожный зуд, боли в животе. Боли при обтурации желчных протоков камнями локализованы в правой подреберной области, носят спастический характер, резкие, иррадиируют в спину, в правую лопатку и подмышечную область и, как правило, предшествуют желтухе.. Боли при опухолях головки поджелудочной железы, БДС, желчных протоков локализованы в эпигастральной области, причем боли тупые, иррадиируют в спину и, как правило, появляются уже на фоне пожелтения склер глаз и кожи. В некоторых случаях опухолевая обструкция протекает без болей и проявляет себя жалобами на желтуху, кожный зуд, потемнение мочи и обесцвечивание кала. Температура тела у больных с механической желтухой при отсутствии острых воспалительных явлений обычно нормальная. Но при длительном застое желчи в желчевыводящих протоках возможно инфицирование желчи и развитие их воспаления – холангита, который сопровождается значительным повышением температуры и ознобом. Диагностика. Биохимический анализ крови выявляет увеличение содержания билирубина больше 20 мкмоль/л; причем в основном за счет прямой фракции (билирубина-глюкуронида). Активность щелочной фосфатазы повышена. Инструментальные исследования: УЗИ. Эндоскопическая ретроградная холангиопанкреатикография (ЭРХПГ) , Чрескожная чреспеченочная холангиография, Рентгеновская или магнитно-резонансная томография и т.д
Лечение.Основной метод лечения-хирургич.. Однако до выполнения операции необходимо проведение предоперационной подготовки, включающей инфузионную дезинтоксикационную терапию, коррекцию водно-электролитного баланса, нормализацию свертывания крови (введение витамина К). Операции при механической желтухе могут быть радикальными и паллиативными. Радикальные операции не только восстанавливают отток желчи в кишку, но и устраняют основную причину заболевания (удаляют камень из протока, удаляют опухоль, расширяют рубцово-суженный просвет протока). Паллиативные операции, выполняемые, как правило, при запущенных опухолях, не излечивают больных от основного заболевания, а лишь облегчают их состояние путем формирования анастомозов между системой желчных путей и желудочно-кишечным трактом, ликвидируя желчную гипертензию и проявления желтухи
Холерик поневоле. Если желчь в вашем организме стала доминировать над другими жизненными соками, то согласно классификации древнегреческого врача Гиппократа, вы относитесь к типу людей со вспыльчивым темпераментом-холерикам. Но а если χολή (др.-греч. желчь) стала преобладать в вашей внутренней среде независимо от вашего темперамента?
Нарушение циркуляции желчи может быть вызвано механическими препятствиями. Выясним природу такого расстройства здоровья, как механическая желтуха.
Билирубин — это производная гемоглобина, его нормальная концентрация в крови — 5,1–21,5 мкмоль/л. Превышение данного уровня приводит к пожелтению кожи.
Степень тяжести желтухи зависит также от показателей билирубина:
- легкая форма — до 85 мкмоль/л,
- средней тяжести — 86–169 мкмоль/л,
- тяжелая форма — свыше 170 мкмоль/л.
Если желчные протоки заблокированы полностью, уровень билирубина растет каждый раз на 30-40 мкмоль/ч.
Факт. За сутки человек вырабатывает около 1000-1800 мл желчи. Холерез — процесс образования желчи происходит непрерывно. А холекинез — желчевыделение в 12-перстную кишку — связан, преимущественно, с приемами пищи. Натощак эта жидкость концентрируется по большей части в желчном пузыре, где несколько изменяет свой состав. Поэтому различают пузырную желчь и печеночную.
Факт. Желчь растворяет продукты распада липидов, стимулирует активность кишечных ферментов и ферментов поджелудочной железы. Способна снижать кислотность содержимого желудка; останавливает рост и размножение бактерий.
Причины возникновения механической желтухи:
- образование камней в желчных протоках
- новообразования в желчном пузыре, протоках, поджелудочной железе, большом дуоденальном сосочке (БДС)
- сдавливание протоков
- атрезия желчевыводящих путей
- панкреатит (воспаление поджелудочной железы, даем ссылку на страницу)
- холангит (воспаление желчных протоков)
- опухоли печени
Факт. Но на практике все причины сводятся к двум общим — главным. Механическая желтуха в 67% случаев — следствие злокачественных опухолей. Эта предпосылка лидирует у пациентов старше 40 лет. В 29% случаев представленная разновидность желтухи является производной желчекаменной болезни. Такая причина развития недуга характерна, в основном, для пациентов в возрасте до 30 лет.
Факт. Механическая желтуха чаще фиксируется медиками у мужчин (68 %). На женщин приходится в общей сложности 32 % от числа всех заболевших.
Внутренние и внешние симптомы механической желтухи:
- Слизистые оболочки, кожа и глазные склеры окрашиваются в желтый цвет.
- Нарушение оттока желчи приводит к поступлению ее в кровь и в лимфатические пути. Повышается содержание холестерина в крови.
- Холестаз — желчь прекращает выделяться в кишечник. Нарушается его моторика: ослабляются перистальтика и тонус. Около 70% жиров не переваривается в кишечнике, избыточное их число выделяется вместе с каловыми массами. Кал обесцвеченный.
- Снижение артериального давления под воздействием желчных кислот на центр блуждающего нерва, сосудистую кровеносную систему и синусовый узел сердца
- Астено-вегетативные расстройства: депрессия, сонливость в дневное время суток и бессонница по ночам, раздражительность, высокая утомляемость.
- Головная боль.
- Кожный зуд вследствие раздражения нервных окончаний кожи.
- Разрушение эритроцитов крови с последующим выделением гемоглобина в окружающую среду. Соответственно возникает почечно-печеночная недостаточность.
- Разрушение лейкоцитов. Защитные силы организма ослаблены.
- Снижается свертываемость крови
- Развивается воспалительный процесс в печени и поджелудочной железе
- Авитаминоз
Где вам смогут помочь?
В Медицинском доме Odrex работает слаженная команда профессиональных гастроэнтерологов и хирургов, готовых всегда прийти на помощь. Здесь Вам проведут предельную точную диагностику с использованием современного оборудования и подберут наиболее подходящую терапию или наиболее эффективный оперативный способ лечения. Операция при механической желтухе выполняется под руководством хирургов высшей категории, кандидатов медицинских наук, доцентов.
Диагностика
- классическое трансабдоминальное (через брюшную стенку) ультразвуковое обследование
- КТ (компьютерная томография)
- МРТ (магнитно-резонансная томография)
- эндоскопия (ссылку даем на страницу сайта)
Лечение механической желтухи
Лечение желтухи предусматривает несколько этапов:
- устранение холестаза — застоя желчи
- лечение почечно-печеночной недостаточности
Если у пациента врачи наблюдают тяжелую степень печеночной недостаточности, то терапию проводят в реанимации. Она заключается в инфузионном лечении (вводят в кровоток человека белковые препараты, кровезаменители, солевые растворы, глюкозу с инсулином и другие медикаменты по индивидуальному назначению). Консервативный курс объединяет также такие медикаменты, как:
- лекарства, улучшающие функционирование печени
- аминокислоты
- лекарственные препараты, усиливающие метаболизм
- блокаторы желудочной секреции
Врач может назначить также анаболические гормоны (стимулируют накопление белка в мышцах) и стероидные гормоны (синтезируются из холестерина в коре надпочечников).
Необходимость обращения к хирургии при механической желтухе определяется врачом в каждом случае индивидуально, учитывая весь патогенез заболевания.
Разновидности хирургического лечения при механической желтухе
- Эндоскопическая холедохолитотомия. При фиброгастроскопии врач проводит электрорассечение наружного желчного сфинктера, введение в просвет холедоха специального литоэкстрактора, с помощью которого извлекает камни из желчного протока.
- Лапароскопическая холедохолитотомия — вскрытие холедоха (общего желчного протока) и извлечение камня из холедоха лапароскопическим способом
- Открытое вмешательство для извлечения конкрементов из холедоха или создание обходных путей для оттока желчи при онкопроцессе (анастомоз)
- Наложение пункционной холецистостомы для разгрузки протоковой системы печени; врач назначает данную операцию в тяжелых случаях. Она является первым этапом, вслед за которым следует второй этап, связанный либо с удалением опухоли, либо с удалением камней.
Вопрос — ответ
Каковы бывают осложнения механической желтухи?
- печень теряет свою антитоксическую функцию
- в организме накапливаются аммиак, ацетон, фенолы
- микрососудистый тромбоз в почках
- в крови повышается уровень конечного продукта обмена белков креатинина
- гипоксия — снижение транспорта кислорода в организме — посинение конечностей
- может привести к летальному исходу
Какая пища стимулирует желчеотделение, и чем обусловлен сам процесс движения желчи?
В основном, усиливают желчеотделение молочные продукты, мясо, яичные желтки. Желчь движется благодаря разности давления в желчевыделительном аппарате. Давление провоцируют секреторные клетки и сокращения гладких мышц желчного пузыря и протоков. Направление движения желчи регулирует тонус сфинктеров (мышц) — таких, как сфинктер Люткенса — в шейке желчного пузыря, сфинктер Одди — в нисходящей части 12-перстной кишки и сфинктер Мирицци — на участке соединения общего печеночного и пузырного протоков. Мышечные сокращения управляются нервной системой и гуморальными механизмами (контролирующими жидкую внутреннюю среду).
Чем отличается болезнь Боткина от механической желтухи?
Механическая желтуха в отличие от болезни Боткина не является инфекционной. А болезнь Боткина — острое вирусное заболевание с преимущественным поражением печени, вызванное вирусом гепатита А.
Стол номер 5 относится к разряду щадящих диет, используемых в лечебных целях. Главными показаниями для его назначения являются хронический гепатит, острый гепатит и холецистит в период выздоровления, хронический холецистит, цирроз печени, желчнокаменная болезнь.
Лечебная диета номер 5 предусматривает сбалансированное потребление углеводов и белков, но с некоторыми ограничениями жиров. В частности, ограничивают жиры (сливки, масло сливочное до 10 г, растительное масло 20–30 г).
Также из рациона исключаются продукты, содержащие пурины, экстрактивные вещества, холестерин, эфирные масла, щавелевую кислоту, и продукты с жирами, окислившимися при жарке.
Основной упор делается на клетчатку, пектины и жидкости.
Все блюда либо варят, либо запекают, иногда можно тушить. Солить блюда нужно совсем чуть-чуть, так как допускается соли — не больше 10 г в день. Холодная пища полностью исключена, допускаются только тёплые или слегка горячие блюда. Приём пищи — не реже 5 раз в день в измельчённом виде.
Полностью исключены:
Разрешённые продукты:
- Можно пить фруктовые и ягодные некислые соки, компоты, кисель, некрепкий чай и кофе с молоком, отвар шиповника.
- Допустимы пшеничный и ржаной хлеб. Допустимо печенье из несдобного теста.
- Из молочных продуктов разрешены молоко с чаем, молоко сгущённое и сухое, обезжиренный творог, сметана в небольшом количестве, сыры неострые (российский, голландский). Рекомендуются нежирный творог и изделия из него.
- Можно готовить молочные и фруктовые супы, а также различные супы на овощном отваре с добавлением овощей, круп, макаронных изделий.
- На горячее можно готовить мясные изделия из нежирной говядины, курятины и других постных сортов птицы. Блюда варят или запекают после отваривания, готовят куском или в рубленом виде. Также можно есть молочные сосиски, нежирные сорта рыбы (треска, судак, щука, сазан, навага, серебристый хек) в отварном или паровом виде.
- На завтрак допустимы рассыпчатые и полувязкие каши (за исключением пшённой), в особенности рекомендованы овсяные и гречневые. Всевозможные блюда из крупы и макаронных изделий — запеканки, пудинги, гарниры, супы.
- В каши или другие блюда можно добавлять масло сливочное или растительное, но не более 50 г в день.
- Разрешены различные виды овощей и зелени (желательно овощи термически обрабатывать), можно консервированный зелёный горошек и некислую квашеную капусту.
- Допускается не более одного яйца в день, но в виде белкового омлета или в составе блюда.
- Можно есть различные фрукты и ягоды, кроме очень кислых, также допускаются фруктовые консервы, чай с лимоном.
- Из сладкого можно сахар, варенье, мёд.
- Из закусок разрешены сельдь вымоченная, икра паюсная, рыба заливная, салаты, винегреты.
Варианты меню на день
Завтрак: белковый омлет
овсянка на воде
нежирный творог
+ чай с молоком
Перекус: салат из отварных овощей, ломтик подсохшего хлеба
Обед: овощной суп, отварная нежирная рыба, пюре из брокколи, компот
молочная лапша, гречка и отварная говядина
суп-пюре из цветной капусты, запеканка из картофеля и курицы
Полдник: чай и рисовый пудинг
Ужин: винегрет, белая рыба на пару
творожная запеканка
перловая каша с овощами
Рецепты диетических блюд, щадящих печень
Сырники с морковью
- 150 г нежирного творога
- 1 морковь
- кусочек сливочного масла
- 1 ч. л. манной крупы
- 1 яйцо
- 1 ст. л. сахара
- 1 ст. л. муки
- соль
Шаг 1. Морковь натереть на мелкой тёрке, припустить в воде со сливочным маслом.
Шаг 2. Всыпать в морковь манку и поварить 5 минут, помешивая.
Шаг 3. Охладить, добавить творог и яйцо, сахар, соль и половину муки.
Шаг 4. Слепить сырники, обвалять в муке и поджарить на сливочном масле с каждой стороны по полминуты. Довести до готовности в духовке (10–15 минут).
Пышный белковый омлет
- 3 яйца
- 1/3 стакана молока
- соль
Шаг 1. Отделить белки от желтков.
Шаг 2. Взбить белки с молоком, посолить.
Шаг 3. Вылить белки в форму для выпечки, поставить ее в противень с водой.
Шаг 4. Запекать омлет в духовке примерно полчаса при 170 градусах.
Суп вегетарианский с гречкой
- ½ кочана капусты
- 2 свёклы
- 2 картофелины
- 2 небольшие морковки
- 1 помидор
- ½ стакана гречки
- соль
Шаг 1. Гречку промыть, прокалить на сухой сковороде.
Шаг 2. Свёклу, морковь порезать мелкой соломкой и обжарить на небольшом количестве сливочного масла. Потушить.
Шаг 3. Почистить и нарезать картофель соломкой.
Шаг 4. Мелко нашинковать капусту.
Шаг 5. Овощи и гречку залить кипятком, варить минут 40. В середине варки положить в кастрюлю капусту.
Шаг 6. Выключить, посолить, дать настояться 15 минут.
Лапшевик с овощами
Для теста:
- 1 стакан муки
- 1 белок
- 2 ст. л. воды
Начинка
- 2 морковь
- ½ стакана молока
- 1 ст. л. сливочного масла
- 1 яйцо
- 100 г нежирного творога
- 1 ч. л. сахара
- соль
Шаг 1. Из воды, белка и муки замесить тесто, накрыть его полотенцем и оставить на 10 минут.
Шаг 2. Тесто раскатать в тонкий пласт, слегка подсушить его в духовке, затем нарезать лапшой.
Шаг 3. Лапшу залить кипящей подсоленной водой, отварить до готовности, затем откинуть на дуршлаг.
Шаг 4. Морковь натереть на тёрке, припустить в воде с маслом.
Шаг 5. Смешать морковь с творогом, протёртым через сито, сахаром, яйцом и молоком.
Шаг 6. Всё взбить и залить этой смесью лапшу, уложенную в форму для выпечки, смазанную маслом.
Шаг 7. Запекать при 200 градусах около 30 минут.
Кнели паровые с рисом
- 1 куриная грудка
- 2–3 ст. л. риса
- 1 яйцо
- 3 ст. л. молока
- 1 ст. л. сливочного масла
- ½ стакана воды
- соль
Шаг 1. Куриное филе дважды пропустить через мясорубку.
Шаг 2. Из риса и воды сварить вязкую кашу, соединить её с куриным фаршем и ещё раз пропустить через мясорубку.
Шаг 3. Добавить молоко, масло, взбитое яйцо, соль, перемешать.
Шаг 4. Из полученной массы сформовать небольшие кнели и варить их на пару 15–20 минут.
Шаг 5. При подаче выложить кнели на блюдо, гарнируйте морковью, припущенной в молоке.