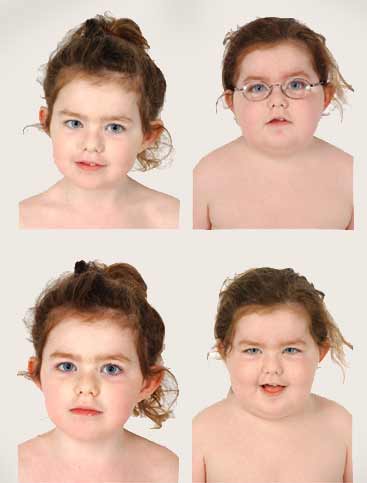
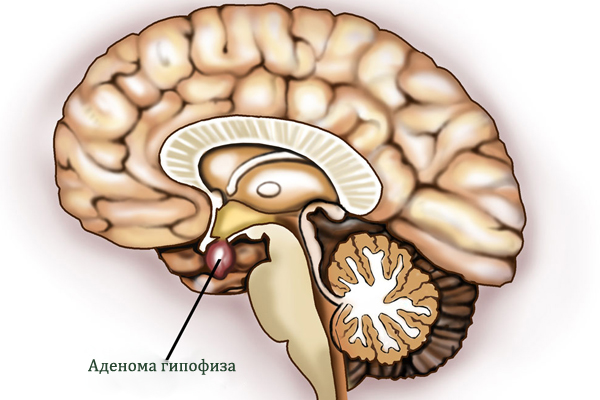
Гемангиома чем опасна
 Гемангиома позвоночника – это новообразование доброкачественного характера, имеющее сосудистое происхождение. Чаще всего диагностируется одиночная гемангиома, т.е. опухоль располагается в одном позвонке. Иногда встречается множественное поражение, когда поражены несколько участков. Заболеванию больше подвержен женский пол, нежели мужской. Патология диагностируется в 1-1,5% случаев от всех новообразований скелета доброкачественного характера. Данная опухоль характеризуется медленным ростом, благоприятным прогнозом, не способна к метастазированию. Переход в злокачественную степень гемангиомы позвоночника наблюдается в очень редких случаях.
Гемангиома позвоночника – это новообразование доброкачественного характера, имеющее сосудистое происхождение. Чаще всего диагностируется одиночная гемангиома, т.е. опухоль располагается в одном позвонке. Иногда встречается множественное поражение, когда поражены несколько участков. Заболеванию больше подвержен женский пол, нежели мужской. Патология диагностируется в 1-1,5% случаев от всех новообразований скелета доброкачественного характера. Данная опухоль характеризуется медленным ростом, благоприятным прогнозом, не способна к метастазированию. Переход в злокачественную степень гемангиомы позвоночника наблюдается в очень редких случаях.

Гемангиома позвоночника малых размеров, как правило, не имеет клинических проявлений. Однако, по мере роста она может вызывать болезненные ощущения. Иногда становится причиной патологического перелома позвоночного столба. При новообразованиях больших размеров у пациента может наблюдаться компрессия (сдавливание) спинного мозга и нервных отростков, которая сопровождается сильными болями, нарушением функции определенных участков тела в зависимости от уровня поражения позвоночного столба (онемение, нарушение движения в руках или ногах, вплоть до пареза и паралича, нарушение функции тазовых органов).
Диагноз устанавливается компетентным специалистом на основании жалоб больного, клинических проявлений и результатов обследований (рентгенологическое исследование, КТ, МРТ). Гемангиома зачастую выявляется в поясничном и грудном отделах позвоночника, реже в крестцовом и шейном. Данным заболеванием занимаются хирурги-вертебрологи, а также неврологи, онкологи и радиотерапевты. Существуют различные эффективные методики лечения гемангиомы позвоночника.
Причины и механизм развития заболевания
Точная причина возникновения гемангиомы не установлена. Предполагают, что совокупность нескольких факторов может сыграть ключевую роль в развитии этой патологии. Во главе всех причин стоит генетическая предрасположенность. Установлено, что при тщательном опросе больных у них выявляются родственники, страдающие гемангиомами различной локализации. Другими факторами риска являются чрезмерная физическая нагрузка на позвоночник, его травмы и повреждения, тканевое кислородное голодание, высокий уровень половых гормонов (эстрогенов).
Совокупность генетической неполноценности сосудистой стенки с чрезмерной нагрузкой на позвоночный столб, а также наличие травмы позвонка и других провоцирующих факторов, могут привести к возникновению повторяющихся в нем кровоизлияний. Зачастую процесс происходит в грудном или поясничном отделах. На месте кровоизлияний формируются тромбы, и далее происходит активация остеокластов (клеток, разрушающих костную ткань). В местах истончения и разрушения костной ткани появляются и разрастаются новые сосуды с неполноценной стенкой, и вся последовательность повторяется вновь. Таким образом новообразование формируется и увеличивается в размерах.

Признаки заболевания
Гемангиома маленьких размеров протекает без явной симптоматики. Обычно ее диагностируют случайно, когда обследуют пациента на наличие других болезней. Около 10-15% пациентов с данной патологией жалуются на боль в области поражения позвоночника или рядом с ним (паравертебральной зоне). Болевые ощущения средней интенсивности, тупые, ноющие. Боль может усиливаться во время ночного сна, после различных физических нагрузок.
Иногда обнаруживаются симптомы сдавливания спинного мозга и нервных корешков: у пациента нарушается чувствительность, возникают парезы и параличи мышц, ухудшается функциональная активность тазовых органов. У небольшого процента пациентов диагностируется интенсивный рост гемангиомы. Это приводит к снижению плотности кости, нарушению ее опорной функции и развитию патологического перелома.
Диагностика патологии
Диагноз – «гемангиома позвоночника» устанавливается совместно с врачом-онкологом, неврологом, вертебрологом на основании клинических признаков и результатов инструментальных методов обследования.
Данные новообразования могут быть диагностированы при простом рентгенологическом исследовании. Однако большую информативность дают такие методы обследования, как КТ и МРТ.
Методы лечения
Для лечения гемангиомы позвоночника врачами используются различные методики. Основными является: хирургическое лечение, лучевая терапия, алкоголизация, эмболизация и вертебропластика (методом пункции через кожу). Показания к хирургическому методу лечения гемангиомы позвоночника определяет нейрохирург. В ходе операции удаляются патологически измененные участки кости и мягкие ткани.
Чаще всего используется лучевая терапия. Разрушение опухолевых клеток под воздействием ионизирующего излучения замедляет развитие новообразования. В результате уменьшаются клинические проявления болезни. Показания к облучению гемангиомы позвоночника определяются радиотерапевтом.
Применение эмболизации возможно в случае возникновения кровотечения. Во время процедуры в опухоль или питающий ее сосуд вводится специальный пенообразующий раствор. Из-за нарушения питания клеток, новообразование гибнет.
Алкоголизация – это способ лечения гемангиомы позвоночника. Суть метода: введение этилового спирта в сосуды, питающие опухоль. Это приводит к их слипанию и гибели. Процедуру проходят под контролем КТ. У данной терапии существует ряд осложнений (паравертебральные абсцессы, миелопатия), в связи с чем она находит ограниченное применение.
Пункционная вертебропластика – метод, при котором полость пораженного гемангиомой позвонка укрепляют вводимым в нее костным цементом, что предотвращает риск возникновения компрессионного перелома. На данный момент является наиболее эффективным и безопасным методом лечения гемангиомы позвоночника. Риск осложнений достигает 1-10%. Прогноз после такого лечения, как правило, благоприятный.
При данной патологии пациенту нельзя подвергаться массажу, мануальной терапии, не рекомендуется и выполнение физических упражнений, которые могут спровоцировать сдавливание и патологический перелом позвонка.
Выбор метода лечения больного осуществляется в каждом клиническом случае индивидуально на консилиуме докторов в составе нейрохирурга, онколога и радиотерапевта.
Центр лучевой терапии проекта «ОнкоСтоп» занимается лечением гемангиомы позвоночника в Москве, используя современную роботизированную систему «КиберНож». Стереотаксическая лучевая терапия безболезненна, не требует длительного реабилитационного периода. Все манипуляции проводятся амбулаторно. В центре «ОнкоСтоп» к каждому применяется индивидуальный подход. Записаться на прием, а также уточнить интересующую вас информацию можно по контактным телефонам: 8 (800) 5-000-983, + 7 (495) 215-00-49.
Стоимость лечения
Опухолевые поражения костей (от 305 000)
Точная стоимость лечения определяется только после консультации с врачом
 Стационар одного дня 3-е КО Малыхин Сергей Александрович Стаж 10 лет Первая квалификационная категория
Стационар одного дня 3-е КО Малыхин Сергей Александрович Стаж 10 лет Первая квалификационная категория
Гемангиома позвоночника – распространенная сосудистая опухоль костной системы. Согласно сведениям ВОЗ, патология присутствует у каждого 10 жителя Земли. Болезнь часто прогрессирует у женщин в возрасте до 40 лет, частота обнаружения проблемы у мужчин – ниже. Долгое время процесс протекает бессимптомно, боли и другие признаки проявляются в запущенных случаях. Опухолевый процесс не имеет предрасположенности к малигнизации, потому решение о целесообразности хирургического вмешательства принимают индивидуально.
Информация о заболевании
Гемангиома позвоночника встречается у 10-11,5% населения. В общей сложности заболевание встречается в 1,5-2% случаях из общей массы доброкачественных новообразований скелета. Не имеет предрасположенности к перерождению в злокачественное. Такие случаи являются исключительными, составляют не более 1% от общей массы.
Чаще всего встречается гемангиома грудного отдела позвоночника в области 6 позвонка. Поражения крестцового и шейного отдела выявляют редко. Образования часто находятся в пределах одного позвонка.
В современной классификации различают 4 вида гемангиом, разных по гистологическому строению:
- капиллярные – образованы переплетением капилляров, слои разделяются прослойкой фиброзных и жировых тканей;
- рецематозные – включают крупные вены и артерии;
- кавернозные – состоят из прослоек соединительной ткани, покрытой эндотелием, включают много полостей с разными размерами и формой;
- смешанные – соединяют в себе особенности, свойственные для гемангиом всех перечисленных типов.
Различают агрессивное и неагрессивное течение заболевания. Для первого случая, характерно стремительное увеличение размеров новообразования, появление выраженных симптомов. Неагрессивные имеют благоприятное течение. Рост опухоли не прослеживается. Образование прогрессирует медленно и бессимптомно. Есть клинические случаи подтверждающие возможность самопроизвольного рассасывания.
Основная причина образования гемангиомы позвоночника – наследственная предрасположенность. Этот фактор подтверждают сведения статистики. Риск развития опухоли для человека возрастает при обнаружении патологии у его близких родственников. Вероятность прогресса усиливается при получении травм позвоночника и при гипоксии тканей.
Болезнь у женщин часто прогрессирует в возрасте до 40 лет. Частота обнаружения патологии сравнивается с мужчинами после достижения климактерического возраста. Медики связывают это со стабилизацией гормонального фона и снижением уровня эстрогенов в крови.
Симптомы опухолевого процесса зависят от габаритов и размещения опухоли по отношению к телу позвонка. Длительный период заболевание протекает в скрытой форме, не провоцируя возникновение клинической картины. Выявляется патология случайно, при проведении обследования после получения травм или по другим показаниям.
На раннем этапе развития патологии проявляется болевой синдром. Сама боль – слабая, появляется периодически. Ее интенсивность увеличивается по мере роста гемангиомы, в конце она становится нестерпимой. Опасны новообразования размером более 1 см в диаметре. Они провоцируют не только боль. Длительное течение приводит к расстройствам неврологического спектра, проявляющимся из-за нарушения структуры позвонка и сдавливания спинного мозга.
Заподозрить проблему на раннем этапе развития помогает боль, возникающая в ночное время или усиливающаяся после физических нагрузок. Она должна локализоваться в области пораженного позвонка. Не исключено онемение, парезы и параличи пораженной зоны.
Для диагностики патологии используют такие методы:
- рентгенологическое исследование в нескольких проекциях;
- компьютерная томография;
- магнитно-резонансная томография.
Атипичная гемангиома позвонка также подтверждается при использовании данных методов. Рентген позволяет установить опухоль позвоночника, но для постановки диагноза его недостаточно. Точные сведения получают после проведения КТ. МРТ показано пациентам с подозрениями на гемангиому шейного отдела позвоночника.
При агрессивном течении признаки гемангиомы позвоночника проявляются ярко. Не исключено появление серьезных осложнений, к перечню которых относят:
- компрессионные переломы тела позвонков;
- сдавливание спинного мозга и его корешков;
- парезы и паралич;
- нарушение функций органов тазовой области.
Предупредить развитие опухолевого процесса у лиц, имеющих наследственную предрасположенность практически невозможно. Снизить вероятность патологии помогает спокойный образ жизни с отказом от избыточной физической активности, важно избегать травм.
Информация о лечении
Если опухолевый процесс обнаружен, но симптомы и прогресс отсутствуют, особое лечение не требуется. Пациенту необходимо обследоваться у профильных специалистов 2 раза в год и проходить МРТ минимум 1 раз в год. Лечением патологии занимаются:
- вертебрологи;
- неврологи;
- онкологи.
Записаться на прием к ведущим специалистам и пройти обследование на новейшем оборудовании можно в АО «Медицина» (клиника академика Ройтберга). Полноценная диагностика позволяет улучшить прогноз на выздоровление пациента.
Метод лечения гемангиомы позвоночника определяется в зависимости от формы процесса, расположения новообразования, состояния и возраста пациента. В современной клинической практике используют следующие методы лечения гемангиомы позвоночника.
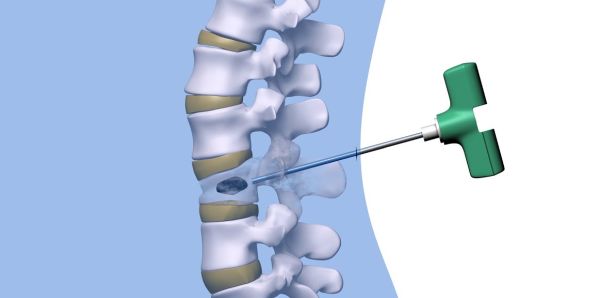
- Резекция позвонка. Обеспечивается удаление деформированных мягких тканей с последующей резекцией пораженных участков кости. Сейчас метод считают устаревшим из-за высокой вероятности осложнений в ходе операции. Есть риск массивного кровотечения из сосудов и каверн. Резекция проводится при сильной компрессии спинного мозга и нервных корешков.
- Лучевая терапия. Практика состоит в облучении сосудов опухоли. Мягкий компонент перерождается, а пораженные костные ткани, пронизанные капиллярами, не меняют структуру. Применение этого метода оправдано при установленном риске малигнизации.
- Алкоголизация. Новая методика, разработанная в конце 20 века. Ее принцип основан на введении спирта в область новообразования. Компонент вызывает тромбоз сосудов, провоцирует разрушение эндотелия, что приводит к уменьшению размеров опухоли. Несмотря на высокую результативность, практику используют редко. Связано это с высоким риском осложнений в виде миелопатии, паравертебрального абсцесса, патологических переломов.
- Эмоблизация. Эмболы вводят в сосуды, находящиеся рядом с опухолью, или непосредственно в образование. Основная цель – остановить питание гемангиомы и сдержать ее рост.
- Чрескожная пункционная вертебропластика. В опухоль вводят костный цемент. Сосуды и каверны сдавливаются и разрушаются. Полость заполняется прочным материалом, обеспечивающим целостность позвонка. Эта малоинвазивная практика признана самой безопасной. Пациенты могут вернуться к привычной жизни через несколько суток после воздействия. Боли, свойственные для патологии исчезают сразу.
Прогноз на восстановление для пациента – благоприятный. При своевременной диагностике и правильно определенной схеме лечения возможно полное выздоровление, исключающее риск рецидива болезни.
Частые вопросы
Болит ли гемангиома позвоночника?
Гемангиома позвоночника на раннем этапе развития редко провоцирует появление острого болевого синдрома. Дискомфорт появляется при физических нагрузках и резких движениях, но быстро проходит. Боль характерна для образований, достигших 1 см в диаметре – их обязательно надо лечить или удалять оперативно, иначе качество жизни пациента снизится.
О каких противопоказаниях при гемангиоме должен знать пациент?
Перечень противопоказаний при гемангиоме позвоночника включает:
- посещение саун, солярия, длительное пребывание на солнце и другое тепловое воздействие;
- массаж пораженной области (провоцирует усиление кровотока);
- мануальная терапия;
- лечебная физкультура;
- длительное пребывание в положении стоя или сидя (более 4 часов).
Рекомендуется ограничить прием витаминов и иммуностимуляторов, потому что такие средства способны провоцировать рост новообразования.
Опасна ли гемангиома позвоночника?
Гемангиома опасна при неконтролируемом течении. Она может стать причиной неврологических расстройств, приводящих к снижению качества жизни. Присутствует небольшая вероятность перерождения клеток в раковые. Состояние пациента надо контролировать на всех этапах лечения.
Куда обратиться для диагностики и лечения в Москве?
При подозрении на развитие гемангиомы позвонка в Москве можно обратиться в АО «Медицина» (клиника академика Ройтберга), имеющее удобное расположение в ЦАО (метро Маяковская). Опытный персонал обеспечит индивидуальный подход, проведет обследование на качественном оборудовании, дифференцирует диагноз и определит лучшую схему лечения.
В Петербурге не так много учреждений занимается лечением гемангиом — доброкачественных сосудистых новообразований, встречающихся в большинстве случаев у детей. Тем не менее направление включено в систему госгарантий, а получить консультацию по полису ОМС можно как в городских и федеральных организациях, так и в нескольких частных клиниках.
Елена Большакова
Гемангиома — это доброкачественная опухоль, которая образуется из стенки сосуда. Она представляет собой узел синюшно-красного цвета, размером от 0,3 до 1 см. Однако встречаются и гигантские новообразования, достигающие 10, а иногда и 15 см. Гемангиомы делятся на врожденные и приобретенные.
Как правило, говорит генеральный директор многопрофильной клиники «Остмедконсалт» Александр Некипелов, новообразования появляются в виде красных пятен в первый месяц жизни ребенка и активно растут до восьмимесячного возраста (в 80% случаев). Валерий Файзуллаев, заведующий отделением детской хирургии клиники «Скандинавия», рассказывает: «Инфантильная (младенческая) гемангиома, по разным данным, встречается у 2% пациентов и имеет четыре стадии развития: фаза быстрой пролиферации (роста), фаза медленной пролиферации, фаза стабилизации и фаза инволюции (регрессии)».
По данным дерматовенеролога медицинского центра «СМ-Клиника» Дениса Барбинова, врожденные новообразования исчезают в 90% случаев у детей до одного года, у детей до десяти лет — в 99% случаев. «Если гемангиома не угрожает жизни ребенка, не закрывает дыхательные пути и не травмируется, то удалять ее нецелесообразно»,— считает господин Барбинов. В случае активного роста гемангиомы, отмечает Александр Некипелов, сразу назначается лечение, так как недостатки самостоятельного регресса — длительность процесса и избытки кожи, которые впоследствии необходимо удалять хирургическим путем.
Другое дело, если мы говорим о приобретенных гемангиомах, предупреждает господин Барбинов, надеяться на самостоятельную регрессию нельзя. «С возрастом шансы на их появление увеличиваются, от пола это не зависит. Чаще всего новообразование появляется у людей, регулярно испытывающих тепловые нагрузки, употребляющих алкоголь и продукты с содержанием кофеина. Иными словами, на это влияют любые факторы, вызывающие сокращение сосудов,— рассказывает эксперт.— Основные показания к удалению гемангиомы: ее частая травматизация, воспаление или резкое увеличение в размерах. В первом случае возникает большая кровопотеря и в определенном проценте случаев гемангиома может превратиться в злокачественное новообразование. Однако есть и противопоказания для удаления, например, заболевания или состояния, сопровождающиеся нарушением свертываемости крови».
CEO Tel Aviv Clinic Артур Миллер отмечает, что, помимо этого, гемангиомы могут возникать при различных аномалиях центральной нервной системы или позвоночника. Они влияют на внутренние органы, такие как печень, части желудочно-кишечного тракта, головной мозг или органы дыхательной системы. «Гемангиомы на коже — результат аномальной пролиферации сосудов. Причины заболевания неизвестны, но эксперты полагают, что у детей болезнь инициирована некоторыми белками в плаценте при беременности. Гемангиома кожи может появляться на ее поверхности или в подкожном жировом слое. Сначала она выглядит как родинка, но с течением времени начинает прорастать на поверхности кожи. Гемангиомы печени считаются чувствительными к эстрогенам. Во время менопаузы многим женщинам назначают гормонотерапию для компенсации уровня их естественного эстрогена, и неправильно выбранная его доза может активировать рост гемангиомы печени. Помимо кожи и печени, гемангиомы могут возникать в других органах — в почках, легких, головном мозге. Такие гемангиомы часто называются кавернозными»,— рассказывает господин Миллер. Для диагностики врачу часто достаточно визуального осмотра во время физического обследования. Гемангиомы на органах обычно обнаруживаются на УЗИ, МРТ или КТ.
«Если обнаружена одна небольшая гемангиома, то, как правило, она не вызывает беспокойства и со временем исчезает сама по себе,— считает эксперт.— При более тяжелых клинических условиях лечение может включать введение кортикостероидов в гемангиому, прием бета-блокаторов, лазерную терапию»,— говорит CEO Tel Aviv Clinic. Опасность заболевания заключается в том, что если вовремя не начать лечение, то возможно внезапное увеличение и прорастание опухоли в близлежащие органы, нарушая их функции. Также опасны для жизни случаи кровотечения гемангиомы, ее локализации (например, дыхательные пути, слизистые) или инфицирования, объясняет Валерий Файзуллаев.
Удалением подобных новообразований занимаются дерматоонкологи. Наблюдение и лечение пациентов с гемангиомами входит в ОМС. «В Петербурге гемангиомы лечат Городской центр по лечению гемангиом при Детской городской поликлинике N 68 и наша клиника «Косметология Остмедконсалт»»,— рассказывает Александр Некипелов. С 2018 года в систему госгарантий по этому направлению включена также клиника «Скандинавия» (ООО «АВА-Петер»). Пока в силу малой информированности населения последняя принимает по три пациента в неделю. В клинике «Остмедконсалт» за 2017 год прошли консультацию 2434 ребенка. Всего, по данным комитета по здравоохранению Санкт-Петербурга, в рамках ОМС по данному направлению в городе ежегодно проходит лечение более 5 тыс. детей.
«Методы лечения гемангиом: лазерное склерозирование, близкофокусная рентгенотерапия, препаратное лечение (анаприлин), хирургический метод,— перечисляет господин Некипелов.— В ОМС входит лазерное склерозирование. Процедура чувствительная, малоболезненная. Среди противопоказаний — судорожные состояния или эпилептические приступы (в анамнезе), наличие воспалительных элементов на коже области лазерной обработки, при обработке в периорбитальной области — изменения сосудов глазного дна. Рекомендации после процедуры: в течение суток исключить контакт с водой, длительные водные процедуры (ванны, сауны, бассейн) — на 7-10 дней, исключить активное солнце в течение трех-четырех недель».
Обычная гемангиома может быть удалена сразу, во время первичной консультации, утверждает Денис Барбинов. «По времени это занимает от 5 до 15 минут. На месте манипуляции образуется корочка площадью с новообразование, которая отпадает на 7-21-е сутки. Стоимость лечения в частной клинике составляет от 2 до 10 тыс. рублей в зависимости от размера и локализации новообразования»,— говорит эксперт. По данным Валерия Файзуллаева, тариф в рамках программы ОМС варьируется от 3926 рублей до 24 381 рублей (бесплатно для пациентов). Лечение за наличный расчет составит от 4510 до 21 тыс. рублей.
Господин Файзуллаев называет лазерное лечение самым современным и пока единственным методом, который позволяет избавиться от опухоли навсегда, безболезненно и без рубцов. По мнению других специалистов, существуют и иные методики, которые позволяют провести операцию минимально травматично для пациента. «При радиоволновом удалении гемангиомы аппаратом «Сургитрон» остается только небольшое пятнышко цвета слоновой кости. По размеру оно в три-четыре раза меньше, чем само образование»,— приводит пример Денис Барбинов из «СМ-Клиники».
Для лечения язв на поверхности гемангиом кожи часто используется гель Becaplermin (Regranex), добавляет Артур Миллер. «Гель также используется в качестве лечения второй линии, когда другие методы не помогли, но его применение обязательно нужно согласовать с врачом,— предупреждает он.— Если гемангиома на коже крупная или в чувствительной области, врачи могут рекомендовать хирургическое удаление. При удалении гемангиом на органах, хирургическая резекция поврежденного участка также может решить проблему. Однако в неоперабельных случаях эффективным способом избавиться от гемангиомы становится эндоваскулярная эмболизация основной артерии, которая поставляет в гемангиому кровь».
Важные новости от «Ъ-СПб » вы можете получать на
Вони виглядають майже однаково, але з’являються зовсім з різних причин.
З віком на тілі з’являється багато «об’єктів», зовні дуже схожих на родимки. Пізнати їх нам допомогли лікар-онколог Національного інституту раку Марія Кукушкіна і керівник клініки KeyMed дерматолог Тетяна Кобець.
Доброякісні: бомба уповільненої дії
На жаль, більшість доброякісних утворень з часом можуть перетворитися на злоякісні. Тому їх потрібно обстежувати і видаляти. Детально про це розповів Тетяна Кобець.
Атероми і ліпоми. Ці вузлуваті ущільнення зовні схожі. Атерома виникає через закупорку сальних залоз. У запущеному випадку може почервоніти, дати набряк або нагноїтись, вже з больовими відчуттями, і навіть супроводжуватися підвищеною температурою. Запалившись, вона може прорватися, важко гоїться без хірургічної чистки і в підсумку залишає значний шрам. Ліпома – це пухлина жирового прошарку, яку ще називають «жировиком». Вона може бути в стані сну, а може почати рости. І при атеромі, і при ліпомі в запущених випадках є ймовірність переходу в злоякісну форму – ліпосаркому. Тому зі зверненням до дерматолога краще не затягувати.
ЛІКУВАННЯ . Успішно видаляються лазерним, радіохвильовим або пункційної-аспіраційним методами, після яких на шкірі майже не залишається слідів або ж вони з часом вирівнюються. Якщо не перейшли в стадію злоякісних, то, скоріше за все, на тому ж місці більше не виникнуть.
АНГІОМА І ГЕМАНГІОМА . Це судинні пухлинні утворення, що виникли з різних причин: через генетичну поломку судин, напруження в пологах, травмах або вірусних захворюваннях. У першому випадку судина розташована близько до поверхні шкіри і виглядає як точка або «горошина» (частіше червона). Іноді це судина, що розщеплюється до поверхні у формі павутини (видно при дерматоскопії – так називають обстеження шкіри спеціальним приладом). Гемангіома ж – судинне розростання і сплетіння кількох судин, які можуть бути від червоного до чорного або синюшного кольорів.
ЛІКУВАННЯ. Всі вони успішно лікуються (лазером, кріотерапією, склеротерапією, в деяких випадках гормональними препаратами), не дають ускладнень. Максимум – може залишитися шрам, якщо мало місце хірургічне втручання, а утворення було великим.
БОРОДАВКИ і ПАПІЛОМИ. Нарости різної форми, розмірів, від тілесного до коричневого кольору, які з’являються від стресів, вегетативних розладів, через знижений імунітет і папіломавірус людини. Як правило, вони безболісні самі по собі і занепокоєння доставляють тільки своїм неестетичним виглядом, але в деяких випадках можуть принести неприємності, наприклад переродитися в онкологічну пухлину. Папіломи неприємні також тим, що легко передаються від людини до людини через дотики.
ЛІКУВАННЯ. Призначають після проходження дерматоскопії. Лікар може рекомендувати пропити курс противірусних та імуномодулюючих препаратів, видалення хімічними кислотами, кріодеструкцію, лазерний або радіовплив, або хірургічне видалення.
Нейрофіброма і фіброма (дерматофіброма) . Утворення схожі: мають вигляд вузлика, який виступає на поверхні шкіри. Бувають різних кольорів і виростають до 3 см в діаметрі. Нейрофіброма через спадковість або нейрофіброматоз (генетичне захворювання) може переродитися в злоякісну фібросаркому. Фіброма ж не перетворюється на ракову форму, але може боліти. Крім того, такі утворення легко травмувати, наприклад, ненавмисно зачепивши одягом. При пошкодженні йде кров, яку складно зупинити самостійно. Тому їх обов’язково потрібно досліджувати на небезпеку і по можливості видалити. Попередити пошкодження можна, заклеївши «вузлик» пластиром з ватою і т. п., але це не панацея.
ЛІКУВАННЯ. У складних випадках – хірургічне видалення або променева терапія. Може залишитися рубець в залежності від того, якого розміру «родимка».
ЗЛОЯКІСНІ: ЛІКУЙТЕ ЇХ В ЮНОСТІ
Вони прекрасно можуть маскуватися під родимки. Проте є ряд ознак, за якими можна запідозрити небезпечний «об’єкт». Про них нам розповіла Марія Кукушкіна.
Меланома. Це пігментоване, частіше нерівномірного чорного або коричневого кольору утворення, іноді асиметричне, з «рваними» краями, діаметром більше 6 мм і/або іншими ознаками: сверблячкою, мокнінням, кровоточивістю і т. д. Самостійно ставити діагноз не рекомендується: клінічна картина оцінюється лікарем за сукупністю побачених ознак. Тобто просту родимку можна сплутати з меланомою і навпаки – невинне, на перший погляд, вузлове (піднесення на поверхні шкіри) утворення тілесного або рожевого кольору, зі слабким коричневим пігментом або схоже на невус, може виявитися меланомою. Останнє відбувається в 5% випадків. Захворювання є агресивним, може рецидивувати (при неадекватному хірургічному втручанні) і давати метастази в будь-які органи, починаючи з лімфатичних вузлів. Причина появи меланом – сильне опромінення ультрафіолетом або пошкодження родимок і невусів.
ЛІКУВАННЯ. Якщо говорити про первинні пухлини, то все залежить від стадії захворювання, локалізації і розміру новоутворення. У нашій країні виліковуються більше 50% пацієнтів, які своєчасно звернулися за лікуванням. За кордоном цей показник вищий, оскільки люди не затягують з походом до лікаря, а новітні препарати доступніші. Первинну меланому шкіри, тобто ту, що не поширюється на інші органи і не дає метастази в лімфатичні вузли, лікують хірургічним шляхом в комплексі з імунотерапії інтерфероном. При виявленні метастазів у внутрішніх органах можливості хірургічного лікування обмежені в силу поширеності захворювання. У таких випадках вдаються до системної терапії, яка впливає на весь організм. Протягом довгих років основним методом лікування в подібних випадках була хіміотерапія, але за останні п’ять років з’явилися імунопрепарати нового класу, які перебудовують імунну систему так, щоб вона сама боролася з пухлинними клітинами, і таргетна терапія, яка ефективна у хворих з певною мутацією пухлини, так званої BRAF-мутацією. У деяких випадках може застосовуватися і променева терапія. Вибір методу лікування пацієнта обговорюється в кожному конкретному випадку.
Ефективність лікування залежить від своєчасного звернення до онколога.
Плоскоклітинний рак шкіри . Виглядає як вузлове утворення на шкірі, яке іноді має рожевий колір, збільшується в розмірі, має вигляд виразки або мокнучої рани, що довго не гоїться. Появу пов’язують з довгим перебуванням під палючим сонцем. Такий рак здатний рецидивувати і метастазувати, але вважається менш агресивним, ніж меланома.
ЛІКУВАННЯ . При наявності первинної пухлини онкологи пропонують видалити уражену ділянку шкіри хірургічним шляхом. Однак в деяких випадках захворювання може рецидивувати: виникати в місці раніше виконаної операції або метастазувати, тобто з потоком крові або лімфи злоякісні клітини можуть поширитися по організму. Цим плоскоклітинний рак схожий з меланомою шкіри. Є ще загальні риси. Після хірургічного втручання або інших способів лікування хворий повинен не тільки спостерігатися у лікаря, але і самостійно, не рідше разу на тиждень, оглядати всю шкіру, приділяючи увагу післяопераційному рубцю і родимками, а також обмацувати лімфатичні вузли.
Базаліома . Базальноклітинний рак – різновид раку шкіри, який теж в окремих випадках схожий на родимку. Він нерідко з’являється на обличчі, голові або відкритих ділянках тіла, тобто місцях, що піддаються хронічному ультрафіолетовому опроміненню. Найчастіше виглядає як пляма, що злегка лущиться або мокне, або вузлове утворення рожевого кольору. У деяких випадках пухлина може бути пігментованою, наприклад сірого або коричневого кольору. Це новоутворення менш агресивне, ніж меланома і плоскоклітинний рак. Зазвичай безболісне, але не дуже приємне з естетичної точки зору, оскліьки з’являється в основному на обличчі/шиї, може розростатися, окупувати кілька ділянок шкіри, трансформуватися в виразку або грибоподібний вузол над поверхнею шкіри.
ЛІКУВАННЯ . Захворювання ефективно лікується. Залежно від розміру, типу і локалізації пухлини лікар може рекомендувати лікування кремом, хірургічне лікування, кріодеструкцію, променеву терапію. Найбільше щастить тим пацієнтам, яким досить лікування кремом: це найбільш ефективний спосіб з точки зору естетики. Таке лікування займає 6 тижнів. Але тут є особливість: спочатку на місці нанесення крему розвивається запалення, що створює видимість подальшого росту пухлини. Це багатьох вводить в паніку. Однак через 6-8 тижнів після завершення курсу ці явища повністю йдуть, практично не залишаючи сліду. Немає гарантії, що від базальноклітинного раку вдасться позбутися раз і назавжди, а при хірургічному видаленні є ймовірність, що залишиться рубець. Важливо беззастережно дотримуватися рекомендацій лікаря. Наприклад, якщо рекомендоване лікування кремом, то наносити його потрібно на ніч, видаляючи залишки вранці; якщо мало місце лазерне видалення, потрібно якийсь час уникати контакту з водою і обробляти рану згідно з рекомендаціями. В іншому випадку можуть виникнути проблеми із загоєнням рани.
ДУЖЕ НЕБЕЗПЕЧНИЙ «ВУЗОЛ»
Кератоакнтома вважається прикордонним (передракових) станом шкіри. Виглядає як вузлове утворення на шкірі з невеликим поглибленням в центрі і буває від тілесного до червонуватого кольору. При пошкодженні може кровоточити. При появі подібного новоутворення потрібно терміново йти до лікаря: можливо, це не кератоакантома, а злоякісна пухлина. Не варто самостійно видаляти кератоакнтоми (намагаючись їх здерти або випалити): це може посилити проблему.
СТОРОНИТИСЬ НЕ ВАРТО . За словами онкологів і дерматологів, близьким і родичам не варто боятися «підхопити» родимку або заразитися пухлинами (крім папілом, іноді бородавок). «Захворювання, в тому числі меланома, базаліома, плоскоклітинний рак не передаються по повітрю або через дотик, – каже лікар-онколог. – Небажано, звичайно, щоб людина з новоутворенням, що кровоточить, торкалась до людей. Але йдеться тут, скоріше, про негігієнічну поведінку і шкоду для хворого, а не про зараження оточуючих».
ОГЛЯД РАЗ НА РІК, І ВІК ПЕРЕВІРКИ НЕ ПЕРЕШКОДА
За словами дерматологів і онкологів, перевіряти підозрілі (які з’явилися раптово, стали рости, боліти, змінювати колір і проявляти іншу активність) родимки потрібно як мінімум раз на рік. До того ж лікарі стверджують, що робити це потрібно з дитинства. Сама ж дерматоскопія не несе небезпеки (на утворення дивляться в спеціальний мікроскоп – дерматоскоп). До речі, в багатьох клініках періодично її проводять безкоштовно. Існують навіть виїзні пункти, коли лікарі перевіряють родимки, наприклад при аптеках та інших установах. Найчастіше це відбувається 2-3 рази на рік, і про такі дні зазвичай «сурмлять» ЗМІ, є інформація на сайтах клінік і оголошення в місцях, де відбудеться прийом. Однак лікарі погоджуються, що безкоштовні дні – в основному для тих людей, які перевіряють родимки в якості профілактики, і новоутворення не турбують свого «носія». Тим же, у кого виникли підозри на якусь ненормальну поведінку родимки, потрібно негайно перевірити її, не чекаючи безкоштовного дня. Коштує процедура в різних медустановах від 50 до 300 грн. Від ціни не залежить отримання більш якісного огляду: прилад всюди один і той же, а лікар побачить одне і теж (хоча іноді все ж слід підтвердити діагноз у кількох спеціалістів).
Дітей, за словами дерматологів і онкологів, теж обов’язково потрібно оглядати на новоутворення і зміни родимок, оскільки всі види шкірних доброякісних і онкологічних захворювань можуть бути і у них. «Причина найчастіше та ж, що і у дорослих, – схильність і сонячна активність, – говорить Марія Кукушкіна. – Останнім часом статистика говорить про тривожну тенденцію: зростання кількості дітей до 14 років з небезпечними шкірними утвореннями. Часто батьки не стежать за перебуванням на сонце не тільки 2-3-річних дітей, а й старших. і до речі, вже доведено, що сонячні опіки з дитинства можуть стати причиною меланоми на цьому ж місці, але вже в зрілому віці». Протистояння, за словами експерта, одне: наносити сонцезахисні креми (для дітей – SPF 50, для дорослих – по типу шкіри) перед виходом на вулицю і влітку обмежити час перебування на пляжі або під палючим сонцем з 10 до 16 годин.
У малюка. Будь-яке новоутворення потрібно перевірити на безпеку.
НЕ ЛІКУЙТЕ САМІ
Зараз в аптеках продається маса препаратів, які обіцяють позбутися неприємностей на шкірі. «Це дуже небезпечно, починаючи з того, що можна занести інфекцію, самостійно намагаючись видалити або «припекти» устворення, крім того, воно може довго кровоточити, боліти або почати рости в розмірі, – каже онколог Марія Кукушкіна. – А видалення меланоми кислотами взагалі небезпечне «просуванням» метастазів в лімфовузли, а це вже небезпечніше, ніж просто меланома. Тому при утворенні і будь-якому пошкодженні таких родимок потрібно звертатися за допомогою до лікаря».