Где находятся яичники у женщин?
Эта информация расскажет о том, как женщины, начинающие лечение рака, могут сохранить детородную функцию. Эта информация поможет вам узнать:
- как лечение рака может влиять на детородную функцию (способность забеременеть);
- каким образом можно сохранить детородную функцию до начала лечения.
Содержание
- Основы физиологии репродуктивной системы
- Влияние лечения рака на репродуктивную функцию
- Варианты сохранения детородной функции
- Другие варианты создания семьи
- Принятие решения о сохранении детородной функции
- Дополнительные ресурсы
- Строение яичника
- Заболевания яичников
- Где и почему болят яичники у женщин?
- Диагностика заболеваний яичников
- КТ или МРТ яичников и матки
- Показания к хирургическому лечению болезней яичников
- Консервативная хирургия и радикальное удаление яичников – название операций
- Причины заболеваний яичников
- Профилактика болезней яичников
- Возможными виновниками воспаления придатков можно назвать:
- Факторами, провоцирующими появление аднексита, становятся:
- В качестве профилактики воспаления придатков рекомендуется:
Основы физиологии репродуктивной системы
Представление об основах физиологии репродуктивной системы поможет вам выбрать вариант сохранения детородной функции.
Овуляция
Репродуктивная система женщин состоит из нескольких органов (см. рисунок 1).
Рисунок 1. Женская репродуктивная система
Ваши яичники выполняют две функции:
- они производят гормоны (эстроген и прогестин);
- в них созревают яйцеклетки (ооциты). Каждая яйцеклетка находится в мешочке, который называется фолликулой.
В начале периода полового созревания ваш гипофиз вырабатывает гормоны, влияющие на ежемесячный рост группы фолликул. Яйцеклетка внутри каждой растущей фолликулы начинает созревать. По мере роста фолликул яичник производит гормоны, которые способствуют утолщению внутренней оболочки матки (эндометрия) и подготавливают ее к беременности.
Каждый месяц из растущих фолликул полностью созревает одна яйцеклетка. Она выходит из одного из яичников в фаллопиеву трубу. Этот процесс называется овуляцией. Остальные фолликулы, которые росли в этот месяц, разрушаются, и их яйцеклетки выводятся из организма.
Беременность
Если вы не пользуетесь противозачаточными средствами и занимаетесь с партнером вагинальным сексом в дни овуляции, для оплодотворения яйцеклетки достаточно одного сперматозоида. Оплодотворенная яйцеклетка начинает делиться, формируя эмбрион. В случае успешной имплантации эмбриона в эндометрий наступает беременность. Клетки эмбриона продолжают делиться, превращаясь в плод. Во время беременности матка расширяется, чтобы вместить в себя растущий плод.
Менструация
Если выделенная во время овуляции яйцеклетка не оплодотворяется или эмбрион не имплантируется в эндометрий, уровни гормонов снижаются и внутренняя оболочка матки отторгается. Такое выделение крови просходит каждый месяц в период менструации. Менструальный цикл начинается заново, и каждый месяц созревают новые яйцеклетки.
Овариальный резерв яичников
При рождении в организме женщины содержится 1 миллион яйцеклеток. За всю жизнь женщины во время овуляции выделяется лишь 400–500 яйцеклеток. Остальные яйцеклетки со временем естественным образом отмирают, поэтому количество яйцеклеток в яичниках (которое называется овариальным резервом яичников) постепенно уменьшается (см. рисунок 2). Чем меньше яйцеклеток остается у женщины, тем сложнее ей забеременеть. Со временем яйцеклеток остается так мало, что женщина становится бесплодной (утрачивает способность к деторождению).
Рисунок 2. Изменение овариального резерва в зависимости от возраста
Менопауза
С утратой яйцеклеток яичники перестают производить гормоны. Из-за этого ежемесячные менструальные циклы прекращаются. Прекращение менструальных циклов женщины называется менопаузой. Большинство женщин утрачивает способность к деторождению за 5–10 лет до менопаузы.
Влияние лечения рака на репродуктивную функцию
Есть несколько причин, по которым лечение рака может негативно сказаться на репродуктивной функции.
- Некоторые лекарства, которые применяются во время химиотерапии, разрушают яйцеклетки. Это может привести к наступлению бесплодия после лечения.
- Риск наступления бесплодия зависит от применяемых лекарств, их дозировки и возраста пациентки на момент лечения. Женщины старшего возраста, начинающие лечение, уже располагают меньшим числом яйцеклеток. Это значит, что они с большей вероятностью станут бесплодны после лечения.
- Такая утрата яйцеклеток в яичниках в результате химиотерапии может «состарить» яичники, при этом шанс забеременеть снижается так же, как это происходит при естественном старении. Некоторые женщины теряют так много яйцеклеток, что становятся бесплодными, и у них начинается менопауза сразу же после лечения. У некоторых женщин после лечения все еще остаются яйцеклетки, и их менструальные циклы продолжаются. Тем не менее, бесплодие и менопауза могут наступить у них в более раннем возрасте. Это сокращает период времени, в течение которого женщина может забеременеть.
- Радиотерапия таза или всей брюшной полости (живота) разрушает яйцеклетки так же, как и химиотерапия. Радиотерапия также может повредить матку, вызвав фиброз (рубцевание).
- Женщины, получающие высокие дозы облучения в области матки, не смогут забеременеть.
- Женщины, получающие более низкие дозы облучения в области матки, могут забеременеть, однако возможно, что их матка не сможет расшириться в полном объеме по мере роста плода. У таких женщин более высока вероятность выкидыша или преждевременных родов. Им рекомендуется проконсультироваться у перинатолога (врача, который специализируется на ведении осложненных беременностей).
- Хирургические операции на головном мозге или радиотерапия головного мозга могут сказаться на работе гипофиза, который вырабатывает гормоны, стимулирующие созревание яйцеклеток и овуляцию. Однако при этом яйцеклетки в яичниках не повреждаются, и существуют лекарства, которые могут заменить недостающие гормоны и помочь женщине забеременеть.
- В ходе хирургических операций может потребоваться удаление яичников и/или матки.
Из-за того, что на репродуктивную функцию может влиять множество факторов, сложно предсказать, как лечение отразится именно на вас. Мы не можем знать наверняка, у кого сохранится способность забеременеть после окончания лечения, а у кого — нет. Также мы не можем точно знать, как долго у женщины будет сохраняться способность к деторождению после лечения. Если у вас возникли вопросы об риске бесплодия, которому вы подвергаетесь в связи с предстоящим лечением, обратитесь к своему онкологу (врачу по лечению рака).
Варианты сохранения детородной функции
Сохранить детородную функцию и повысить шанс стать биологической матерью ребенка можно несколькими способами. Эти способы нужны или интересны не всем женщинам.
Нужно ли пытаться сохранить детородную функцию или нет, решает сама пациентка. Мы хотим рассказать о том, какие есть варианты. Так у вас будет вся информация, необходимая для принятия наилучшего решения, и вы не пожалеете о нем в будущем.
Варианты сохранения детородной функции включают:
- заморозка яйцеклеток или эмбрионов;
- заморозка ткани яичника;
- подавление функции яичников;
- транспозиция яичников;
- альтернативные методы лечения определенных видов гинекологического рака на ранних стадиях.
Заморозка яйцеклеток или эмбрионов
Заморозка яйцеклеток и эмбрионов предполагает извлечение зрелых яйцеклеток из яичника, после чего они замораживаются и хранятся для возможного использования в будущем. Они замораживаются как неоплодотворенные яйцеклетки или оплодотворяются спермой и замораживаются как эмбрионы. Эти процедуры проводят прошедшие специальную подготовку гинекологи, которые называются эндокринологами-репродуктологами. В центре Memorial Sloan Kettering (MSK) отсутствуют такие специалисты, но мы можем выдать вам направление.
Процесс заморозки яйцеклеток или эмбрионов занимает около двух недель. Она осуществляется в несколько этапов, которые описаны ниже.
- Оценка: эндокринолог-репродуктолог проведет несколько исследований, чтобы определить, насколько успешной может быть заморозка яйцеклеток или эмбрионов для вас. Этот врач акже проконсультируется с вашим онкологом, чтобы убедиться, что процедура заморозки яйцеклеток или эмбрионов безопасна для вас. Среди проводимых исследований могут быть следующие:
- Трансвагинальное ультразвуковое исследование, в ходе которого во влагалище помещается зонд в виде тонкой палочки. Звуковые волны, отражающиеся от зонда, создают изображение яичников и матки. Посредством данного исследования врач может изучить ваши яичники и подсчитать количество находящихся в них крупных растущих фолликулов. Такой показатель называется числом антральных фолликулов. Если вы никогда не проходили гинекологический осмотр или у вас не было вагинального полового акта, ваш эндокринолог-репродуктолог сможет провести ультразвуковое исследование, поместив зонд на брюшную полость, а не во влагалище.
- Анализы крови для определения уровня гормонов, связанных с репродуктивной функцией, включая фолликулостимулирующий гормон ( follicle stimulating hormone (FSH)) и антимюллеров гормон (anti-mullerian hormone (AMH)).
- Стимуляция яичников: если вы решите продолжать процедуру, вы будете ежедневно делать себе гормональные инъекции в течение примерно 10 дней. Медсестра/медбрат в центре лечения бесплодия научат вас это делать. Эти гормоны стимулируют созревание нескольких яйцеклеток в яичниках. Начинать стимуляцию яичников можно в любое время менструального цикла.
- В течение периода стимуляции, вам будет нужно приходить на прием к эндокринологу-репродуктологу почти каждый день для взятия крови на анализ и проведения ультразвуковых исследований. Эти исследования покажут, как ваши яичники реагируют на гормоны. При необходимости эндокринолог-репродуктолог изменит дозировку гормонов. Когда ваши яйцеклетки полностью созреют, вам запланируют их забор.
- Забор яйцеклеток: это амбулаторная процедура, которая выполняется с анастезией (лекарством, от которого вы засыпаете), чтобы вы не почувствовали боль. Вам не будет нужен разрез (хирургический надрез).
- Когда вы заснете, эндокринолог-репродуктолог поместит ультразвуковой зонд в ваше влагалище, чтобы увидеть яичники. Очень тонкая игла вводится через стенку влагалища в яичник для извлечения зрелых яйцеклеток (см. рисунок 3).
- Вся процедура занимает около 20 минут, и большинство пациенток отпускают домой в течение 1 часа.Рисунок 3. Забор яйцеклеток
- Оплодотворение (если замораживаются эмбрионы): ваши зрелые яйцеклетки оплодотворяются спермой в лаборатории для создания эмбрионов. Это называется экстракорпоральным оплодотворением (in vitro fertilization (IVF)). Лаборатория использует сперму вашего партнера или донора.
- Заморозка (криоконсервация): ваши эмбрионы или неоплодотворенные яйцеклетки замораживаются. Они могут храниться так долго, как вы хотите.
Перед началом заморозки яйцеклеток или эмбрионов проконсультируйтесь со своим онкологом, чтобы знать точно, есть ли у вас необходимое на это время и безопасна ли для вас эта процедура. Большинство пациенток проводят лишь 1 цикл стимуляции перед лечением рака. Однако чем больше яйцеклеток вы сможете заморозить, тем выше ваш шанс стать матерью, используя эти яйцеклетки в будущем. В зависимости от того, сколько зрелых яйцеклеток или эмбрионов вам удастся заморозить, ваш эндокринолог-репродуктолог может предложить пройти второй цикл. Если вы собираетесь провести второй цикл, сперва проконсультируйтесь со своим онкологом, чтобы убедиться, что ваше лечение рака не откладывается на слишком длительный период времени.
Выбор между замороженными яйцеклетками и замороженными эмбрионами
Многие женщины не знают, следует ли им замораживать яйцеклетки, эмбрионы или и то, и другое. При принятии этого решения стоит учитывать свой возраст. У молодых женщин шанс стать матерью после заморозки яйцеклеток в целом такой же, как и после заморозки эмбрионов. Яйцеклетки женщин более зрелого возраста (после 35–38 лет) не переживают процесс заморозки и разморозки, в отличие от яйцеклеток более молодых женщин, поэтому шанс успеха выше при заморозке эмбрионов.
Заморозка эмбрионов подходит для женщин, состоящих в стабильных долгосрочных отношениях. Однако следует помнить, что вы не сможете в будущем использовать эмбрионы без согласия партнера. Это может стать проблемой, если отношения прекратятся.
Заморозка яйцеклеток подходит для одиноких женщин, которые не хотят использовать сперму донора для оплодотворения своих яйцеклеток. Заморозка яйцеклеток также является хорошим вариантом для людей, которые из-за своих религиозных взглядов или моральных ценностей не могут воспользоваться заморозкой эмбрионов. Обсудите это со своим эндокринологом-репродуктологом, который поможет вам принять решение.
Информация для женщин с раком молочной железы
Гормональные препараты, необходимые для стимуляции созревания ваших яйцеклеток, повысят у вас уровень эстрогена на 2–3 недели. Чтобы понизить уровень эстрогена, как правило, мы рекомендуем женщинам с раком молочной железы принимать лекарство под названием letrozole во время стимуляции и в течение 1–2 недель после забора яйцеклеток. Ваш эндокринолог-репродуктолог обсудит это с вами и назначит лекарства.
Мы не можем сказать наверняка, безопасен ли этот краткий период поднятия уровня эстрогена, но доказательств того, что у женщин с раком молочной железы, проходящих процедуру заморозки яйцеклеток или эмбрионов, выше шанс возвращения рака, получено не было. Каждый случай уникален, и мы рекомендуем обратиться к своему онкологу, если вы рассматриваете этот вариант.
Женщинам с эстроген-рецептор положительным раком молочной железы также часто нужно проходить лечение эндокринной терапией до 10 лет после окончания химиотерапии или радиотерапии. Зачатие во время этого лечения небезопасно из-за повышенного риска развития врожденных пороков. Большинству женщин с эстроген-рецептор положительным раком молочной железы советуют подождать 10 лет, прежде чем начинать попытки забеременеть. Если вы думаете о том, чтобы прервать эндокринную терапию и начать попытки забеременеть, прежде чем пройдет 10 лет, поговорите со своим онкологом.
Стоимость заморозки яйцеклеток и эмбрионов
Стоимость процедуры заморозки яйцеклеток и эмбрионов высока и, к сожалению, расходы на нее не покрываются большинством планов страхования. Каждый центр лечения бесплодия устанавливает свою стоимость процедуры, но в большинстве их них для пациенток, приступающие к лечению рака, предусмотрены скидки. Стоимость заморозки яйцеклеток, как правило, составляет от $5000 до $8000, а заморозки эмбрионов — от $8000 до $11 000. В стоимость обычно входят контрольные посещения, процедура забора яйцеклеток под анестезией, процедура оплодотворения яйцеклеток (если необходимо создание эмбрионов), заморозка и по меньшей мере 1 год хранения.
За гормональные препараты, необходимые для стимуляции яичников, взимается дополнительная плата размером примерно $5000. Если ваш страховой план не покрывает расходы на эти препараты, вам могут помочь следующие две программы:
- По программе LIVESTRONG Fertility, которая работает при поддержке фармацевтической компании, пациенты, получающие лечение в центре лечения бесплодия, получают бесплатные лекарства. Право на участие в программе предоставляется исходя из уровня доходов.
- Чтобы подробнее узнать об этой программе, перейдите по ссылке www.livestrong.org/we-can-help/livestrong-fertility.
- Оставить заявку можно по ссылке https://livestrongfertilityportal.unicentric.com/Login/Index#. Подать заявку и получить утверждение необходимо до начала стимуляции яичников. Чтобы связаться с одним из координаторов программы, позвоните по номеру 855-844-7777.
- Heartbeat — это программа, по которой бесплатные лекарственные препараты предоставляются при поддержке фармацевтической компании и компании Walgreens. Подробную информацию можно узнать по ссылке: Узнайте у своего эндокринолога-репродуктолога, имеете ли вы право на участие в программе, и попросите помочь с подачей заявки.
Будущие расходы на хранение яйцеклеток и эмбрионов составляют приблизительно $1000 в год. Чтобы разморозить и использовать яйцеклетки или эмбрионы, когда вы будете готовы попытаться забеременеть, потребуется дополнительная оплата. Специалист по финансам в центре лечения бесплодия подскажет, что в соответствующих случаях покрывает ваш страховой план, а что вам придется оплатить самостоятельно.
Использование замороженных яйцеклеток и эмбрионов для попытки забеременеть
Если вы будете использовать свои замороженные яйцеклетки или эмбрионы в будущем, они будут разморожены, когда вы будете готовы попытаться забеременеть. Если вы замораживали яйцеклетки, для создания эмбрионов они будут оплодотворены спермой.
Если у вас больше нет регулярной менструации или после лечения у вас наступила менопауза, вам будет необходимо в течение нескольких недель принимать гормоны для подготовки внутренней оболочки матки к беременности. Эмбрионы будут перенесены в вашу матку. Эмбрионы втягиваются в очень тонкий, мягкий катетер, который пропускают через влагалище и шейку матки в матку. Эмбрионы высвобождаются из катетера, и его извлекают. Процедура проводится в смотровом кабинете. Она безболезненна, поэтому анестезия вам не потребуется.
Если вы не сможете выносить ребенка самостоятельно, эмбрионы могут быть перенесы в матку другой женщины, которая сделает это за вас. Это называется суррогатным материнством через гестационного носителя.
Примерно через 2 недели после переноса эмбрионов у вас возьмут анализ крови, чтобы убедиться, что вы или ваш гестационный носитель забеременели. В случае положительного результата теста на беременность через несколько недель вам проведут ультразвуковое исследование, чтобы узнать, имплантировался ли эмбрион, и подтвердить беременность. Вам затем назначат сеанс у врача-акушера (врача, отвечающего за ведение беременности и роды), который будет наблюдать вас во время беременности. Возможно, в течение нескольких месяцев вам понадобится продолжать прием гормонов для поддержания беременности.
Если эмбрион не имплантировался и у вас остаются на хранении другие эмбрионы, ваш эндокринолог-репродуктолог может провести еще один перенос эмбрионов, когда вы будете готовы.
Вероятность успеха при использовании замороженных яйцеклеток и эмбрионов
Вероятность успеха при попытках стать матерью, используя замороженные яйцеклетки или эмбрионы, зависит от нескольких факторов. К ним относятся ваш возраст в момент забора яйцеклеток, ваш текущий овариальный резерв яичников, количество зрелых яйцеклеток, полученных в результате процедуры, и опытность сотрудников центра лечения бесплодия, в который вы обратились.
Не каждая извлеченная яйцеклетка может стать ребенком. Например, если удалось забрать 10 яйцеклеток, некоторые из них не переживут цикл заморозки-разморозки, некоторые не оплодотворятся и не из всех сформируются эмбрионы, а некоторые яйцеклетки не имплантируются после переноса. У женщин моложе 35 лет, как правило, шанс на успех выше. После первоначальной оценки вашей ситуации обсудите со своим эндокринологом-репродуктологом ваши шансы на успех.
Заморозка ткани яичника
Заморозка ткани яичника — это экспериментальная процедура, которая предполагает извлечение целого яичника или его частей в ходе хирургической операции. Ткань яичника передается в специальную лабораторию на обработку. Там внешний слой яичника, содержащий яйцеклетки, извлекается, разрезается на маленькие части и замораживается. Небольшая часть ткани будет использована для исследования, чтобы понять, как лучше всего помочь женщинам родить ребенка с помощью ткани яичника. Остальная часть ткани сохраняется для использования вами.
Один из вариантов использования этой ткани в будущем заключается в следующем: ее можно повторно имплантировать в тело в надежде, что яйцеклетки в ткани созреют и высвободятся во время овуляции. По состоянию на 2017 год приблизительно 90 детей родилось после повторной имплантации ткани яичника. Еще одним вариантом является использование этой ткани для стимулирования созревания яйцеклеток в лаборатории (созревание яйцеклеток вне организма). Еще ни один ребенок не был рожден при помощи этого метода. Чтобы узнать больше о ткани яичника, попросите у медсестры/медбрата материал о заморозке «Сохранение детородной функции: заморозка ткани яичника для девушек и молодых женщин с раком (Fertility Preservation: Ovarian Tissue Freezing for Girls and Young Women With Cancer)» или найдите его на веб-странице www.mskcc.org/pe.
Заморозка ткани яичника подходит не всем женщинам. Если вы хотите узнать больше об этой процедуре, попросите своего онколога направить вас к эндокринологу-репродуктологу, который выполняет заморозку ткани яичника.
Подавление функции яичников
Подавление функции яичников предполагает, что вы будете в течение месяца получать инъекции лекарства под названием leuprolide, которое блокирует гормоны, стимулирующие ваши яичники. Это предотвращает созревание яйцеклеток, что в теории должно защитить их от последствий химиотерапии.
Пациентка обычно начинает получать лекарство за 1–2 недели до первого сеанса химиотерапии, и инъекции продолжаются до тех пор, пока лечение не будет завершено. В число побочных эффектов лекарства входят симптомы, похожие на симптомы менопаузы, например приливы, перепады настроения, нарушения сна и сухость влагалища. Если для вас безопасен прием гормонов, для предотвращения этих симптомов вам могут прописать малые дозы противозачаточных средств.
Подавление функции яичников было изучено преимущественно на основании данных о лечении женщин с раком молочной железы и лимфомой. На основании результатов этих исследований нельзя сказать определенно, позволяет ли это лекарство сохранить детородную функцию. Мы не можем предсказать, поможет ли вам подавление функции яичников. Некоторые врачи считают, что оно может помочь, другие — что от него нет пользы. Если вас заинтересовал этот вариант, проконсультируйтесь со своим онкологом.
Транспозиция яичников
Транспозицию яичников можно рассматривать как один из вариантов, если вам предстоит пройти радиотерапию области таза. Это амбулаторная хирургическая процедура, в ходе которой ваши яичники выводятся из области лечения. Таким образом уменьшится доза радиации, полученная яичниками во время лечения, а ваши яичники смогут функционировать нормально после лечения. Операция проводится через небольшие надрезы в вашей брюшной стенке. Для получения дополнительной информации попросите у медсестры/медбрата материал «Об операции для транспозиции яичников (About Your Ovarian Transposition Surgery )” или найдите его на веб-странице www.mskcc.org/pe. Если вы заинтересованы в транспозиции яичников, попросите своего онколога-радиолога направить вас к хирургу-гинекологу в центре MSK.
Даже когда ваши яичники будут перемещены, они все равно могут быть подвержены некоторой дозе радиации, которая может уничтожить некоторые яйцеклетки. Если вам также назначат курс химиотерапии, количество утраченных яйцеклеток может увеличиться. Если вам важно стать биологической матерью, возможно, для вас будет предпочтительнее заморозка яйцеклеток или эмбрионов до изменения расположения яичников. Если вы заинтересованы в заморозке яйцеклеток или эмбрионов, попросите своего онколога-радиолога направить вас к медсестре/медбрату-специалисту в области репродукции.
Альтернативные методы лечения определенных видов гинекологического рака на ранних стадиях
Для женщин с определенными видами гинекологического рака на ранних стадиях возможно проведение операции в ограниченном объеме или, в некоторых случаях, прием лекарств для сохранения детородной функции. Это означает, что врач, возможно, сможет оставить в целости один или оба яичника, вашу матку или же все 3 эти органа.
Например, некоторым женщинам с раком шейки матки на ранней стадии могут удалить шейку матки, но оставить саму матку. Эта процедура называется радикальной трахелэктомией, и после нее вы, возможно, сможете выносить ребенка. Для получения дополнительной информации о радикальной трахелэктомии попросите у медсестры/медбрата материал «О радикальной трахелэктомии (About Your Radical Trachelectomy)» или найдите его на веб-странице www.mskcc.org/pe.
Не все женщины могут быть прооперированы таким ограниченным образом. Возможность операции зависит от места расположения и размера опухоли. Если вы заинтересованы в таком варианте, спросите у гинеколога-хирурга, можно ли вам проводить подобную операцию.
Другие варианты создания семьи
Некоторые женщины не смогут сохранить детородную функцию до лечения, а некоторые примут решение не сохранять ее по личным причинам. Это не значит, что они лишаются возможности иметь детей. Некоторые женщины смогут забеременеть естественным путем без медицинской помощи. У некоторых женщин может быть низкий овариальный резерв, но они смогут забеременеть, пройдя курс лечения бесплодия, предложенный эндокринологом-репродуктологом. Если вы не сможете стать биологической матерью в будущем, есть и другие способы создания семьи после лечения рака.
- Вы можете использовать яйцеклетки или эмбрионы донора. Донорские яйцеклетки предоставляют молодые женщины, которые прошли цикл стимуляции яичников и забора яйцеклеток. Эти яйцеклетки оплодотворяются спермой вашего партнера или донора для формирования эмбрионов, которые будут перенесены в вашу матку. Донорские эмбрионы обычно предоставляют пары, которые прошли лечение бесплодия, создали семью и не хотят просто утилизировать оставшиеся эмбрионы. Стоимость использования донорских эмбрионов гораздо ниже стоимости использования донорских яйцеклеток.
- Вы можете усыновить или удочерить ребенка. То, что вы болели раком, не является противопоказанием к усыновлению или удочерению ребенка, если вы здоровы и не болели раком в течение нескольких лет.
Для получения дополнительной информации попросите у медсестры/медбрата материал «Создание семьи после лечения рака: информация для женщин (Building Your Family after Cancer Treatment: Information for Women)», или найдите его на веб-странице www.mskcc.org/pe.
Принятие решения о сохранении детородной функции
Принять решение о сохранении детородной функции может быть сложно из-за большой доли неопределенности. Нельзя точно предсказать, повлияет ли лечение на вашу детородную функцию и в чем это выразится. Если вы решите сохранить детородную функцию, успех не гарантирован. Кроме того, вам может потребоваться принять это решение быстро, до начала лечения.
Некоторые женщины четко понимают, хотят ли они попытаться сохранить детородную функцию. Другим принять это решение сложнее. Перед тем как принять это решение, примите во внимание следующее:
- по мнению онколога, с какой вероятностью лечение вызовет у вас бесплодие;
- насколько безопасна для вас, по мнению онколога, процедура заморозки яйцеклеток или эмбрионов;
- как вы относитесь к приему гормонов для стимулирования яичников;
- насколько важно для вас стать биологической матерью (родить ребенка из собственных яйцеклеток);
- какова вероятность стать матерью в случае заморозки яйцеклеток или эмбрионов;
- сможете ли вы, по вашему мнению, приложить усилия, необходимые для проведения заморозки яйцеклеток или эмбрионов;
- что вы думаете об использовании репродуктивных технологий с точки зрения ваших религиозных, этических и личных убеждений;
- какими финансовыми ресурсами вы располагаете;
- как вы относитесь к возможности стать матерью с помощью донорских яйцеклеток, гестационного носителя или усыновления/удочерения;
- как вы относитесь к возможности не иметь (больше) детей;
- что думает и хочет ваш партнер;
- что думают ваши друзья и семья.
«Правильного» решения нет. Мы стремимся предоставить вам всю необходимую информацию, чтобы вы могли принять наилучшее для вас решение. Многие женщины считают полезным обратиться к эндокринологу-репродуктологу, чтобы получить оценку своего состояния и получить больше информации для принятия решения.
Дополнительные ресурсы
Существует несколько источников, из которых вы сможете получить дополнительную информацию и которые помогут вам принять решение о сохранении детородной функции. Сначала проконсультируйтесь со своим онкологом, чтобы убедиться, что попытки сохранить детородную функцию для вас безопасны. Если вы хотите получить дополнительную информацию о доступных вариантах или поддержку при рассмотрении этих вопросов, попросите своего онколога направить вас к медсестре/медбрату-специалистам в области репродукции.
Кроме того, предоставить полезную вам информацию о сохранении детородной функции могут организации, перечисленные ниже.
Американское общество по борьбе с раком (American Cancer Society) CancerNet
Что собой представляют и где расположены яичники у женщин?
Яичник (ovarium) – парный внутренний женский половой орган.
В норме у женщины два яичника. Они находятся в области малого таза: ассиметрично «подвешены» на связках по обе стороны матки; левый яичник — слева, правый – справа.
Маточный полюс яичника соединён с маткой при помощи собственной связки яичника.
Статьи о заболеваниях яичников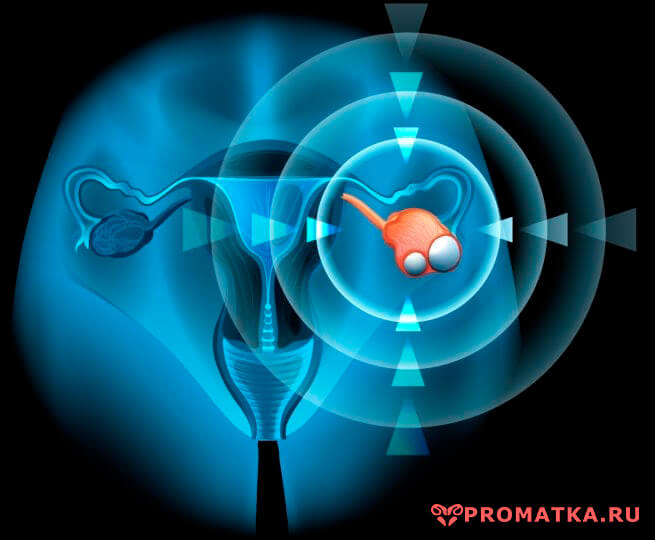 06/04/2020 2762 Чём так опасен рак яичника? Можно ли ставить диагноз по окомаркеру СА-125? Первые признаки и симптомы опухоли яичника. Методы диагностики, лечение и прогноз. Как распознать рецидив…
06/04/2020 2762 Чём так опасен рак яичника? Можно ли ставить диагноз по окомаркеру СА-125? Первые признаки и симптомы опухоли яичника. Методы диагностики, лечение и прогноз. Как распознать рецидив… 12/05/2018 22431 Что такое хронический оофорит? Как распознать болезнь, какие симптомы? Чем лечить вялотекущее воспаление яичников? Опасные последствия болезни…
12/05/2018 22431 Что такое хронический оофорит? Как распознать болезнь, какие симптомы? Чем лечить вялотекущее воспаление яичников? Опасные последствия болезни…
Своим трубным полюсом яичник обращён к воронке маточной трубы.
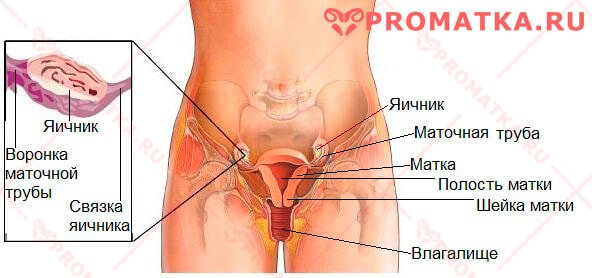 Расположение яичников
Расположение яичников
Размеры яичника
Размеры яичников у женщин (средняя норма):
— у новорожденных девочек: 1,5-2 х 0,5 х 0,1-0,35 см
— к первой менструации: 3-3,5 х 1,5-2 х 1-1,5 см
— в детородном возрасте: 3,0 х 2,0-2,5 х 1,0-1,5 см
Размеры яичников могут варьировать в определённых пределах в зависимости от фазы менструального цикла и возраста женщины. Правый и левый яичник зачастую неодинаковы: один чуть меньше или больше другого.
Размеры правого/левого яичника по УЗИ для женщин старше 18-20 лет:
| Параметр яичника | Допустимый минимум | Допустимый максимум |
| Длина | от 2,0 см | до 4,5 см |
| Ширина | от 1,8 см | до 3,0 см |
| Толщина | от 1,6 мм | до 2,2 см |
| Объём | от 4 куб. см | до 10 куб. см |
После наступления менопаузы и угасания репродуктивной функции яичники уменьшаются.
Размеры правого/левого яичника женщины по УЗИ в период постменопаузы
| Параметр яичника | Допустимый минимум | Допустимый максимум |
| Длина | от 2,0 см | до 2,5 см |
| Ширина | от 1,0 см | до 1,5 см |
| Толщина | от 0,5 см | до 1,0 см |
| Объём | от 1,5 куб. см | до 4,0 куб. см |
Строение яичника
Снаружи яичник защищён брюшиной и плотной белочной оболочкой.
Глубже расположен корковый слой, в котором находится огромное число фолликулов, жёлтые и белые тела.
- Фолликул (структурная единица яичника) – это заполненный жидкостью «пузырёк» со зреющей внутри яйцеклеткой. Доминантный фолликул вырабатывает эстрогены.
- Жёлтое тело (фолликул после овуляции) — временная эндокринная структура, синтезирующая гормон прогестерон.
- Белое тело — остаток атрофированного жёлтого тела.
До 90% яичниковых фолликулов подвергаются обратному развитию (атрезии). Лишь немногие проходят полный цикл становления, овулируют и превращаются в жёлтые тела.
В центре яичника находится мозговое вещество. Оно представлено соединительной тканью, пронизано кровеносными сосудами и большим количеством нервных окончаний-рецепторов.
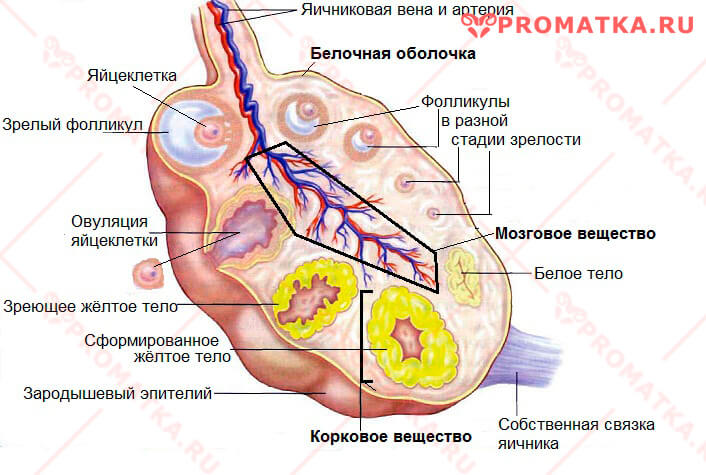 Как устроен яичник
Как устроен яичник
В норме у женщины на протяжении одного менструального цикла развивается и овулирует только один (доминантный) фолликул.
Для чего нужны яичники?
Яичник — это женская половая железа смешанной секреции
Функции яичников:
- Образуют и «выпускают» в маточную трубу зрелые яйцеклетки.
- Синтезируют и секретирует в кровь половые гормоны: эстрогены, гестагены (прогестерон) и, в меньшем количестве, андрогены (тестостерон).
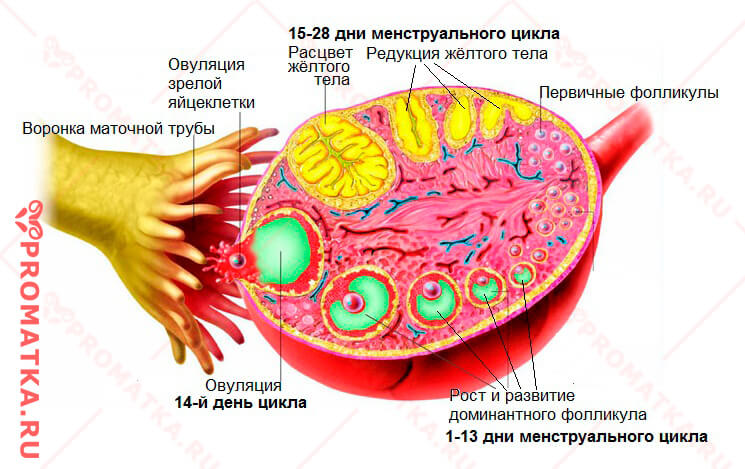 Яичниковый цикл – схема Яичники относятся ко второму уровню женской репродуктивной системы. Они несут гормональную и детородную функцию.
Яичниковый цикл – схема Яичники относятся ко второму уровню женской репродуктивной системы. Они несут гормональную и детородную функцию.
Заболевания яичников
- Оофорит – воспаление яичника (инфекционное, иммунное).
- Аднексит (сальпингоофорит) – воспаление яичника вместе с прилегающей к нему маточной трубой
- Гнойные тубоовариальные «опухоли» – осложнение хронического воспаления яичников и маточных труб.
- Нарушение функции яичников — сопровождается нарушением менструального цикла, снижением или повышением выработки половых гормонов:
- Синдром первичной гипофункции яичников (евнухоидизм).
- Синдром преждевременного истощения яичников (преждевременный климакс).
- Синдром поликистозных яичников (СПКЯ, синдром Штейна-Левенталя) – нарушение синтеза половых гормонов с повышением выработки андрогенов в яичнике.
- Ретенционные кисты (опухолевидные доброкачественные образования) яичников:
- Фолликулярная киста – скопление излишней жидкости в фолликуле на любом этапе его развития.
- Киста жёлтого тела – скопление излишней жидкости в полости жёлтого тела.
- Параовариальная киста – кистозное образование надяичникового придатка.
- Истинные доброкачественные опухоли яичников:
- Серозная цистаденома:
— серозная кистома, заполненная серозной жидкостью;
— солидная цистаденома. - Муцинозная цистаденома:
— муцинозная кистома (заполнена слизеобразным содержимым); - Эндометриома:
— эндометриоидная киста (заполнена изменённой кровью). - Опухоль Бреннера – эстроген-активное новообразование, состоящее из стромальной и эпителиальной ткани яичника.
- Гранулёзоклеточные эстроген-активные опухоли яичников (происходят из зернистого эпителия фолликулов):
— кистозные;
— кистозно-солидные. - Текома яичника – эстроген-активная опухоль, состоящая из изменённых тека-клеток оболочки фолликула.
- Фиброма яичника – фиброзная опухоль, состоит из клеток соединительной ткани.
- Андробластома – андроген-активная солидная опухоль яичников.
- Дермоидная киста (тератома) – образуются из зародышевых клеток.
- Серозная цистаденома:
- Злокачественные опухоли яичников (рак яичников):
- Первичные опухоли (первичный рак) – развиваются без предшествующих доброкачественных образований:
— эпителиальные
— опухоли стромы полового тяжа
— липидноклеточные
— герминогенные
— гонадобластомы
— неклассифицированные - Вторичные — (вторичный рак) – развиваются путём озлокачествления уже существующих доброкачественных опухолей яичника.
- Метастатические – метастазы в яичник чаще всего дают раки: молочной железы, желудочно-кишечного тракта, эндометрия; реже – лёгкого, печени, желчного пузыря, др.
- Первичные опухоли (первичный рак) – развиваются без предшествующих доброкачественных образований:
- Яичниковая беременность – редкая форма внематочной беременности, приводит к разрыву яичника (апоплексии).
- Паразитарные кисты яичников – формируются в результате глистной инвазии (эхинококк, др.)
- Простые травматические кисты яичников — результат травмы: ушиба при падении, удара в живот.
Признаки и симптомы заболеваний яичников
Хронические воспаления, кисты и/или опухоли яичников часто протекают скрыто, без выраженных клинических симптомов, их проявления неспецифичны:
- Боли внизу живота и/или в пояснице, не связанные с менструацией
- Нарушение менструального цикла (в детородном возрасте)
- Мажущие кровянистые выделения (в период мено- и постменопаузы)
- Бесплодие
- Нарушение мочеиспускания, запоры
Крупные опухолевидные образования яичников диаметром более 13 см прощупываются (пальпируются) через переднюю брюшную стенку.
Где и почему болят яичники у женщин?
Боль в области яичников у женщин возникает из-за:
- раздражения нервных рецепторов серозных покровов яичников и/или соседних органов;
- спазмов гладкой мускулатуры органов малого таза;
- нарушения кровообращения в яичниках и/или соседних органах.
Боли при хронических заболеваниях яичников
 Типичная локализация боли при заболеваниях яичников
Типичная локализация боли при заболеваниях яичников
Локализация болей:
- Нижняя область живота (ниже пупка):
— левая подвздошная область (если болит левый яичник),
— правая подвздошная область (если болит правый яичник),
— болит вся нижняя часть живота (патологический процесс охватил оба яичника). - Боль может отдавать:
— в поясницу
— в пах
— в прямую кишку
— в надлобковую область
Боль в области яичников (внизу живота, в пояснице) может сопровождаться:
- Чувством давления, переполнения мочевого пузыря
- Частыми позывами к мочеиспусканию
- Паталогическими выделениями из половых органов (в том числе кровянистыми), не связанными с менструацией
Характер боли:
- Тянущая боль в левом/правом яичнике
- Ноющая боль внизу живота
- Покалывание в правом/левом яичнике
- Щемящая боль внизу живота
Острые боли в яичниках возникают только при перекруте ножки опухоли/кисты, также при кровоизлияниях в момент разрыва капсулы опухоли/кисты
Боль в области яичников может усиливаться:
- Во время и/или после полового акта
- При физическом напряжении
- После переохлаждения
- Перед и во время менструации
- При обострении или осложнении хронического процесса
Неосложнённые кисты/опухоли/хронические воспалительные процессы в яичнике протекают без явных симптомов и болевых ощущений, иногда — бессимптомно.
Боли при остром воспалении или осложнении опухолей яичника
Острое воспаление, апоплексия яичника, перекрут ножки кисты или разрыв кистозно-опухолевого образования сопровождается яркими симптомами:
- Сильнейшие боли внизу живота: «острый живот»
- Приступ боли усиливается при резких движениях, физической нагрузке
- Боли могут сопровождаться:
— тошнотой,
— рвотой,
— значительным повышением температуры тела,
— учащением пульса,
— внезапной вялостью, головокружением,
— обмороком.
При появлении подобных симптомов следует немедленно вызвать скорую помощь. Для быстрой диагностики неотложного состояния яичников у женщин применяют УЗИ.
Самым точным методом определения формы острого заболевания или кистозно-опухолевого процесса в яичниках остаётся лечебно-диагностическая лапароскопия
Болит левый/правый яичник перед месячными
Почему перед месячными болят яичники?
Частые причины:
- ретенционные кисты (фолликулярная, жёлтого тела),
- небольшие очаги эндометриоза в яичнике,
- воспалительные процессы,
- спайки,
- склерокистоз яичников,
- проявление «немых» истинных опухолей яичника.
Тупые циклические боли в области одного из яичников у женщин, щемящие боли внизу живота могут возникать при гормональных сбоях на фоне: стресса, переохлаждения, инфекционных заболеваний (ОРВИ, ангина, др.), при малоподвижном образе жизни (застой крови в малом тазу), при различных нарушениях в рамках ПМС, при спайках органов малого таза, кишечника (наружный эндометриоз), невротических расстройствах (нервный спазм).
При появлении боли в яичнике во время месячных надо сделать УЗИ органов малого таза сразу же после окончания менструации и обязательно обратиться к гинекологу.
Боли в яичниках после секса
Самая частая причина боли в яичниках, в области малого таза, пояснице во время или после полового акта – это эндометриоз яичников, генитальный эндометриоз, аденомиоз.
При боли в яичниках после или во время секса надо сделать УЗИ органов малого таза накануне ожидаемой менструации и обратиться к гинекологу.
Послеродовые боли
У некоторых вполне здоровых женщин болят яичники после родов.
Это происходит потому, что во время беременности объём и размеры яичников несколько увеличиваются. Растущая беременная матка вытесняет яичники за пределы малого таза. После родоразрешения матка сокращается (что сопровождается ощутимыми болевыми ощущениями внизу живота) и яичники постепенно возвращаются на место. При этом изменяется натяжение и перестальтика маточных труб, гемодинамика и обменные процессы в яичниках, области малого таза.
Если послеродовые боли внизу живота острые, очень сильные, следует немедленно проконсультироваться с лечащим акушером-гинекологом (исключить опасные послеродовые осложнения).
Диагностика заболеваний яичников
Гинекологический осмотр
При воспалительных заболеваниях яичников бимануальное (двуручное) исследование обнаруживает болезненность и/или тяжистое уплотнение в области придатков матки.
Опухоль или киста определяется объёмным образованием сбоку или спереди матки. Новообразования могут быть болезненными или безсимптомными, плотными, подвижными, др.
УЗИ
Трансвагинальное ультразвуковое исследование органов малого таза – высокоинформативный метод первичной диагностики опухолей и кистозных образований яичников
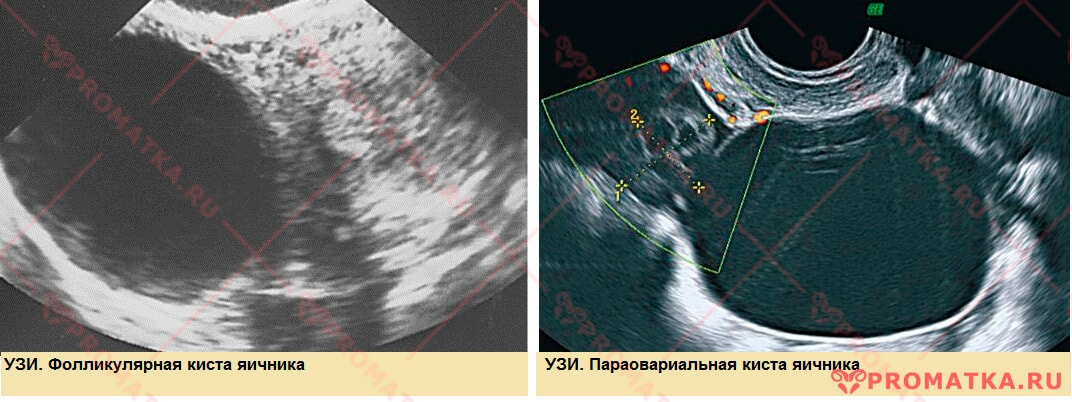 Ультразвуковое исследование яичников Допплеровское исследование
Ультразвуковое исследование яичников Допплеровское исследование
Выявляет сосудистый рисунок тканей яичника, окружающих кисту или опухоль.
Сосудистые сети злокачественных опухолей яичника обладают низким сопротивлением кровотоку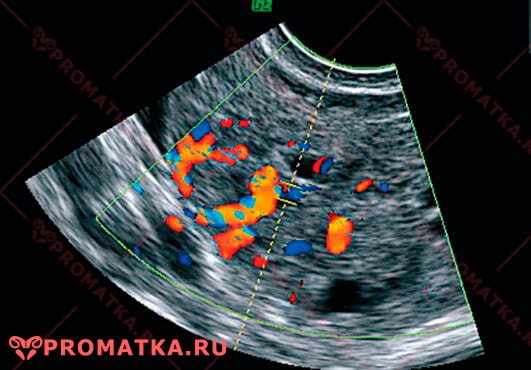 Цветовое допплеровское картирование: гранулёзоклеточная опухоль яичника
Цветовое допплеровское картирование: гранулёзоклеточная опухоль яичника
КТ или МРТ яичников и матки
Уточняющие методы исследования.
- Определяют взаимоотношение поражений яичника с окружающими органами.
- Отличают кистозное образование от солидного.
- Выявляют прорастание опухоли яичника в соседние органы.
МРТ: муцинозная цистаденома яичника. Кистозное образование с муцинозным содержимым, умеренно гиперинтенсивным по Т1, с пристеночными папиллярными разрастаниями
Клинические проявления хронических заболеваний придатков и результаты УЗИ/КТ/МРТ-исследований не могут достоверно отличить ретенционную кисту от истинной доброкачественной или злокачественной кистозной опухоли яичника у женщин.
Цитологический метод
Цитологическое исследование пунктата заднего свода влагалища и брюшной полости позволяет уточнить добро- или злокачественность опухолевидного новообразования, гистологическую форму опухоли яичников.
Пункция кистозного образования яичника под контролем УЗИ с последующим цитологическим исследованием полученного биоматериала расширяет диагностические возможности ультразвукового исследования.
Интрооперационная диагностика Лапароскопия – ведущий метод современной диагностики болезней яичников
Лечебно-диагностическая лапароскопия позволяет распознать злокачественную опухоль при операции по поводу, казалось бы, доброкачественного образования (кисты) яичников.
Гистологическое исследование
Изучение удалённых тканей под микроскопом – единственный способ определить точную форму паталогического новообразования яичника и поставить окончательный диагноз.
При малейшем подозрении на злокачественный процесс проводится экстренная биопсия с гистологическим исследованием тканей яичника прямо во время текущей операции.
Лечение истинных доброкачественных, тем более злокачественных кистом или опухолей яичников хирургическое. Самостоятельно (без операции) они не излечиваются.
Показания к хирургическому лечению болезней яичников
- Осложнения хронических или острых воспалений яичников.
- Гнойные образования воспалительного характера, не поддающиеся медикаментозному лечению.
- Анемическая форма апоплексии яичника.
- При отсутствии эффекта 3-х месячной медикаментозной терапии: ретенционные кисты, мелкие эндометриоидные очаги/кисты яичника.
- Склерокистоз яичников.
- Учитывая высокую онкологическую настороженность: любые истинные опухоли (кистозные, солидные) яичников.
Объём хирургического вмешательства в каждом конкретном случае патологии яичника выбирается индивидуально.
Характер хирургического вмешательства при операциях на яичниках
- Консервативная операция – удаляется или разрушается только опухолевидное образование и/или патологическая область яичника в пределах здоровой ткани с сохранением прооперированного органа.
- Тотальная или радикальная операция (односторонняя или двухсторонняя) – удаляется весь поражённый яичник (или оба яичника), как правило — вместе с маточными трубами; при необходимости — вместе с маткой.
Консервативная хирургия и радикальное удаление яичников – название операций
- Вылущивание опухоли, пароовариальной кисты яичника – консервативная операция по удалению опухоли/кисты яичника в пределах здоровой ткани органа.
- Овариотомия или резекция яичника – консервативная операция по разрушению (иссечению скальпелем) патологически изменённой ткани яичника с последующим восстановлением целостности яичника.
- Клиновидная резекция яичника (разновидность овариотомии, часто проводится при поликистозе) – консервативная операция, в ходе которой иссекается клин ткани увеличенного яичника (до 2/3 объёма, до обретения органом нормальных размеров) с последующим зашиванием и восстановлением целостности органа.
- Односторонняя овариоэктомия – полное (тотальное) удаление одного поражённого яичника.
- Тубоовариоэктомия (односторонняя или двухсторонняя) — радикальная операция по удалению придатков матки: одного поражённого яичника вместе с маточной трубой или обоих яичников с трубами.
- Тубоовариоэктомия с экстирпацией матки – радикальная операция с двусторонним удалением придатков и ампутацией матки.
Консервативная хирургия дермоидной кисты яичника
Причины заболеваний яичников
Почему в яичниках появляются кисты, кистомы и опухоли не всегда понятно.
Факторы, располагающие к развитию болезней яичников:
- Инфекции, в том числе передающиеся половым путём
- Снижение иммунитета
- Частые инфекционно-воспалительные негинекологический заболевания в детском возрасте
- Гормональные нарушения, эндокринные болезни
- Аборты
- Дисфункции центральной нервной системы, в частности структур головного мозга: гипоталамуса, гипофиза
- Миома матки
- Ожирение
- Стресс
- Гиподинамия
- Отказ от деторождения
- Врождённая предрасположенность
Профилактика болезней яичников
- Здоровый образ жизни
- Барьерная контрацепция (презерватив)
- Своевременная диагностика и коррекция гормонального дисбаланса, нарушений менструального цикла
- УЗИ-контроль органов малого таза и профилактическое посещение гинеколога 1 раз в 6-12 месяцев

 В общей структуре болезней в гинекологической сфере воспаление придатков матки находится на главенствующем месте. Данный патологический процесс в большинстве случаев заставляет посещать специалиста женщин, находящихся в репродуктивном возрасте (от 18 до 45 лет). Довольно часто воспаление придатков матки протекает вместе с эндометритом, вследствие чего возможно возникновение таких серьезных негативных последствий для здоровья, как бесплодие и невынашивание беременности.
В общей структуре болезней в гинекологической сфере воспаление придатков матки находится на главенствующем месте. Данный патологический процесс в большинстве случаев заставляет посещать специалиста женщин, находящихся в репродуктивном возрасте (от 18 до 45 лет). Довольно часто воспаление придатков матки протекает вместе с эндометритом, вследствие чего возможно возникновение таких серьезных негативных последствий для здоровья, как бесплодие и невынашивание беременности.
Воспаление придатков у женщин – что это за заболевание
Маточные трубы и яичники именуются также придатками матки. Фаллопиевы трубы являются узкими длинными тяжами (примерно 10 сантиметров в длину), отходящими от углов матки, в районе загнутого участка которых располагаются яичники. Они локализуются с каждой стороны по одному и прикрепляются к стенкам брюшины посредством брыжейки. Питание органов малого таза осуществляется с помощью сосудов и нервов, проходящих в брыжейке.
Воспаление придатков характеризуется воспалительным процессом, который происходит в малом тазу и локализуется в маточных трубах и яичниках. Виной тому становится жизнедеятельность бактерий и вирусов в результате их проникновения в придатки, а главным способствующим фактором является ослабление местного и общего иммунитета вследствие переохлаждения организма. Признаки данной патологии разнообразны, они могут проявляться скудными выделениями из влагалища, болевыми ощущениями тянущего характера внизу живота, нарушениями менструального цикла, симптоматикой острых воспалительных заболеваний.
Возможно возникновение воспалительного процесса в яичниках, такое заболевание имеет название оофорит, а также в маточных трубах – сальпингит. Если придатки матки поражаются одновременно, а это происходит в подавляющем большинстве случаев, возникает сальпингоофорит, который также именуется как аднексит. В основном им страдают пациентки в возрасте от 18 до 45 лет, в подростковом периоде и во время менопаузы воспаление придатков у женщин появляется крайне редко.
Согласно статистической информации Национального руководства по гинекологии, до 60% женщин хотя бы единожды обнаруживали у себя симптомы воспаления придатков и обращались к специалисту; примерно 20% пациенток, перенесших данное заболевание, впоследствии поставлен диагноз бесплодие; у 5% проявились осложнения гнойного характера, которые требуют оперативного вмешательства; чтобы вылечить сальпингоофорит, каждая вторая пациентка вынуждена находиться в стационаре; воспаление придатков увеличивает риск развития внематочной беременности до пяти раз.
Сальпингоофорит относится к обширной группе воспалительных заболеваний органов малого таза, куда также входят эндометрит (воспалительный процесс во внутреннем слизистом слое матки), миометрит (воспаление мышечного шара влагалища), пельвиоперитонит (локальный инфекционно-воспалительный процесс серозного покрова малого таза).
Корректный диагноз может быть поставлен только после проведения всесторонней диагностики. Обследование должно включать инструментальные, лабораторные, дифференциальные методики.
Причины воспаления придатков
Сальпингоофорит является инфекционным заболеванием. Чаще всего во время проведения обследования обнаруживаются микроорганизмы, представляющие условно-патогенную флору. При наличии иммунодефицитных состояний возбудителями заболевания нередко являются грибы (и грибы рода Candida в том числе).
Возможными виновниками воспаления придатков можно назвать:
-
трихомонады;
-
дрожжеподобные грибы;
-
золотистый стафилококк и эпидермальный стафилококк;
-
гонококки;
-
стрептококки;
-
хламидии;
-
энтеробактерии (к которым относится кишечная палочка);
-
микоплазмы, уреаплазмы;
-
бактероиды.
Определить, что послужило причиной возникновения сальпингоофорита, возможно только осуществив всесторонне обследование. Как правило, обнаруживается инфекция смешанного типа.
Факторами, провоцирующими появление аднексита, становятся:
-
пренебрежение нормами личной гигиены;
-
излишне активная половая жизнь, постоянная смена партнеров и как следствие – возникновение инфекций, передающихся половым путем;
-
искусственное прерывание беременности;
-
осложненная родовая деятельность;
-
применение внутриматочных противозачаточных средств;
-
хирургические манипуляции в полости матки, производимые в диагностических и лечебных целях.
Зачастую происходит «переброс» воспалительного процесса из шейки матки и влагалища на придатки и его распространение на все органы малого таза. Инфекция активно развивается вследствие запоздалого начала лечения, а также если терапия была выбрана специалистом неправильно. Следует отметить, что риск возникновения сальпингоофорита значительно повышается у пациенток, имеющих иммунодефицит.
Признаки воспаления придатков
В ходе развития воспалительного процесса происходит утолщение и увеличение в размерах придатков матки. Довольно быстро нарушается проходимость маточных труб вследствие образования спаек, также там возникает накопление воспалительного секрета и образование гидросальпинкса и пиосальпинкса (появление гнойной жидкости в трубах). Возможно соединение пораженных маточных труб с листками тазовой брюшины и находящимися вблизи петлями толстого кишечника. В малом тазу может появиться свободная жидкость.
Острое воспаление придатков матки характеризуется такими признаками, как возникновение сильных болевых ощущений внизу живота, лихорадки, проявление дисфункциональности процесса опорожнения мочевого пузыря. Если лечение будет начато вовремя, пациентка вполне может рассчитывать на благоприятный исход и полное выздоровление. В случае отсутствия должной терапии заболевание перейдет в хроническую форму.
Хроническое воспаление придатков проявляется следующей симптоматикой:
-
наличие тянущих болей внизу живота умеренного характера;
-
болевые ощущения в области паха и поясницы;
-
болезненные ощущения в процессе интимной близости;
-
нарушение процесса опорожнения мочевого пузыря;
-
сбои в менструальном цикле – нерегулярные месячные, наличие кровянистых выделений между ними;
-
недомогание, общая слабость организма.
Для хронической формы сальпингоофорита не характерно повышение температуры. Течение болезни может продолжаться несколько лет, обострения будут сменяться ремиссиями. При остром воспалении придатков матки пациентка ощущает усиление болевых ощущений внизу живота, появляется лихорадка. В момент обострения заболевания лечение осуществляется в стационаре.
В течение длительного периода времени хронический сальпингоофорит может не проявляться клиническими симптомами. Единственное, на что может обратить внимание женщина – невозможность забеременеть долгое время. Зачастую хроническое воспаление придатков обнаруживается случайным образом во время диагностических исследований при подозрении на иные заболевания.
Возможные осложнения
Если лечением сальпингоофорита не заниматься, велик риск возникновения ряда осложнений.
Тубоовариальное образование
 Это воспаление придатков на второй стадии развития, вследствие чего происходит образование опухоли, спаек между яичниками, маточной трубой и близлежащими органами. Также нередко диагностируются острый гнойный сальпингит (нагноение маточной трубы), гнойный тубоовариальный абсцесс (гнойное расплавление тканей маточной трубы и яичника с образованием единой полости, окруженной пиогенной капсулой).
Это воспаление придатков на второй стадии развития, вследствие чего происходит образование опухоли, спаек между яичниками, маточной трубой и близлежащими органами. Также нередко диагностируются острый гнойный сальпингит (нагноение маточной трубы), гнойный тубоовариальный абсцесс (гнойное расплавление тканей маточной трубы и яичника с образованием единой полости, окруженной пиогенной капсулой).
Развитие гнойных осложнений несет резко ухудшение самочувствия и состояния организма пациентки. Температура тела растет, возникают резкие сильные болевые ощущения внизу живота либо на той стороне, где произошло поражение. Из влагалища начинает обильно выделяться гной. Выраженная интоксикация может спровоцировать появление диареи. При наличии гнойного образования в полости малого таза промедление в начале лечения может привести к самым негативным последствиям, самолечение невозможно. Показана экстренная госпитализация в гинекологический стационар. Терапия осуществляется посредством хирургического вмешательства.
Пельвиоперитонит
 Это воспалительный процесс, развитие которого происходит в тазовой брюшине на фоне протекающих инфекционных процессов. В большинстве случаев пельвиоперитонит возникает как следствие воспалительного процесса матки или ее придатков, иногда может быть результатом родовой деятельности, протекавшей с осложнением. Воспаление провоцируется действием таких возбудителей, как стафилококки, хламидии, кишечная палочка, гонококки, вирусы. Данная патология также может появиться как побочное явление после оперативного вмешательства либо установки внутриматочной спирали.
Это воспалительный процесс, развитие которого происходит в тазовой брюшине на фоне протекающих инфекционных процессов. В большинстве случаев пельвиоперитонит возникает как следствие воспалительного процесса матки или ее придатков, иногда может быть результатом родовой деятельности, протекавшей с осложнением. Воспаление провоцируется действием таких возбудителей, как стафилококки, хламидии, кишечная палочка, гонококки, вирусы. Данная патология также может появиться как побочное явление после оперативного вмешательства либо установки внутриматочной спирали.
Признаки пельвиоперитонита:
-
резкие сильные болевые ощущения внизу живота;
-
повышение температуры тела до 39-40 градусов;
-
чувство озноба;
-
частое сердцебиение;
-
чувство сухости во рту;
-
тошнота, рвота (может случиться один раз);
-
вздутие живота;
-
покраснение кожных покровов;
-
болевые ощущения в процессе дефекации и мочеиспускания.
В случае неоказания своевременной медицинской помощи возможно распространение воспалительного процесса за границы таза и развитие перитонита (воспаление париетального и висцерального листков брюшины) и сепсиса (системная воспалительная реакция в ответ на местный инфекционный процесс, также его называют заражение крови).
Внематочная беременность
Осложнение беременности, при котором прикрепление оплодотворенной яйцеклетки происходит вне полости матки вследствие наличия спаек в маточных трубах в результате локализации там воспалительного процесса. За редким исключением, внематочная беременность нежизнеспособна и зачастую опасна для жизни и здоровья женщины из-за обильного внутреннего кровотечения, которое начинается после разрыва маточной трубы или выкидыша (обычно происходит на сроке беременности от 6 до 9 недель). Внематочная беременность – это состояние, требующее оказания срочной медицинской помощи, в противном случае оно может привести к летальному исходу.
Бесплодие
В результате выраженного спаечного процесса в фаллопиевых трубах данный орган становится непроходимым, вследствие чего встреча сперматозоида и яйцеклетки не происходит, беременность не наступает. Если диагностирована полная непроходимость маточных труб, зачатие возможно только с помощью экстракорпорального оплодотворения (метода ЭКО).
Диагностические процедуры
При подозрении на воспаление придатков у женщин осуществляется гинекологический осмотр. Врач проводит опрос пациентки, принимая во внимание наличие внутриматочной спирали, количество прерываний беременности, осложненную родовую деятельность, число половых партнеров, общее состояние здоровья и жалобы. В ходе осмотра на кресле выявляются увеличенные болезненные придатки матки с одной или двух сторон.
Для лабораторных исследований назначаются общие анализы крови и мочи – для оценки общего состояния организма и работы внутренних органов, бактериологический посев на флору и микроскопическое исследование мазка, взятого из влагалища, цервикального канала и уретры с целью определения возбудителей заболевания и их концентрации. Такая информация может помочь произвести оценку степени воспалительного процесса в малом тазу. При обнаружении инфекций, передающихся половым путем, лечение необходимо проводить обоим партнерам. Если этого не делать, велик риск рецидива болезни.
Ультразвуковое исследование органов малого таза позволяет обнаружить признаки воспалительного процесса – увеличение размера фаллопиевых труб и яичников, присутствие спаек, наличие свободной жидкости в полости малого таза. УЗИ, проводимое через влагалище (трансвагинальное), дает возможность врачу вовремя увидеть гнойные осложнения, пельвиоперитонит и не принять сальпингоофорит за опухоль яичников.
Также возможно применение инструментальных методов диагностики – диагностической лапароскопии для выявления гнойных образований и спаек в маточных трубах,гистеросальпингографии(рентгенографическое исследование матки с помощью контраста) с целью обнаружения патологических изменений фаллопиевых труб и оценки их проходимости.
Лечение сальпингоофорита
Лечение воспаления придатков у женщин проводится в соответствии с тяжестью и формой заболевания, наличием осложнений. Выбор терапии осуществляется только после проведения комплексного обследования пациентки. Если лечение сальпингоофорита решено проводить медикаментозно, назначаются антибиотические средства широкого спектра действия – макролиды, цефалоспорины и прочие. Какой препарат будет использоваться, решается в зависимости от обнаруженного возбудителя заболевания и его чувствительности. Обычно курс лечения продолжается до десяти дней. Сначала антибиотики вводятся внутривенно или внутримышечно, потом возможно использование препаратов в таблетках. Также при сильной боли назначаются анальгетики, при лихорадке – жаропонижающие и дезинтоксикационные средства. Восстановить микрофлору влагалища помогают пробиотики, устранить воспалительный процесс в половых путях – местные антисептики, противовоспалительные препараты. Когда курс лечения подходит к концу, из цервикального канала пациентки контрольно осуществляется взятие бакпосева.
После того, как острый воспалительный процесс затихает, возможно начало немедикаментозной терапии, например, физио – назначение электрофореза, магнитотерапии, УВЧ. Направление пациентки на санаторно-курортное лечение тоже может быть эффективным.
Также возможен вариант лечения посредством оперативного вмешательства. Показаниями к нему являются бесполезность консервативных методов, наличие гнойных осложнений, желание зачать ребенка на фоне непроходимости фаллопиевых труб и спаечного процесса. Чаще всего проводится лапароскопическая операция посредством проколов в брюшной стенке, в ходе которой специалист производит удаление гнойных образований, рассечение спаек и обработку антисептическими средствами полости малого таза. При серьезных случаях возможно удаление пораженных придатков матки с последующей заместительной гормональной терапией.
Профилактика
В качестве профилактики воспаления придатков рекомендуется:
-
отказаться от ведения беспорядочной половой жизни и не забывать о том, что частая смена партнеров может привести к наличию инфекций, передающихся половым путем;
-
использовать надежные средства контрацепции с непостоянными партнерами – в частности, презерватив;
-
не пренебрегать регулярными профилактическими осмотрами у гинеколога;
-
своевременно осуществлять лечение воспалительных процессов шейки матки и влагалища;
-
при появлении скудных выделений из влагалища, болевых ощущений тянущего характера внизу живота, нарушений менструального цикла незамедлительно обращаться к врачу;
-
заниматься укреплением иммунитета, придерживаться принципов здорового образа жизни, сбалансированно питаться, соблюдать режим труда и отдыха, уделять время прогулкам на свежем воздухе, не злоупотреблять алкогольными напитками и никотином, избегать переохлаждений и стрессов.




