Фолликулярные яичники симптомы
Содержание
- Совместимы ли мультифолликулярные яичники и беременность
- Мультифолликулярные яичники и беременность
- Признаки мультифолликулярных яичников (МФЯ)
- СПКЯ и мультифолликулярные яичники – в чем отличие
- Диагностика мультифолликулярной эхоструктуры яичников
- Как лечить синдром мультифолликулярного правого/левого яичника
- Лапароскопия при мультифолликулярных поликистозных яичниках (СПКЯ)
- Профилактика
- Шесть причин пройти лечение фолликулярной кисты яичника в Ихилов Комплекс
- Основные методы лечения фолликулярной кисты яичника в Израиле
- Оперативная диагностика фолликулярной кисты яичника в Израиле
- Стоимость лечения фолликулярной кисты яичника в Израиле
- Критериями диагноза СПКЯ являются:
Совместимы ли мультифолликулярные яичники и беременность
Мультифолликулярные яичники – состояние, при котором в половых железах созревает 10 и более фолликулов (в норме – до 7). Большое количество фолликулов может быть как вариантом нормы, так и являться симптомом СПКЯ (синдрома поликистозных яичников). Причины мультифолликулярных изменений структуры яичников:
- период полового созревания;
- наследственность;
- стресс, постоянные психологические нагрузки;
- продолжительный прием оральных контрацептивов;
- период кормления грудью (повышенный уровень пролактина);
- резкое похудение;
- ожирение.
Причиной мультифолликулярной трансформации строения яичников (выработка большого количества фолликулов) могут стать заболевания эндокринной системы (сахарный диабет, гипо- и гипертиреоз). Именно поэтому при подозрении на мультифолликулярные яичники врач порекомендует консультацию эндокринолога.
Мультифолликулярные яичники и беременность
Можно ли забеременеть при мультифолликулярных яичниках? Специалисты утверждают, что это состояние не является патологией, соответственно, не может быть причиной бесплодия. Мультифолликулярные яичники не влияют на возможность забеременеть, однако в некоторой мере способствуют торможению процесса зачатия. Более того, у такой женщины может по несколько месяцев отсутствовать менструация, из-за чего овуляция просто не наступает.
Учитывая это, можно подытожить, что мультифолликулярные яичники и беременность совместимы. Женщины с таким состоянием требуют более внимательного отношения со стороны специалиста. В качестве коррекции может быть рекомендован курс гормональных препаратов по индивидуальной схеме.
Признаки мультифолликулярных яичников (МФЯ)
В большинстве случаев симптомы мультифолликулярных яичников не выражены. Женщина не ощущает каких-либо изменений в самочувствии, да и болевые ощущения полностью отсутствуют. Единственным признаком мультифолликулярных яичников (МФЯ) может быть отсутствие менструации. Иногда наблюдается хроническая аменорея от трех до шести месяцев. Объяснение этому простое – ни один из фолликулов не достигает размеров доминантного и овуляция не происходит.
На нашем сайте Добробут вы сможете записаться на прием к специалисту и на полное обследование. Врач расскажет, что значит диагноз мультифолликулярные яичники, и ответит на ваши вопросы.
СПКЯ и мультифолликулярные яичники – в чем отличие
СПКЯ – это синдром поликистозных яичников, который на ультразвуковой диагностике легко спутать с МФЯ. Главным отличием является то, что у женщины с мультифолликулярными яичниками есть овуляция. Кроме того, для СПКЯ характерны:
- нерегулярные менструации;
- длинный месячный цикл;
- повышенное содержание в крови ЛГ, ФСГ и тестостерона;
- склонность к полноте;
- оволосение по мужскому типу;
- бесплодие.
Обратите внимание, что медикаментозного лечения мультифолликулярные яичники, как правило, не требуют. А синдром поликистозных яичников нуждается в серьезной коррекции и наблюдении специалиста.
Диагностика мультифолликулярной эхоструктуры яичников
Как правило, такое состояние яичников диагностируется случайно при проведении УЗИ и для него харктерно:
- Размер яичников в пределах нормы или чуть больше.
- Размер фолликулов не более 9 мм. При СПКЯ – от 12 и больше.
- Эхогенность. Мультифолликулярная эхоструктура яичников не превышает эхогенность матки.
- Расположение фолликулов беспорядочное.
- Толщина капсулы находится в пределах нормы.
Более подробно о эхопризнаках мультифолликулярных яичников на УЗИ вам расскажет врач во время обследования. Узнать стоимость исследования можно по вышеуказанному номеру.
Как лечить синдром мультифолликулярного правого/левого яичника
Лечение необходимо лишь при нарушении менструального цикла и в случае отсутствия на протяжении полугода овуляции, подтвержденной фолликулометрией. Подобрать правильную терапию помогут результаты дополнительных исследований (УЗИ, анализ крови на гормоны и доплерография) и сбор анамнеза. Сроки лечения – от трех до шести месяцев.
Как лечить синдром мультифолликулярного правого/левого яичника в период полового созревания? Коррекции не потребуется. После установления менструального цикла состояние, как правило, нормализуется самостоятельно.
Что делать, если синдром мультифолликулярных яичников является результатом длительного приема гормональных контрацептивов? Врачи рекомендуют сделать перерыв до полного восстановления функции.
Как забеременеть при мультифолликулярных яичниках? Женщинам с нарушением менструального цикла гинекологи рекомендуют пройти профилактический курс гормонотерапии. Выбор препарата и дозировку врач определит после получения результатов обследования.
Лапароскопия при мультифолликулярных поликистозных яичниках (СПКЯ)
Основной целью лапароскопии является диагностика, удаление новообразований (кисты) и нормализация функции яичников.
Виды лапароскопии при мультифолликулярных поликистозных яичниках (СПКЯ):
- каутеризация;
- электродриллинг;
- эндотермокоагуляция;
- декортикация.
К сожалению, восстановить репродуктивную функцию при СПКЯ специалистам удается не всегда и женщина должна быть готова к этому.
Профилактика
К основным методам профилактики можно отнести осмотр у гинеколога каждые полгода, своевременное лечение хронических заболеваний и контроль за собственным весом. При малейших изменениях менструального цикла рекомендована консультация врача.
Запишитесь на консультацию к нашему специалисту и узнайте об особенностях овуляции при мультифолликулярных яичниках. Запись в онлайн-режиме и по телефону.
Связанные услуги:
Гинекологическая консультация
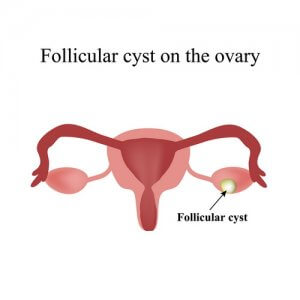 Фолликулярная киста яичника является одной из самых распространенных гинекологических патологий и, вопреки кажущейся безобидности, требует грамотного лечения. В противном случае такие образования, особенно если достигают больших размеров, грозят серьезными осложнениями, среди которых кровотечения, перитонит, бесплодие и перерождение в злокачественную опухоль. Высококвалифицированные гинекологи клиники Ихилов Комплекс успешно справляются с подобными заболеваниями, гарантируя своим пациенткам полное выздоровление.
Фолликулярная киста яичника является одной из самых распространенных гинекологических патологий и, вопреки кажущейся безобидности, требует грамотного лечения. В противном случае такие образования, особенно если достигают больших размеров, грозят серьезными осложнениями, среди которых кровотечения, перитонит, бесплодие и перерождение в злокачественную опухоль. Высококвалифицированные гинекологи клиники Ихилов Комплекс успешно справляются с подобными заболеваниями, гарантируя своим пациенткам полное выздоровление.
Лечение фолликулярной кисты яичника в Израиле, отзывы о котором служат лучшим доказательством его эффективности, имеет целью максимально щадящее и безболезненное удаление патологического образования с сохранением репродуктивной функции женщины. Для этого местные врачи используют медикаментозную терапию, а если и прибегают к хирургическому вмешательству, отдают предпочтение малоинвазивным операциям, не нарушающим целостности железы.
Шесть причин пройти лечение фолликулярной кисты яичника в Ихилов Комплекс
- Высококвалифицированные гинекологи с внушительным клиническим опытом.
- Передовые терапевтические методики.
- Новейшее лечебно-диагностическое оборудование, позволяющее выполнять высокоточную диагностику и осуществлять органосохраняющие операции.
- Персональный подход при составлении лечебной программы.
- Безупречный сервис, комфортные условия пребывания в клинике.
- Разумное соотношение цены и качества медобслуживания.
Основные методы лечения фолликулярной кисты яичника в Израиле
Фолликулярная киста яичника – это функциональное образование доброкачественного характера, которое возникает из фолликула с неоплодотворенной яйцеклеткой и представляет собой заполненную жидкостью полость. Большинство таких кист одиночные, но если у женщины имеются воспалительные процессы в половых органах, могут формироваться множественные образования, способные разрастаться до больших размеров.
Чаще всего кисты яичника возникают вследствие нарушения функций эндокринных желез (щитовидки, надпочечников, гипофиза), которые приводят к повышенной выработке эстрогенов. Причиной также могут быть хронические инфекции мочеполовой системы, бесконтрольный прием противозачаточных препаратов, искусственное прерывание беременности, чрезмерные физические нагрузки, сильный стресс, ожирение.
Некоторые кистозные образования со временем претерпевают обратное развитие, то есть самостоятельно рассасываются, другие, наоборот, склонны к росту и могут стать причиной серьезных осложнений. Так, перекручивание ножки кисты ведет к некрозу ткани и – как следствие – воспалительному процессу в брюшной полости, что грозит перитонитом. А ее разрыв, который может произойти в результате сильной физической нагрузки, способен спровоцировать внутренние кровотечения. Кроме того, в некоторых случаях кистозные образования могут трансформироваться в злокачественные опухоли.
Методы лечения фолликулярной кисты яичника в Израиле подбираются сугубо индивидуально, принимая во внимание размер образования, темпы его роста, возраст пациентки и наличие у нее сопутствующих заболеваний. В большинстве случаев гинекологи медицинского центра Ихилов Комплекс используют консервативные методики, позволяющие обойтись без хирургического вмешательства. К ним относятся:
Медикаментозная терапия. Она заключается в приеме грамотно подобранных оральных контрацептивов, способствующих нормализации гормонального фона и рассасыванию кисты. При необходимости врач также назначает противовоспалительные средства, обезболивающие препараты и витамины. Как правило, лекарственное лечение дает хорошие результаты – и в течение нескольких менструальных циклов патологического образование подвергается регрессии и бесследно исчезает.
Физиотерапия. Часто служит дополнением к медикаментозному лечению, чтобы ускорить процесс рассасывания. К наиболее используемым физиотерапевтическим процедурам относятся электро- и ультрафонофорез, магнитная терапия, амплипульстерапия и другие.
 Хирургическое лечение фолликулярной кисты яичника в Израиле проводят в случае, когда консервативные методы не дали нужного результата. К нему также обращаются для удаления крупных и множественных образований, при угрозе осложнений или риске озлокачествления. Объем оперативного вмешательства зависит от величины кисты, возраста женщины и тяжести патологического процесса. Оно может иметь вид:
Хирургическое лечение фолликулярной кисты яичника в Израиле проводят в случае, когда консервативные методы не дали нужного результата. К нему также обращаются для удаления крупных и множественных образований, при угрозе осложнений или риске озлокачествления. Объем оперативного вмешательства зависит от величины кисты, возраста женщины и тяжести патологического процесса. Оно может иметь вид:
- цистэктомии. Наиболее щадящая операция, которую специалисты клиники Ихилов Комплекс выполняют пациенткам репродуктивного возраста, планирующим в будущем беременность и роды. Она предполагает удаление кистозного образования с сохранением целостности яичника. Обязательным условием при этом является отсутствие риска злокачественной трансформации. После такого вмешательства функциональность половой железы полностью восстанавливается;
- резекции. Еще одна разновидность органосохраняющей операции, при которой киста иссекается вместе с пораженными тканями яичника. Детородная функция при этом сохраняется;
- овариоэктомии. Радикальное вмешательство, заключающееся в полном удалении яичника. Его проводят в основном женщинам, находящимся в фазе постменопаузы, а также пациенткам репродуктивного возраста, которые в будущем не планируют рожать. Показанием к такой операции также является подозрение на озлокачествление кисты и наличие осложнений (перекручивание, разрыв). Среди прочих ее преимуществ – сведение к минимуму вероятности повторного образования кисты;
- аднексэктомии. Операция, в ходе которой поврежденный яичник удаляется вместе с маточной трубой.
Подавляющее большинство хирургических вмешательств в больнице Ихилов Комплекс проводят в лапароскопической технике, которая позволяет эффективно удалять кистозные образования с минимальной травматичностью для оперируемого органа и окружающих его здоровых тканей. Все необходимые манипуляции хирург выполняет через три небольших прокола в брюшной полости, используя специальную технику и инструменты.
Открытые (полостные) операции израильские специалисты проводят крайне редко – только в сложных случаях, в частности при риске развития перитонита.
Оперативная диагностика фолликулярной кисты яичника в Израиле
Чтобы уточнить диагноз, определить тип кистозного образования и его размер, оценить характер и тяжесть патологии, исключить другие гинекологические заболевания с похожими проявлениями и подобрать наиболее оптимальные методы терапии, израильские гинекологи выполняют ряд лабораторных и инструментальных исследований. Все диагностические проверки они осуществляют на сверхчувствительной аппаратуре, что вкупе с их высочайшим профессионализмом и опытом гарантирует безупречную точность результатов.
Обследование при подозрении на кисту яичника в медцентре Ихилов Комплекс проходит в кратчайшие сроки – в среднем за три рабочих дня.
День 1. Консультация гинеколога
На прием к лечащему врачу пациентка отправляется сразу по приезде в страну, а сопровождает ее персональный куратор-переводчик, ответственный за выполнение медицинской программы. Изучив историю болезни и ознакомившись с результатами уже пройденных женщиной обследований, доктор проводит гинекологический осмотр, в ходе которого прощупывает подозрительное образование в области придатков, оценивает его консистенцию, плотность и подвижность. После этого он определяет перечень уточняющих исследований.
День 2. Диагностика фолликулярной кисты яичника в Израиле
Обследование, как правило, включает в себя:
- трансвагинальное УЗИ, с помощью которого выявляют кисту, уточняют ее тип и определяют размеры;
- магнитно-резонансную томографию – используется при недостаточной информативности ультразвукового исследования, а также для исключения злокачественной природы образования;
- лабораторные исследования крови, в том числе на определенные гормоны и характерные онкомаркеры (для оценки риска озлокачествления);
- диагностическая лапароскопия – применяется при подозрении на осложнения;
- тест на беременность – выполняется с целью исключения внематочной беременности.
День 3. Согласование лечебной тактики
На завершающем этапе собирается консилиум с участием гинеколога, эндокринолога, хирурга и других специалистов, которые внимательно знакомятся с результатами диагностики и составляют для пациентки персональную схему терапии.
Стоимость лечения фолликулярной кисты яичника в Израиле
Цена терапии в каждом конкретном случае рассчитывается индивидуально с учетом целого ряда факторов, в числе которых величина кистозного образования, задействованные лечебные методы, объем и сложность хирургического вмешательства, тип и количество диагностических процедур, понадобившихся для уточнения диагноза и характера патологии, стоимость используемых лекарственных препаратов и другие. Поэтому итоговую цену лечения специалисты клиники Ихилов Комплекс называют только на месте – после того, как пациентка пройдет нужные обследования, на основании которых будет определена терапевтическая тактика.
Если провести сравнительный анализ, станет очевидно, что на лечение фолликулярной кисты яичника в Израиле цены в среднем на 30–50% ниже, чем в Германии, Швейцарии, США и других странах с развитой системой здравоохранения.
Рассчитать стоимость лечения
Синдром поликистозных яичников (СПКЯ) – достаточно распространенная патология, которая проявляется нарушением менструального цикла и может приводить к бесплодию, гиперплазии эндометрия, дисфункциональным кровотечениям. Однако, так же достаточно часто этот диагноз устанавливается ошибочно, когда нарушения функции яичников на самом деле нет.
Как в этом разобраться? Что же стоит лечить, а что нет?
Критериями диагноза СПКЯ являются:
- отсутствие овуляции (ановуляция),
- гиперандрогения,
- наличие поликистоза (мультфолликулярных яичников) с увеличением объема яичников по данным ультразвукового исследования.
Диагноз может быть установлен при наличии двух из трех этих проявлений.
Как правило, обследование женщины начинается с выполнения ультразвукового исследования органов малого таза. Нередко если в заключении указано наличие «мультифолликулярных яичников» (МФЯ), на этом основании, ошибочно устанавливается диагноз СПКЯ. Термин «мультифолликулярные яичники» является просто описанием ультразвуковой картины, которая отражает наличие большого числа антральных фолликулов в яичниках.
Такое заключение, безусловно, является одним из критериев СПКЯ, но, я напоминаю, что для постановки диагноза требуется не один признак, а два. Наличие МФЯ по УЗИ, выполненному в начале менструального цикла, никак не позволяет судить от наличии или отсутствии овуляции в менструальных циклах у женщины. Выявление большого количества фолликулов в яичниках и по УЗИ является нормой для женщин молодого возраста! При сохраненной овуляции, отсутствии нарушений менструального цикла это лечения не требует и не препятствует наступлению беременности!
Для диагностики ановуляции необходимо выполнять ультразвуковую фолликулометрию (ФМ), желательно, в течение 2-3 менструальных циклов. Причем, при выполнении ФМ нужно определиться со сроком, до которого имеет смысл ждать появления доминирующего фолликула. Здесь так же нередко случаются ошибки. Дело в том, что у большинства женщин менструальный цикл составляет 28-30 дней, при этом овуляция происходит на 14-16 день цикла.
Но, если так происходит у большинства, должно ли так быть у всех? Нет. Нормальная продолжительность менструального цикла составляет от 21 до 42 дней. Это значит, что при 21 дневном цикле овуляция происходит на 7-8 день цикла, а при 42 дневном? На 20й день? Нет. При продолжительности цикла 42 дня, овуляция должна происходить на 26-30 день цикла. Таким образом, при прекращении фолликулометрии на 14-16 день цикла по причине отсутствия доминирующего фолликула, делается ошибочный вывод об ановуляции. Хотя, при регулярном, но длинном (32-42 дня) менструальном цикле овуляторная функция может быть сохранена. Такое заблуждение очень опасно, поскольку, влечет за собой начало стимулирующей терапии у женщин, которые планируют беременность, хотя, на самом деле они в ней не нуждаются. И наоборот, у женщин, которые в настоящий момент не планируют беременность, складывается неверное впечатление об отсутствии необходимости контрацепции, что приводит к возникновению нежелательных беременностей и, как следствие, к аборту.
Следующим из признаков СПКЯ является гиперандрогения, это повышение содержания мужских гормонов (андрогенов). Это достаточное общая формулировка. Характерным для СПКЯ является повышение тестостерона, который вырабатывается в избыточном количестве в яичниках. Это может приводить к таким появлениям, как избыточный рост волос на коже живота, бедер и даже лица (это называется гирсутизм), а так же к повышенной активности кожных сальных желез, что проявляется жирностью кожи и склонностью к акне. Но тестостерон не единственный андроген в организме.
Помимо этого в организме присутствуют другие мужские гормоны: андростендион, ДЭГА, 17-ОН прогестерон и др, которые вырабатываются в основном надпочечниками. Их определение необходимо в ходе обследовании при подозрении на СПКЯ, наличии проявлений гиперандрогении, ановуляции, но не является признаком СПКЯ, так как они вырабатываются не в яичнике, а в надпочечниках. Так определение ДГЭА необходимо для исключения образований надпочечников, продуцирующих гормоны (гормонпродуцирующие опухоли), определение 17-ОН прогестерона производится для диагностики такого врожденного заболевания как ВДКН (ранее называлось адреногенитальный синдром — АГС), которое тоже может приводить к нарушениям цикла и ановуляции, но, тем не менее, не является синонимом СПКЯ и требует другого лечения. При ВДКН наблюдается минимум трехкратное повышение уровня 17-ОН прогестерона, небольшое же его повышение на 1-2 нг/мл или нмоль/мл не является ни признаком ВДКН, ни СПКЯ, и, как правило, протекает бессимптомно и лечения не требует.
Нередко гормональные нарушения при СПКЯ сопровождаются нарушением работы инсулина (инсулинорезистентность) и/ или избыточной его продукцией (гиперинсулинемия). Это приводит к тому, что СПКЯ сопровождается комплексом симптомов, который называется метаболическим синдромом (МС) и проявляется ожирением, артериальной гипертензией, повышением холестерина и нарушением усвоения глюкозы. Это проявление СПКЯ опасно очень серьезными последствиями: при отсутствии лечения со временем развивается сахарный диабет второго типа, ишемическая болезнь сердца и тд, что является основной причиной смертности наряду с онкологическими заболеваниями. Инсулинорезистентность, безусловно, требует медикаментозной коррекции специальными препаратами, но женщина сама может помочь работать препаратам эффективнее. Как? Снижением массы тела, правильным питанием и регулярными физическими нагрузками. Согласитесь, это доступно каждому.
Пора перейти к лечению СПКЯ.
Говоря о лечении этого заболевания, важно ответить на вопрос: планирует ли женщина беременность в настоящий момент или нет? Так, если в ближайшее время беременность не планируется, то для нормализации цикла, предотвращения и лечения гиперплазии эндометрия, дисфункциональных кровотечений, косметических проблем как нельзя лучше подходят комбинированные оральные контрацептивы (КОК). Эти препараты являются достаточно эффективным, недорогим и простым в приеме средством, которое позволяет решить перечисленные проблемы.
На тему «КОК – пить или не пить?» сломано множество копий, однако до сих пор не существует средства более эффективного, безопасного и простого в применении. Как и любое другое лекарственное средство КОК имеют и противопоказания, и побочные эффекты, поэтому назначать эти препараты должен врач, имеющий опыт работы с ними, после выявления возможных противопоказаний к приему, например, склонности к тромбозам. На рынке сейчас представлена масса препаратов из этой группы, и переносимость их может достаточно сильно отличаться. Но я убеждена, что среди существующего многообразия возможно подобрать подходящий препарат, просто не всегда это происходит с первого раза, даже если назначение делает очень опытный врач. К сожалению, в медицинской литературе, нет однозначного ответа на вопрос, сколько времени безопасно принимать КОК. Опираясь на собственный опыт, могу сказать, что в среднем это срок до 5 лет. Подчеркиваю, что это значение среднее – в каждом отдельном случае этот вопрос должен решаться индивидуально.
Если женщина с установленным диагнозом СПКЯ планирует беременность, ей необходимо обратиться к врачу репродуктологу в специализированную клинику. Поскольку для наступления беременности необходимо не просто сделать менструальный цикл регулярным, но наладить овуляторную функцию яичника, так как без выхода яйцеклетки из яичника, то есть овуляции, наступление беременности невозможно. В таких случаях проводится индукция овуляции (стимуляция овуляции, стимуляция функции яичников) с применением специальных препаратов.
Хорошо, если стимуляцию овуляции проводит врач репродуктолог, который владеет УЗИ и может самостоятельно следить за ростом фолликулов и назначать соответствующие препараты. Перед применением индукции овуляции необходимо выполнить исследование проходимости маточных труб и диагностику состояния спермы у мужа/партнера (спермограмма, МАР тест, строгая морфология по критериям Крюгера) и другие обследования, обязательные при планировании беременности. Так как, к сожалению, отсутствие овуляции может быть не единственной причиной отсутствия желанной беременности.
Часто заменой стимуляции овуляции считается назначение препаратов прогестерона с 16 по 25 день цикла. Однако, это совсем не так. Назначение этих препаратов поможет выровнять цикл, сделать его 28-дневным, может являться альтернативой КОК для профилактики и лечения гиперплазии эндометрия, но никак не поможет наступлению беременности. Даже наоборот, скорее помешает. Дело в том, что под действием этих препаратов в эндометрии происходят изменения характерные для второй фазы цикла, то есть после произошедшей овуляции, что позволяет получить менструальноподобную реакцию, но действие их никак не распространяется на яичник, не позволяет наладить овуляцию. Но, в случае если овуляция вдруг решила произойти (такое бывает, в том числе при СПКЯ раз в год или раз в несколько лет), то прием этих препаратов может рассинхронизировать развитие эмбриона и подготовку эндометрия, а ведь это является одним из необходимых условий наступления беременности.
Ранее, для нормализации цикла и восстановления овуляции использовался метод каутеризации яичников («насечки», резекции яичников), которая выполнялась при лапароскопии. Долгое время это было едва ли не единственным средством восстановления работы яичников в отсутствии специальных препаратов, широкой доступности УЗИ и квалифицированных репродуктологов. Но сейчас этот метод не является методом выбора, так как среди его последствий нередко встречается преждевременное истощение яичников, то есть необратимое исчезновение фолликулярного аппарата.
Это очень тяжелые ситуации, когда у молодых женщин начинаются климактерические проявления, и не остается собственных яйцеклеток, а планирование беременности становится возможным только с использованием ооцитов донора. Кроме того, хочу заметить, что биопсия яичников при лапароскопии так же не является современным критерием диагнозом СПКЯ и указания на ее необходимость вы не найдете ни в одном современном руководстве по оперативной гинекологии. Поскольку, к сожалению, даже небольшое повреждение ткани яичников может привести к необратимым последствиям.
В заключение хочу сказать, что хотя СПКЯ и является распространенной патологией, приводящей к серьезным последствиям, но в современном мире есть немало средств для того, чтобы с ней справиться и реализовать репродуктивную функцию. Берегите свое здоровье, обращайтесь к квалифицированным специалистам и будьте счастливы!


.jpg)
