Болит нога
Люмбоишалгия это термин обозначающий боль в пояснице с иррадиацией в ягодицу, в ногу, по задней поверхности ноги. Боль может сопровождаться онемением и покалыванием в зоне иннервации седалищного нерва. Термин люмбоишалгия (синоним пояснично-крестцовый радикулит) обозначает только болевой синдром и не является диагнозом.
Для люмбоишалгии характерны один или несколько симптомов:
- Постоянные боли только ягодице или бедре с одной стороны (реже в обеих ногах)
- Боль усиливается при сидении
- Жжение или покалывание, распространяющееся вниз по ноге
- Слабость, онемение или нарушение движений в ноге
- Постоянная боль на одной стороне
- Острая боль, которая может затруднять вставание или ходьбу
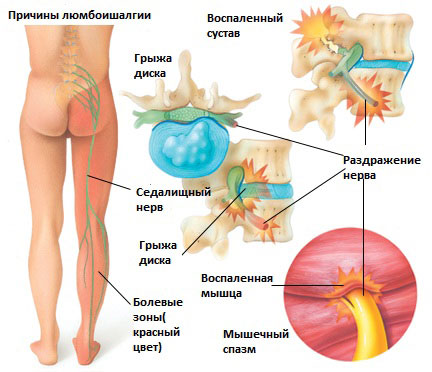
Болевой синдром при люмбаишалгии может быть различной интенсивности в зависимости от основного заболевания, которое привело к развитию люмбоишалгии. Симптоматика при люмбоишалгии обусловлена раздражением седалищного нерва.
Седалищный нерв является самым крупным нервом в туловище и состоит из отдельных нервных корешков, которые начинаются в поясничном отделе позвоночника (на уровне L3) и в совокупности образуют «седалищный нерв». Cедалищный нерв проходит от поясничного отдела позвоночника к ноге. Части седалищного нерва, затем разветвляются в каждой ноге и иннервируют определенные части ноги — ягодицы, бедра, икры, стопы, пальцы ног.
Симптомы люмбоишалгии (пояснично-крестцового радикулита) такие как боль, в ноге, онемение, покалывание, слабость могут различаться в зависимости от того, где произошла компрессия нерва.
Заболеваемость люмбоишалгией (пояснично-крестцовым радикулитом) увеличивается в среднем возрасте. Люмбоишалгия редко встречается в возрасте до 20 лет, наиболее вероятны такие болевые синдромы в возрасте40- 50 лет, а в старшей возрастной группе вероятность люмбоишалгии снижается.
Часто, конкретные события или травмы не вызывают воспаление седалищного нерва, но со временем повреждения приводят к развитию ишалгии. У подавляющего пациентов консервативное лечение может быть достаточно эффективно, и болевой синдром значительно уменьшается в течение нескольких недель, но у определенного количества пациентов болевой синдром может оказаться стойким.
Причины
Существует 6 наиболее распространенных причин люмбоишалгии:
Грыжа межпозвоночного диска в поясничном отделе позвоночника.
Грыжа межпозвоночного диска возникает, когда мягкое внутреннее ядро диска (пульпозное ядро) выпячивается через фиброзное внешнее кольцо что приводит к воздействию на близлежащие нервные корешки.
Остеохондроз
Дегенеративные изменения в межпозвонковых дисках это естественный инволюционный процесс, который происходит по мере старения организма. Дегенеративные изменения в дисках могут приводить к раздражению корешков и развитию болевого синдрома.
Спондилолистез
Это состояние возникает при повреждении дужек позвонка (спондилолиз) в результате чего происходит сползание одного позвонка по отношению к другому. Смещение позвонка вызывает повреждение и смещение межпозвонкового диска, что вкупе может приводить к раздражению нервных корешков и раздражению седалищного нерва.
Стеноз позвоночного канала поясничного отдела позвоночника
Это состояние обычно вызывает воспаление седалищного нерва вследствие сужения спинномозгового канала. Стеноз позвоночного канала в поясничном отделе, чаще всего, связан с естественными инволюционными изменениями в позвоночнике и встречается у пациентов старше 60 лет. Состояние обычно возникает в результате сочетания одного или более из следующих факторов: увеличение фасеточных суставов за счет костных разрастаний, разрастание мягких тканей (связочный аппарат), и выпячивания диска (грыжи диска).
Синдром грушевидной мышцы
Раздражение седалищного нерва может происходить в области прохождения в ягодице под грушевидной мышцей. При наличии спазма грушевидной мышцы или других изменений в этой мышце возможно воздействие на седалищный нерв с развитием болевого синдрома. И хотя это синдром является самостоятельным заболеванием, болевые проявления в ноге могут быть схожими с люмбоишалгией.
Дисфункция крестцово-подвздошного сустава
Раздражение крестцово-подвздошного сустава также может вызвать раздражение L5 корешка, который выходит в верхней части крестцово-подвздошного сустава и при наличии проблем в этом суставе может возникать воспаление седалищного нерва и появление болей. Боль в ноге может быть аналогичной таковой, какая бывает при люмбоишалгии (пояснично-крестцовом радикулите).
Другие причины люмбоишалгии
Ряд других состояний и заболеваний могут вызвать воспаление седалищного нерва, в том числе:
- Беременность. Изменения в организме, которые происходят в организме во время беременности, в том числе вес, смещение центра тяжести и гормональные изменения, могут вызвать воспаление седалищного нерва во время беременности.
- Наличие рубцовой ткани. Если рубцовая ткань сдавливает нервные корешки, это может вызвать раздражение седалищного нерва
- Растяжение мышц. В некоторых случаях воспаление, связанное с растяжением мышц может оказать давление на нервные корешки и вызывать воспаление седалищного нерва.
- Опухоли позвоночника. Опухоль в позвоночнике ( чаще всего метастатического генеза) может оказывать компрессионное воздействие на седалищный нерв.
- Инфекции. Инфекции достаточно редко возникают в позвоночнике, но также могут быть причиной воздействия на корешки с развитием воспаления седалищного нерва.
Симптомы
Как правило, при люмбоишалгии симптоматика бывает на одной стороне, и боль начинается от поясницы и проходит вниз по задней поверхности бедра вниз к стопе.
- Боль в пояснице обычно менее интенсивная, чем в ноге.
- Боль, как правило, с одной стороны поясницы с иррадиацией в ягодицу или бедра по ходу седалищного нерва — по задней поверхности бедра голени и стопы.
- Боль уменьшается при положении пациента лежа и при ходьбе и усиливается в положении стоя или сидя.
- Боль носит острый жгучий характер.
- Некоторые пациенты могут описывать ощущение покалывания, онемения или слабости в ноге.
- Слабость или онемение при перемещении ноги.
- Сильная или стреляющая боль в ноге, которая может приводить к затруднениям при стоянии или ходьбе.
- В зависимости от локализации воздействия на седалищный нерв боли могут быть и в стопе и пальцах стопы.
Симптомы при люмбоишалгии зависят от того, где произошла компрессия корешка.
Например:
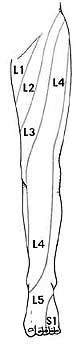
- L4 корешок — симптомы обычно будут проявляться на бедре. Пациенты могут чувствовать слабость при выпрямлении ноги и, возможно, снижение коленного рефлекса.
- L5 корешок – симптомы могут проявляться в большом пальце стопы и лодыжке. Пациенты могут чувствовать боль или онемение в верхней части стопы ( между большим и вторым пальцем стопы).
- S1 корешок – симптомы могут проявляться на внешней части стопы с иррадиацией в пальцы стопы и мизинец. Пациенты могут испытывать слабость при подъеме стопы или попытке встать на цыпочки .Может быть также снижение рефлексов на лодыжке.
При компрессии нескольких корешков возможно комбинация симптомов.
Существует ряд симптомов, которые заслуживают особого внимания, так как требуют экстренной медицинской помощи, иногда вплоть до хирургического вмешательства. Эти симптомы следующие:
- Симптомы, которые продолжают прогрессировать, а не уменьшаться, что может свидетельствовать о возможном повреждение нервов, особенно при наличии прогрессировании неврологической симптоматики (например, появление слабости в ноге).
- Симптомы люмбоишалгии есть в обеих ногах и есть признаки нарушения функции кишечника или мочевого пузыря, что может быть признаком синдрома конского хвоста. При синдроме конского хвоста показано экстренное хирургическое вмешательство.
При наличии таких симптомов необходимо срочно обратиться за медицинской помощью
Лечение
В большинстве случаев консервативное лечение люмбоишалгии достаточно эффективно. Диапазон лечебных методов люмбоишалгии широкий и направлен на уменьшение компрессии нервных корешков и уменьшение болевых проявлений. Наиболее эффективно применение комплексного похода к лечению люмбоишалгии и применение комбинации различных методик лечения (физиотерапия, массаж, мануальная терапия, медикаментозное лечение, иглотерапия и ЛФК).
Медикаментозное лечение. Применение противовоспалительных препаратов (ибупрофен, напроксен, вольтарен), ингибиторов ЦОГ-2 (целебрекс) может уменьшить воспаление, что приводит к уменьшению болевого синдрома.
Эпидуральные инъекции. При наличии сильной боли может быть проведена эпидуральная инъекция стероидов. Введение стероидов эпидурально отличается от перорального приема стероидов тем, что препараты вводятся непосредственно в болезненную область вокруг седалищного нерва, что позволяет быстро уменьшить воспаление и снять болевой синдром. Эффект от такой процедуры, как правило, временный, но помогает снять выраженный болевой синдром достаточно быстро.
Мануальная терапия
Современные мягкие техники мануальной терапии позволяют восстановить мобильность двигательных сегментов позвоночника, снять мышечные блоки, улучшить подвижность фасеточных суставов и подчас позволяют значительно уменьшить компрессию нервных волокон.
Иглорефлексотерапия также помогает уменьшить болевые проявления и позволяет восстановить проводимость по нервным волокнам.
Массаж
Лечебные методы массажа позволяют улучшить микроциркуляцию, снять мышечный спазм, а также увеличивают выработку организмом эндорфинов.
Физиотерапия. Существующие современные методики физиотерапии ( криотерапия лазеротерапия ультразвук электрофорез) позволяют уменьшить воспаление улучшить кровообращение и таким образом снижение болевых проявлений.
ЛФК. Физические упражнения, которые необходимо подключать после уменьшения болевых проявлений, позволяют восстановить мышечный корсет и нормализовать биомеханику позвоночника, улучшить кровообращение в двигательных сегментах. Физические упражнения включают как механотерапию (занятия на тренажерах), так и гимнастику, что позволяет развивать как мышцы, так и укреплять связочной аппарат. Упражнения при люмбоишалгии необходимо подбирать с врачом (инструктором) ЛФК, так как самостоятельные занятия нередко приводят к рецидиву симптоматики.
Хирургическое лечение
Показаниями к оперативному лечению являются следующие факторы:
- Сильная боль в ноге, которая держится в течение более 4 — 6 недель.
- Отсутствие эффекта от консервативного лечения и сохранение или усиление неврологической симптоматики.
- Болевой синдром значительно нарушает качество жизни пациента, способность пациента участвовать в повседневной деятельности
Срочная операция, как правило, необходимо, только если есть прогрессирующая неврологическая симптоматика (нарастающая слабость в ногах или внезапное нарушение функции кишечника или мочевого пузыря).
Россияне — в группе риска
Хронические заболевания артерий нижних конечностей сегодня заняли «почетное» третье место по распространенности среди заболеваний сердечно-сосудистой системы после ишемической болезни сердца и инсульта. Главный симптом заболевания – боль в ногах при ходьбе, которую врачи называют перемежающейся хромотой (по статистике, ей страдает 3-5% населения планеты). Кто-то может пройти без боли километр, кто-то — сотню метров, а у пациентов с запущенными стадиями болезни боль начинается уже через несколько шагов и даже в покое. Последний симптом — самый страшный. Он сигнализирует о том, что вот-вот может начаться гангрена и ногу придется удалять…
Как рассказывает профессор кафедры госпитальной хирургии с курсом детской хирургии РУДН, кардиолог, глава Центра сосудистой патологии Алексей Зудин, критическая ишемия нижних конечностей как крайняя форма заболевания в течение года приводит к ампутации ноги в 73-95% случаев. При этом боль при такой ишемии не менее, а иногда и более выражена, чем при онкологических заболеваниях.
Чаще всего болезнь поражает людей в возрасте 61-70 лет, однако в последнее время она все чаще встречается даже среди тех, кому еще нет и 50-ти. Заполучить заболевания сосудов, в том числе, и ног, у жителей северного климата выше, чем у южан. Один из основных факторов риска развития болезни — сахарный диабет, однако нередко она развивается у курильщиков (95% пациентов курят), у людей с высоким уровнем «плохого» холестерина, а также у тех, кто длительное время не лечит артериальную гипертонию. В группе риска — люди с ожирением и повышенной эмоциональностью. Отмечается также, что к болезни больше предрасположены мужчины.
По данным авторитетного научного журнала «The Lancet», лишь за последнее десятилетие количество пациентов с ХИНК (хронической ишемией нижних конечностей) увеличилось почти на 25% и сегодня составляет около 202 миллионов человек. Для сравнения: диагноз ВИЧ стоит у 32 миллионов человек. Иными словами, проблема начала носить глобальный характер.
Эксперты отмечают, что в России живет до 5 миллионов человек с диагнозом «хроническая ишемия нижних конечностей». Ежегодно примерно у 140 тысяч человек заболевание выявляется в тяжелой форме. И все же этой проблеме уделяется не так много внимания, как должно. К несчастью, пациенты мало осведомлены о болезни, часто не спешат обращаться к врачам, надеясь на то, что все пройдет само. А иногда и не знают, к кому пойти со своими жалобами. Ситуация усугубляется и тем, что очень часто врачи поликлиник (терапевты, хирурги) мало разбираются в причинах и проявлениях этой болезни. «Основное внимание даже врачей-специалистов сосредоточено на сердце и сосудах головного мозга. Проблема кровоснабжения нижних конечностей, увы, оказалась в положении бедной родственницы», — сетует профессор Зудин.
В итоге количество ампутаций на исходе ХИНК в России врачи называют чудовищным — каждый год ноги лишается 35-40 тысяч пациентов с критической ишемией нижних конечностей. Летальность же после таких операций доходит до 40% (если ногу отрезают выше коленного сустава).
Однако если болезнь выявлена хотя бы не на стадии гангрены, не все потеряно. Врачи назначат пациенту лечение. Конечно, многое зависит от того, как протекает болезнь, от сопутствующих патологий, индивидуальных особенностей. Кому-то можно будет обойтись таблетками (добиться сосудорасширяющего эффекта и предотвратить образование тромбов помогают препараты из группы простагландинов Е1), однако, из-за высокой вероятности развития инфаркта миокарда область применения таких препаратов ограничена.
Примерно 30% пациентов показана реваскуляризация — восстановление кровотока хирургическим путем. Это могут быть как открытые операции, так и рентгенэндоваскулярные, когда просвет внутри сосудов достигается путем установки стентов. В последние 5 лет все чаще применяют и гибридную хирургию, когда одновременно с удалением бляшек устанавливают катетеры с баллоном, восстанавливающим кровоток. И все же операции, даже самые передовые, сегодня помогают не более чем 70% пациентов. «До сих пор у официальной медицины не существует однозначного метода, который помог бы всем», — отмечает профессор Зудин.
Вся надежда на гены
В последние годы свои надежды на лечение этой болезни медики связывают с достижениями клеточной и генной терапии. Например, исследования с применением клеточных технологий проводят в Татарстане. Как рассказывает профессор кафедры кардиологии, рентгенэдоваскулярной и сердечно-сосудистой хирургии Казанской Государственной медицинской Академии, завотделением сосудистой терапии ГАУЗ «Республиканская клиническая больница» Татарстана Александр Максимов, основная цель исследований в области так называемого терапевтического ангиогенеза — научиться выращивать новые сосуды. Один из возможных путей решения проблемы — терапия стволовыми клетками, которые, как известно, изначально не имеют специализации и могут превращаться в любые клетки организма (печень, кровь, волосы, кость, жир и пр.). 30 пациентам (из числа тех, кому хирургическое лечение противопоказано) в Казани выполнили трансплантацию стволовых клеток, полученных из их же периферической крови. Кровь прогонялась через специальный аппарат, а затем полученную клеточную фракцию вводили в область поражения. Уже через 12 месяцев у пациентов на 50% увеличилась дистанция безболевой ходьбы, а через 5 лет без ограничений ходили 74% из них (на начало лечения никто из них не могу пройти без боли более 200 метров).
Пока этот метод широкого применения не получил — идут лишь исследования. Зато в генной терапии прорывов больше. В ее основе – принцип воздействия на болезнь с помощью генов, переносимых в клетки организма больного. Во всем мире идут эксперименты по лечению заболеваний путем изменения наследственного аппарата клетки, разрабатываются первые лекарства в области генной терапии. Первый успешный опыт генной терапии датируется 14 сентября 1990 года — 4-летней девочке пересадили ее же лимфоциты, в которые искусственно внедрили ген, не воспроизводящийся в ее организме (у ребенка был тяжелый иммунодефицит). Пациента уже выросла и чувствует себя хорошо. В 1992 году начались попытки лечения генной терапией детей с редким генетическим заболеванием алимфоцитоз (такие дети живут в пузырях, ибо любое внешнее воздействие для них губительно или смертельно). До этого способов лечения заболевания просто не было. Генная терапия сделала чудо: пациенты живы до сих пор, хотя раньше не выживали дольше 12 лет.
Более 200 исследований генно-терапевтических препаратов сейчас идет во всем мире. Первое такое лекарство (для лечения тяжелых форм рака шеи и головы) зарегистрировано в 2003 году в Китае, второе (тоже противоопухолевое) в 2005 году — там же. Сегодня, по данным главы Института стволовых клеток человека Артура Исаева, в мире зарегистрировано уже 5 генных препаратов, один из них — российский, предназначенный для лечения ишемии нижних конечностей. Лекарство содержит ген, вырабатывающий в клетках больного вещество, стимулирующее рост новых сосудов. Эксперты уже назвали это «биологическим шунтированием». Для многих таких больных препарат может стать реальной альтернативой ампутации. «Благодаря такому лечению у пациента вырастает новое сосудистое дерево», — говорит сосудистый хирург из Ярославля Юрий Червяков и демонстрирует результаты снимков сосудов нижних конечностей своих пациентов. Кстати, исследования препаратов с подобного рода действием идут сейчас в Бакулевке, в Кадиоцентре им. Мясникова, МГУ.
С этого года генное лекарство включено в список жизненно-важных и необходимых, и по закону государство должно обеспечивать им всех страждущих. Однако до сих пор в большинстве случаев пациенты вынуждены покупать его за свой счет. И это — серьезная проблема, ведь одна инъекция (а их нужно две) стоит более 100 тысяч рублей. Другая проблема в том, что при выявлении болезни в критической стадии не помогает уже практически ничего… Своим пациентам врачи не устают напоминать о пользе ходьбы. Про данным доктора Червякова, постоянная ходьба с нагрузкой на ноги даже без лекарств до 50% увеличивает дистанцию безболевой ходьбы.
Ну, а всем людям, которые периодически ощущают боль в ногах при ходьбе, специалисты советуют обследоваться. Сделать УЗИ сосудов ног, а при необходимости и ангиографию. Кроме того, на ранних стадиях заболевание можно поймать с помощью элементарного теста под названием «лодыжечно-плечевой индекс». Пациенту просто измеряют артериальное давление на руках и на лодыжках. Если на нижних конечностях оно выше, чем на верхних — скорее всего, болезнь уже началась…
Екатерина Пичугина
Подпишитесь на наши новости в Google News
Боль в ноге от бедра до стопы, т.е. боль в ноге на всем ее протяжении, практически никогда не бывает следствием повреждения тканей самой ноги, если не считать серьезных травм. В большинстве случаев, боль в ноге от бедра до стопы является нейропатической болью, т.е. болью, вызванной сдавлением или защемлением нерва.
Существует такой термин как «ишиас», который обозначает боль, ощущаемую по ходу седалищного нерва. Седалищный нерв — самый крупный нерв нашего тела, который берет свое начало в поясничном отделе позвоночника, затем разветвляется, проходит через бедра и ягодицы и спускается вниз по задней поверхности ноги вплоть до стопы. Как правило, ишиас поражает только одну сторону тела.
Ишиас чаще всего возникает в случаях, когда происходит сдавление нерва на уровне позвоночника вследствие межпозвонковой грыжи, образования остеофитов или стеноза позвоночного канала. Сдавление вызывает воспаление, боли и нередко онемение в пораженной ноге.
Хотя боль при ишиасе может быть очень сильной, в большинстве случаев, она проходит или значительно ослабевает после нескольких недель консервативного лечения. Люди с выраженными болевыми ощущениями, сопровождающимися значительной слабостью мышц ноги или нарушением контроля за функциями мочеиспускания и/или дефекации, могут рассматриваться как кандидаты на операцию.
Боль, иррадиирующая из поясничного отдела позвоночника в бедро и ногу, является отличительным признаком ишиаса. Тем не менее, Вы можете ощущать дискомфорт почти в любой области, иннервируемой седалищным нервом. Выраженность боли может сильно варьироваться: от легкой ноющей боли до острой, жгучей или вообще невыносимой. Иногда боль похожа на разряд тока. Боль может усугубляться при кашле или чихании, также усиливает симптомы длительное пребывание в положении сидя. Как правило, ишиас поражает только одну сторону тела.
У некоторых людей также наблюдается онемение, покалывание и слабость мышц в пораженной ноге или стопе. Кроме того, Вы можете ощущать боль в одной части ноги, а онемение — в другой.
Когда стоит обратиться к врачу?
Легкий ишиас обычно проходит со временем. Обратитесь к врачу, если Вы не можете самостоятельно справиться со своими симптомами или же если боль длится дольше недели, является сильной или прогрессирует. Немедленно обратитесь за медицинской помощью, если:
- если у Вас появилась внезапная, сильная боль в пояснице или ноге и онемение или слабость мышц в ноге;
- боль возникла после серьезной травмы, например, после автомобильной аварии;
- у Вас появились проблемы с контролем над функциями мочеиспускания и/или дефекации.
В превалирующем большинстве случаев, боль в ноге от бедра до стопы вызвана межпозвонковой грыжей. Межпозвонковая грыжа появляется тогда, когда один из межпозвонковых дисков, расположенных между позвонками, оказывается поврежденным и давит на нервы. Не всегда полностью ясно, что вызывает межпозвонковую грыжу, хотя с возрастом межпозвонковые диски становятся менее эластичными и более склонными к травматизации.
Менее распространенные причины ишиаса включают:
- стеноз позвоночного канала — сужение просвета позвоночного канала (полой вертикальной трубки в центре позвоночника, внутри которой располагаются спинной мозг и отходящие от него корешки спинномозговых нервов) или т.н. фораминальных отверстий — узких ходов с обеих сторон позвонка, через которые корешки спинномозговых нервов покидают позвоночный канал;
- спондилолистез — смещение позвонка вперед или назад по отношению к нижнему позвонку;
- повреждение или инфекция позвоночника;
- формирование остеофитов (спондилез);
- рост опухоли в просвете позвоночного канала на уровне поясничного отдела позвоночника;
- синдром конского хвоста — редкое, но серьезное состояние, вызванное сдавлением или повреждением нервной ткани спинного мозга.
Факторы риска
Факторы риска возникновения боли в ноге от бедра до стопы (ишиаса) включают:
Возраст
Возрастные изменения в позвоночнике, такие как остеохондроз позвоночника и его осложнения, являются наиболее распространенными причинами ишиаса;
Ожирение
Из-за увеличения нагрузки на позвоночник лишний вес может способствовать возникновению изменений в позвоночнике, запускающих ишиас;
Характер работы
Работа, требующая поворотов туловища, переноски тяжелых предметов или вождения автомобиля в течение длительного времени, может сыграть свою роль в развитии ишиаса;
Длительное пребывание в положении сидя
Люди, которые вынуждены сидеть в течение продолжительного времени в силу характера работы или ведущие малоподвижный образ жизни, больше предрасположены к ишиасу, чем люди физически активные;
Диабет
Это заболевание увеличивает риск повреждения нервов.
Осложнения
Хотя большинство людей полностью избавляются от боли в ноге от бедра до стопы, иногда даже без лечения, ишиас может потенциально вызвать необратимое повреждение нерва. Немедленно обратитесь за медицинской помощью, если у Вас наблюдается один из следующих симптомов:
- потеря чувствительности в ноге;
- слабость мышц ноги;
- потеря контроля за функциями мочеиспускания и/или дефекации.
Диагоностика
Диагностика причин боли в ноге от бедра до стопы начинается с консультации врача. В первую очередь, врач выслушивает жалобы пациента и составляет его медицинскую историю. Затем врач проводит медицинский осмотр, во время которого проверяет силу мышц и рефлексы. Вас могут попросить, например, походить на пятках или носках, подняться из положения сидя на корточках или, лежа на спине, поднять обе ноги одновременно. Боль, вызванная защемлением седалищного нерва, как правило, усугубляется от подобных движений.
Для подтверждения и уточнения предварительно поставленного диагноза врач может назначить пациенту дополнительные обследования. К таким обследованиям относятся:
Рентгенография
Рентген позвоночника может показать наличие остеофитов, которые могут оказывать давление на нерв;
Магнитно-резонансная томография (МРТ)
Эта процедура подразумевает использование магнитного излучения и радиоволн для создания высокодетализированных и объемных изображений тканей и структур позвоночника. В отличие от рентгена, МРТ отображает состояние не только костной, но и мягких тканей и является основным тестом для диагностики межпозвонковой грыжи;
Компьютерная томография (КТ)
Используется как замена МРТ в тех случаях, когда проведение МРТ затруднено или невозможно;
Электромиография (ЭМГ)
Это исследование замеряет электрические импульсы, продуцируемые нервами и ответ мышц на эти импульсы. Тест может подтвердить компрессию нерва, вызванную межпозвонковой грыжей или стенозом позвоночного канала.
Если у Вас впервые возникла боль в ноге от бедра до стопы, и боль не очень сильная, можно попробовать справиться с ней самостоятельно. Справиться с болью может помочь прикладывание пузыря со льдом в течение 15-20 минут несколько раз в день. Через несколько дней можете по такой же схеме начать прикладывать к больным местам грелку. Кроме того, Вы можете начать прием обезболивающих и противовоспалительных препаратов из категории НПВП, которые отпускаются в аптеках без рецепта.
Если боль не проходит при лечении в домашних условиях, врач может предложить ряд методов лечения боли в ноге от бедра до стопы. К таким методам относятся:
- медикаментозное лечение (прием обезболивающих, противовоспалительных препаратов, миорелаксантов). Данное лечение мало эффективно при межпозвонковой грыже.
- обучение правильному двигательному стереотипу, формирование правильной осанки;
- диета при наличии лишнего веса;
- безнагрузочное вытяжение позвоночника (особенно эффективно при межпозвонковой грыже);
- лечебная гимнастика;
- различные виды медицинского массажа;
- гирудотерапия, иглоукалывание.
Хирургическое лечение боли в ноге от бедра до стопы рассматривается в тех случаях, когда сдавление нерва вызывает выраженную мышечную слабость, потерю контроля за кишечником и/или мочевым пузырем, а также тогда, когда болевой синдром прогрессирует, несмотря на комплексное и регулярное лечение. Хирург может удалить остеофит или часть межпозвонкового диска, которые оказывают давление на нерв.