Пилоростеноз
Детская больница Сафра > Центр хирургии > Пилоростеноз  Доктор Билик Рон Специализация: Детская хирургия Заведующий отделением детской хирургии детской больницы Сафра.
Доктор Билик Рон Специализация: Детская хирургия Заведующий отделением детской хирургии детской больницы Сафра. 
Пилоростеноз – врожденная патология, которая представляет собой сужение привратника. Привратник – выходная часть желудка, расположенная на границе его соединения с двенадцатиперстной кишкой. Пилоростеноз у детей препятствует нормальному прохождению пищи из желудка в тонкий кишечник, нарушает процесс вскармливания, приводя к рвоте, обезвоживанию и потере веса. Лечение пилоростеноза в Израиле производят сразу же после постановки диагноза. В детской больнице Сафра хирургическая операция по коррекции пилоростеноза (пилоромиотомия) выполняется в рамках малоинвазивной процедуры лапароскопии.
Содержание
Что такое пилоростеноз?
Привратниковый (пилорический) отдел желудка, прилегающий к двенадцатиперстной кишке, снабжен сфинктером – мышечным кольцом. Открытие сфинктера позволяет пище поступать из желудка в двенадцатиперстную кишку и далее в тонкий кишечник, где происходит ее переваривание и всасывание. Вследствие утраты сфинктером своей эластичности развивается стеноз (сужение) привратника. В результате пища не проходит в кишечник и скапливается в желудке.
Пилоростеноз у детей носит врожденный характер и в большинстве случаев диагностируется в первые недели после рождения.
Причины пилоростеноза
Точные причины пилоростеноза не выяснены, однако доказано, что некоторые факторы повышают риск его развития, например:
- Мужской пол – пилоростеноз значительно чаще встречается у мальчиков
- Наследственная предрасположенность – в некоторых семьях число случаев пилоростеноза намного превышает среднестатистические показатели
- Прием медикаментов во время беременности – некоторые лекарства, принимаемые матерью на поздних сроках беременности (в частности, антибиотик эритромицин), повышают риск развития пилоростеноза у новорожденного
Симптомы пилоростеноза
Клинические признаки пилоростеноза у детей проявляются в среднем на 3-6 неделе после рождения. К ним относятся:
- Рвота фонтаном. Форсированная рвота возникает у ребенка через короткий промежуток после кормления (через 20-30 минут). Рвотные массы представляют собой непереваренное молоко/смесь для вскармливания, в них также может присутствовать кровь.
- Голод. После кормления и следующей за ним рвоты новорожденный испытывает голод: плачет, проявляет беспокойство.
- Сокращения желудочных стенок. После кормления у ребенка могут наблюдаться усиленные сокращения желудочных мышц, которые выглядят как волнообразные движения поверхности брюшной стенки.
- Обезвоживание. На фоне постоянных рвот развивается обезвоживание: снижается количество мочи, ребенок становится вялым и апатичным.
- Нарушение деятельности кишечника. Из-за отсутствия пищи в кишечнике развиваются нарушения перистальтики и запоры.
- Прогрессирующая потеря веса. Из-за нарушения вскармливания и дефицита питательных веществ новорожденный не прибавляет в весе или теряет массу тела, набранную после рождения.
Диагностика пилоростеноза
Диагноз ставится на основании характерной клинической картины и осмотра, в ходе которого отмечаются характерные сокращения стенок желудка, а также симптомы обезвоживания. При пальпации брюшной стенки определяется уплотнение в верхнем отделе живота – напряженный сфинктер привратника. Для подтверждения диагноза выполняют УЗИ брюшной полости, для оценки общего состояния ребенка и степени дегидратации – лабораторные анализы крови.
Лечение пилоростеноза в Израиле
Для коррекции пилоростеноза выполняют хирургическую операцию по рассечению наружного мышечного слоя сфинктера и расширению суженного отверстия привратника – пилоромиотомию. Перед операцией ребенку назначают парентеральное (внутривенное) питание и нормализуют водно-электролитный баланс, если он нарушен вследствие обезвоживания. Оперативное вмешательство производят в сжатые сроки, вскоре после окончательной постановки диагноза.
Хирургическое лечение пилоростеноза в Израиле в большинстве случаев производят в рамках лапароскопии – малоинвазивной процедуры, не требующей выполнения обширного разреза брюшной стенки. Лапароскопическая пилоромиотомия, как правило, проходит без осложнений и сопровождается коротким восстановительным периодом. Прогноз пилоротомии благоприятный. В первые несколько дней после операции по-прежнему могут наблюдаться рвоты и признаки голода. Однако эти явления вскоре проходят, и в дальнейшем ребенок стабильно прибавляет в весе, нормально растет и развивается.
Врожденное сужение привратника — части желудка, открывающейся в двенадцатиперстную кишку. Чаще встречается у мальчиков. Основным симптомом является рвота «фонтаном», появляющаяся на 2-3 неделе жизни. Объем рвотных масс превышает количество молока, принятого ребенком при кормлении. Примеси желчи нет. В начале заболевания рвота j возникает через 10-15 мин. после кормления, в дальнейшем — интервалы между кормлением и рвотой удлиняются, развиваются истощение и обезвоживание. Масса тела 1,5-, 2-месячного ребенка нередко оказывается меньшей, чем при рождении. Число мочеиспусканий и количество выделенной мочи уменьшается, нередки запоры. Часто при осмотре живота можно наблюдать сокращение мышц желудка в виде «песочных часов» -очень важный симптом. Вызывается он поглаживанием живота в области желудка или после дачи небольшого количества воды. При подозрении на Пилоростеноз необходи-йа консультация врача.
Лечение только оперативное. Прогноз, Is как правило, благоприятен. : Пневмонии новорожденных. Один из наиболее часто развивающихся инфекционных процессов.
Ребенок может быть инфицирован внутриутробно при наличии у матери заболеваний мочеполовой сферы, определенную роль играет гипоксия или асфиксия (см. выше), патология дыхательной системы ребенка (ателектазы легких и другие аномалии развития), родовая травма, заболевания других органов и систем.
Симптомы и течение в зависимости от срока инфицирования (до родов или после). 1 При инфицировании внутриутробно расстройства дыхания выявляются уже в первые минуты жизни. Как правило, имеется асфиксия. Даже если первый вдох появляется в срок, то сразу же отмечают одышку, шумное дыхание, повьгшениетемпературы в течение первых 2-3 дней, нарастание явлений дыхательной недостаточности (бледность с сероватым оттенком, синюшность), вялость, срыгивания, мышечную слабость, снижение рефлексов, сердечную слабость, увеличение печени и селезенки, потерю массы тела. Наряду с этим выявляются признаки, характерные для конкретной инфекции.
При инфицировании в момент родов состояние новорожденного может быть удовлетворительным; расстройства дыхания и подъем температуры отмечают лишь на 2-3 день. Часто одновременно с этим появляются понос (диарея), гнойный конъюнктивит (воспаление слизистой оболочки век и глазных яблок), реже -гнойничковые поражения кожи. Серьезную угрозу для жизни представляет сепсис — общее инфекционное заболевание организма; обоснованную тревогу вызывают различные воспаления: среднего уха (отит), суставов (артрит), надкостницы (остеомиелит), одной из придаточных пазух носа (этмоидит), оболочек мозга (менингит), легких (пневмония).
В случае инфицирования после родов заболевание начинается остро, с явлений насморка, подъема температуры тела с дальнейшим развитием дыхательных расстройств. Хрипы, в отличие от предыдущих форм болезни, выслушиваются не всегда. В первые дни болезни дети беспокойны, возбуждены, срыгивают, шюхо прибавляют в весе, в дальнейшем они становятся бледными, вялыми, нарастает одышка, синюшность, учащение сердцебиения, приглушение тонов сердца.
Симптомы и течение в зависимости от возбудителя.
При пневмониях, вызванных респира-торно-синцшпиальной инфекцией (вид вируса), часто встречается затруднение дыхания; при аденовирусной инфекции — конъюнктивит, насморк, влажный кашель, обильные хрипы; при гриппе — поражается нервная система; при герпетической инфекции — кровоточивость, острая почечная и печеночная недостаточность (увеличение печени, интоксикация — бледность, вялость, отсутствие аппетита, рвота, снижение, а затем и отсутствие мочеиспускания, угнетение сознания, признаки обезвоживания); при заражении стафилококком — абсцессы (гнойники) легких, гнойничковые поражения кожи, пупочной ранки, остеомиелиты; при поражении клеб-сиеллами — энтерит (воспаление слизистой кишечника), менингит, пиелонефрит (воспаление почечных лоханок).
Осложнения. Прогноз зависит от тяжести состояния, наличия сопутствующих заболеваний. При адекватном лечении и отсутствии другой патологии в течение 2-3 недель наступает улучшение состояния: уменьшаются признаки дыхательной недостаточности, восстанавливается аппетит, нормализуется нервная система, но в некоторых случаях пневмония принимает затяжной характер. Наиболее часты такие осложнения, как отит, ателектазы легких (см. выше), развитие абсцессов (гнойных очагов), чаще в легких; скопление гноя и воздуха в грудной клетке (пиопневмоторакс), расширение бронхов с застоем в ни» мокроты и возникновением воспалительных процессов (бронхоэктазии), анемии (малокровие), острая надпочечниковая недостаточность, энцефалиты (воспаление мозга), менингиты (воспаление мозговых оболочек), сепсис, вторичные энтероколиты (воспаление слизистой кишечника).
Лечение. Включает тщательный уход за ребенком. Нельзя допускать его переохлаждения и перегревания; следить за гигиеной кожи, часто менять положение тела, кормить
только из рожка или через зонд. Прикладывать к груди разрешают только при удовлетворительном состоянии, т.е. при исчезновении дыхательной недостаточности, интоксикации.
Обязательно проводят антибиотикоте-рапию препаратами, действующими на разные группы микробной флоры (антибиотики широкого спектра действия).
Назначают также витаминотерапию (витамины С, Bi, 82, Вз, Вб, В15), горчичные и горячие обертывания 2 раза в день, физиотерапию (СВЧ и электрофорез), переливания плазмы крови, применение иммуногло-булинов.
Дети, переболевшие пневмонией, склонны к повторным заболеваниям, поэтому после выписки следует проводить неоднократные курсы витаминотерапии (см. выше), принимать биорегуляторы (экстракт элеутерококка, алоэ и др.) в течение 3-4 месяцев. Под диспансерным наблюдением ребенок находится в течение 1 года.
| Версия для печати | Данная информация не является руководством к самостоятельному лечению. Необходима консультация врача. |

Пилоростеноз — это сужение канала пилоруса (привратника желудка), обусловленное врожденной гипертрофией (утолщением) мышечного слоя или зарубцевавшейся язвой.
Что такое пилорус?
На рисунке показано схематичное строение части желудочно-кишечного тракта: пища из ротовой полости попадает сначала в пищевод, затем в желудок, имеющий форму мешка и далее — в двенадцатиперстную кишку и т.д. Пилорус – это мышечный клапан, препятствующий преждевременному прохождению пищи из желудка в двенадцатиперстную кишку.
Врожденный пилоростеноз встречается у собак преимущественно брахиоцефалических пород (боксеры, бульдоги и др.).
Приобретенный пилоростеноз часто развивается у лхасских апсо, ши-тцу, пекинесов, пуделей.
Симптомы пилоростеноза:
При врожденном пилоростенозе проявляются на первом месяце жизни, при приобретенном — после перенесенных болезней желудка. Выраженность проявлений зависит от степени сужения привратника. Наиболее характерным признаком является рвота, возникающая периодически после еды. В рвотных массах присутствуют непереваренные полупереваренные частицы корма, иногда с примесью желчи. По мере прогрессирования рвота становится чаще, не поддается действию противорвотных средств, развивается снижение веса, потеря аппетита.
Диагностика:
Предварительный диагноз «пилоростеноз» может быть поставлен по результатам ультразвукового исследования. Далее проводится рентген с контрастным веществом (бария сульфат): на рентгене при пилоростенозе выявляется существенная задержка эвакуации содержимого из желудка. По результатам рентгена с контрастным веществом рекомендуется проведение гастродуоденоскопии (для определения степени сужения привратника и выявления язвы) и диагностической операции.
Лечение:
Лечение только хирургическое. Прогноз при доброкачественных изменениях пилоруса хороший.
Статью подготовила ветеринарный врач Чистова Т.И.
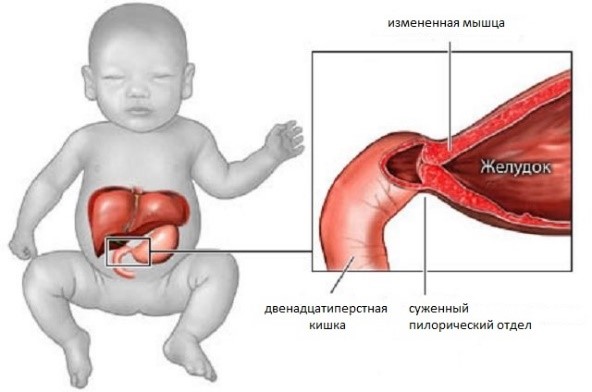 Гипертрофический пилоростеноз – заболевание детей первого месяца жизни, вызванное утолщением и уплотнением циркулярного мышечного слоя пилорического отдела желудка, что является причиной непроходимости желудка. Частота встречаемости данного заболевания составляет 2-3 случая на 1000 новорожденных (P.Puri, M.Hollwarth 2009). Мальчики болеют в 4 раза чаще чем девочки. Прослеживается генетическая предрасположенность к данному заболеванию. У детей, чьи родители болели пилоростенозом, чаще встречается данная патология.
Гипертрофический пилоростеноз – заболевание детей первого месяца жизни, вызванное утолщением и уплотнением циркулярного мышечного слоя пилорического отдела желудка, что является причиной непроходимости желудка. Частота встречаемости данного заболевания составляет 2-3 случая на 1000 новорожденных (P.Puri, M.Hollwarth 2009). Мальчики болеют в 4 раза чаще чем девочки. Прослеживается генетическая предрасположенность к данному заболеванию. У детей, чьи родители болели пилоростенозом, чаще встречается данная патология.
Клинические симптомы пилоростеноза проявляются со 2 — 5-й недели жизни. Сначала это могут быть просто срыгивания, которые в течение несколько дней переходят в рвоту «фонтаном» вскоре после кормления или через некоторое время. Ребенок прогрессивно теряет в весе, обезвоживается. Родители отмечаются снижение мочевыделения, появление запоров.
Диагностика пилоростеноза основана на клинических проявлениях, данных обследования.
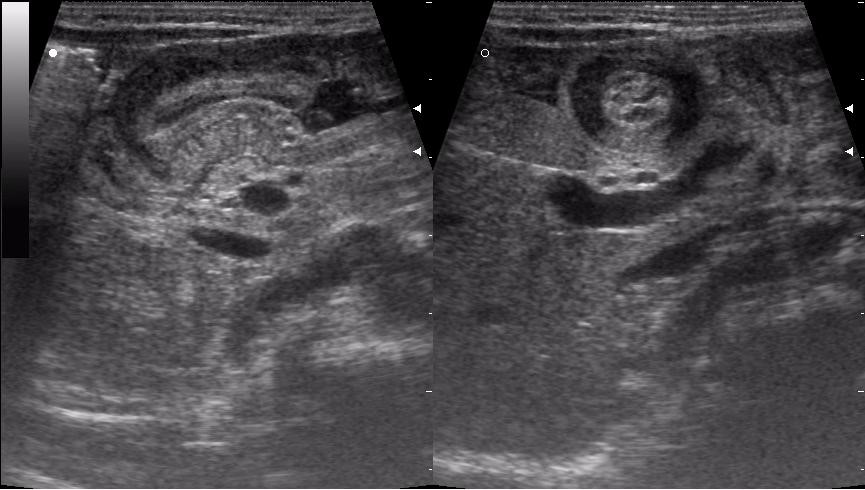 В настоящее время безопасным методом диагностики пилоростеноза является УЗИ желудка, при котором определяется утолщение мышечной стенки привратника.
В настоящее время безопасным методом диагностики пилоростеноза является УЗИ желудка, при котором определяется утолщение мышечной стенки привратника.
Для дополнительной диагностики, при несоответствии клинических проявлении и эхографической картины при УЗИ исследовании, выполняется фиброгастроскопия, позволяющая увидеть суженный белесоватый просвет пилорического отдела желудка, непроходимый для инструмента.
Лечение данной патологии осуществляется оперативным путем. Операция по поводу пилоростеноза не является экстренной, и не проводится прежде чем будут устранены гиповолемические и электролитные нарушения. В случае значительной потери веса при поздней диагностики пилоростеноза и малом весе ребенка, проводится зонд в тонкую кишку за зону пилорического отдела желудка для кормления ребенка. Данная процедура позволяет полноценно кормить ребенка в предоперационном и раннем послеоперационном периоде, избегая большого объема внутривенного введения жидкости.
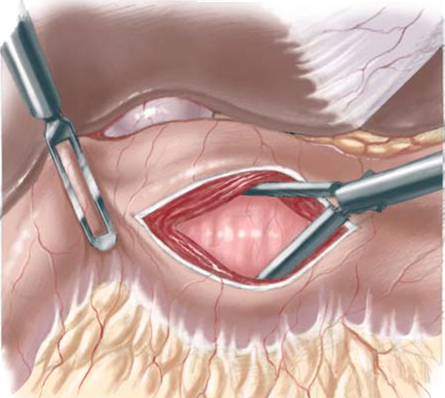 Универсальным оперативным вмешательством при пилоростенозе является пилоромиотомия по Фреде-Рамштедту. В бессосудистой зоне выполняется продольное рассечение серозно-мышечного слоя пилорического отдела желудка, с последующим разведением мышц в перпендикулярном к линии разреза направлении до выбухания слизистой оболочки желудка.
Универсальным оперативным вмешательством при пилоростенозе является пилоромиотомия по Фреде-Рамштедту. В бессосудистой зоне выполняется продольное рассечение серозно-мышечного слоя пилорического отдела желудка, с последующим разведением мышц в перпендикулярном к линии разреза направлении до выбухания слизистой оболочки желудка.
В настоящее время предпочтение отдается выполнению пилоромиотомии лапароскопическим способом. Данная методика является менее травматичной, способствует быстрому восстановлению в послеоперационном периоде и обеспечивает хороший косметический результат.

