Назофарингит у детей: что это?
о
IÜ
Л
УДК 616.211+616.321]-002-036.11-08-031.81 ЮЛИШ Е.И., КРИВУЩЕВ Б.И.
Донецкий национальный медицинский университет им. М. Горького
МЕСТНАЯ ТЕРАПИЯ ОСТРЫХ НАЗОФАРИНГИТОВ У ДЕТЕЙ
Резюме. В работе представлены данные об этиологии, патогенезе и клинических проявлениях острого назофарингита у детей. Рассмотрены и патогенетически обоснованы методы местного лечения заболевания комплексным препаратом с противовоспалительным, противоотечным и обезболивающим действием.
Ключевые слова: острый назофарингит, дети, местная терапия.
Результаты многочисленных эпидемиологических исследований свидетельствуют, что в среднем каждый ребенок переносит от 3 до 5 эпизодов острых респираторных вирусных инфекций (ОРВИ) в год. Согласно статистике, острые респираторные инфекции в детском возрасте составляют 80—90 % всей инфекционной патологии. Наибольшая заболеваемость острыми респираторными инфекциями встречается у детей раннего возраста и дошкольников, у которых число эпизодов респираторных заболеваний может достигать 6—10 раз в год. В целом в детской популяции уровень заболеваемости составляет 67 000 случаев ОРВИ на 100 тыс. детского населения . ОРВИ обычно сопровождаются проявлениями поражений различных, чаще верхних, отделов дыхательных путей — носа, глотки, гортани.
Одним из первых и частых проявлений ОРВИ является острый назофарингит. Именно носоглотка служит первым барьером на пути вдыхаемых частиц атмосферного воздуха, содержащего микроорганизмы. Воспаление слизистой оболочки носоглотки и аденоидных вегетаций сопровождается отеком устьев слуховых труб и самих этих труб, что приводит к развитию тубоотита, экссу-дативного среднего отита, острого среднего отита. Это может привести к более серьезным внутричерепным и внутриглазничным осложнениям.
Около 90 % назофарингитов вызываются вирусами, среди которых чаще выявляются рино-вирусы, респираторно-синцитиальный и коро-навирусы . У детей старшего возраста до 15 % заболеваний носоглотки вызываются бактериальной флорой, причем в большинстве случаев микробными ассоциациями из 2—3 видов микробов .
Вирусы, попадая на слизистую оболочку носоглотки, соединяются с молекулами внутриклеточной адгезии, экспрессированными на эпителиальных клетках. Затем они проникают через клеточную мембрану в цитоплазму, внося туда реплицирующую РНК. Развивающееся воспаление в слизистой оболочке носоглотки определяет выделение медиаторов, стимуляцию чувствительных нервных окончаний, расширение кровеносных сосудов, повышение их проницаемости, клеточную инфильтрацию, гиперпродукцию желез.
Обычно первыми симптомами назофаринги-та являются першение и боли в горле . Глотка богата нервными рецепторами, получая чувствительную, двигательную и вегетативную иннервацию из глоточного сплетения. Это сплетение, расположенное на наружной поверхности среднего сфинктера под щечно-глоточной фасцией, формируется за счет ветвей языкоглоточного и блуждающего нервов, а также симпатических волокон верхнего шейного ганглия. Чувствительная иннервация глотки в основном осуществляется язы-коглоточным нервом, однако в области глоточных устьев слуховых труб имеются нервные связи со второй ветвью тройничного нерва. В иннервации гортаноглотки также принимает участие верхний гортанный нерв — ветвь блуждающего нерва. Богатство нервных связей и объясняет иррадиацию боли при заболеваниях глотки в ухо, нижнюю челюсть и т.д.
Ребенок до определенного возраста может не предъявлять конкретных жалоб, поэтому в пер-
© Юлиш Е.И., Кривущев Б.И., 2013 © «Здоровье ребенка», 2013 © Заславский А.Ю., 2013
вую очередь учитываются объективные проявления: изменение окраски слизистой оболочки ротоглотки, отказ от плотной пищи или появление капризности при ее приеме. Дети грудного возраста становятся беспокойными, капризными, у них нарушается сон, ухудшается аппетит.
При фарингоскопии определяются гиперемия, отек и инфильтрация слизистой оболочки задней стенки глотки, небных дужек и мягкого неба. При боковом фарингите наблюдается гиперемия и отек боковых валиков глотки. Степень гиперемии слизистой оболочки глотки может быть различной: от слабой до выраженного воспаления с налетами или гнойным экссудатом. Лихорадка, шейная лимфаденопатия и лейкоцитоз отмечаются как при вирусном, так и при бактериальном фарингите.
Основными принципами терапии заболеваний верхних отделов респираторного тракта и полости рта у детей являются: уменьшение выраженности симптомов болезни, предотвращение развития гнойных и негнойных осложнений при бактериальной инфекции, уменьшение частоты развития побочных эффектов лечения. Существуют определенные требования к препаратам, используемым в педиатрии для лечения верхних дыхательных путей. Это наличие антимикробного эффекта, противовоспалительные свойства, условие сохранения иммунобиологического баланса слизистых оболочек в той степени, в которой это делают антибактериальные препараты, определение адекватной дозы и оптимальных способов введения препаратов. Антибиотики при лечении ОРВИ показаны только при развитии бактериальных осложнений — синусита, отита, пневмонии, бронхита.
Вместе с тем данные многочисленных исследований как в нашей стране, так и за рубежом свидетельствуют, что в 50—70 % случаев при острых назофарингитах, трахеитах, бронхитах у детей, несмотря на преимущественно вирусную их этиологию, назначаются антибиотики. Хотя результаты клинических исследований MEDLINE и SCIELO (с января 2000 по октябрь 2006 года), касающиеся диагностики и лечения назофарин-гитов и синуситов в педиатрической практике, показали, что большинство этих случаев имеют положительную динамику без антибиотиков уже через 2—3 суток. Мало того, антибактериальные препараты могут оказаться попросту неэффективными . Также вышеназванные средства не обладают противовоспалительным и жаропонижающим действием. Еще более существенно то, что, уничтожая и патогенную, и непатогенную микрофлору ротоглотки, они снижают иммунологический статус ребенка, увеличивают число рецидивов воспалительных заболеваний глотки, способствуют развитию аллергических реакций, появлению резистентных штаммов микроорганизмов, дисбактериоза полости рта, ротоглотки и
кишечника. Причем тяжесть побочных эффектов нерациональной антибиотикотерапии порой превосходит тяжесть заболевания глотки, для лечения которого она назначается.
Поэтому внимание специалистов сегодня обращается на чрезмерное применение системных антибиотиков при лечении острых респираторных инфекций, рекомендуется симптоматическое лечение при низком риске развития осложнений. И только при явной клинической картине бактериального поражения носоглотки, неэффективности симптоматической терапии, при ухудшении состояния ребенка необходимо немедленное назначение антибиотиков.
В настоящее время в лечении назофарингитов у детей предлагается использование местных лекарственных препаратов, купирующих основные звенья патологического процесса: воспалительный, отечный, болевой.
Известно, что воспаление связано с увеличением продукции простагландинов ввиду активации фермента циклооксигеназы (ЦОГ), существующей в двух формах — конституциональной (ЦОГ-1) и индуцированной (ЦОГ-2). Последняя, как известно, контролирует синтез простагланди-нов. Ингибированием ЦОГ-2 объясняется противовоспалительный эффект нестероидных противовоспалительных препаратов (НПВП), которые приобретают все большее значение для лечения состояний, сопровождающихся болевым синдромом, возникающим на фоне воспаления. Такие НПВП потенциально безопасны, они оказывают незначительное влияние на функции органов пищеварения и почек. Анальгетическая, противовоспалительная и жаропонижающая активность НПВП доказана в многочисленных испытаниях, соответствующих стандартам доказательной медицины.
При выборе лекарственных средств для детей особенно важно ориентироваться на препараты с наименьшим риском возникновения побочных эффектов. Чтобы избежать системного эффекта НПВП и добиться длительного контакта со слизистой оболочкой полости рта и глотки, широкое применение получили препараты в виде спреев, таблеток для рассасывания, действующих местно, что предполагает снижение дозировки и невозможность резорбтивного действия. Все вышесказанное, безусловно, повышает безопасность фармакотерапии. К средствам, одновременно обладающим противовоспалительным, обезболивающим, противоотечным и местным антибактериальным действием, относится Тантум Верде® — препарат, действующим веществом которого является бензидамина гидрохлорид .
Бензидамина гидрохлорид — нестероидное противовоспалительное средство, обладающее выраженным противовоспалительным, обезболивающим, противоотечным и антибактериальным действием.
Местноанестезирующее действие Тантум Вер-де® связано со структурным сходством молекулы бензидамина с молекулами местных анестетиков, в частности тетракаина. Бензидамин обладает 50 % местноанестезирующего потенциала тетракаина (рис. 1) .
Местноанестезирующее действие Тантум Вер-де® наступает через 15 секунд после нанесения на слизистую оболочку и длится до 90 минут. Это обеспечивает скорейшее, чем при применении других препаратов, немедленное устранение основного субъективного симптома — боли в горле, что дает возможность пациентам принимать пищу и питье .
Механизм противовоспалительного действия бензидамина связан с угнетением синтеза провоспалительных цитокинов, в частности туморнекротического фактора a (ТНФ-a) и интерлейкина-ф, и последующим ингибирова-нием синтеза простагландинов. По данным европейских исследований, бензидамин превосходит традиционные НПВП, такие как напроксен и ибупрофен, по угнетению одного из основных маркеров воспаления — туморнекротического фактора a (рис. 2) .
Этот механизм действия бензидамина прерывает воспалительный процесс на самых ранних этапах его развития и предупреждает распространение воспаления в нижние отделы дыхательных путей и развитие осложнений. Мощный противовоспалительный эффект Тантум Верде® доказывает необходимость его использования при первых симптомах заболевания в качестве патогенетического лечения даже при вирусной этиологии заболевания .
Местное антибактериальное действие Тан-тум Верде® доказано против 110 видов бактерий, в частности против Streptococcus pneumonia, Streptococcus mitis, Staphylococcus aureus, Klebsiella
pneumonia, Veillionella spp. Минимальные ингиби-рующие концентрации бензидамина, оказывающие бактерицидное действие на основные виды бактерий, составляют 320—1280 мкг/мл, что значительно ниже, чем концентрация бензидамина в препарате Тантум Верде®. Механизм антибактериального действия бензидамина заключается в быстром проникновении через мембраны микроорганизмов с последующим повреждением клеточных структур, нарушением метаболических процессов и лизисом клетки .
Фунгицидное действие Тантум Верде® реализуется против 20 штаммов грибков рода Candida albicans и non-albicans, а также Aspergillus niger путем структурных модификаций клеточной стенки грибов и метаболических цепей мицетов, таким образом препятствуя их репродукции .
Антимикробная и фунгицидная активность Тантум Верде® потенцирует антибактериальный эффект субингибирующих концентраций антибиотиков группы тетрациклина, аминопени-циллинов и хлорамфеникола в отношении ряда мультирезистентных штаммов и повышает антибактериальную активность макролидов .
Спектр эффектов препарата Тантум Верде® включает:
— противовоспалительный;
— противоотечный;
— обезболивающий (быстрое — в течение 15 с — анальгезирующее воздействие в области применения);
— фунгицидный;
— синергизм с антибиотиками.
Комбинация противовоспалительного и антибактериального действия Тантум Верде® обеспечивает быстрое купирование симптомов фарингита, а также способствует профилактике распространения инфекции по дыхательным путям и дает возможность предотвратить развитие осложнений (рис. 3).
Бензидамин по химическому составу принадлежит к группе индазолов. При местном применении препарат хорошо резорбируется через слизистые оболочки, кожу и быстро проникает в воспаленные ткани, достигая эффективных концентраций в них.
Структурное сходство с местными анестетиками
Бензидамин
О
промежуточная_n
цепь \
» C H
✓ n n
Ароматическая группа
Аминогруппа
Тетракаин
Рисунок 1
6 12 25
Бензидамин (мкг/мл)
Рисунок 2
До лечения
2-й день
— Контрольная группа (р-р антисептика) -■— Основная группа (Тантум Верде®)
Рисунок 3. Динамика одинофагии у детей с обострением хронического тонзиллита, п = 54
Бензидамин уменьшает проницаемость капилляров; стабилизирует лизосомальные мембраны; тормозит выработку АТФ, других макроэргиче-ских соединений в процессах окислительного фосфорилирования; тормозит синтез простаглан-динов, гистамина, брадикининов, цитокинов, факторов комплемента и других неспецифических эндогенных повреждающих факторов или инактивирует их. Блокирует взаимодействие бра-дикинина с тканевыми рецепторами, восстанавливает нарушенную микроциркуляцию и снижает болевую чувствительность в очаге воспаления. Влияет на таламические центры болевой чувствительности, приводя к локальной блокаде синтеза простагландинов Е1, Е2 и F2а. Анальгезирующее действие вещества обусловлено стабилизацией сенсорных рецепторов, косвенным снижением концентрации биогенных аминов, обладающих альгогенными свойствами, и увеличением порога болевой чувствительности рецепторного аппарата. Кроме этого, Тантум Верде® способствует процессу эпителизации.
При местном применении препарат хорошо абсорбируется через слизистые оболочки и проникает в воспаленные ткани. Это связано с тем, что, являясь слабым основанием, он наиболее интенсивно по градиенту рН проникает в воспаленную ткань, для которой, как известно, характерен ацидоз.
Представляя собой препарат топического действия, Тантум Верде® не вызывает побочных эффектов, характерных для системных препаратов группы НПВП, — ульцерогенного и гематологических. Даже при всасывании в кровоток части препарата, нанесенного местно, длительность системного воздействия незначительна в связи с низким сродством его к белкам плазмы крови.
Таким образом, Тантум Верде®, являясь нестероидным противовоспалительным средством из группы индазолов, при местной терапии заболеваний носоглотки, с одной стороны, уменьшает воспалительные процессы, отечность пораженных тканей, с другой стороны, что очень важно,
особенно в детском возрасте, способствует купированию болевого синдрома. Высокий противовоспалительный и анальгезирующий эффект получен при лечении воспалительных заболеваний ротовой полости и горла: фарингита, гингивита, глоссита, стоматита, ларингита, ангины, тонзиллита, афтозных язв как у детей, так и у взрослых пациентов . Тантум Верде® представлен несколькими лекарственными формами: раствор и спрей для полости рта.
Тантум Верде в виде спрея: 1 доза (одно распыление) — 0,255 мкг бензидамина гидрохлорида.
Дозирование:
— детям в возрасте 4—6 лет — 1 распыление на каждые 4 кг массы тела, до максимальной дозы, эквивалентной 4 распылениям, 2—6 раз в сутки; детям в возрасте 6—12 лет — 4 распыления 2—6 раз в сутки;
— взрослым — 4—8 распылений 2—6 раз в сутки.
Тантум Верде® в виде раствора для местного применения: взрослым и детям старше 12 лет назначают по 15 мл для полоскания рта и горла 2—3 раза в день.
Тантум Верде® характеризуется отличной переносимостью и хорошим профилем безопасности, в частности, на фоне терапии данным средством риск возникновения характерных для класса НПВП агранулоцитоза, тромбоцитопении, кровотечений не повышается .
Тантум Верде® обладает приятным мягким вкусом, что существенно повышает приверженность пациентов к терапии.
Список литературы
1. Зайцева О.В. Острый ринофарингит в педиатрической практике//Лечащий врач. — 2012. — № 10.
2. Шпынев К.В., Кречиков В.А. Современные подходы к диагностике стрептококкового фарингита // КМАХ. — 2007. — Т. 9(1). — С. 20-33.
4. Акулич И.И., Лопатин А.С. Лечение острых и хронических фарингитов препаратом имудон // Лечащий врач. — 2005. — № 9. — С. 90-91.
8. Шахтель Б.П., Падджарино Д.А. Рандомизированная двойная слепая плацебо-контролируемая модель, демонстрирующая местный эффект бензидамина у детей с тонзиллофарин-гитом // Здоровье ребенка. — 2012. — № 8. — С. 73-76.
9. Великорецкая М.Д., Старостина Л. С. Эффективность местной терапии заболеваний полости рта и глотки у детей с соматической патологией // Педиатрия. — 2010. — № 4.
11. Simard-Savoie S., Forest D. Topical anaesthetic activity of benzydamine// Curr. Ther. Res. — 1978. — 23. — 734-45.
18. Карпова Е.П. Местное лечение хронического тонзиллита у детей //Доктор Ру. — 2007. — № 2. — С. 24-26.
Получено 09.09.13 □
Юл1ш Q.I., Кривущев Б.1.
Донецький нацюнальний медичний уиверситет 1м. М. Горького
МЮЦЕВА ТЕРАШЯ ГОСТРИХ НАЗОФАРИНГШВ У ДГГЕЙ
Резюме. У робота наведено даш про етюлопю, патогенез i клшчш прояви гострого назофаринпту в дней. Розгля-нуто та патогенетично обГрунтовано методи мюцевого лшування захворювання комплексним препаратом з про-тизапальною, протинабряковою i знеболюючою дieю.
Kro40BÎ слова: гострий назофаринпт, дии, мюцева терапiя.
Yulish Ye.!., KrivuschevB.I.
Donetsk National Medical University named after M. Gorky, Donetsk, Ukraine
LOCAL THERAPY OF ACUTE NASOPHARYNGITIS IN CHILDREN
Назофарингит — понятие, включающее в себя воспаление, в большинстве случаев острого характера, в которое одновременно вовлекаются слизистые носа, воздухоносных путей и глотки. Нередко назофарингит сочетается с отитом и поражением придаточных носовых пазух (синуситом).
Назофарингит развивается при большинстве респираторных инфекций, одновременное поражение слизистых оболочек объясняется близостью их расположения и патогенетическими особенностями протекания респираторной инфекции.
Содержание
Причины назофарингита
Как уже было сказано в начале статьи, назофарингит — следствие многих ОРВИ. Из этиологических факторов назофарингита вирусного генеза, которых в настоящее время известно не менее двух сотен, особенно часто в роли причин назофарингитов выступают риновирусы, респираторно-синтициальный, аденовирусы. Также нередко причиной назофарингита являются энтеровирусы, коронавирусы. Тяжело протекает вирусная инфекция, причиной которой являются вирусы гриппа, парагриппа.
На определенном этапе вирусного заболевания, а также в развитии назофарингита могут принимать участие различные бактериальные возбудители. При этом клиническая картина назофарингита может меняться, возможно появление осложнений назофарингита.
Пути проникновения вирусных частиц в организм человека, а также на слизистую верхних дыхательных путей (полость носа, гортань) общеизвестны. Чаще всего вирусы проникают путем вдыхания их с частичками пыли, капельками, содержащими вирусные частицы. Также заражение может происходить контактно — с грязных рук, загрязнённых вирусами.
Время от момента попадания инфекционного агента (чаще вируса) до развития инфекционного заболевания, проявляющегося многими симптомами, и в том числе назофарингитом, носит название периода инкубации. В зависимости от типа вируса и его разновидности период инкубации, в течение которого еще нет признаков заболевания и проявлений назофарингита, может значительно различаться (от нескольких часов до 7 суток).
При внедрении вируса в слизистую носа (гортани), в результате чего развивается назофарингит, возникает катаральное воспаление. Респираторные вирусы имеют способность размножаться только внутри клеток. При этом наблюдается отек слизистой, выделение прозрачного секрета (ринорея, насморк). При этом секрет, образующийся при вирусном поражении, как правило, светлый, прозрачный, обильный. Если вирусная инфекция осложняется бактериальной, то назофарингит приобретает черты бактериального (появляется гнойный секрет, насморк с отделением желто-зеленого цвета выделений), ухудшается самочувствие, вновь появляется или усиливается лихорадка, нарушается трудоспособность.
В течение острого периода заболевания, а также времени, совпадающего с продромальным периодом, больные ОРВИ и вирусным назофарингитом представляют опасность для окружающих в плане распространения инфекции, так как в большом количестве выделяют возбудителей при кашле, чихании.

Симптомы назофарингита
Назофарингит начинается с появления водянистых прозрачных выделений из полости носа. Насморк при назофарингите вирусного генеза отличается обилием выделений из носа, часть из которых заглатывается больным.
Назофарингит вирусной природы также проявляется заложенностью носа различной степени выраженности. Больные с назофарингитом отмечают затруднение носового дыхания, снижение обоняния.
Вирусный назофарингит протекает с обильным насморком, продолжающимся несколько дней, затем катаральные явления стихают, характер отделяемого меняется (становится менее обильным, более густым) и постепенно прекращается.
Назофарингит как одно из проявлений вирусной инфекции часто сочетается с явлениями лихорадки. У больного с назофарингитом в начале болезни (иногда в периоде продрома) повышается температура.
Характер температурной кривой при ОРВИ, вызванной различными возбудителями, может отличаться. Температура может повышаться до субфебрильных (менее 38 градусов), фебрильных и более высоких цифр (40 градусов). Температурная реакция организма при ОРВИ и назофарингите отражает степень иммунной защиты организма и общей реактивности. У детей часто наблюдается выраженная температурная реакция. Также у детей младшего возраста при назофарингите отмечается появление беспокойства, нарушение сна, дети часто плачут, отказываются от еды.
При лихорадке больной с ОРВИ и симптомами назофарингита предъявляет жалобы на боль в различных отделах головы, чувство жара, периодически сменяющееся реакцией озноба. Симптомами лихорадки также являются сильная слабость, отсутствие аппетита, снижение работоспособности, чувство разбитости. Все указанные симптомы сопровождаются проявлениями назофарингита.
Ринорея при назофарингите, или выделение обильного прозрачного секрета из носа, часто сочетается с болью, заложенностью в горле, болезненностью при глотании, саднением в горле, чувством разбитости.
У больного с назофарингитом могут определяться увеличенные лимфатические узлы в подчелюстной области и других областях.
Также вирусное заболевание, протекающее с явлениями назофарингита, нередко сопровождается покашливанием, кашлем. Кашель при назофарингите связан с раздражением гортани, глотки при затекании секрета из полости носа. Нередко назофарингит может и сочетается с острым бронхитом, трахеитом (воспаление трахеи). Кашель имеет характер сухого либо наблюдается продуктивный кашель с мокротой.
Острый назофарингит обычно продолжается в течение недели, реже двух, в течение которых наблюдается постепенное уменьшение симптомов.
Диагностика назофарингита
Диагностика назофарингита основывается на оценке жалоб, клинической картины и симптомов заболевания. Многие вирусные инфекции, сопровождающиеся в том числе назофарингитом, протекают со сходной симптоматикой. Тяжело протекает гриппозная инфекция, общие симптомы которой более тяжелы, катаральные явления имеют несколько иные проявления, чаще развиваются осложнения.
При вирусной инфекции при осмотре задней стенки глотки отмечается различной степени гиперемия (покраснение) с явлением зернистости. Данный симптом при вирусном назофарингите связан с вовлечением в процесс лимфатических образований (фолликулов) на задней стенке глотки.
При необходимости, подозрении на какое-либо осложнение по назначению врача при назофарингите проводятся дополнительные исследования: рентгенологическая визуализация придаточных пазух носа, органов грудной клетки, отоскопия.
При ОРВИ и назофарингите проводится анализ крови (лейкоцитарная формула, число лейкоцитов, лимфоцитов), исследование СОЭ, количества тромбоцитов, проводится анализ мочи и другие исследования по показаниям.
Осложнениями ОРВИ, в том числе протекающими с явлениями назофарингита, могут быть синуситы (гайморит, фронтит и другие), отиты, пневмонии.
Лечение назофарингита
Лечение назофарингита проводится по принципам лечения большинства вирусных инфекций. Лечение назначает врач, часто лечение амбулаторное.
Общими рекомендациями лечения назофарингита в острый лихорадочный период являются соблюдение постельного режима, прием достаточного количества жидкости. Питание больного с назофарингитом должно быть легкоусваиваемым, с исключением острых, соленых, кислых продуктов. Пища должна быть в теплом виде и не содержать экстрактивных веществ.
Больным с назофарингитом из рациона исключают кислые соки, крепкий чай, кофе.
По назначению врача при назофарингитах применяются противовирусные средства в возрастных дозировках.
Основными в лечении назофарингитов и ОРВИ являются средства симптоматической направленности. Так, при лихорадке и повышении температуры тела при назофарингите используют противовоспалительные средства нестероидной группы, жаропонижающие средства.
Местная терапия назофарингитов заключается в применении капель в нос (сосудосуживающего характера) небольшими короткими курсами.
По показаниям используются ингаляции с различными лекарственными средствами, использование физиологического раствора (в том числе и в нос для промывания).
По показаниям при назофарингите используются полоскание зева, орошение спреями, содержащими противовоспалительные компоненты и антисептические вещества.
При назофарингите, сочетающемся с явлениями бронхита (трахеита), по назначению врача применяют отхаркивающие (реже противокашлевые) средства.
Острый вирусный период назофарингита не требует назначения антибактериальных средств. Антибиотики при назофарингите назначаются строго по решению врача при присоединении бактериальной инфекции, появлении осложнений.
В целом назофарингит протекает доброкачественно у большинства больных.
Профилактика назофарингитов и вирусных инфекций в общем заключается в повышении резистентности организма, правильном питании, исключении вредных привычек, курения. Рекомендуют избегать контакта с больными в острую стадию вирусного заболевания (ношение масок, частое мытье рук и другие гигиенические мероприятия).
Наибольшая заболеваемость острыми респираторными инфекциями встречается у детей раннего возраста, дошкольников и младших школьников. Максимум заболеваемости традиционно приходится на осенне-зимний период и начало весны.
К факторам, влияющим на повышенную частоту заболеваемости ОРВИ у детей, следует относить: анатомо-физиологические особенности респираторного тракта (узкие просветы дыхательных путей, недостаточное развитие эластической ткани и др.), запаздывание созревания иммунной системы, условия жизни (питание, бытовые условия) и др. Особо следует отметить пассивное курение, приводящее к снижению местного иммунитета слизистых респираторного тракта и повышению аллергизации организма. Одним из важных факторов, влияющих на частоту простудных заболеваний, является проживание в экологически неблагоприятных районах. Повышение содержания различных ксенобиотиков в воздухе, воде, продуктах питания сопровождается их накоплением в организме, что приводит к изменениям клеточного метаболизма, нарушениям гомеостаза и иммунной защиты .
Основные возбудители острых инфекций верхних отделов респираторного тракта – вирусы. Одним из самых актуальных является риновирус. Он – причина по крайней мере 25–40% всех ОРЗ. Наряду с риновирусами причинами острых респираторных заболеваний (ОРЗ) являются аденовирусы, вирусы парагриппа, респираторно-синцитиальный (РС) вирус, а в период эпидемических вспышек – вирусы гриппа. В последние годы значительное внимание уделяют метапневмовирусам – наиболее частой причине ОРЗ у детей первого года жизни; бокавирусам человека, которые чаще поражают детей на 2–3-м году жизни . В таблице 1 приведены основные синдромы поражения верхних дыхательных путей в зависимости от вирусов, вызывающих заболевания респираторного тракта.
Одно из проявлений ОРВИ – острый инфекционный ринофарингит (изолированный острый инфекционный ринит у детей встречается крайне редко).
Методы лабораторной диагностики играют решающую роль при наблюдении заболевшего ребенка только в случаях тяжелого или осложненного течения ринофарингита, когда ребенка помещают в стационар . Среди них выделяют методы идентификации возбудителя (антигена) и выявления нарастания титра специфических антител в динамике заболевания. В последние годы наиболее достоверным методом идентификации возбудителя является метод полимеразной цепной реакции . Он позволяет идентифицировать большинство вирусов, а также микоплазмы, хламидии и ряд других бактерий. Метод иммунофлюоресценции – универсальный метод, сочетающий точный морфологический анализ с высокой специфичностью и разрешающей способностью . Он прост в выполнении, высокочувствителен и позволяет получить положительный результат через несколько часов от начала исследования в отношении любого антигенного вещества вирусной, бактериальной или другой природы.
Инкубационный период при остром ринофарингите составляет обычно от 1 до 4 дней. Часто первыми симптомами ринофарингита являются першение и боли в горле. Глотка богата нервными рецепторами, т. к. получает чувствительную, двигательную и вегетативную иннервацию из глоточного сплетения. Это сплетение, расположенное на наружной поверхности среднего сфинктера под щечно-глоточной фасцией, формируется за счет ветвей языкоглоточного и блуждающего нервов, а также симпатических волокон верхнего шейного ганглия. Чувствительная иннервация глотки в основном осуществляется языкоглоточным нервом, однако в области глоточных устьев слуховых труб имеются нервные связи со второй ветвью тройничного нерва. В иннервации гортаноглотки также принимает участие верхний гортанный нерв – ветвь блуждающего нерва. Богатство нервных связей объясняет иррадиацию боли при заболеваниях глотки в ухо, нижнюю челюсть и т. д.
Для первых часов клинической картины характерны: заложенность носа, нарушения носового дыхания; затем появляются ринорея и чиханье. Может появиться ночной кашель (обычно в начале ночи), который возникает за счет стекания слизи по задней стенке глотки (так называемый drip-синдром). Другими частыми симптомами являются гиперемия и отечность слизистой зева в области задней стенки глотки, некоторая болезненность при глотании, что иногда вызывает отказ ребенка от еды и даже позывы на рвоту. Ринофарингит может сопровождаться лихорадочной реакцией. Отмечаются общее недомогание и кашель за счет раздражения и сухости слизистой оболочки глотки при дыхании через рот .
У детей первого года жизни острый ринофарингит может протекать достаточно тяжело вследствие узости носовых ходов и малого вертикального размера носовой полости. Это вызывает выраженное нарушение носового дыхания, одышку, беспокойство, отказ от сосания, срыгивания, что может привести к развитию аспирации . Дети грудного возраста становятся беспокойными, капризными, у них нарушается сон, ухудшается аппетит.
Средняя продолжительность заболевания в неосложненных случаях – 5–10 сут. Обычно на 3–5-й день отделяемое из носа становится слизисто-гнойным, носовое дыхание улучшается, постепенно уменьшаются выделения из носа, и наступает выздоровление.
При микоплазменной и хламидийной этиологии заболевание имеет тенденцию к затяжному течению – свыше 2 нед., нередко сопровождается развитием трахеита и/или бронхита.
Осложнением ринофарингита является присоединение бактериальной инфекции, обычно вызванной микрофлорой, колонизирующей верхние дыхательные пути ребенка, с развитием синуситов, бронхита, острого среднего отита, пневмонии. Это отмечается у ослабленных и иммунокомпрометированных детей. Другое осложнение ринофарингита – обострение хронической легочной патологии: декомпенсация бронхолегочной дисплазии, обострение хронического бронхита, бронхиальной астмы и др. .
Обычно дифференциальная диагностика острого ринофарингита требуется только при его затяжном течении, когда необходимо исключить неинфекционную природу заболевания: аллергический и вазомоторный риниты, поллиноз, инородное тело в полости носа, а также (крайне редко) дифтерию носа. При этом основное значение имеют сбор анамнеза и осмотр ЛОР-врачаом, в т. ч. эндоскопия полости носа, рентгенограмма носа, а иногда и носоглотки (фиброскопия), ультразвуковое сканирование .
Ребенок до определенного возраста может не предъявлять конкретных жалоб, поэтому в первую очередь учитываются объективные проявления: изменение окраски слизистой оболочки ротоглотки, отказ от плотной пищи или появление капризности при ее приеме.
При фарингоскопии определяются гиперемия, отек и инфильтрация слизистой оболочки задней стенки глотки, небных дужек и мягкого неба. При боковом фарингите наблюдаются гиперемия и отек боковых валиков глотки. Степень гиперемии слизистой оболочки глотки может быть различной: от слабой до выраженного воспаления с налетами или гнойным экссудатом. Лихорадка, шейная лимфаденопатия и лейкоцитоз отмечаются как при вирусном, так и при бактериальном фарингите.
Основные принципы терапии заболеваний верхних отделов респираторного тракта и полости рта у детей: уменьшение выраженности симптомов болезни, предотвращение развития гнойных и негнойных осложнений при бактериальной инфекции, снижение частоты развития побочных эффектов лечения. Антибиотики при лечении ОРВИ показаны только при развитии бактериальных осложнений: синусита, отита, пневмонии, бронхита.
Вместе с тем данные многочисленных исследований как в нашей стране, так и за рубежом свидетельствуют о том, что в 50–70% случаев при острых ринофарингитах, трахеитах, бронхитах у детей, несмотря на преимущественно их вирусную этиологию, назначаются антибиотики. Хотя результаты клинических исследований MEDLINE и SCIELO (с января 2000 по октябрь 2006 г.), касающихся диагностики и лечения ринофарингитов и синуситов в педиатрической практике, показали, что положительная динамика большинства этих заболеваний без антибиотиков отмечается уже через 2–3 сут. Более того, антибактериальные препараты могут оказаться попросту неэффективными . Также вышеназванные средства не обладают противовоспалительным и жаропонижающим действием. Еще более существенно то, что, уничтожая и патогенную, и непатогенную микрофлору ротоглотки, они снижают иммунологический статус ребенка, увеличивают число рецидивов воспалительных заболеваний глотки, способствуют развитию аллергических реакций, появлению резистентных штаммов микроорганизмов, дисбактериоза полости рта, ротоглотки и кишечника. Причем тяжесть побочных эффектов нерациональной антибиотикотерапии порой превосходит тяжесть заболевания глотки, для лечения которого антибиотики назначаются.
Поэтому специалисты сегодня обращают внимание на чрезмерное применение системных антибиотиков при лечении острых респираторных инфекций, рекомендуя симптоматическое лечение при низком риске развития осложнений. И только при явной клинической картине бактериального поражения носоглотки, неэффективности симптоматической терапии, ухудшении состояния ребенка необходимо немедленное назначение антибиотиков.
В настоящее время в лечении ринофарингитов у детей предлагается использование местных лекарственных препаратов, воздействующих на основные звенья патологического процесса: воспалительный, отечный, болевой.
Лечебные мероприятия при остром фарингите включают:
• щадящую диету: теплые бульоны, негустые каши. На время острого периода заболевания необходимо исключить горячую, холодную, кислую, острую пищу. Пить следует больше обычного;
• полоскание глотки антисептическими растворами с морской солью, травами, раствором эвкалипта и др. 3–4 р./сут, желательно после приема пищи;
• орошение глотки антисептическими или содержащими антибактериальные средства аэрозолями по 2–3 дозы 2–4 р./сут;
• рассасывание таблеток или леденцов с антисептическим, обезболивающим, смягчающим действием;
• при бактериальном фарингите необходимо назначение системных антибиотиков.
Противокашлевые отхаркивающие и обволакивающие лекарственные средства назначают только в случаях, когда заболевание сопровождается непродуктивным, мучительным, болезненным кашлем, приводящим к нарушению сна и аппетита ребенка. Отхаркивающие лекарственные средства показаны, если кашель не сопровождается наличием густой, вязкой мокроты, но отделение ее затруднено. Препараты назначают при выраженном кашле на 7–10 дней. Надо сказать, что отхаркивающие средства применяются очень широко, хотя строгих клинических исследований этих средств практически не проводилось.
Электропроцедуры (ультравысокочастотная, сверхвысокочастотная терапия, диатермия) показаны при осложненном ринофарингите, но эффективность «прогреваний» грудной клетки, электрофореза лекарств, все еще широко использующихся в нашей стране, не доказана, поэтому их применять не следует. Сомнителен и эффект ультрафиолетового облучения зева тубус-кварцем. Применение горчичников, банок, жгучих пластырей и растираний болезненно, чревато ожогами и аллергическими реакциями.
При лечении острого ринита следует учитывать стадии заболевания:
1) сухая (стадия раздражения);
2) серозного отделяемого;
3) слизисто-гнойного отделяемого (стадия разрешения).
В первую фазу используются различные масляные препараты, которые вводятся в полость носа. Возможно применение аэрозолей. Неплохой эффект достигается от местного введения иммунных и противовирусных препаратов, например интерферона . Возможно использование горячих ванн, растираний, тепловых процедур.
Кроме того, необходимо промывание полости носа солевыми растворами, способствующими лучшему очищению слизистой оболочки носа и элиминации вируса. Считается, что содержание в растворе для промывания носа таких микроэлементов, как Са, Fе, К, Мg, Сu, способствует повышению двигательной активности ресничек, активизации репаративных процессов в клетках слизистой оболочки носа и нормализации функции ее желез . Перечисленные микроэлементы содержатся в препаратах из воды минеральных источников, обладающей лечебными свойствами, и препаратах, которые готовят из морской воды, стерилизуя ее и доводя содержание солей до изотонической концентрации. Данные средства способствуют разжижению слизи и облегчают ее удаление из носа, усиливают резистентность слизистой оболочки носа к болезнетворным бактериям и вирусам.
В стадии серозной экссудации рекомендуется применять местные вяжущие препараты (Колларгол и Протаргол), изотонические растворы для промывания носа, деконгестанты в виде геля или капель в нос. При наличии выраженных общих симптомов назначаются жаропонижающие препараты, обильное питье.
В третьей стадии также используются изотонические растворы для промывания носа, сосудосуживающие препараты. Следует помнить, что из-за опасности формирования медикаментозного ринита (синдром «рикошета») сроки использования местных деконгестантов у детей примерно в 2 раза меньше, чем у взрослых, и составляют 3–5 дней. Детям младшего возраста желательно применять препараты короткого действия по причине опасности длительной ишемии не только слизистой оболочки полости носа, но и мозга, что может провоцировать общие судороги . Применяются противовирусные препараты, иммуномодуляторы. Также возможна антигистаминная терапия.
При выборе лекарственных средств для детей особенно важно ориентироваться на препараты с наименьшим риском возникновения побочных эффектов.
На сегодняшний день существует многолетний опыт успешного применения Протаргола при остром насморке в любой его фазе, начиная от заложенности носа и жидких выделений и заканчивая густыми слизистыми выделениями.
Протаргол, или серебра протеинат – это серебросодержащее белковое соединение, обладающее вяжущим, антисептическим и противовоспалительным действием. Серебро издавна использовалось как мощный антисептик, способный уничтожить множество бактерий – возбудителей болезней. Протаргол представляет собой коричнево-желтый или коричневый порошок без запаха, хорошо растворяется в воде, имеет слабогорький вяжущий вкус. Содержание серебра в нем составляет 7,8–8,3%. Из порошка в аптеках готовят 1–5% растворы, которые используют для наружного применения.
В отличие от сосудосуживающих капель Протаргол борется с причиной инфекционно-воспалительного процесса ЛОР-органов, подавляет жизнедеятельность возбудителей инфекции и уменьшает воспалительный процесс. Сосудосуживающее действие у Протаргола мягкое, осложнений со стороны кровеносных сосудов не возникает, поэтому его можно применять в течение длительного времени.
В отличие от других эффективных антибактериальных химиотерапевтических препаратов Протаргол обладает не только противомикробным, но и противовирусным и иммуностимулирующим свойствами. В результате исследования раствора Протаргола в различных концентрациях на культуре клеток отмечено угнетение репродукции вирусов, вызывающих инфекционный ринотрахеит и вирусную диарею, при концентрации 0,25–0,5% .
При остром насморке детям младше 6 лет Протаргол закапывают по 1–2 капли 3 р./сут, взрослым и детям старше 6 лет – по 2–3 капли 3 р./сут. Взрослые и дети старше 6 лет также могут использовать спрей (по 1 впрыску 3 р./сут). Обычно бывает достаточно недельного курса лечения Протарголом, но при хроническом насморке препарат назначают курсами по 14 и более дней. В этом случае он мягко воздействует на кровеносные сосуды полости носа, суживает их, что уменьшает поступление к слизистой оболочке крови. Отсутствие дополнительного питания способствует тому, что разрастание слизистой оболочки уменьшается или останавливается.
Протаргол оказывает бактериостатический и бактерицидный эффекты на штаммы, вызывающие ОРЗ, такие как Staphylococcus spp., Streptococcus spp., Moraxella spp. и др.
Таким образом, использование Протаргола, обладающего активным антисептическим и противовоспалительным действием, способствует раннему выздоровлению и предупреждению осложнений острого ринита. Многолетний опыт клинического применения Протаргола свидетельствует о его хорошей эффективности и высоком профиле безопасности в лечении детей с острым ринитом в любой его фазе.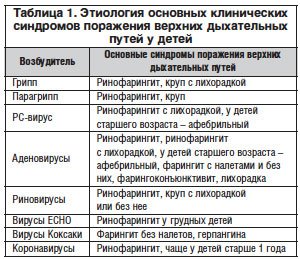

Литература
1. Об усилении мероприятий по профилактике гриппа и других острых респираторных вирусных инфекций. Приказ МЗ РФ № 25 от 27.01.1998 г.
2. Ратникова Л.И., Стенько Е.А. Новый подход к терапии острых респираторных вирусных инфекций и гриппа // Поликлиника. 2009. № 2. С. 70–72.
3. Ключников С. О. Лечение кашля при ОРВИ у часто болеющих детей // РМЖ. 2012. № 2 (Педиатрия). С. 68–72.
4. Козулина И.С. Новые инфекционные агенты – метапневмовирус и бокавирус человека: Автореф. дис. … канд. мед. наук. М., 2010.
5. Острые респираторные заболевания у детей: лечение и профилактика. Научно-практическая программа Союза педиатров России. М.: Международный фонд охраны здоровья матери и ребенка, 2002.
6. Ключников С.О., Зайцева О.В., Османов И.М. и др. Острые респираторные заболевания у детей. Пособие для врачей // Рос. вестн. перинатологии и педиатрии. 2008. № 3. С. 1–36.
7. Самсыгина Г.А., Богомильский М.Р. Инфекции верхних дыхательных путей. Педиатрия. Национальное руководство. Т. 2. М.: ГЭОТАР-Медиа, 2009. С. 56–62.
8. Battist N. The evaluation of the analgesic and antiinflammatory effects of flurbiprofen mouth wash and 100 mg tablets in oral medicine // Minerva Stomatol. 1994. Vol. 43. № 4. Р. 141–144.
9. Benzimoj S.I., Langford J.H., Homan H.D. et al. Efficacy and safety of the anti-inflammatory throat lozenge flurbiprofen 8.75 mg in the treatment of sore throat // Fundament. Clin. Pharmacol. 1999. Vol. 13. Р. 189.
10. Benzimoj S.I., Langford J.H., Christian J. et al. Efficacy and tolerability of the anti-inflammatory throat lozenge Flurbiprofen 8.75 mg in the treatment of sore throat // Clin. Drug Invest. 2001. Vol. 21. № 3. Р. 183–193.
11. Ключников С.О., Зайцева О.В., Османов И.М., Крапивкин А.И., Кешишян Е.С., Блинова О.В., Быстрова О.В. Острые респираторные заболевания у детей. Пособие для врачей // Российский вестник перинатологии и педиатрии. 2008. № 3. С. 1–36.
12. Лопатин А.С., Овчинников А.Ю., Свистушкин В.М., Никифорова Г.Н. Топические препараты для лечения острого и хронического ринита // Русский медицинский журнал. 2003. Т. 11. № 8. С. 446–448.
13. Гаращенко Т. И. Современная терапия аллергических ринитов у детей // Русский медицинский журнал. 2002. Т. 10. № 5. С. 273–278.
14. Красочко П.А. Применение Т-активина и протаргола для лечения респираторных болезней телят / П.А. Красочко, Т.И. Помирко, П.И. Яровой // Ветеринария. 1990. № 11. С. 22–23.
У детей простуды микробного или вирусного происхождения — это нередкое явление как в холодное время года, так и летом. Это связано с несовершенством иммунитета, резкими стрессовыми влияниями, которые его ослабляют, и общим неблагоприятным состоянием здоровья в целом. Самым частым проявлением простудных заболеваний в детском возрасте становится острый назофарингит — это воспалительное поражение одновременно полости носа и глотки. При нем возникает как набор общих симптомов с лихорадкой, ознобом и недомоганием, так и местные проявления — заложенность носа, кашель, першение в горле или болезненность при глотании.
Общие симптомы: лихорадка и озноб у ребенка
Нередко простудные заболевания начинаются с общих проявлений, типичных для большинства патологий. Это вялость и слабость, отказ от еды и активности, жалобы на недомогание и постепенное повышение температуры. Нередко лихорадка, достигающая высоких значений, сопровождается ознобом у ребенка, появлением мурашек на коже, похолоданием конечностей, ощущением зябкости, мышечной дрожью. По мере того, как температура достигает своих максимальных пиковых значений, озноб постепенно исчезает. При снижении температуры в последующем типично появление красноты и потливости кожи, учащения дыхания, жажды и улучшения состояния. Явления токсикоза максимально выражены в первые дни, из-за них возникает вялость и слабость, снижается аппетит, по мере борьбы иммунной системы с возбудителями состояние улучшается.
Насморк при простуде: заложенность носа и выделения
Нередко при простудах у детей возникают насморки. Они могут быть разными по тяжести — от легкой заложенности и незначительных выделений до практически полной невозможности дыхания носом из-за отечности, обильных выделений и чихания. Подробно мы писали об этом в материале https://medaboutme.ru/zdorove/spravochnik/slovar-medicinskih-terminov/zalozhennost_nosa/#zalozhennost-nosa-u-rebenka. Обычно насморк начинается у крохи с ощущения сухости и дискомфорта в носу, о котором он не всегда сообщает родителям. Он может потирать нос, чихать и беспокоиться, капризничать. По мере развития воспаления происходит прогрессивное поражение слизистых, что приводит к отеку и набуханию верхних слоев эпителия, что сужает носовые ходы и затрудняет дыхание. Постепенно начинается выделение жидкой водянистой и прозрачной слизи, которая оттекает из обоих носовых раковин. На протяжении пары суток содержимое густеет, может приобретать желтоватый или зеленоватый оттенок из-за присоединения микробного компонента. Может присоединиться еще и поражение глотки, что приводит к развитию фарингита.
Явления фарингита: сильное першение в горле, боль
Нередко простуда проявляется не только насморком, но и поражением глотки с формированием фарингита. Это воспалительный процесс в области глотки, мягкого неба и дужек, возникающий на фоне вирусных или микробных атак. Основными его проявлениями можно считать красноту задней стенки и ее зернистость, сильное першение в горле и покашливание, сухой кашель из-за стекания слизи по задней стенке и раздражения рецепторов. Также возможна боль при глотании плотной пищи или жидкости, слюны, раздражительность и капризность.
Обычно явления фарингита нарастают в первые дни простуды на фоне выраженной лихорадки, по мере улучшения состояния першение в горле уменьшается, проходит болезненность и дискомфорт. Может быть краснота задней стенки с выраженным увеличением лимфоидных фолликулов. Постепенно на протяжении нескольких дней все явления плавно стихают, но в некоторых случаях на фоне ринофарингита возможны и осложнения вторичного плана.