Белые прыщики на клиторе
Содержание
- Симптомы рака вульвы
- Диагностика рака вульвы в Онкологическом центре «СМ-Клиника»
- Лечение рака вульвы в Онкологическом центре «СМ-Клиника»
- Причины появления прыщей
- Места локализации и причины прыщей
- Разновидности прыщей на клиторе
- Симптомы высыпаний
- Когда следует обратиться к врачу?
- Диагностика
- Лечение прыщей на клиторе
- Какие могут быть последствия
- Меры профилактики
- Клиническая картина инфекционных прыщей на клиторе
- Как осуществляется диагностика при прыще на клиторе
- Как проводится лечение прыща на клиторе
- Куда обратиться с прыщом на клиторе
- Причины
- Симптомы
- Лечение
- Прыщ на малой или большой половой губе: виды
- Как лечить прыщи на половых губах
Симптомы рака вульвы
Злокачественная опухоль в 70% случаев локализуется в районе половых губ, в 15% — в районе клитора и еще 15% — в промежности. Именно поэтому ее достаточно легко обнаружить самостоятельно. Пациентку должны насторожить следующие симптомы:
- жжение, зуд, раздражение в области вульвы, которые беспокоят приступами, чаще всего ночью;
- болезненная, влажная незаживающая язвочка на поверхности половых органов, особенно на слизистой;
- опухоль может иметь вид бородавки, напоминающей по форме цветную капусту;
- при разрастании новообразования к симптомам добавляется постоянная боль, в том числе при мочеиспускании;
- появляются кровянистые выделения с примесью гноя;
- увеличиваются лимфоузлы в паху, новообразование распространяется на пах, уретру, анус.
При своевременном диагностировании и начале лечения рака вульвы современная медицина в 85% дает положительный прогноз.
Диагностика рака вульвы в Онкологическом центре «СМ-Клиника»
При подозрении на рак вульвы программа обследования в Онкоцентре «СМ-Клиника» состоит из нескольких мероприятий:
- первичного осмотра онколога-гинеколога;
- кольпоскопии (осмотра вульвы под увеличением посредством гинекологического прибора — колькоскопа);
- биопсия опухоли с последующим цитологическим и гистологическим исследованием в собственной лаборатории онкоцентра;
- развернутый анализ крови, в том числе на онкомаркеры;
- УЗИ лимфоузлов в области паха;
Если диагноз подтвержден, пациентку направляют на рентген грудной клетки, МРТ малого таза. Проводят цистоскопию, ректосигмоскопию и другие мероприятия, позволяющие определить степень разрастания опухоли в другие органы и системы.
Лечение рака вульвы в Онкологическом центре «СМ-Клиника»
Онкоцентр «СМ-Клиника» предлагает услуги онкогинекологов и онкохирургов с многолетним опытом, которые используют новейшие методы лечения.
Лечение рака вульвы предполагает хирургическое удаление опухоли и терапию противоопухолевыми препаратами по международным протоколам. Объем оперативного вмешательства зависит от степени распространенности опухоли и может включать удаление ближайших лимфоузлов и тканей, пораженных метастазами. Если новообразование небольшое, в «СМ-Клиника» предложат удаление современными малотравматичными методами — с помощью криотерапии (воздействие на опухоль сверхнизким температурами), радиоволновой и лазерной терапии.
Препараты химиотерапии последнего поколения, используемые в онкоцентре, отличаются сфокусированным действием на клетки опухоли и минимальным токсическим воздействием на организм.
Прыщи могут возникнуть на любом участке тела человека, но самую большую неприятность вызывают высыпания на клиторе. Они доставляют массу неудобств и мешают вести полноценную интимную жизнь. Так же их появление может быть связано с венерическими заболеваниями. Поэтому стоит внимательно относиться к любым высыпаниям на половых органах и вовремя начинать лечение.
Причины появления прыщей
Прыщи могут проявиться на любом месте полового органа. Их причины можно разделить на две группы: опасные, неопасные.
Опасные
Такие виды высыпаний требуют немедленного лечения, так как могут привести к неблагоприятным последствиям.
Провоцирующими факторами выступают:
- Поражения кожи, такие как дерматит или псориаз. Эти патологические состояния не представляют большой опасности для окружающих и не передаются при половом контакте. Однако у самого больного появляется масса неудобств, в том числе и высыпания на половом органе.
- Жировые кисты или белые прыщи, которые появляются из-за перекрытия кожным покровом сальных желез. Такое состояние требует вмешательства специалиста.
- Инфекционные заболевания, например, молочница или чесотка.
- Дисфункциональное расстройство бартолиновой железы. Она располагается при входе во влагалище, ее воспаление может привести к образованию кист и высыпаний.
- Сифилис. Именно гнойничковые заболевания являются первопричиной сифилиса. Поэтому обратиться к врачу нужно немедленно, пока заболевание находится на первой стадии.
- Генитальный герпес. Этот недуг может передаваться при половом или бытовом контакте. Распознать такой прыщ на клиторе очень просто, он имеет небольшой размер и наполнен прозрачной жидкостью. После того, как он лопается, на его месте образуется язва. Генитальный герпес опасен тем, что может передаться ребенку
Важно! Такие прыщи нельзя выдавливать, так как это может спровоцировать занесение инфекции и ухудшение состояния.
Неопасные причины
Такие высыпания не несут большой опасности и могут проходить без постороннего вмешательства.
К ним относят:
- Раздражение после неправильного удаления волос с интимных мест. Кожа возле клитора очень нежная, поэтому механическое повреждение бритвой может привести к образованию мелких язвочек.
- Использование косметических средств. Это может быть мыло, гель или пена для бритья, которая не подходит под определенный тип кожи.
- Наследственная предрасположенность.
- Аллергия. Она может быть вызвана из-за воздействия раздражителей на половой орган.
- Несоблюдение правил личной гигиены. Редкое принятие душа может привести к скорому размножению бактерий.
- Гормональный сбой, который может быть вызван беременностью, менструацией и прочим.
- Снижение иммунитета.
- Переохлаждение.
Места локализации и причины прыщей
Высыпания на половых органах могут возникнуть в различных местах:
- Большие половые губы. Причиной тому может стать неправильное удаление волос.
- Малые половые губы. Чаще всего это свидетельствует о сбое в женских половых органах. Их возникновение связано с недостаточной или частой гигиеной интимных мест, что приводит к раздражению, а также с микротравмами кожи во время бритья или ношения синтетики.
- Прыщи на клиторе. Чаще всего их образование связано с неправильным удалением волос. Это приводит к раздражению кожи и занесению инфекции.
- Влагалище и область вокруг него. Рассмотреть их самостоятельно очень сложно, обычно их диагностируют при гинекологическом осмотре. Такие прыщи могут свидетельствовать о венерическом заболевании, сильной сухости или, наоборот, влажности влагалища. Сыпь может появиться из-за недостаточной смазки влагалища во время полового акта или несоблюдения правил личной гигиены.
Разновидности прыщей на клиторе
Обычно их подразделяют по внешнему виду:
- один или много мелких прыщей, которые позже могут стать гнойниками; они сопровождаются болевыми ощущениями и покраснением кожи влагалища;
- подкожные – это бугорки, которые можно прощупать руками. Они не болят и не причиняют неудобств, но с течением времени могут перерасти в жировики или кисты, которые лечатся с помощью хирургического вмешательства;
- красные высыпания – могут быть большими или маленькими множественными высыпаниями.
Симптомы высыпаний
Самым главным признаком становится появление разнообразных высыпаний. Они могут быть в виде узелков, волдырей, бугорков и прочего как на самом влагалище, так и внутри него. Новообразования зудят, воспаляются и причиняют много других неудобств, которые заставляют обратиться за помощью к врачу.
Характерным симптомом пузырькообразных волдырей на клиторе является мутная или кровяная окраска прыща, внутри которого находится гной. После выдавливания гнойников могут оставаться язвочки – глубокие, до подкожного слоя, или неглубокие. Если заболевание не лечить, то возможно заражение мышц и костей человека.
Иногда у человека может повышаться температура и общая интоксикация организма.
Когда следует обратиться к врачу?
Иногда вылечить сыпь на клиторе можно самостоятельно, но если появляются следующие симптомы, то без врачебной помощи не обойтись:
- Высыпания не проходят больше недели, и их количество становится все больше.
- Появился сильный зуд, отечность и ухудшение общего самочувствия.
- На месте высыпаний сильно шелушится кожа.
- Появление большого количества прыщиков с мутным содержимым.
- Высыпания появились через некоторое время после незащищенного полового акта.
- Увеличились лимфоузлы.
- Повысилась температура.
- Прыщи становятся похожими на язвочки.
Подобные высыпания могут быть признаками таких заболеваний:
- Сифилис. Он проявляется в виде безболезненного, твердого прыща, который имеет ровные и красные края с серозным содержимым внутри. Вылечить можно только первичный сифилис, так как ее прогрессирование приводит к поражению внутренних органов.
- Вирусные инфекции, которые в большинстве случаев лечатся быстро и просто. Главное, соблюдать правила личной гигиены и правильно питаться.
- Герпес. Очень опасная инфекция, при которой на клиторе появляется мелкий, наполненный жидкостью, прыщик. Он причиняет массу неудобств, в том числе и неприятную боль. Причиной его появления является попадание инфекции через микротрещины.
- Контагиозный моллюск. Чаще всего появляется у детей до 10 лет. Его внешний вид представлен приподнятым над кожей узелком с бледным или розовым оттенком. В центре узелка расположено мелкое углубление.
Диагностика
Перед тем, как начинать лечение, врач проводит визуальный осмотр пациента. Проводится пальпация, берутся лабораторные анализы, мазки и прочее. Назначается УЗИ внутренних половых органов женщины. Так же берется общий анализ крови, мочи. Возможны и дополнительные процедуры, такие как пробы на аллергию, на гормональный фон.
Лечение прыщей на клиторе
Для облегчения неприятных симптомов используются средства:
- Синтомициновая мазь, которая содержит антибиотик. Средство способно снять отек, зуд и жжение.
- Ихтиоловая или мазь Вишневского.
- Раствор Фурацилина для ежедневного подмывания или раствор марганцовки.
- Стрептоцидовая мазь для чувствительной кожи.
Домашние способы лечения
Отличным действием обладают следующие средства:
- Компресс из алоэ. Для его приготовления потребуется взять лист алоэ, разрезать его вдоль и прикладывать к пораженному участку на ночь. Чтобы лист надежно держался, сверху его можно закрепить пластырем. Средство эффективно при гнойных высыпаниях.
- Йод. Несколько раз в день прыщи смазываются йодом, который подсушивает и способствует скорому заживлению высыпаний.
- Перекись водорода. Смазывать им прыщи следует 1-2 раза в день. Перекись обладает антисептическим свойством и хорошо подсушивает.
Какие могут быть последствия
Даже неопасный прыщик может нанести большой вред организму, если не соблюдать правила личной гигиены. Все подобные процедуры нужно проделывать с осторожностью. Ни в коем случае нельзя нарушать его целостность, выдавливать гной или прокалывать.
Если в ранку попадут микробы, возможен риск заражения кожи и множество других неприятных последствий.
Меры профилактики
Чтобы не допустить повторного заболевания, нужно придерживаться простых советов:
- Отказаться от постоянного ношения стрингов, а предпочтение отдать свободному нижнему белью из натуральных тканей.
- Соблюдать правила личной гигиены, при этом используя либо детское мыло, либо специальное средство с безобидным составом.
- Если на интимном месте появились прыщи, не доставляющие дискомфорт, их можно смазать зеленкой. Это предотвратит их дальнейший рост.
- Использовать легкий крем для депиляции.
- Ежедневные прокладки должны быть без ароматизаторов, и менять их нужно один раз в 4 часа.
- Правильно и сбалансированно питаться, употреблять больше овощей и фруктов.
- Вовремя обращаться к врачу и не заниматься самолечением.
- Принимать витаминно-минеральный комплекс, который укрепит иммунитет.
- При возникновении дискомфорта во влагалище, можно сделать спринцевание с травяным настоем.
Важно! Подмывать следует только поверхностную часть полового органа, заходить во влагалище нежелательно, особенно, с использованием мыла и других средств. Так можно нарушить его микрофлору и занести инфекцию.
Очень важно тщательно следить за своим здоровьем и раз в полгода посещать гинеколога для планового осмотра. Такие простые манипуляции помогут избежать серьезных последствий любого заболевания и своевременно начать лечение. Любой дискомфорт не должен оставаться без внимания, первые симптомы заболевания легче поддаются лечению.
Клиническая картина инфекционных прыщей на клиторе
Чаще всего возникновение болезненных образований на наружных половых органах женщины связано с воспалительными процессами.
Ниже рассмотрены основные типичные проявления болезненного состояния.
В тех случаях, если на клиторе вскочил прыщ вследствие поражения микроорганизмами.
- Типичный внешний вид. Так как в основе лежит гнойное воспаление, то образование представляет собой белый прыщ на клиторе с возвышением в центре.
- Сильная боль. В процессе гнойного расплавления затрагиваются нервные окончания, что вызывает неприятные болезненные ощущения.
- Резкий отек с захватом рядом расположенных тканей.
- Общая реакция с повышением температуры, а иногда ознобом и сильным недомоганием. Тяжелее протекают прыщи, которые вызваны банальной флорой – стрептококком или стафилококком. Несколько легче болезнь протекает в том случае, если прыщ на клиторе вылез вследствие половых инфекций.
- Увеличение регионарных (паховых) лимфоузлов.
При хламидиозе и гонорее воспалительный процесс на клиторе начинается постепенно.
Это связано с тем, что длительное время возбудители половых инфекций размножаются в слизистой матки и влагалища.
Только при распространении заболевания на фоне низкого уровня личной гигиены возникает красный прыщ на клиторе.
Гнойник довольно долго не формируется, так как иммунная система активно борется с хламидиями и гонококками.
Лишь при ослаблении иммунной защиты, особенно на фоне ВИЧ, возникают крупные воспалительные элементы на наружных половых органах.
Свои особенности имеет и вирусное поражение.
Чаще всего оно вызвано генитальным герпесом.
Прыщи обычно располагаются не только на клиторе, но и рядом на слизистых оболочках и коже.
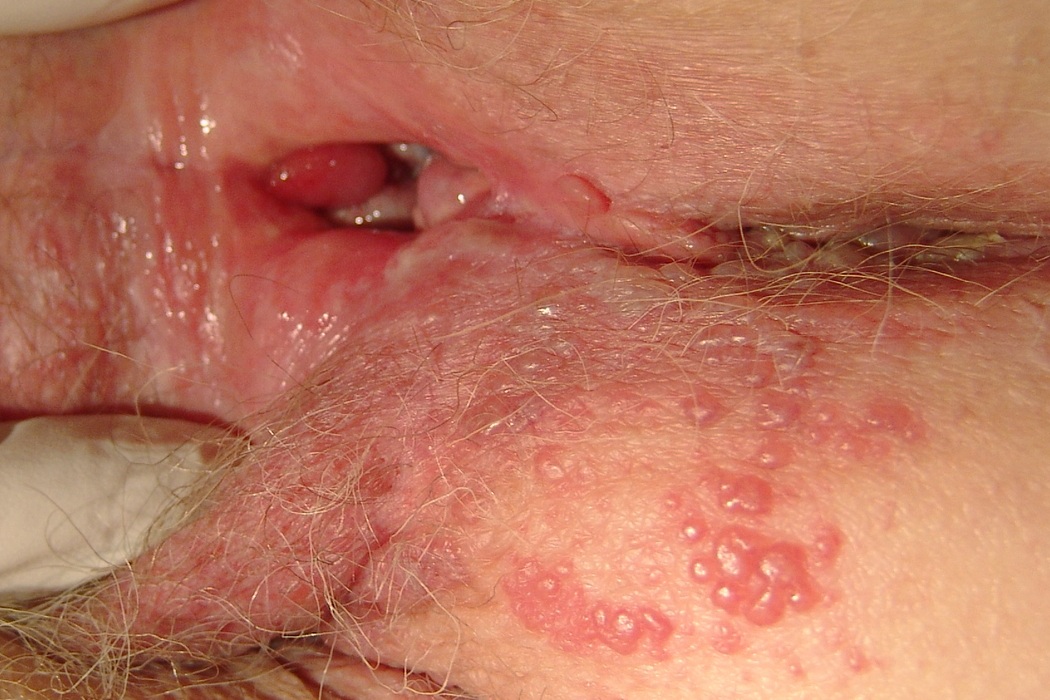
Боль крайне интенсивная, часто иррадиирует в поясницу или внутреннюю поверхность бедра.
Это связано со способностью вируса герпеса поражать нервные волокна.
Типично множественная сыпь на половых органах и коже лобковой зоны.
При вирусе папилломы человека боль не столь выражена.
Но формируются мясистые кондиломы, которые длительное время просто растут, не принося серьезного беспокойства женщине.
Однако кондиломатозные элементы легко ранимы.
Это вызывает попадание внутрь микроорганизмов и развитие типичных гнойных прыщей.
Для бактериальных и вирусных прыщей типичны осложнения.
Наиболее характерным является распространение процесса.
Признаки и симптомы заболеваний, которые лежат в основе поражения клитора, резко усиливаются.
Воспалительные элементы распространяются по всей паховой области.
А при отсутствии должного лечения, особенно при стрептодермии или герпесе, быстро переходят на живот, бедра и отдаленные части туловища.
Другим типичным осложнением является септическое распространение инфекции.
Это связано с высокой степенью кровоснабжения клитора, который к тому же стимулируется во время сексуальных игр.
Септическое распространение инфекции приводит к тяжелым последствиям – появлению очагов воспаления в легких, сердце, головном мозге и других жизненно важных органах.
Как осуществляется диагностика при прыще на клиторе
Существует множество причин, приводящих к возникновению прыщей в области клитора.
Необходимо проводить расширенное обследование с целью установить этиологию болезни.

В диагностический комплекс входят:
- анализы крови и мочи;
- расширенная биохимия;
- соскобы с половых путей;
- мазки из уретры и влагалища;
- посев отделяемого прыща на питательные среды;
- ПЦР исследование при подозрении на ЗППП;
- анализ крови на сифилис;
- вирусная ПЦР-диагностика;
- кровь на гормоны и сахар.
Врач всегда помнит, что провоцирующими условиями возникновения прыщей на клиторе являются болезни, снижающие иммунитет.
Поэтому важно исключить наличие сахарного диабета и ВИЧ-инфекции.
При установлении диагноза играет роль не только лабораторная диагностика, но и особенности клинической картины.
Ведь от этого зависит заразность болезни, а также необходимость лечить полового партнера.
Отсутствие указаний на аллергические реакции в прошлом, а также наличие белого гнойника в центре воспалительного элемента всегда подозрительны в плане заразной инфекции.
Полностью исключить наличие ЗППП может только исследование методом ПЦР.
Материалом является мазок из половых путей, отделяемое прыща или кровь пациентки.
Дополнительно могут назначаться ультразвуковой скрининг малого таза, а при запущенных ситуациях – даже МРТ.
Как проводится лечение прыща на клиторе
Что делать, если возник прыщ на клиторе?
Прежде всего, в самые кратчайшие сроки обращаться к специалисту.
Самолечение недопустимо, так как возможны тяжелые осложнения, которые способны угрожать даже жизни женщины.
Какой врач наиболее компетентен в лечении этой патологии?
Здесь выбор следует отдать гинекологу или дерматовенерологу.

В последнем случае эффективность терапии зачастую будет выше, так как большинство прыщей на клиторе вызывается половыми инфекциями.
Лечение женщины начинается в тот же день, когда выявлена проблема.
Наиболее эффективным является сочетание антибактериальных средств, пока не уточнена причина болезни.
Если прыщ на клиторе сильно болит, то можно добавить анальгетики и нестероидные противовоспалительные средства.
Из препаратов наиболее часто применяются:
- метронидазол;
- амоксициллин в сочетании с клавулановой кислотой;
- ципрофлоксацин;
- цефтриаксон;
- линкомицин;
- левофлоксацин.
Точно определить, какой именно препарат следует назначить, может только лечащий врач.
Схема лечения включает препараты для системного применения и наружного использования.
Обычно сочетают фторхинолоны (ципрофлоксацин) с местными антимикробными средствами в виде мазей и свечей (чаще на основе метронидазола).
В качестве анальгетика обычно применяют мебеверин или ибупрофен, но коротким курсом.
Иногда хватает и 1-2 дней, так как при устранении возбудителя – отек быстро уходит и боль стихает.
При наличии подозрений на грибковую инфекцию добавляют антимикотические препараты.
Они же помогают избежать побочных эффектов лечения – присоединения вторичной грибковой инфекции.

Внутренний прыщ на клиторе требует более высоких доз антибиотиков и выдерживания длительного курса терапии.
Это связано с высоким риском рецидивов при неполной эрадикации возбудителя.
Вскрытие воспалительного элемента наружу с опорожнением гнойных масс является свидетельством удачного выбора препарата и скорого выздоровления.
Однако иногда возможно повторное реинфицирование.
Главные причины рецидивов как раз и связаны с неполной эрадикацией возбудителя вследствие мало продолжительного приема антибактериальных средств.
А также с повторным попаданием бактерий и вирусов на половые органы женщины.
С целью полного выздоровления в большинстве случаев при обнаружении ЗППП, когда женщина заразна, нужно лечить партнера.
В этом случае риск рецидива минимизируется.
Что делать при хронизации болезненного состояния и регулярного появления новых прыщей?
В этой ситуации следует уточнить возбудителя инфекции, сменить антибактериальное средство и увеличить продолжительность курса лечения.
Обязательным является повторное посещение врача, который определит тактику для излечения хронического прыща.
Куда обратиться с прыщом на клиторе
Таким образом, если на клиторе появились прыщи, то это требует незамедлительного обращения к врачу.
При несвоевременном лечении возможна хронизация патологии и заражение половых партнеров.
Кроме того, гнойные прыщи приводят к тяжелым осложнениям, угрожающим жизни женщины.
Для каждой пациентки важно правильно выбрать клинику.
Идеальным вариантом является обращение в кожно-венерологический диспансер.
Так как его специалисты обладают внушительным опытом при лечении половых инфекций.
Кроме того, к КВД можно провести весь комплекс диагностических процедур на высокотехнологичном оборудовании.
Это позволит качественно ускорить диагностику и начать направленное лечение.
При точном установлении диагноза и раннем обращении в КВД подавляющее большинство прыщей на клиторе полностью излечивается в короткие сроки.
При появлении прыща на клиторе обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Причины
Основная причина воспаления вульвы – изменение микрофлоры половых органов женщины, меняется соотношение и количество микроорганизмов. Одной из самых распространенных причин является бактериальный вагиноз, когда возбудителями становятся разнообразные микроорганизмы, которые способны вызвать воспаление при снижении иммунной системы организма. Вульвит, спровоцированный возбудителями гонококки, герпеса, кандиды (кандидозный вульвит), как правило, возникает из-за незащищенного полового акта с носителями данных заболеваний.
Еще одной причиной вульвита становится несоблюдение правил гигиены, особенно во время менструации.
Другие причины вульвита:
- механическая травма тканей влагалища и вульвы, которая может возникнуть из-за грубого полового контакта, ношения тесной одежды, длительного использования прокладок и тампонов;
- раздражение химическими веществами, мочой (при недержании), выделениями из влагалища;
- расчесывание половых губ при гельминтах, вегетоневрозе, повышенной потливости (особенно в летнее время);
- наличие свищей;
- лучевая терапия, химиотерапия, чрезмерный или длительный прием антибиотиков.
Формы
Специалисты выделяют различные формы вульвита:
- первичный;
- вторичный.
Первичный – является следствием снижения иммунитета, несоблюдением правил личной гигиены. Такую форму также вызывают химические и механические повреждения тканей. Вторичный вульвит возникает после воспаления половых органов вследствие эндоцервицита или вагинита.
По характеру течения болезни разделяют:
- острый;
- хронический.
Острый вульвит характеризуется яркими проявлениями симптомов и при адекватном лечении быстро проходит. Хроническая форма имеет вяло выраженные симптомы, которые не проходят длительное время.
Выделяют также аллергический вульвит, который может быть спровоцирован аллергией на химические или медикаментозные средства, которые принимает женщина.
Симптомы
Основными симптомами вульвита являются жжение, боль, зуд в половых органах. Частыми бывают выделения, как белые и прозрачные, так и желтоватого или зеленоватого цвета, с неприятным запахом. Пациенты ощущают боль во время полового акта (так называемая диспареуния). Редко заболевание сопровождается повышением температуры тела и общей слабостью. При остром вульвите образуется сильный отек, половые губы становятся красными и воспаленными, иногда появляются эрозии и язвы. Редко увеличиваются паховые лимфоузлы. Острый вульвит у ребенка может вызвать нарушение сна и общую нервозность. При несвоевременном лечении у девочек возможно сращение в области половых губ (синехия).
Во время приема у гинеколога проводится анализ анамнеза перенесенных ранее гинекологических болезней, обсуждение особенностей половой жизни, рассмотрение исходов беременности и оперативных вмешательств. Врач проводит осмотр половых органов, во время которого обнаруживается отек и гиперемия, наличие эрозийных повреждений слизистой вульвы и канала шейки матки, выделения с неприятным запахом. При пальпации возможно обнаружение увеличенных лимфоузлов в паховой зоне.
При проведении микроскопии мазка обнаруживается повышенный уровень лейкоцитов и наличие бактерий, которые стали причиной заболевания. Также проводится ПЦР-диагностика – анализ, при котором можно обнаружить бактерии и вирусы, которые послужили возбудителями вульвита. Для полной картины заболевания проводят анализ мочи, который показывает наличие или отсутствие цистита (проблемы, которая как может стать причиной вульвита, так и быть его последствием).
Лечение
В первую очередь, при лечении вульвита необходимо воздержаться от половых контактов, чтобы лишний раз не беспокоить воспаление. Проводится как местное, так и общее лечение. Врач назначает ванночки и обработку половых органов препаратами противовоспалительного действия. Также используют влагалищные свечи и таблетки с антибактериальным эффектом. При лечении гонореи, которая стала причиной вульвита, назначают антибиотики общего действия. Если причиной заболевания стали инфекции, передающиеся половым путем, необходимо провести лечение полового партнера.
Для поддержания иммунитета и всего организма в целом назначают курс витаминотерапии и препаратов, повышающих защитные свойства системы. При острых формах заболевания могут быть назначены методы физиотерапии, такие как электрофорез и ультрафиолетовое облучение.
Осложнения
При несвоевременном обращении или неправильном лечении вульвита могут возникнуть осложнения: язвы на внешних и внутренних половых органах, инфицирование вышележащих органов, появление вульвовагинита, цервицита, эндометрита, развитие бесплодия.
Профилактика
Для профилактики вульвита необходимо:
- посещать гинеколога для планового осмотра не реже двух раз в год;
- своевременно обращаться за помощью специалиста при малейших симптомах и жалобах;
- до конца пролечивать инфекционные заболевания половых органов;
- соблюдать личную гигиену;
- проверяться на гельминтоз;
- избегать переохлаждения.
Вульвит у детей диагностируется часто при несоблюдении правил гигиены, переохлаждении или купании голышом в открытых водоемах с большим скоплением людей. В 40 % случаях у девочек вульвит может быть вызван так называемыми острицами, паразитами, которые находятся в области ануса. При перенесении яиц остриц во влагалище там происходит воспаление. Именно поэтому гельминтоз находится на первом месте среди причин вульвита у девочек. Еще одной причиной заражения детей может стать инфекция, полученная от матери при родах или бытовым путем. У новорожденных вульвит часто бывает из-за анатомической особенности строения внешних половых органов. У маленьких детей защитные функции влагалища еще неразвиты и слизистая вульвы достаточно ранима. К тому же половые губы ребенка намного больше открыты, чем у женщины, что способствует легкому проникновению возбудителя инфекции.
При малейших признаках заболевания необходимо сразу обращаться к врачу-гинекологу. Для того, чтобы предотвратить появление подобных проблем специалисты советуют:
- соблюдать гигиену, но при этом избегать применения бактерицидных средств (мыла);
- придерживаться оптимального времени ношения подгузника у ребенка, вовремя его менять;
- укреплять иммунитет ребенка тремя основными стихиями: водой, солнцем и воздухом.
Кожа в интимных местах, а именно — в лобковой и ягодичной областях, слизистая оболочка наружных гениталий богато снабжены секретирующими жир и пот железами. Под действием нестабильного гормонального фона они особенно активны в подростковом, юношеском и раннем взрослом возрасте. Поэтому интимная зона является любимым местом для прыщей и вскакивают пупырышки на половых губах у женщин довольно часто. Бывают белого или красного цвета, располагаются внутри подкожно или снаружи, выскакивают они в паху или на попе по одиночке или группой.
Что делать девушке, если между ног или на ягодицах регулярно появляются прыщи? Не отчаиваться и ни в коем случае не пытаться их давить или как-то механически воздействовать на эти образования! Ими можно легко управлять, как только мы поймем причины их возникновения.
ПОЧЕМУ НА ПОЛОВЫХ ГУБАХ ПРЫЩИ — ПРИЧИНЫ ПОЯВЛЕНИЯ
Точно также, как вы получаете прыщики на любой другой части вашего тела, вы можете получить их «там». Это засорение сальных желез, которые приводят к образованию небольших комков, называемых прыщами. Между ног у женщин они появляются по нескольким причинам:
- Влажность в этом районе;
- Наличие повышенной секреции;
- Трение в этой зоне при движении, особенно при наличии увеличенных гениталий;
- Гормональные сбои;
- Последствия бриться или эпиляции;
- Нарушение правил интимной гигиены.
Прыщ на малой или большой половой губе: виды
1. Внутренний прыщ на половой губе.
При этом процессе воспаляется сальная железа и волосяной фолликул. У основания больших или внутри малых половых губ появляются беловатые, гнойные образования. Сначала появляются припухлости и зуд. Прыщик постепенно уплотняется, отекает и начинает болеть и пульсировать. В диаметре может достигать 3-5 мм. Следующий этап характеризуется появлением гнойного стержня, может повыситься температура тела, появиться головная боль и увеличение лимфоузлов. Конечная стадия — фурункул на интимном месте начинает вскрываться и гнойное содержимое внутреннего прыща выходит наружу. Если он не поддается медикаментозной терапии, не вскрывается самостоятельно, болит и прогрессирует, тогда приходится оперировать. Под местной анестезией вскрывается созревший внутри половой губы прыщ и выводится скопившийся гной. После ставится резиновая дренажная трубочка, через которую будут выходить остатки гноевидного содержимого и осуществляться промывание раны антисептиком.
2. Красный прыщ на половой губе.
Часто бывает проявлением угревой сыпи. Провоцируется гормональным дисбалансом (в подростковом возрасте, при беременности, при климаксе), заболеваниями эндокринной системы, нервным переутомлением и стрессом. Обычно на малых и больших половых губах прыщи, вызванные угрями, у девушки распределяются более-менее равномерно по поверхности органа, редко чешутся и болят. При появлении подобных высыпаний между ног следует посетить гинеколога для выяснения причин и исключения серьезной патологии.
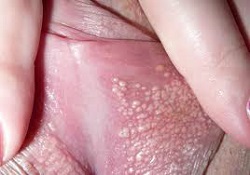
3. «Гранулы Фордайса» — белые прыщи на половых губах.
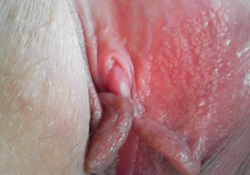
Гранулы Фордайса, или так называемые себорейные кисты представляют собой закупоренные сальные железы. В ее протоке пробка образуется из-за сужения выводного отверстия. Рано или поздно сало накапливается, отчего бугорок хорошо просматривается сквозь эпителий и проявляются как жировики белого цвета. Обнаруживаются при осмотре в виде светлых прыщиков на коже интимных зон (половом члене, губах и пр.), а также в паху, возле ануса, на сосках, слизистой оболочке рта и пр. Пупырышки эти многочисленны, располагаться могут как на больших, так и на малых половых губах. Содержимое их по консистенции густое, вязкоэластичное. Не является инфекционным заболеванием и не передаётся партнеру. Причина возникновения до сих пор не выяснена. Не следует их выдавливать, так как это ведёт к занесению инфекции и воспалению, в результате на всю жизнь остаются заметные рубцы и шрамы.
Фото белых прыщей на половых губах
 |
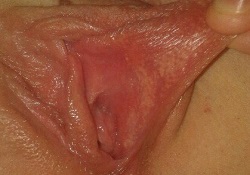 |
 |
| Фото 1 | Фото 2 | Фото 3 |
Считаются вариантом нормы и показаний к оперативному лечению этих прыщей половых губ нет. В большинстве случаев девушки и женщины обращаются за помощью, только если себорейные кисты растут или представляют собой косметический дефект и портят эстетику интимной зоны. В этом случае в нашей клинике под местным обезболиванием проводится сеанс радиоволновой терапии — аппаратное «выпаривание» этих элементов (срок полного восстановления 1-2 недели). Любыми другими средствами (мазями, примочками, кремами и т.п.) от них избавиться не получится.
Следует отметить, что гранулы Фордайса у женщин часто оказываются болезнью Фокса-Фордайса (перламутровые папулы). Патология предположительно возникает на фоне гормональных изменений в организме. Иногда сопровождается умеренным зудом, особенно перед и во время месячных. Образования выявляют в подмышечных впадинах, на сосках, в промежности, в складках ануса, на больших и малых половых губах.
4. Папилломы и кондиломы.
Вызываются вирусом папилломы человека (ВПЧ), имеют остроконечную, вытянутую или бородавчатую форму, бывают в виде прозрачных и водянистых прыщиков. Малые половые губы с внутренней поверхности больше всего подвержены внедрению этого вируса, затем следует слизистая влагалища, уретра с клитором, шейка матки и анальный канал. Подробно по этой теме написано на сайте, читайте материал «Как удалить кондиломы интимных мест».
5. Контагиозный моллюск на половых губах.
Маленькие прыщики разной формы и в большом количестве, при осмотре выглядят как плотный небольшой узелок, который имеет ближе к центру малозаметное углубление. Передача возможна при половом контакте и через предметы бытового пользования, поэтому может заболеть как взрослый, так и ребёнок. Очень быстро распространяется, особенно при травмировании и расчесах. Инкубационный период от двух недель до полугода. Пути заражения половых губ контагиозным моллюском такие:
- Если половой акт не был защищенным, а партнёр имеет на гениталиях контагиозный моллюск, то заражение партнера неизбежно.
- Контактно-бытовым путём, особенно при плохой гигиене. Езда в общественном транспорте, пользование чужими предметами, при объятиях и рукопожатии. После всех этих действий, если не мыть руки и прикасаться к половым органам, есть риск заразиться.
- При водных процедурах с больным в одной и той же воде: бане, сауне и т.д.
- Если чесать или касаться заражённой области, а после — здоровых кожных покровов, есть вероятность разнести инфекцию — пупырышки с половых губ могут иногда передаваться по всему телу.
Прыщи на половых губах у девочек
Сыпь на половых губах у девочек и девушек-подростков — достаточно неприятный симптом, приносящий порой массу массу неудобств и дискомфорт. Он может свидетельствовать о серьезных патологиях, либо о несоблюдении правил личной гигиены. Они могут появляться периодически, например, высыпать у подростка перед началом менструации, могут беспокоить девочку время от времени или существовать практически постоянно. Дерматологами и гинекологами подмечено, что при наличии вульгарных юношеских угрей на лице, подобные высыпания часто можно наблюдать в зоне глубокого бикини и на ягодицах.
Обычно с окончанием подросткового возраста проходят и прыщи в интимном месте. Но если такие высыпания постоянны, беспокоят девушку, то лучше проконсультироваться с врачом. Приглашаем в клинику на прием детского, подросткового гинеколога!
Как растёт интимный прыщ — стадии процесса
- Закрытие выхода из сальной или потовой железы.
Железы активно участвуют в выполнении всех функций кожи. Если перекрывается выход, то внутри начинает скапливаться секрет железы. Причинами закупорки могут быть нарушения гигиены, гормональные изменения, травматизация или излишняя сухость кожи интимной зоны. Прыщ при этом снаружи будет выглядеть, как черная точка или неровность белесоватого цвета. - Присоединение инфекции.
В скопление кожного сала попадает инфекционный агент и развивается воспаление. На коже можно заметить красное болезненное образование. - Увеличение в размерах.
Прыщ внутри половой губы на фоне воспаления начинает быстро расти, наливаться краснотой, словно вулкан, готовый к извержению. - Опорожнение.
Приходит время, когда воспалительный очаг прорывается. Созревший прыщ на малой половой губе опорожняется наружу и наступает временное облегчение. Но это не окончание процесса. Прыщ между ног может снова пройти такие же этапы, и затем распространяться по коже на соседние участки промежности.
Таким образом, в нескольких словах процесс образования и распространения этого кожного процесса на гениталиях у женщин можно описАть следующим образом. Под каждой порой, рядом с основанием волосяного мешочка, расположены сальные железы. Они вырабатывают кожное сало – маслянистое вещество, увлажняющее кожу. Здоровая кожа выделяет кожное сало и избавляется от мертвых клеток. Но если мертвые клетки прилепляются к волосяным мешочкам, а сальные железы выделяют слишком много кожного сала, то на коже появляется воскообразная масса, которая закупоривает поры.
В результате на коже половых губ начинают размножаться бактерии, возникает воспаление и затем появляется гной. На закупоренных участках кожи, недоступных для воздействия воздуха, внутри образуются угри. Внутренний прыщ на половой губе обычно выглядят как зернышки проса или черные точки, а вокруг них располагаются участки воспаленной кожи. А в местах, где происходит разрыв стенки волосяного фолликула — появляются подкожные прыщи. В интимной зоне чаще всего вскакивают на половой губе (малой или большой)
Факторы, предрасполагающие к их распространению
- Выдавливание прыщей;
- Механические воздействия на половые губы грязными руками;
- Плохая гигиена в этом районе;
- Неправильная аэрация в паховой области за счет плотного нижнего белья;
- Игнорирование натрурального х/б белья;.
- Бритье и эпиляция может травмировать прыщи на интимных губах и привести к распространению инфекции.
Симптомы
Шишка или крошечная опухоль в любом месте на половых губах;
Дискомфорт во время ходьбы или других движений;
Образование может быть или не может быть болезненно;
Краснота в области вокруг прыща.
Почему половые прыщи увеличиваются во время менструаций?
Это потому, что во время менструаций влага влагалища увеличивается, что делает все это более благоприятным для образования и роста угрей. Гормональные изменения во время периодов также являются одним из факторов, вызывающих рецидивы. Просто держите в этот период интимное место в чистоте и сухости.
Как лечить прыщи на половых губах
От маленьких и безболезненных прыщей избавляются простыми правилами гигиены. Для образований, которые болезненны и воспалены или слишком большие по размеру, необходимы антибиотики в сочетании с правильным дренажем гноя. Для этого следует посетить врача гинеколога.
ПОЛЕЗНЫЕ СОВЕТЫ
Держите область гениталий чистой и сухой. Мыть половые органы каждый день, во время купания, с обычной водой. Избегайте использования мыла или гелей. Они могут сделать поверхность сухой и грубой.
Никогда не хлопайте и не сжимайте прыщ на губах. После бриться и эпиляции угри между ног выскакивают из-за попадания инфекции. Обработайте антисептиками, при отсутствии эффекта — посетите врача.
Носите свободное нижнее белье из хлопка. Следует избегать, насколько это возможно, плотного прилегания одежды, особенно в теплые дни.
Употребляйте много воды, ешьте достаточно свежих фруктов и овощей. Избегайте жареных и жирных продуктов питания.
Избегайте принятия слишком много сахара и других сладких продуктов питания. Это способствует росту бактерий. Рассмотрите возможность употребления йогурта — это помогает в поддержании необходимого уровня pH во влагалищной области. Оптимальный рН среды в интимной зоне препятствует бактериям развиваться аномальным образом.
Если прыщ болезненный, он может быть напряженным из-за гноя, собранного внутри. Чтобы облегчить эту напряженность, попробуйте теплый компресс над ним, чтобы смягчить поверхность кожи.
Если вы чувствуете, прыщ на половых губах начинает доставлять неудобства, не откладывайте визит к гинекологу. Это поможет избежать его осложнений и распространения дальше.
Сохранение чистоты и сухости района важно для лечения проблемы и поддержания здоровья половых губ!
ЗАПИСЬ К ГИНЕКОЛОГАМ:
телефон 8(495)761-1085