Заразен ли плеврит?
Содержание
- Туберкулезный плеврит
- Эпидемиология, патогенез, клиника туберкулезного плеврита
- Диагностические возможности клинико-рентгенологических и инструментальных методов обследования у больных туберкулезным плевритом и с плевральным вы потом различной этиологии
- Фенотипический анализ лимфоцитов крови и плев ральной жидкости
- Содержание основных субпопуляций лимфоцитов в плевральной жидкости
- Понятие и особенности плеврита легких
- Причины развития заболевания
- Симптоматика представленного заболевания
- Разновидности плеврита и их особенности
- Методы диагностики плеврита
- Методы лечения плеврита
- Лечение плеврита гимнастикой
- Опасность заболевания для окружающих
- Осложнения плеврита легких
Туберкулезный плеврит
Туберкулезный плеврит (накопление жидкости в плевральной полости вследствие воспаления плевральных листков в ответ на инфекцию либо при непосредственном поражении их МБТ) в большинстве случаев сопутствует туберкулезу легких. Однако, преимущественно у молодых, туберкулезный плеврит может быть первой манифестацией туберкулеза, при этом отсутствуют видимые рентгенологические изменения в легких и не всегда удается выявить первичный очаг туберкулезного поражения. Клиническая картина заболевания разнообразна, доминируют жалобы со стороны дыхательной системы – одышка, различной интенсивности боли в грудной клетке, связанные с дыханием, движением, ощущение тяжести и дискомфорта в грудной клетке на стороне поражения, повышение температуры тела от субфебрильных до фебрильных цифр. Как правило, заболевание развивается под маской ОРВИ, гриппа, нередко, при обращении за медицинской помощью ошибочно диагностируется межреберная невралгия, приступы мочекаменной и желчнокаменной болезни, острого панкреатита. Длительное сохранение вышеперечисленных симптомов, неэффективность назначенного лечения являются поводом для выполнения рентгенограммы грудной клетки с целью исключения изменений в легких и наличия жидкости в плевральной полости и своевременного направления пациента к специалисту. Особенностью отделения является диагностика и лечение больных, страдающих эмпиемой плевры и осумкованными плевритами. Лечебно-диагностическая работа осуществляется на современном уровне с использованием ряда лабораторных методов обследования, позволяющих своевременно диагностировать туберкулез. Диагноз туберкулезного плеврита устанавливается на основании совокупности признаков, включающих в себя как абсолютные критерии туберкулеза (обнаружение МБТ в патологическом материале, гистологическая верификация диагноза, выявление активного туберкулеза легких либо других органов), так и косвенные критерии, говорящие в пользу туберкулеза (контакт с больным туберкулезом, перенесенный туберкулез любой локализации в анамнезе, наличие факторов риска для развития болезни – социальное неблагополучие, хронические заболевания желудочно-кишечного тракта, печени, эндокринной системы, иммунодефицитные состояния и т.д., другие заболевания, требующие постоянного приема глюкокортикоидных гормонов, иммунодепрессивных препаратов, отсутствие заболеваний, которые могут являться причиной плеврита). В пользу туберкулезной этиологии экссудативного плеврита говорит молодой возраст больного (чаще до 40 лет), постепенное развитие заболевания с продромальным периодом (необходимо помнить, что существуют формы туберкулезного плеврита с острым развитием заболевания), торпидное течение процесса, отсутствие эффекта на фоне неспецифической антибактериальной терапии, положительные тесты на туберкулез, характерная рентгенологическая картина заболевания – отсутствие видимых локальных изменений в легких, увеличение внутригрудных лимфоузлов, односторонность процесса со склонностью к осумкованию жидкости на ранних этапах, выявление туберкулеза других локализаций (легких, глаз, мочеполовой системы), положительная динамика при проведении тест-терапии. Следует отметить, что у более чем 60% лиц, ранее перенесших плеврит, которым по разным причинам своевременно не диагностирована туберкулезная этиология заболевания и не проводился курс противотуберкулезной терапии, в пятилетний промежуток времени развивался легочный туберкулез.
Общее лечение туберкулезных плевритов и эмпиемы плевры практически не отличается от принятых стандартов лечения больных туберкулезом легких и включает в себя этиотропную, патогенетическую и симптоматическую терапию. Особенностью лечения туберкулезного плеврита является проведение специфической антибактериальной терапии в сочетании с местным лечением — регулярными герметическими аспирациями плеврального экссудата, промыванием плевральной полости дезинфицирующими растворами и введением внутриплеврально специфических антибактериальных препаратов, неспецифических антибиотиков широкого спектра действия, общим и местным применением средств уменьшающих воспалительную реакцию плевральных листков. Особое внимание при лечении этой группы больных уделяется методам патогенетической и симптоматической терапии, рациону питания и соблюдению лечебно-охранительного режима, особенно в острый период заболевания – покой, постельный режим, отсутствие психоэмоциональных и физических нагрузок, рационализация режима питания и сна, отказ от вредных привычек. Раннее и своевременное начало противотуберкулезной терапии, соблюдение больным режимов и сроков лечения, регулярности и своевременности приема препаратов и плевральных пункций, соблюдение этапности лечения (долечивание в условиях противотуберкулезного санатория) при отсутствии отягощающих факторов, приводят к излечению заболевания с формированием минимальных остаточных изменений и, соответственно, меньшему риску рецидивов заболевания. К сожалению, несоблюдение пациентами основных принципов лечения туберкулеза, приводят к прогрессированию заболевания, появлению изменений в легочной ткани, трансформации плеврита в эмпиему, хронизации процесса, с последующим применением хирургических методов лечения, удлинением сроков лечения, инвалидизации и гибели больного.
Заведующий отделением №5. к.м.н Попов Максим Юрьевич
Содержание к диссертации
Введение
Глава 1. Обзор литературы 12
1.1 . Эпидемиология, патогенез, клиника туберкулезного плеврита 12
1.2. Диагностика туберкулезного плеврита 16
Глава 2. Характеристика клинического материала и методов исследования 29
Глава 3. Заболеваемость туберкулезным плевритом в г. Москве в 1998 — 2002 гг. Анализ работы эмпиемного кабинета МНПЦБТ 42
Глава 4. Диагностические возможности клинико-рентгенологических и инструментальных методов обследования у больных туберкулезным плевритом и с плевральным вы потом различной этиологии 57
Глава 5. Диагностические возможности лабораторных методов исследования при туберкулезном плеврите и плевральных выпотах различной этиологии 72
Глава 6. Иммунологический статус больных туберкулезным плевритом и с плевральным выпотом различной этиологии
6.1 Серодиагностика 83
6.2 Фенотипический анализ лимфоцитов крови и плев ральной жидкости 85
6.2.1. Содержание основных субпопуляций лимфоцитов в периферической крови больных 86
6.2.2. Содержание основных субпопуляций лимфоцитов в плевральной жидкости 87
Глава 7. Результаты обследования больных при использовании пункционной биопсии и торакоскопии (видеоконтролируемой) 90
Заключение 107
Выводы 120
Практические рекомендации 123
Список литературы 124
- Эпидемиология, патогенез, клиника туберкулезного плеврита
- Диагностические возможности клинико-рентгенологических и инструментальных методов обследования у больных туберкулезным плевритом и с плевральным вы потом различной этиологии
- Фенотипический анализ лимфоцитов крови и плев ральной жидкости
- Содержание основных субпопуляций лимфоцитов в плевральной жидкости
Введение к работе
Актуальность проблемы. Эпидемическая обстановка по туберкулезу в Российской Федерации продолжает оставаться напряженной, что обусловлено недостаточным финансированием противотуберкулезных мероприятий, возросшей внутренней миграцией, ростом числа лиц без определенного места жительства, снижением жизненного уровня населения . В период с 1990 по 2000 гг. наблюдалось увеличение заболеваемости всеми формами туберкулеза, в том числе и плевритом . Начиная с 2001 г. эпидемиологические показатели свидетельствуют о стабилизации эпидемической обстановки .
Несмотря на разработки новых методов обследования, применение передовых технологий, установить этиологию плеврального выпота на ранних стадиях его развития по-прежнему довольно трудно, об этом свидетельствует частота ошибочных диагнозов — 20% — 40% .
Диагностический путь пациента от момента установления наличия выпота в плевральной полости до момента верификации этиологии плеврита часто определяет эффективность лечения. Использование выжидательной тактики при диагностике с применением пробной терапии часто служит причиной возникновения запущенных случаев болезни . Поздняя диагностика и, как следствие, отсроченная терапия, несвоевременная и неполная эвакуация плевральной жидкости, промедление с применением биопсийных методов, может повлечь формирование эмпиемы плевры, требующей, как правило, хирургического лечения .
Лечение туберкулезного плеврита включает, как и при иных формах туберкулеза, комплексную химиотерапию, различные патогенетические воздействия, а также пункционные и хирургические вмешательства .
Вместе с тем, возможности для исследования плевральной жидкости значительно расширились. Во фтизиатрическую практику вошли такие диаг-
Существенное место в диагностике туберкулезного плеврита и в слежении за эффективностью лечения заняли ультразвуковые методы, которые используют в комплексе с рентгенологическими .
Внедрение в хирургическую практику видеотехнологий, стекловоло-конной оптики, усовершенствование инструментария обеспечило торакоскопии более широкое применение при обследовании плевральной полости, особенно при рецидивирующих плевритах неясной этиологии . Диагностическая эффективность этого метода, равно как его роль и место в алгоритме обследования больного при предположении о туберкулезной этиологии плеврального выпота, изучены недостаточно.
8 Все вышеизложенное определило постановку цели и задач настоящей работы.
Цель работы. Улучшение диагностики туберкулезного плеврита путем использования в комплексном обследовании торакоскопии и лабораторных методов (микробиологического, молекулярно-генетического и иммунологического)
Задачи работы.
-
Провести анализ путей направления и госпитализации больных с экссудативным плевритом неясной этиологии, заболеваемости туберкулезным плевритом в г. Москве за период 1998 — 2002 гг., эффективности работы эмпиемного кабинета — специализированной городской консультационной службы Московского научно-практического центра борьбы с туберкулезом.
-
Установить диагностическую эффективность торакоскопии, в том числе видеоторакоскопии, с биопсией плевры у больных с плевральным выпотом различной этиологии, определить место этого хирургического вмешательства в ряду диагностических манипуляций.
-
Изучить возможности современных методов бактериологического исследования плевральной жидкости (в том числе с использованием автоматизированных систем) для ускорения диагностического процесса при туберкулезном плеврите и более раннего определения лекарственной чувствительности микобактерий туберкулеза.
4. Определить возможности использования молекулярно-
генетических исследований плевральной жидкости для диагностики туберку
лезного плеврита.
5. Выявить значение ряда системных и локальных показателей имму
нитета для этиологической диагностики плеврита (иммуноферментный и
субпопуляционный анализ).
Научная новизна работы. Прослежены пути направления и госпитализации больных экссудативными плевритами неясной этиологии. Установлено, что в последние годы значительная часть больных попадает в специали-
9 зированное консультационное отделение Московского научно-практического центра борьбы с туберкулезом из противотуберкулезных диспансеров. Это обусловлено усилением фтизиатрической настороженности в учреждениях общей лечебной сети, что приводит к аккумуляции больных экссудативными плевритами в учреждениях фтизиатрической службы. Исследован возрастной и социальный состав данной категории больных в г. Москве в 1998 — 2002 гг.
Установлена эффективность клинических, рентгенологических, инструментальных, хирургических и лабораторных методов в диагностике и дифференциальной диагностике туберкулезного плеврита. Установлено место торакоскопии в ряду диагностических мероприятий.
При изучении иммунологического статуса больных экссудативными плевритами различной этиологии установлено, что лимфоцитарная реакция на наличие патологического процесса в плевре (туберкулезной или неспецифической инфекции, опухоли) стереотипна и проявляется в миграции в плевральную полость значительного количества Т-лимфоцитов, в частности Т-лимфоцитов/хелперов, процентное содержание которых существенно выше такового в периферической крови.
Практическое значение работы. Показано, что в условиях г. Москвы имеется высокая эффективность городской консультационной службы по оказанию диагностической и лечебной помощи больным экссудативным плевритом. Проведено внедрение современных методов диагностики туберкулезного плеврита в практику. Определен оптимальный набор хирургических и клинико-лабораторных методов (в том числе бактериологических, иммунологических и молекулярно-генетических).
Положения, которые выносятся на защиту:
1. В Москве в последние годы прослеживается тенденция к аккумуляции больных экссудативным плевритом в противотуберкулезных учреждениях. Для проведения эффективной диагностики туберкулезного плеврита необходим специализированный консультативный центр, базирующийся в уч-
10 реждении, располагающем всеми возможностями для лабораторной и инструментальной (в том числе хирургической) диагностики.
2. Комплекс лабораторной диагностики туберкулезного плеврита
включает посевы плевральной жидкости на жидкие питательные среды (с
оценкой в автоматизированных системах) для обнаружения микобактерий
туберкулеза, полимеразную цепную реакцию для определения ДНК микобак
терий туберкулеза, иммуноферментный анализ для определения антигенов и
антител.
-
Эффективность комплекса клинико-инструментальных и лабораторных методов в диагностическом процессе без хирургических вмешательств у больных с экссудативными плевритами составляет 63,2%, в остальных случаях показана биопсия плевры.
-
Торакоскопия является методом выбора для диагностики этиологии экссудативного плеврита в случаях неэффективной клинико-лабораторной диагностики, так как значительно превосходит по результативности пункци-онную биопсию. Эффективность торакоскопии при туберкулезном плеврите зависит от давности заболевания.
Внедрение в практику. Результаты исследования внедрены в практику работы Московского городского научно-практического центра борьбы с туберкулезом и других городских противотуберкулезных учреждений Департамента здравоохранения города Москвы.
Публикации. По теме диссертации опубликовано 6 работ, из них 2 в центральной печати.
Апробация работы. Результаты, полученные в процессе выполнения настоящей работы, доложены на 3 (12) Съезде научно-медицинской ассоциации фтизиатров, Екатеринбург, 1997; на Научно-практической конференции, посвященной 75-летию Московского городского научно-практического центра борьбы с туберкулезом, Москва, 2001; в Московском городском научно-практическом центре борьбы с туберкулезом, Москва, 2003.
Диссертация изложена на 145 страницах машинописного текста и состоит из: введения, литературного обзора, главы «Материалы и методы», 5 глав собственных исследований, заключения, выводов, практических рекомендаций. В тексте содержится 26 таблиц, 19 рисунков. Библиография включает 231 источник литературы, из них 129 на русском и 102 на иностранных языках.
Эпидемиология, патогенез, клиника туберкулезного плеврита
На ранней стадии заболевания в некоторых случаях, в связи с неадекватным клинико-рентгенологическим обследованием, трудно определить наличие ПВ, а на более поздней — сложности дифференциальной диагностики обусловлены комплексом факторов, маскирующих объективные критерии нозологической формы плеврита . Практика показывает, что у значительного числа больных продолжительность периода диагностики этиологии заболевания достигает 3 — 4-х месяцев . Ретроспективная оценка диагностического процесса установила, что точность диагноза до поступления больного в стационар зависит от двух факторов: полноты обследования больного при первич 13 ном обращении и своевременного его направления в специализированное лечебное учреждение .
Особенно часто туберкулезный плеврит развивается в молодом возрасте (у детей до 85% в структуре ТОД), что связано как с особенностями течения туберкулеза легких у детей, подростков и молодых людей, так и с реакцией их плевры . ЭП у детей чаще развивается как осложнение туберкулезного процесса в легких, а у взрослых может быть как ранним проявлением туберкулеза, так и его осложнением. Анализ возрастных аспектов выявляет своеобразную закономерность: туберкулезный плеврит, как изолированное поражение плевры, в четыре раза чаще встречается у молодых лиц моложе 20 лет, чем у пожилых старше 60 лет; как осложнение легочного туберкулеза — в четыре раза чаще у пожилых. Это подтверждает генез поражения плевры: перифокаль-ный — у лиц пожилого возраста, гематогенный — у лиц молодого возраста .
Диагностические возможности клинико-рентгенологических и инструментальных методов обследования у больных туберкулезным плевритом и с плевральным вы потом различной этиологии
Клинические проявления у 163 больных, поступивших в клинику по поводу ПВ, были достаточно разнообразными. Наиболее частыми симптомами патологического процесса были слабость, потливость, снижение аппетита, повышение температуры, тахикардия, при этом отчетливо прослеживалась грудная симптоматика (боли, связанные с актом дыхания, одышка, кашель, чаще сухой).
Как видно из таблицы 4.1, достоверных отличий в частоте таких клинических симптомов как слабость, бледность кожных покровов, тахикардия, головная боль, вынужденное положение тела не было обнаружено в группах и подгруппах. При анализе частоты симптома «снижение массы тела» выявлено достоверное отличие между группами больных с разной этиологией ПВ. Так, у больных 3 группы (опухолевый ПВ) этот симптом встречался достоверно чаще, а во 2 группе (неспецифические ПВ) достоверно реже, чем у больных туберкулезным ЭП (1а и 16 подгруппы). Потливость, повышение температуры тела встречались достоверно чаще в 1а и 16 подгруппах, чем во 2 и 3 группах больных. Озноб не отмечен ни в одном случае у больных 3 группы и достоверно чаще отмечен у больных 2 группы, чем у больных 1а и 1 б подгрупп.
Для больных 1 и 2 групп характерными ведущими клиническими симптомами были слабость, утомляемость, повышение температуры тела, потливость. В 3 группе больных ведущими симптомами были слабость, утомляемость, снижение массы тела.
Сведения о частоте симптоматики поражений органов дыхания у обследованных больных представлены в таблице 4.2. Как видно из таблицы, у больных туберкулезом в 1а и 16 подгруппах частыми симптомами поражения органов дыхания были: одышка при физической нагрузке (78,0±5,9% и 71,6±5,2% соответственно); сухой кашель (48,0±7,1% и 58,1±5,7% соответственно); боль в грудной клетке с пораженной стороны при движении (62,0±6,9% и 50,0±5,8% соответственно). Аускультативно дыхание было ослабленным у 62,0±6,9% больных 1а подгруппы и 59,4±5,7% 16 подгруппы, жестким — у 38,0±6,9% 1а подгруппы и 41,9±5,7% 16 подгруппы. Кровохарканье определялось в 16 подгруппе у 6,8±2,9% больных и не отмечено у больных 1а подгруппы.
Ведущими клиническими проявлениями процесса у больных нетуберкулезным ПВ во 2 и 3 группах были: притупление легочного звука при перкуссии (61,1±11,5% и 66,7±10,3% соответственно).
Фенотипический анализ лимфоцитов крови и плев ральной жидкости
Диагностирован туберкулезный экссудативный плеврит. МБТ(+) в экссудате. Заключение: данное клиническое наблюдение демонстрирует редкий случай обнаружения МБТ в экссудате методом люминесцентной микроскопии, что подтверждает необходимость постоянного повторного исследования экссудата при каждой плевральной пункции.
Однако в целом, при туберкулезном плеврите бактериологическое исследование имеет низкую диагностическую возможность и его применение наиболее целесообразно при наличии автоматизированных систем, иначе использование метода приводит к увеличению сроков диагностического процесса.
Плевральную жидкость исследовали также методом генодиагностики -ПЦР. В 1 группе из 56 больных ДНК МБТ были выявлены в 31 случае. Диагностическая эффективность ПЦР составила 55,4±6,6%, что значительно выше, чем при применении культуральных методов (6,5±2,2%). Таким образом, исследование ПЖ методом ПЦР является одним из наиболее эффективных среди лабораторных методов. Таким образом, на основании результатов исследования, изложенных в этой главе, можно сделать следующее заключение.
Серозный лимфоцитарный выпот был выявлен у 60,0±6,9% больных изолированным туберкулезным плевритом и у 55,4±5,5% больных туберкулезом легких и плевритом и лишь у 3 (16,7±8,8%) больных с неспецифическим ПВ (р 0,05). Достоверное отличие было установлено при наличии се 78 розно-фибринозного выпота: у 27,8±10,6% больных с неспецифическим ПВ и лишь у 4+2,8% и 6,8±2,9% больных туберкулезным плевритом (изолированном и при сочетании с туберкулезом легких). Серозный характер выпота с преобладанием эозинофилов достоверно чаще выявлялся у больных туберкулезным плевритом (30,0+6,5% и 35,1±5,5% соответственно подгруппам), чем у больных опухолевым плевритом (9,5±6,4%). Серозно-геморрагический характер выпота у больных туберкулезным плевритом выявлялся лишь в 6,0+3,4% и 2,7+1,9% случаях, и достоверно чаще — у больных с неспецифическим (33,3±11,1%) и опухолевым (57,1±10,8%) ПВ.
При бактериологическом исследовании у 8 (6,5±2,2%) больных туберкулезным плевритом были выявлены МВТ. При посевах экссудата на жидкие питательные среды результаты были получены в 2 — 3 раза быстрее, чем при посевах на плотные питательные среды. Лишь у одного (0,8±0,8%) больного МВТ в экссудате были выявлены методом люминесцентной микроскопии. Таким образом, бактериологическое исследование имеет низкую диагностическую возможность у больных туберкулезным плевритом и его применение наиболее целесообразно при наличии автоматизированных систем, иначе использование метода приводит к увеличению сроков диагностического процесса.
Диагноз ЭП туберкулезного происхождения на основании выявления ДНК МВТ с помощью ПЦР был установлен у 31 (55,4±6,6%) больного, что значительно выше, чем при применении культуральных методов (6,5±2,2%). Таким образом, исследование ПЖ методом ПЦР является одним из наиболее эффективных среди лабораторных методов.
На основании цитологического, бактериологического исследования жидкости, полученной при плевральных пункциях, а так же с учетом результатов клинического, рентгенологического и лабораторного обследования 163 больных с плевральным выпотом, диагноз был верифицирован в 103 (63,2±3,8%) случаях. У 87 (53,4±3,9%) больных диагностирована туберкулезная этиология ЭП. Неспецифический ЭП (парапневмонический) установлен у 3 (1,8±1,0%) больных. Плевральный выпот, обусловленный патологией сердечно-сосудистой системы (застойный), другими заболеваниями, диагностирован у 7 (4,3±1,6%) больных. У 6 (3,7±1,5%) больных плеврит был опухолевым (метастатический). Из них у 3 (1,8±1,0%) больных причинами метастатического поражения плевры был рак легкого, у 2 (1,2±0,9%) — рак молочной железы, у одного (0,6+0,6%) больного — опухоль передневерхнего средостения (лимфосаркома).
В заключение главы приведен клинический пример № 3, иллюстрирующий некоторые аспекты, изложенные в тексте.
Содержание основных субпопуляций лимфоцитов в плевральной жидкости
В случаях, когда клинико-ренттено-лабораторное обследование не позволяло установить этиологию ПВ, выполнялась биопсия плевры: пункцион-ная или при торакоскопии.
Пункционная биопсия плевры проведена 36 больным: в 1 группе — 18 (50,0%), во 2 группе — 6 (16,7%) и в 3 группе — 12 (33,3%) больным.
Среди 18 больных 1 группы при анализе результатов исследования биопсийного материала установлено, что эпителиоидно-гигантоклеточные грануломы (с казеозным некрозом или без казеоза) определялись только у 7 (38,9±11,5%) больных. У 11 (61,1±11,5%) больных были обнаружены лишь элементы неспецифического воспаления и фиброз.
При бактериологическом исследовании биопсийного материала куль-туральным методом у 4 больных (22,2±9,8%) были выявлены МБТ. Больной Л., 45 лет. Заболел остро, после переохлаждения, когда отмечено повышение температуры тела до фебрильных цифр, кашель, боли в грудной клетке, усиливающиеся как при форсированном дыхании, кашле, так и при движениях. Участковым терапевтом заболевание было расценено как грипп, проводилось лечение домашними средствами без эффекта. Состояние ухудшалось, усиливалась боль в грудной клетке, нарастали симптомы дыхательной недостаточности. Больному была назначена противовоспалительная терапия: антибиотики широкого спектра действия, симптоматические средства. На фоне лечения отмечено некоторое улучшение общего состояния, снижение температуры до субфебрильных цифр. При рентгенологическом обследовании выявлено затемнение в правой половине грудной клетки с характерными для плеврального выпота очертаниями. Консультирован в ЭК МНПЦБТ, при 2 плевральных пункциях аспирировано по 700,0 мл серозно-геморрагического экссудата. При исследовании ПЖ МБТ и атипических клеток не выявлено. В связи с сохраняющейся экссудацией, для обследо 91 вания и лечения больной был госпитализирован в МНПЦБТ. Состояние при поступлении относительно удовлетворительное. Жалобы на слабость, одышку при нагрузке, повышение температуры до 37,5 С. При осмотре правая половина грудной клетки несколько отстает в акте дыхания. При аускультации дыхание справа ослаблено в нижних отделах. Общий анализ крови: НЬ 127 г/л, л. 10,8×10 , СОЭ 25 мм/час. Рентгенография органов грудной клетки: справа интенсивное затемнение от диафрагмы до переднего отрезка IV ребра (жидкость в плевральной полости). При плевральных пункциях трижды получен серозный экссудат (300,0-100,0мл). Исследование ПЖ: эр. 12-20 в поле зрения, л. 8-12 в поле зрения. Лимфоциты 94%, нейтро-филы 6%. Исследование методом ИФА: реакция положительная (выше 1,2 усл.ед.). Исследование методом ПЦР: результат отрицательный. Иммунологическое исследование ПЖ: определено увеличение Т-клеточного компонента (за счет CD4). При УЗИ плеврачьной полости выявлено осумкование ПЖ и зоны утолщения плевры. Под контролем УЗИ произведена пункционная биопсия плевры из двух точек. При цитологическом исследовании биопсийно-го материала было выявлено (рис. 7.1): среди макрофагов, эритроцитов, лимфоцитов расположены скопления эпителиоидных клеток. При бактериологическом исследовании биоптата (посев на жидкие питательные среды в автоматизированной системе Bactec 960) — на 15-й день получен рост МБТ.
Таким образом, на основании выявления в биоптате плевры МБТ и скопления эпителиоидных клеток был установлен клинический диагноз: туберкулезный плеврит.
Данный клинический пример иллюстрирует возможности пункционной биопсии плевры с последующим морфологическим и бактериологическим исследованием биоптата для верификации этиологии ПВ. Во 2 группе у 6 больных в биоптате получены данные о неспецифическом воспалительном процессе, но учитывая, что такие же явления часто сопровождают туберкулез, этого было недостаточно для окончательного диагноза. При бактериологическом исследовании рост микробной флоры не выявлен.
Из 12 больных 3 группы при морфологическом исследовании биопсий-ного материала, у 6 (50,0±14,4%) были выявлены комплексы злокачественных клеток, из них у 5 (83,3+15,2%) больных злокачественные клетки идентифицированы — железистый рак (аденокарцинома). У остальных 6 (50,0±14,4%) больных полученный материал был неинформативен.
Из 36 больных, которым была осуществлена пункционная биопсия плевры, у 3 (8,3±2,8%) были осложнения: травматический пневмоторакс — у 2 (5,0±3,4%), кровохарканье — у одного (2,5+2,5%) больного. Кровохарканье устранено комплексом лечебных мероприятий в соответствии с клиническим статусом больного. В 2 случаях возникновения травматического пневмоторакса, с целью расправления легкого, был осуществлен торакоцентез, дренирование плевральной полости с последующей активной аспирацией содержимого из плевральной полости.
Таким образом, при проведении пункционной биопсии с последующим морфологическим и бактериологическим исследованием биоптата этиология ПВ была диагностирована у 14 больных (табл. 7.1). Туберкулезный плеврит установлен у 8 (44,4±11,7%) больных, а у 6 (50,0±14,4%) больных — опухолевый. Во 2 группе больных при пункционной биопсии плевры не было получено этиологически однозначно расцениваемого материала, позволяющего сформулировать окончательный диагноз.
Большинство людей, испытывая периодические покалывающие боли в груди, не обращаются к врачу, считая, что подобная симптоматика может быть вызвана обычным неудобным положением. И даже появившийся кашель не вызывает опасения – все списывается на простуду. Но представленные симптомы могут говорить о начале тяжелого заболевания – плеврита легких. Именно он может привести к серьезным последствиям, некоторые из которых подлежат лечению только хирургическим вмешательством.
Чтобы не допустить такого варианта событий, необходимо быть полностью проинформированным об опасностях и прочих особенностях представленного недуга. Следует знать всю симптоматику, чтобы вовремя обратиться к врачу. И не пугаться в случае диагностирования гнойного плеврита – при своевременном медицинском лечении подобные формы заболевания не наступят, а спектр действий ограничится приемом антибиотиков.
Понятие и особенности плеврита легких
Плевра – защитная оболочка легкого, которая помогает органам дыхания полностью раскрываться на вдохе и «устраняет» болевой синдром при соприкосновении с диафрагмой. Ее воспаление приводит к заболеванию плеврит, что вызывает боль и прочие неприятные симптомы.
Защитная оболочка состоит из многочисленных кровеносных и лимфатических сосудов. При воспалении полость плевры наполняется жидкостью или гноем, что приводит к увеличению легкого, а, следовательно, затрудненному дыханию и болевому синдрому при вдохе.
Следует также отметить, что воспаление может проводиться без скопления жидкости. Это называется сухая форма плеврита. Она довольно распространенная и может «скрываться» долгое время от больного человека. Поэтому знать, что такое плеврит легких мало. Надо быть осведомленным обо всех казусах и особенностях, которые встречаются редко, но имеют довольно тяжелые формы проявления.
Причины развития заболевания
Специалисты утверждают, что плеврит не может наступить внезапно без каких-либо предпосылок. Это заболевание можно отнести к «послесловию» опасных недугов, которые, в свою очередь, подразделяются на инфекционные и неинфекционные.
Инфекционные причины возникновения плеврита:
- наличие бактериальной инфекции, которое не выявлено в течение длительного времени, например, стафилококк или пневмококк;
- грибковые поражения органов дыхания;
- брюшной тиф;
- туберкулез, не выдавший себя стандартными симптомами;
- сифилис и другие венерические заболевания;
- ушибы или переломы грудной клетки;
- перенесенные хирургические операции с внесенным заражением.
К неинфекционным причинам относятся:
- рак молочных желез и прочих органов, которые повлекли возникновение метастаз в плевру легких;
- различные злокачественные опухоли, развитые в самих плевральных листах;
- произошедшее повреждение соединительных тканей;
- инфаркт легкого;
- закупорка легочной артерии – ТЭЛА.
Но, несмотря на представленную особенность причин плеврита, это заболевание может возникнуть и вследствие переохлаждения легких, причем человек этого может не заметить – сквозняк летом может спровоцировать развитие воспаления плевры.
Симптоматика представленного заболевания
Опасность плеврита кроется в его длительном развитии. Так, например, воспаление может представлять собой довольно длительный процесс, и симптоматика будет выражаться в небольшом болевом синдроме при вдохе. Такие признаки плеврита со временем усилятся, не исключены повышение температуры и приступы кашля, но подобное может начаться только через месяц, а это уже свидетельствует о запущенности болезни.
Симптомы плеврита в зависимости от его формы могут существенно отличаться. При сухой форме человека начинает беспокоить общее недомогание, его знобит и возможно небольшое повышение температуры. Уже за этими перечисленными симптомами можно заметить учащенное дыхание вследствие невозможности сделать полноценный вдох легкими, поскольку действия приводят к боли. Уже через некоторое время больного беспокоит небольшой кашель, который затем приобретает постоянный характер и вытекает в соответствующие приступы.
Во время воспаления оболочки легких больной старается занять удобное положение, потому как ему неудобно лежать на боку со стороны пораженного легкого. У него отмечается синеватый цвет лица и вздутые вены на шее.
Симптомы плеврита легких у взрослых ничем не отличаются от маленьких представителей человечества. Дети также часто страдают от воспаления плевры, что происходит из-за сниженного иммунитета или переохлаждения. Если ваш малыш жалуется вам на боль в груди или боку, присмотритесь к нему в состоянии покоя или во сне. Во время отдыха малыш не контролирует свое дыхание и раскрытие легких, поэтому вы заметите учащенные вдохи, а при наличии скопленной жидкости характерные хрипы. Также вы сможете самостоятельно определить пораженное легкое – малыш будет лежать на боку здорового органа дыхания. В случае поражения обоих легких он будет спать беспокойно и постоянно менять положение.
При экссудативном плеврите – когда скапливается жидкость или гной – больной может почувствовать некоторое облегчение. У него перестанет болеть в боку, но кашель при этом не уменьшится. По мере увеличения количества инородного содержимого в легких у человека развивается одышка, а также происходит смещение сердца и других внутренних органов. Поэтому помимо боли в боку могут проявиться учащенное сердцебиение и боли в животе, что свидетельствует о воздействии органа дыхания на желудок и прочие составляющие ЖКТ.
Разновидности плеврита и их особенности
Как уже было оговорено выше, плеврит имеет несколько форм проявления. Они характеризуются особенностями воспаления плевры и течением заболевания. Также отмечаются характерные отличия в лечении определенной формы. При диагностике плеврита врач всегда указывает форму воспаления. Здесь выделяют три основные формы: экссудативный, сухой и гнойный плеврит. Все формы могут привести к образованию иной разновидности, влекущей другие симптомы и лечение.
Сухой (фибринозный) плеврит
Сухой плеврит возникает чаще, нежели формы со скоплением экссудата – жидкости с большой концентрацией фибрина. Представленная форма плеврита всегда сопровождается сильными болями при дыхании и чихании. Повышенная температура тела нередко приводит к возникновению лихорадки.
Сухая форма представленного заболевания характеризуется сильным воспалением защитной оболочки, что диагностируется выслушиваемым шумом трения плевры. Здесь специалист отметит ослабленное дыхание в зоне фибринозных плевральных наложений. Именно поэтому представленная форма носит и второе название – фибринозный.
Фибринозный плеврит возникает гораздо чаще, но и времени выздоровления отнимает намного меньше. При своевременном вмешательстве прийти к здоровому состоянию можно уже через 2-3 недели. Также лечение болезни может существенно затянуться, если на слизистой оболочке плевры образовались спайки. В зависимости от расположения кист и спаек фибринозный плеврит подразделяется на разновидности:
- Диафрагмальный – повреждены нижние части легких, в результате чего больного будет беспокоить боль в брюшной полости, отмечаться болезненное глотание и частая икота.
- Верхушечный – повреждена верхняя полость легких, и боль ощущается в плече или лопатке.
- Парамедиастинальный – повреждаются переднебоковые участки, что иногда принимается за заболевание сердца.
- Пристеночный – самая распространенная форма, больной чувствует болевые ощущения в груди, которые доставляют страдания при кашле или чихании.
Если вы почувствовали представленные симптомы, необходимо срочно обратиться к врачу. При несвоевременном вмешательстве сухой плеврит переходит в экссудативный.
Экссудативный плеврит
Экссудативный плеврит чаще всего становится следствием пневмонии, туберкулеза или ревматизма. Характеризуется скоплением экссудата в плевральной полости. Экссудатом называют жидкость, которая посредством больших количеств провоцирует дополнительное давление и тем самым затрудняет дыхание. Зачастую отмечаются случаи скопления экссудата в количестве нескольких литров.
Основными симптомами представленной формы заболевания являются одышка и общее недомогание, сопровождающееся головными болями и повышением температуры тела. Когда жидкостные скопления увеличиваются, врач отмечает у больного укороченный перкуторный звук. Экссудативная форма плеврита легко диагностируется проведенным рентгенологическим обследованием.
Экссудативный плеврит также имеет свои разновидности, которые характеризуются структурой скопленного экссудата. К видам экссудативного плеврита относятся:
- Серозный плеврит – скапливается серозная жидкость.
- Гнилостный – отмечается неприятный запах у жидкости, которая зачастую скапливается при гангрене легких.
- Хилезный – происходит скопление лимфы, что вызвано предварительным сдавливанием лимфатического потока возникшей опухолью.
- Гнойный – отмечается скопление гноя. Несмотря на подвид экссудативной формы, специалисты чаще относят его к обособленному виду плеврита.
Экссудативный плеврит можно вылечить приемом антибиотиков, но только на первоначальной стадии заболевания. В больших количествах скопленную жидкость удаляют с применением пункции.
Туберкулезный плеврит напрямую указывает на развитие туберкулезного процесса, который носит скрытый характер. Так, например, представленная форма заболевания редко возникает самостоятельно. Здесь чаще отмечаются последствия развития туберкулеза лимфатических узлов или самих легких. В свою очередь, эта форма также подразделяется на разновидности:
- Перифокальная форма – имеет особенность развития над очагом поражения, где воспаление иногда охватывает весь участок плевры. Здесь также отмечается скопление жидкости, но только при экссудативной форме. Лечение занимает немалое количество времени, поскольку наблюдается отсутствие высеивания возбудителей в выпоте. При лечении часто наблюдаются рецидивы.
- Аллергическая форма – ответная реакция на размножение бактерий туберкулеза. Отмечается большое количество жидкости при экссудативной форме. При своевременном вмешательстве жидкость имеет свойства самостоятельного рассасывания в течение месяца.
- Туберкулез плевры – симптоматика не отличается от других представленных разновидностей, а сама форма характеризуется развитием туберкулеза плевральной полости.
Туберкулезный плеврит представляет собой довольно опасное заболевание, поэтому при первых же симптомах его необходимо диагностировать и приступать к эффективному лечению.
Осумкованный плеврит
Осумкованный плеврит – это скопление жидкости в одной полости легких. Часто больной ощущает боль только в одном месте и не догадывается о развитии у него туберкулеза, которым и сопровождается осумкованный плеврит. Такой неосведомленностью и несвоевременностью диагностики существенно увеличивается время лечения, и усложняются его методы устранения.
Адгезивный плеврит
Адгезивный плеврит носит второе название – хронический. Эта форма заболевания возникает каждый раз при несвоевременном лечении острой формы. Она также является сопровождением таких заболеваний, как туберкулеза и гемоторакса. Характеризуется утолщением листков плевры, что провоцирует нарушение вентиляционной функции органов дыхания.
При такой форме плеврита объем легких значительно уменьшается, вследствие чего образуется существенное кислородное голодание всего организма, что выражается головокружением и тошнотой. Также следует отметить, что боли при адгезивном плеврите на начальных стадиях проявляются только в момент кашля или чихания. Такие особенности могут привести к осложненной форме достаточно быстро, что и повлечет длительное и сложное лечение.
Гнойный плеврит
Гнойный плеврит развивается в качестве последствий абсцесса легких, вызванного возникновением множественных или единичных гнойников. Представленная инфекция в дальнейшем проходит по лимфатическим путям на плевру или же происходит прямое попадание гноя в плевральную полость. Эта форма может образоваться вследствие несвоевременного вмешательства в лечение туберкулезного серозного вида плеврита, а также последствием запущенной пневмонии. Также следует отметить, что гнойный плеврит может развиться путем образования метастаз в момент распространения перитонита или гнойного аппендицита.
Острый гнойный плеврит характеризуется распространением очага поражения по всей плевральной полости, что значительно осложняет диагностирование заболевания. Здесь у больного отмечается высокое повышение температуры, которое сопровождается длительной лихорадкой с потливостью. Больному человеку тяжело дышать, отмечается бледность кожи, указывающая на общую интоксикацию организма.
Методы диагностики плеврита
Диагностика плеврита является довольно важным аспектом, поскольку вовремя поставленный диагноз может напрямую повлиять на скорейшее выздоровление больного. Здесь используются следующие методы диагностики:
- Внешний осмотр – врач прослушивает легкие в различных фазах дыхания. При представленном осмотре можно обнаружить характерный шум плевры и притупление перкуторного звука над зоной выпота. Эти «находки» указывают на скопление экссудата и его расположение.
- Проводится общий анализ крови, где обращают внимание на повышенное количество лейкоцитов и увеличенную скорость СОЭ – признаки воспалительного процесса в организме.
- В качестве инструментальных методов используется проведение рентгенографии легких. На снимке можно отчетливо увидеть области поражения и скопленную жидкость. Также посредством рентгена врач диагностирует уплотнение листков плевры.
- Проводят УЗИ плевральной полости – отмечают наличие отложенного фибрина на листках плевры.
- Проведение химического анализа мокроты или экссудата посредством пункции позволяет выявить причину представленного воспаления, от чего и зависит дальнейшее лечение.
Как правило, при проведении диагностики врачи используют все перечисленные методы, чтобы поставить диагноз с точностью.
Методы лечения плеврита
Как уже было описано выше, лечение плеврита зависит от его формы. Но первоначальные действия устранения заболевания направлены на облегчение симптоматики и ликвидацию фактора, которое и вызвало представленное заболевание.
Особенности консервативного лечения
Последствия, вызванные пневмонией, принимают лечение в виде антибиотикотерапии. Здесь назначаются нестероидные противовоспалительные и глюкокортикостероидные препараты. Сухой плеврит всегда проводится лечением антибиотиками. Главную роль в лечении составляют антигистаминные препараты и обезболивающие, которые быстро устранят неприятные симптомы в виде болевого синдрома. Если наблюдаются сильные приступы кашля, врач может назначить противокашлевые препараты. Запрещается самостоятельное лечение плеврита антибиотиками, поскольку можно только усугубить ситуацию. Также при сухой форме заболевания ни в коем случае не допускается использование отхаркивающих средств, поскольку мокроты в этом случае нет, а, значит, приступы кашля приведут к усилению болевых ощущений.
Туберкулезный плеврит подлежит приему антибиотиков таких, как рифампицин, изониазид, стрептомицин. Прием представленных медикаментов должен осуществляться только по назначению врача с длительностью до полного выздоровления.
Что же касается лечения экссудативной формы плеврита, то здесь все несколько сложнее. Для начала больного оформляют в стационаре в пульмонологическом отделении. Начало лечения заключается в проведении пункции, поскольку по результатам анализов жидкости необходимо определить причину заболевания. В случае обнаружения туберкулеза у больного его переводят в отделение для туберкулезных больных. Если же причина заключается в онкологии – лечат онкологию в отделении для больных с онкологическими воспалениями.
Следует также отметить, что пункция представляет собой не только метод для выявления причины, но и в качестве самостоятельного лечения. То есть больному с экссудативным плевритом удаление жидкости предстоит проходить в обязательном порядке, поскольку при больших количествах она может повлечь образование спаек. Эта процедура проводится под местной анестезией и не один раз, потому как в некоторых случаях образование жидкости можно диагностировать уже через 5 дней после первой пункции. Здесь также проводится антибиотикотерапия в зависимости от формы и течения заболевания.
Лечение плеврита легких народными методами
Плеврит легких и лечение народными методами – довольно опасное занятие, поскольку может привести к тяжелейшим осложнениям. Такие способы лечения можно использовать в качестве дополнительных, но не основных. Также рекомендуется советоваться с врачами при использовании определенного, выбранного вами рецепта. В силу различных форм и особенностей «несовпадение» может быть чревато возникновением каких-либо осложнений.
Специалисты же утверждают, что лечение народными методами плеврита легких можно проводить только, если заболевание находится в сухой форме. Экссудативный плеврит чаще всего подлежит пункции. Даже опытные врачи не рискуют использовать только антибиотикотерапию в качестве основного лечения.
К методам народного лечения можно отнести:
- Используйте для приема внутрь смесь из меда и сока лука, смешанных в пропорции 1:1. Принимать состав следует дважды в день перед едой в количестве не более одной столовой ложки. Также можно воспользоваться вместо сока лука соком черной редьки. Инструкция по применению остается той же.
- Воспользуйтесь настойкой, которая включает спирт и корень переступня. Здесь смешиваются 4 столовые ложки измельченного компонента с полулитром спирта. Состав отправляют в темном сосуде и в теплое место для настаивания в течение 10 дней. Затем принимают трижды в день по чайной ложке, после чего настойку запивают молоком в обязательном порядке.
- В качестве наружного применения можете воспользоваться оливковым маслом. Натирайте пораженную сторону легкого и укутывайтесь шерстяным одеялом. Внимание! Этот метод используют только после консультации у врача, потому как прогревание при плеврите может привести к увеличению жидкости.
В качестве народных средств для лечения плеврита регулярно делайте массаж у опытного специалиста. Не забывайте про регулярные прогулки. Но описанные методы нельзя использовать на стадии обострения заболевания. Это чревато дополнительными переохлаждениями и, как следствие, осложнениями.
Лечение плеврита гимнастикой
Как лечить плеврит в домашних условиях и не навредить себе? Конечно же, проводить лечебную гимнастику, которая существенно облегчит дыхание больного и спровоцирует рассасывание жидкости из плевральной полости. Следует отметить, что любые занятия запрещены при наличии симптомов в виде болевого синдрома при вдохе и выдохе.
В качестве лечения применяют некоторые упражнения, которые помогают предотвратить образование спаек и прочих кист на плевре, что влечет хирургическое вмешательство. Используйте следующие простые комплексы упражнений:
- Лягте на пол на спину и на выдохе согните одну ногу, прижав колено к груди. Сделайте так несколько повторов и смените ногу.
- В положении стоя подтяните кисти рук на плечи, а затем на вдохе поднимите руки вверх и слегка потянитесь. Вернитесь в исходное положение и сделайте несколько повторов.
- В исходном положении стоя и руки внизу, сцепленные в замок. Поднимите на вдохе руки вверх, поверните ладони вверх и прогните немного спину назад. На выдохе возвращайтесь назад.
Также рекомендуется к использованию для лечения специальная дыхательная гимнастика при плеврите. Здесь применяют следующие действия:
- лежа на кровати, положите руку на живот и осуществляйте полный вдох легкими;
- лежа на спине, сделайте вдох и подтяните ногу к груди со стороны больного легкого.
Совмещайте дыхательную гимнастику с самомассажем груди и межреберных промежутков.
Опасность заболевания для окружающих
Многих интересует вполне объективный вопрос: а заразен ли плеврит легких для окружающих? Здесь специалисты несколько обнадеживают людей, которые в силу каких-либо причин были вынуждены общаться с больными. Представленное заболевание опасно только в случае причины плеврита в виде вирусного заболевания. В остальных случаях плеврит легких не передается собеседникам и просто окружающим людям.
Многие проведенные исследования доказывают, что даже наличие вирусных причин плеврита легких, вероятность заражения несут очень малую. Но сами же специалисты предупреждают людей быть внимательными и стараться не контактировать с больными. Если подобные действия неизбежны, соблюдайте правила и технику предосторожности. Воспользуйтесь респираторной маской, а при возникновении кашля и болей в груди при вдохе немедленно обращайтесь к врачу.
Осложнения плеврита легких
Осложнения плеврита легких, последствия которых могут ликвидироваться только хирургическим вмешательством, заключены в образовании спаек плевральной полости. Также в качестве осложнений можно выделить расстройство кровообращения вследствие сдавливания сосудов посредством воздействия экссудата.
К более осложненным процессам относят утолщение листков плевры, которые могут привести к полной деформации плевральной полости и органа дыхания в целом. Такие нарушения приводят к сбою дыхательной подвижности легких. В результате повышается риск дыхательной и сердечной недостаточности.
Важно знать, какие заболевания могут осложняться экссудативным плевритом. Из-за сдавливания брюшной полости велика вероятность развития заболеваний ЖКТ, осложнения онкологических и прочих воспалительных заболеваний. Также можно отметить возникновение проблем с суставами, что выявляется вследствие нарушенного кровообращения, а, значит, обогащения суставов и внутренних органов полезными микроэлементами. Опасное заболевание, как экссудативный плеврит, может вызвать осложнения даже при переломах, что также провоцируется плохим обеспечением вследствие нарушений дыхательной и сердечно-сосудистой системы.
Более опасные последствия, вызванные экссудативным плевритом, могут представлять собой сращивание легких с другими внутренними органами. И если при соединении органа дыхания с диафрагмой и прочими внутренними органами можно провести операцию по разделению, то в случае сращивания с сердцем хирурги не берут на себя ответственность. Подобные действия могут происходить только в случае серьезных проблем, угрожающих жизни больного человека.
Плевриты при туберкулезе легких
^ О.В. Семенова
Кафедра фтизиатрии Российского государственного медицинского университета им. Н.И. Пирогова
В лекции представлены механизмы развития плевритов, их классификация и методы диагностики. Выделены варианты поражения плевры при туберкулезе легких. Предложен алгоритм дифференциальной диагностики плевральных выпотов.
Ключевые слова: плеврит, туберкулез легких.
Плевритом называют воспаление плевральных листков, сопровождающееся образованием на их поверхностях фибринозных наложений и (или) скоплением в плевральной полости экссудата. Плеврит не является самостоятельной нозологической формой и представляет собой процесс, осложняющий течение заболеваний легких или, реже, грудной стенки, средостения, диафрагмы и поддиафрагмального пространства.
Несмотря на вторичный характер воспалительных процессов в плевре, они в большинстве случаев определяют тяжесть течения и прогноз основного заболевания и требуют специальных лечебных мер.
Для того чтобы лучше понять механизмы развития плевритов, обратимся к нормальной анатомии и физиологии плевры. Плевра покрывает паренхиму легких, средостение, диафрагму и выстилает внутреннюю поверхность грудной клетки. В норме между листками париетальной и висцеральной плевры имеется небольшое количество жидкости, которое обеспечивает скольжение во время дыхательных движений.
В париетальной плевре больше лимфатических сосудов, в висцеральной — кровеносных. Диаметр кровеносных капилляров в висцеральной плевре больше диаметра капилляров париетальной плевры. Движение жидкости в плевральной полости осуществляется в соответствии с законом Старлин-
Контактная информация: Семенова Ольга Владимировна, l.lora71@rambler.ru
Лечебное дело 3.2009———————-
га — по градиенту гидростатического и он-котического давления. В норме жидкость из париетальной плевры направляется в плевральную полость, а оттуда всасывается висцеральной плеврой. В париетальной плевре образуется около 100 мл жидкости в час, всасывающая способность висцеральной плевры — до 300 мл в час, поэтому жидкости в плевральной полости практически нет. Кроме того, излишек жидкости из плевральной полости может выводиться и по лимфатическим сосудам париетальной плевры за счет присасывающего механизма во время дыхательных движений.
Патогенез плевритов
При воспалении плевральных листков, умеренной экссудации и сохранении отто-
Рис. 1. Рентгенография грудной клетки: распределение жидкости в плевральной полости с образованием линии Эллиса—Дамуазо.
Рис. 2. Изменение рентгенологической картины (а—в) по мере накопления плеврального выпота.
ка из плевральной полости жидкая часть воспалительного экссудата полностью ре-зорбируется, и на плевральных поверхностях остается лишь фибрин. Таков, по-видимому, механизм образования фибринозного (сухого) плеврита.
Механизмы накопления жидкости в плевральной полости:
• резкое повышение проницаемости кровеносных капилляров обоих плевральных листков и образование большого количества воспалительного экссудата;
• увеличение онкотического давления в плевральной полости из-за наличия белка в воспалительном экссудате;
• нарушение оттока плевральной жидкости по лимфатическим сосудам в результате сдавливания лимфатических капилляров и лимфатических «люков” и закрытия их пленкой выпавшего фибрина;
• превышение скорости экссудации над скоростью всасывания.
Жидкость вначале собирается над диафрагмой, приподнимая кверху основание легкого. По мере ее накопления пространство между основанием легкого и куполом диафрагмы становится тесным, выпот заполняет синусы и переходит в паракосталь-ное пространство, образуя типичную физи-кальную и рентгенологическую картину косой линии Эллиса—Дамуазо (рис. 1). По мере накопления плеврального выпота линия Эллиса—Дамуазо постепенно укорачивается и может не определяться при тотальном заполнении плевральной полости (рис. 2).
Если в результате лечения и репаратив-ных реакций организма процесс начинает стихать, то жидкая часть экссудата постепенно рассасывается, а фибринозные наложения подвергаются организации в виде шварт и сращений, частично или полностью облитерирующих плевральную полость. Гнойный экссудат ни при каких обстоятельствах самостоятельно резорби-роваться не может. В ряде случаев возможно сращение плевральных листков соответственно границе выпота, вследствие чего формируется осумкованный плеврит (рис. 3).
Классификация плевритов
По этиологическому признаку плевриты делятся на инфекционные (стафилококко-
Рис. 3. Рентгенография грудной клетки: осум-кованный правосторонний плеврит.
Лечебное дело 3.2009
вые, пневмококковые, туберкулезные, вирусные, паразитарные и пр.) и неинфекционные (ревматоидные, карциноматозные, застойные и др.). Наиболее часто инфекционные плевриты наблюдаются при пневмониях различной этиологии и туберкулезе. По характеру течения выделяют острые, подострые и хронические плевриты.
По характеру патологического процесса плевриты можно разделить на сухие (фибринозные) и экссудативные (часто эти формы являются этапами одного процесса). В зависимости от наличия или отсутствия отграничения воспалительного экссудата в плевральной полости плевриты бывают диффузными и осумкованными. По характеру экссудата выделяют плеврит:
• серозный;
• серозно-фибринозный;
• гнойный;
• геморрагический;
• эозинофильный;
• хилезный;
• холестериновый.
Некоторые исследователи считают эозинофильный и геморрагический экссудаты подвидами серозного.
Диагностика плевритов
В диагностике плевритов, несмотря на постоянное появление новой диагностической техники, главенствующее значение сохраняет клиническое обследование. Именно клиницисту принадлежит ведущая роль в интеграции результатов всех методов обследования больного.
При общеклиническом обследовании важно различать признаки основного заболевания и собственно поражения плевры. Основными клиническими признаками плеврального выпота служат боль в грудной клетке, непродуктивный кашель и одышка. Диагностическое значение имеет не столько наличие или выраженность того или иного симптома, сколько скорость нарастания симптоматики. Так, для воспали-
ц Лечебное дело 3.2009——————
тельных поражений плевры более характерно острое начало, а для опухолевых или застойных — медленное постепенное развитие симптоматики.
Лучевые исследования — рентгенография и компьютерная томография (КТ) органов грудной клетки — важнейший и обязательный элемент диагностики плевральных выпотов. Если жидкости немного, можно увидеть ее скопление в синусах. В этих случаях дополнением к рентгенограммам в прямой и боковой проекциях может служить латерограмма, при которой снимок производят в положении больного лежа на боку. При этом свободная жидкость стекает вниз, и становится видным ее горизонтальный уровень.
Если жидкости более 1000 мл, то появляется гомогенное затемнение в плевральной полости с косым верхним уровнем и контрлатеральное смещение органов средостения.
Наиболее труден для диагностики левосторонний выпот. Здесь нужно обращать внимание (особенно при базальном плеврите) на расстояние между нижней границей легкого и воздушным пузырем желудка: в норме оно не превышает 2 см, а при накоплении жидкости заметно увеличивается.
Диагностика усложняется, когда жидкость заполняет всю плевральную полость. Тотальное затемнение может возникать при пневмониях, облитерации половины грудной полости, при ателектазах вследствие новообразований. При накоплении жидкости органы средостения смещаются в здоровую сторону, а при ателектазах — в сторону поражения (рис. 4).
Дополнительную информацию могут дать КТ и ультразвуковое исследование (УЗИ) органов грудной клетки. При КТ граница жидкости определяется в виде по-лулуния в задненижних отделах плевральной полости. С помощью УЗИ по показателям эхогенности можно отличить серозный экссудат от гнойного, УЗИ также поз-
Рис. 4. Рентгенография грудной клетки: а — тотальный левосторонний плеврит; б ателектаз левого легкого.
тотальный
воляет повысить точность диагностики ограниченных плевритов.
Плевральная пункция, входящая в обязательный диагностический минимум, дает много информации, позволяющей верифицировать диагноз. Первым и весьма важным элементом диагностики является определение характера жидкости: транссудат или экссудат. Свойства двух основных вариантов плевральных выпотов представлены в таблице.
При обнаружении в плевральной полости транссудата диагностический поиск обычно прекращают и проводят соответствующие лечебные мероприятия (эвакуация выпота, диуретики и другие средства, уменьшающие транссудацию в плевральную полость). Воспалительный характер плеврального выпота требует дальнейшего диагностического поиска.
Определенное значение для диагностики имеет внешний вид плеврального содержимого: геморрагический экссудат наблюдается при тромбоэмболии легочной артерии, травмах, опухолях, коричневый — при амебиазе, молочный — при хилотораксе.
Повышенная вязкость жидкости характерна для мезотелиомы, гнилостный запах — для эмпиемы.
Анализ клеточного содержимого дает сведения о фазе и характере воспаления. Нейтрофилез экссудата свидетельствует об
Дифференциальная диагностика плеврального транссудата и экссудата
Показатель Транссудат Экссудат
Относительная плотность <1,015 >1,018
Проба Ривальта Отрица- тельная Положи- тельная
Содержание белка, г/л <20,0 >30,0
Белок В/С ,5 0, < >0,5
Активность ЛДГ в выпоте, ммоль/л/ч <1,6 >1,6
ЛДГ В/С <0,6 >0,6
Холестерол В/С 0, < >0,3
Холестераза В/С ,6 0, < >0,6
Обозначения: В/С — отношение показателей в выпоте и в сыворотке, ЛДГ — лактатдегидрогеназа.
Лечебное дело 3.2009
острой фазе воспаления, лимфоцитоз — о хроническом воспалении. Эозинофилия более 10% может быть признаком основного заболевания или результатом аутосенсибилизации при повторных плевральных пункциях.
Весьма полезным при дифференциальной диагностике плевритов является исследование уровня глюкозы в плевральном содержимом. Низкое ее содержание (менее 3,33 ммоль/л) характерно для туберкулеза, опухолей и парапневмонического плеврита. При других вариантах плевритов содержание глюкозы в экссудате обычно соответствует таковому в сыворотке крови. При уровне глюкозы менее 2,22 ммоль/л у больных парапневмоническим плевритом высока вероятность формирования эмпиемы плевры. При эмпиеме плевры глюкоза в плевральном содержимом отсутствует.
Интенсивность воспаления в плевральной полости коррелирует с повышением активности лактатдегидрогеназы.
Иммунологическое исследование плеврального содержимого направлено на обнаружение либо этиологически значимых агентов (антигенов) с помощью полимеразной цепной реакции, либо антител к ним (иммуноферментный анализ).
Цитологическое исследование плеврального выпота позволяет обнаружить опухолевые клетки, микроорганизмы, паразитов и в ряде случаев верифицировать диагноз.
Если с помощью вышеуказанных методов исследования не получено достаточной диагностической информации, то (особенно при подозрении на опухолевый процесс) показана торакоскопия с биопсией плевры.
Поражение плевры при туберкулезе легких
В России у молодых людей (до 30 лет) плеврит в половине всех случаев имеет туберкулезную этиологию. Чаще туберкулезный плеврит развивается на фоне ка-
Лечебное дело 3.2009——————
кой-либо клинической формы туберкулеза легких (диссеминированной, очаговой, инфильтративной) или туберкулеза внут-ригрудных лимфатических узлов, но может оказаться и единственной формой туберкулеза органов дыхания.
Различают три основных варианта туберкулезного плеврита:
• аллергический;
• перифокальный;
• туберкулез плевры.
Аллергический плеврит
Аллергический плеврит часто может быть единственным проявлением туберкулеза органов дыхания, представляя собой неспецифическую реакцию плевры (серо-зит) на первичную бациллемию. Аллергический плеврит может также сопровождать локальные формы первичного туберкулеза (бронхоаденит, первичный туберкулезный комплекс) и сочетаться с другими параспе-цифическими реакциями первичного туберкулеза: полиартритом, узловатой эритемой, конъюнктивитом. При определении природы данного плеврита большое значение имеет его сочетание с анамнестическими и объективными признаками первичного туберкулеза:
• молодой или детский возраст;
• контакт с бактериовыделителем;
• «вираж” туберкулиновых реакций;
• параспецифические реакции;
• склонность к гиперергическим реакциям на туберкулин;
• увеличение периферических лимфатических узлов нескольких групп. Особенности аллергического плеврита:
• острое начало с болями в грудной клетке, высокой температурой тела, выраженной одышкой;
• эозинофилия периферической крови и значительное увеличение СОЭ;
• экссудат серозный (на ранних стадиях может быть геморрагическим), содержит большое количество лимфоцитов, ино-
Плевриты при туберкулезе легких
гда эозинофилов; микобактерии туберкулеза (МБТ) отсутствуют;
• при торакоскопии определяется гиперемия плевральных листков за счет расширения капилляров, фибринозные наложения отсутствуют;
• быстрая положительная динамика на фоне противовоспалительной и десенсибилизирующей терапии (в том числе гормональной).
Аллергический плеврит не оставляет после разрешения каких-либо значительных изменений в плевре и имеет в целом благоприятный прогноз.
Перифокальный плеврит
Перифокальный плеврит — это поражение плевральных листков, непосредственно прилежащих к участку пораженной туберкулезом легочной ткани. Может осложнять течение первичного туберкулезного комплекса, очагового, инфильтративного, кавернозного или фиброзно-кавернозного туберкулеза легких.
Особенности перифокального плеврита:
• течение, как правило, длительное, рецидивирующее; заболевание начинается обычно с фибринозного (сухого) плеврита с характерной симптоматикой, а затем по мере прогрессирования туберкулеза переходит в экссудативный;
• наличие одной из форм туберкулезного поражения легких (диагностируется с помощью рентгенологического исследования после предварительной плевральной пункции и эвакуации экссудата);
• характер экссудата серозный с преобладанием лимфоцитов и высоким содержанием лизоцима; МБТ в экссудате, как правило, отсутствуют (целостность плевральных листков сохранена);
• при торакоскопии на висцеральной плевре, располагающейся над пораженным участком легкого, определяется гиперемия и уплотнение (отек) плевральных листков с отложением фибрина;
• обратная динамика процесса медленная, плеврит рассасывается, оставляя большое количество плевральных шварт (спаек).
Туберкулез плевры
Туберкулез плевры — это непосредственное поражение плевральных листков туберкулезным процессом, которое может быть единственным проявлением туберкулеза или сочетаться с другими его формами (чаще всего с диссеминированной). Основной путь проникновения МБТ в плевру — гематогенный (при сочетании с диссеминированным и внелегочным туберкулезом), реже — лимфогенный.
Особенности туберкулеза плевры:
• длительное течение с упорным накоплением выпота;
• характер экссудата серозный с большим количеством лимфоцитов и лизоцима, характерно наличие МБТ как при посеве экссудата, так и при микроскопии;
• при торакоскопии на плевральных листках видны множественные мелкие белесоватые очаги, возможно наличие крупных очагов с казеозным некрозом;
• обратная динамика процесса медленная, с формированием шварт, плеврогенного цирроза.
При распространенном туберкулезе плевры, распаде крупных туберкулезных очагов в плевре и блокаде механизмов резорбции экссудата может развиться гнойный туберкулезный плеврит (туберкулезная эмпиема плевры).
Особенности туберкулезной эмпиемы плевры:
• выраженный синдром интоксикации — лихорадка, резкая потливость (проливные поты по ночам), истощение;
• в периферической крови — резко выраженный лейкоцитоз, лимфопения, значительное увеличение СОЭ;
• при плевральной пункции получают гнойный экссудат, содержащий МБТ и обильную гноеродную флору;
———————Лечебное дело 3.2009
Лекции
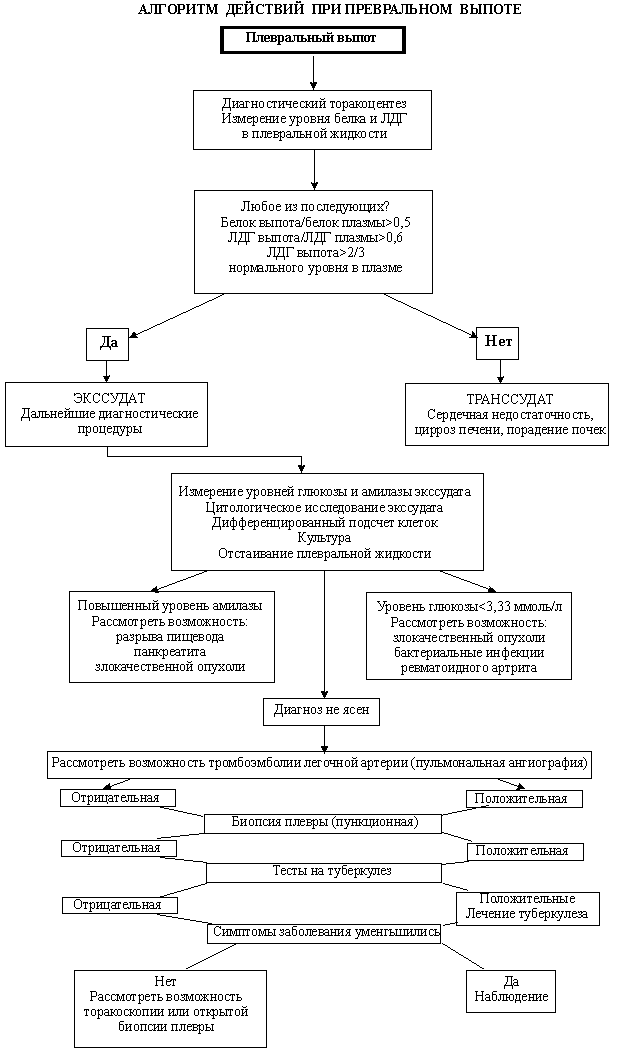
Установление факта наличия жидкости в плевральной полости
Установление характера выпота
Транссудат
Установление причины выпота
Застойная сердечная недостаточность Нефротический синдром Цирроз печени Микседема
Эмболия легочной артерии
Экссудат
Установление причины выпота
Новообразования: метастазы в плевру, мезотелиома Инфекции: туберкулез, бактериальная флора, анаэробная флора, микозы, паразиты Тромбоэмболия легочной артерии Заболевания органов пищеварения: панкреатит, опухоли поджелудочной железы, поддиафрагмальный абсцесс, перфорация пищевода Системные заболевания соединительной ткани: системная красная волчанка, ревматоидный артрит, узелковый полиартериит Аллергические заболевания: постинфарктный аллергический синдром, лекарственная аллергия Прочие состояния: гемоторакс, хилоторакс, последствия лучевой терапии, уремия, асбестоз и др.
Рис. 5. Дифференциальная диагностика плевральных выпотов.
• при торакоскопии видны обширные участки казеозного некроза на висцеральной плевре, большое количество плевральных сращений, туберкулезные бугорки на плевральных листках (при биопсии — специфические туберкулезные гранулемы с казеозным некрозом в центре).
Содержимое туберкулезной эмпиемы плевры не резорбируется на фоне противотуберкулезной терапии и поэтому всегда требует хирургического вмешательства.
Алгоритм дифференциальной диагностики плевральных выпотов
Дифференциальная диагностика проходит этапы от обнаружения плеврального выпота через его характеристику (транссудат или экссудат) к установлению этиологии. Такой подход обеспечивает возможность раннего распознавания заболевания и раннего начала лечения. Диагностичес-
кий поиск включает следующие три этапа (рис. 5):
1) установление факта наличия жидкости в плевральной полости;
2) установление характера плеврального выпота — транссудат или экссудат;
3) установление причины выпота.
Причины транссудата немногочисленны, чаще всего встречается застойная сердечная недостаточность. В результате лечения основного заболевания транссудат рассасывается.
Этиология экссудата более разнообразна (см. рис. 5). Среди инфекционных причин туберкулез составляет около 20—50%, основными бактериальными возбудителями служат пневмококки (пара- и мета-пневмонические плевриты), стафилококки (основная причина эмпием плевры), клебсиелла, синегнойная палочка, кишечная палочка и др. Следует учитывать воз-
можность грибковой флоры (аспергиллез,
Лечебное дело 3.2009
Плевриты при туберкулезе легких
кандидамикоз, бластомикоз) и паразитарных инвазий.
Плевральная пункция с аспирацией жидкости показана всем больным с выпотом. Однако приоритет в диагностике имеют эндоскопические методы (торакоскопия с биопсией плевры), при которых удается получить гораздо больше диагностической информации, чем только при аспирации, и избежать проведения повторной инвазивной процедуры.
Рекомендуемая литература
Визель А.А., Гурылева М.Э. Туберкулез. М.: ГЭОТАР-Медицина, 1999. С. 58-59.
Перельман М.И., Корякин В.А., Богадельнико-ва И.В. Фтизиатрия: Учебник. 3-е изд., пере-раб. и доп. М.: Медицина, 2004. С. 319—332.
Руководство по пульмонологии / Под ред. Н.В. Путова, Г.Б. Федосеева. 2-е изд., пере-раб. и доп. Л.: Медицина, 1984. С. 414—442.
Соколов В.А. Плевриты. Екатеринбург: Баско, 1998. 240 с.
Туберкулез: Руководство для врачей / Под ред. А.Г. Хоменко. М.: Медицина, 1996.
С. 273-282.
Шмелев Е.И. Дифференциальная диагностика плевритов // Рус. мед. журн. 1999. Т 7. № 5. С. 3-6.
Pleurisy in the Pulmonary Tuberculosis O.V. Semenova
Key words: pleurisy, pulmonary tuberculosis.
Книги Издательского холдинга «Атмосфера”
Хроническая обструктивная болезнь легких Монография / Под ред. Чучалина А.Г.
В первой монографии фундаментальной серии Российского респираторного общества обобщен накопленный мировой и отечественный опыт по всему кругу проблем, связанных с хронической обструктивной болезнью легких (ХОБЛ). Исчерпывающе представлены такие разделы, как эпидемиология, факторы риска, молекулярные основы развития заболевания, его системные эффекты, биологические маркеры, клинические проявления болезни, диагностика и дифференциальная диагностика, исследование респираторной функции и визуализация, эмфизема легких, легочная гипертензия, обострения, качество жизни, лечение, вакцинация, реабилитация и др. Впервые освещаются ранее не исследованные вопросы, касающиеся фенотипов заболевания, а также сопутствующих заболеваний, которые наиболее часто встречаются у больных ХОБЛ, в частности сочетание ХОБЛ с артериальной гипертонией, ишемической болезнью сердца, сахарным диабетом второго типа. Особого внимания заслуживают те разделы монографии, которые посвящены современным лечебным программам, изложенным с позиции медицины доказательств, а также предоперационной подготовке больных ХОБЛ, страдающих многочисленными сопутствующими заболеваниями. 568 с., ил.
Для пульмонологов, терапевтов, врачей общей практики, патофизиологов, клиницистов.
Информацию по вопросам приобретения книг можно получить на сайте www.atmosphere-ph.ru или по телефону (499) 973-14-16.
А
MVMMt ИЛИ им. I К> КІІІМІЛИ
Главная / Публикации / Плеврит /
Туберкулезный плеврит является одним из наиболее опасных последствий туберкулеза, который нередко протекает в скрытой форме. Именно поэтому лечение туберкулезного плеврита должно начинаться с терапии основного заболевания.

Во время обследования у больных туберкулезным плевритом выявляется отставание пораженной стороны грудной клетки при дыхании, небольшое притупление перкуторного тона. Однако основным диагностическим признаком является шум трения плевры, который усиливается при надавливании стетоскопом и не исчезает после кашля.
При рентгенологическом исследовании выявляется ограничение подвижности диафрагмы, ее контуры становятся неровными, понижается прозрачность пораженных отделов легких.
Наиболее распространенной формой плевритов туберкулезной этиологии является экссудативный плеврит.
Начинается он постепенно с общего недомогания, слабости, периодических болей в груди, изредка с кашлем, субфебрильной температурой. Затем температура повышается, боль в груди усиливается, появляется одышка. По мере накопления экссудата одышка нарастает за счет коллапса легкого и давления на органы средостения.
Также наблюдается туберкулезное поражение плевры с образованием гнойного экссудата.
Чтобы откачать жидкость, проводится пункция. Она также может выполняться и с диагностической целью.
В этом случае образец отобранной жидкости отправляется на анализ с целью определить причины заболевания.
Эффективность лечения туберкулезного плеврита повышается при применении кортикостероидных гормонов в начальной фазе заболевания.
В период рассасывания плеврита назначаются лечение электрофорезом с препаратами кальция и дыхательная гимнастика.
При наличии гнойного выпота необходимы систематические и частые эвакуации гноя с промыванием плевральной полости и введением антибиотиков в полость плевры.
При отсутствии эффекта от терапевтических методов, особенно при наличии бронхиального свища, как правило, проводится хирургическое лечение.
Оно включает в себя закрытый и открытый оперативные методы.
Задача методов – предотвратить развитие инфекции путем удаления гноя и создать благоприятные условия для восстановления тканей.
Консервативное и хирургическое лечение плеврита также проводится в пульмонологическом отделении клинической больницы №57.
- Терапевтическое отделение
- Пульмонологическое отделение для больных муковисцидозом
- 1-е пульмонологическое отделение