Внутридермальные невусы
Невус – доброкачественное кожное новообразование, состоящее из пигментированных клеток. Может быть врожденным либо появляться в течение жизни. Выглядит как пятно или выпуклая горошина. Цвет варьируется от телесного до темно-коричневого. При воздействии ультрафиолета и других неблагоприятных условий может перерождаться в злокачественную опухоль.
Если говорить простым языком, невус – это родинка. Такие образования есть у каждого человека и зачастую никак себя не проявляют. Но иногда их нужно удалять – если они портят внешность, либо есть риск перерождения в рак.
В клинике Биляка легко и безболезненно удаляют любые кожные новообразования. Наши доктора подбирают метод удаления индивидуально для каждого пациента. Они убирают родинку, не оставляя на коже следов.
Содержание
Причины появления
Невус кожи может быть врожденным и приобретенным. Первые закладываются в процессе внутриутробного развития. Нарушается процесс миграции пигментных клеток, в итоге они скапливаются в коже. Ребенок может родиться уже с невусами, либо же они проявляются в первые месяцы жизни. Обычно врожденные родинки передаются по наследству – если у родителей их много, то и у ребенка тоже будут.
Приобретенный невус на коже появляется при:
- Гормональных сдвигах – во время полового созревания, беременности, возрастной перестройки организма. Эндокринные патологии могут вызывать активный рост родинок, изменение их формы.
- Воздействии ультрафиолета – у людей, которые любят загорать на солнце или в солярии, возникает инсоляция кожи, из-за чего активно вырабатывается меланин. Это провоцирует образование родинок.
- Рентгеновском и радиационном излучении – под влиянием активных частиц пигментированные клетки перемещаются к эпидермису, образуя дермальный невус.
- Частых кожных инфекциях – сыпь, раздражение, прыщи вызывают воспалительные изменения в тканях.
Классификация невусов
Новообразования данного типа классифицируют по нескольким параметрам. По локализации:
- Интрадермальный невус – это скопление пигментных клеток, сформированное в глубоких слоях дермы. Такой тип встречается наиболее часто. Он возвышается над кожей и по форме напоминает купол, иногда имеет сверху волосяной покров. Может располагаться как на широком основании, так и на ножке. Этот вид новообразований также называется внутридермальный невус. Обычно он доброкачественный, но легко может травмироваться. Из-за этого возможно перерождение в раковую опухоль.
- Эпидермальный невус – скопление клеток в верхнем кожном слое (эпидермисе). Эти образования чаще всего плоские, но могут немного возвышаться над поверхностью кожи. Как правило, опасности они не представляют.
- Смешанный – пигментные клетки скапливаются на границе дермы и эпидермиса. Чаще всего это плоские коричневые пятна, не возвышающиеся над кожей.
По размерам:
- мелкие – до 1,5 мм в диаметре;
- средние – диаметром 1,5-10 мм;
- крупные – свыше 10 мм;
- гигантские – занимают обширный участок тела.
Симптомы
Распознать родинки можно по внешнему виду. Он отличается зависимо от ее типа. Например, интрадермальный невус обычно имеет форму горошины, возвышающейся над кожным покровом. Он может врастать в кожу, либо располагаться на ножке. Цвет варьируется от телесного до черного.
Линейный эпидермальный невус выглядит как точка или пятно, цвет колеблется от коричневого до черного. Обычно он находится на одном уровне с кожным покровом, но иногда может над ним возвышаться.
Обычно эти новообразования не доставляют дискомфорта и не проявляют никакой симптоматики, кроме визуальной. Но иногда их можно случайно травмировать, натереть одеждой, повредить острыми предметами. В этом случае они могут болеть и кровоточить, мешать человеку.
Чаще всего встречается невус на голове, шее и других открытых участках тела. Нередко они образуются на спине, груди и конечностях. Также могут локализоваться на слизистых оболочках.
Возможные осложнения
В большинстве случаев эти кожные образования безобидны. Но под влиянием солнечных лучей они могут перерождаться в злокачественную опухоль – меланому. Наиболее всего этому риску подвержен внутридермальный меланоцитарный невус.
Диагностика
Чтобы понять, насколько опасно образование, нужно обратиться к дерматологу. Он проведет дерматоскопию – осмотр специальным прибором с многократным увеличением. При этом оценивается цвет, равномерность краев, форма, размер. На основании этих данных врач высчитывает дерматологический индекс опухоли.
Проходить такое обследование рекомендуется каждый год. Это позволяет изучить их в динамике. Доктор составляет карту родинок и отмечает, есть ли изменения формы, размера, цвета.
Если на поверхности родинки есть трещины и кровоточивость, берется мазок. Его отправляют на гистологическое исследование и тщательно осматривают с помощью микроскопа. Это позволяет понять, есть ли перерождение в злокачественный процесс.
Лечение
Чаще всего эпидермальный и внутридермальный невус кожи не нуждается в лечении. Если он не беспокоит человека, его лучше не трогать. Некоторое люди сами хотят их убрать по косметическим показаниям. Но с этим нужно быть аккуратнее. Перед удалением стоит проконсультироваться с врачом.
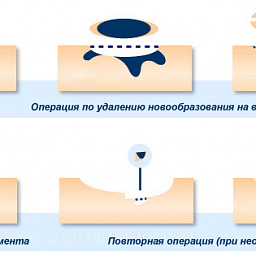
Сегодня используются щадящие косметические методы, позволяющие убрать невус без боли и следа. К ним относят криотерапию, лазерную деструкцию, электрокоагуляцию. Но самым надежным до сих пор остается хирургическое иссечение. Оно позволяет безопасно убрать внутридермальный пигментный невус без риска злокачественного процесса. Также к этому методу прибегают, если есть подозрение меланомы.
Особенности лечения в клинике
Хирурги клиники Биляка применяют щадящие методы иссечения кожных новообразований. Это позволяет провести операцию максимально аккуратно, не оставив следа. Прежде чем назначить вам лечение, наши доктора проведут тщательное обследование. Это поможет понять, можно ли вам удалять невус, или лучше его не трогать. Если обнаружится риск перерождения в рак, хирурги удалят внутридермальный невус кожи, а затем отправят удаленные ткани на гистологию.
Чтобы проконсультироваться по поводу подозрительной родинки, запишитесь на прием прямо сейчас!
5.2 Гистогенез невусов
Как уже было отмечено, патогномоничным признаком невусов является наличие в них так называемых невусных клеток (невоцитов), которые могут находится как в эпидермисе, так и в дерме (Allen, Spitz, 1953). Эти клетки могут содержать пигмент меланин и, возможно, способны его синтезировать. Признается существование и клинически беспигментных невусов. Кроме того, морфологами выделяется так называемый невус сальных желез, который на самом деле не содержит невусных клеток. Очевидно поэтому в современной научной литературе большое распространение получил термин не пигментный, а «невоклеточный невус” (Скоморовская и др., 1968; Горделадзе, 1969а, 19736; Архангельская, 1974; Топало, 1985; Potenza et al., 1992; Wanet. 1993).
He претендуя в настоящей монографии на оценку правомерности термина «невоклеточный невус”, мы согласны с мнением Элдера и Мёрфи (Elder, Murphy, 1990) о том, что меланоцитарные невусы — это пролиферирующие скопления меланоцитов, причем поврежденные меланоциты, которые составляют меланоцитарный невус, уже называются невусными клетками. Существует много терминов, но с точки зрения этих авторов, все они являются синонимами, а именно: «меланоцитарный невус”, «невоклеточный невус”, «невоцитарный невус”. Невусные клетки могут также называться невомеланоцитами, или меланоцитами невуса. Не случайно Родес с соавт. (Rhodes et al., 1985) использует термин «невомеланоцитарный невус”, а Шмёкель с соавт. (Schmoeckel et al., 1985) — «меланоцитарно-невоцитарный невус”.
В настоящее время морфологически определяет 10 разновидностей невусов, часть из которых может малигнизироваться и переходить в меланому кожи. Современные воззрения на гистогенез невусных клеток состоят в следующем: по мнению Массона (Masson, 1926), невоклеточный невус развивается из двух источников — меланоцитов эпидермиса, проникающих в кожу (дерму) и составляющих верхнюю часть невуса, и шванновских клеток кожных нервов, формирующих глубокие интрадермальные отделы невуса.
С точки зрения некоторых авторов (Unna, 1893 (цит. по: Топало, 1985); Allen, Spitz, 1953; Горделадзе, 1973б), шванновские клетки не участвуют в образовании невуса. Последний, по мнению этих авторов, развивается только из меланоцитов эпидермиса с последующей миграцией их в дерму и формированием интрадермальных структур невуса.
Существует предположение о том, что меланоциты и невоциты (невусные клетки) имеют различный онтогенез. Согласно Мишима (Mishima, 1965, 1967), в невральном гребешке, наряду с меланобластами, имеются и предшественники невусных клеток, так называемые невобласты, которые также в процессе эмбрионального развития мигрируют в кожу. С этой точки зрения меланоциты не связаны с невусными клетками и не являются их предшественниками. Однако к настоящему моменту получено достаточно много данных о возникновении невусных клеток из меланоцитов эпидермиса. Так, В. М. Топало (1985) наблюдала значительное увеличение количества меланоцитов в невусах. Морфогистохимические исследования невусов, проведенные К. П. Ганиной с соавт. (1985), Ганиной и JL А. Налескиной (1991), позволяют считать, что меланоциты — предшественники невусных клеток.
По Аллену, Спитц (AUen, Spitz, 1953) и А. С. Горделадзе (19736) начальным этапом в развитии любой формы невуса является эпидермальная пролиферация меланоцитов (пограничная активность). После проникновения пролиферирующих меланоцитов в дерму происходит дальнейшее развитие невуса в результате их дифференцировки, что, по мнению Горделадзе (1973б), происходит в нескольких направлениях и имеет две тенденции развития — пролиферацию и фиброзирование. Различают следующие дифференцировки: солидную, с образованием типичных альвеол светлых невусных клеток; круглоклеточную, с диффузным расположением темных лимфоцитоподобных клеток; невроидную, с образованием структур, имитирующих нервную ткань; липидоклеточную, с постоянным содержанием липидов в невусных клетках; баллонноклеточную, с образованием пузырькововидных, буллёзных крупных клеток.
При дальнейшем развитии в невусе возникает фиброз, происходит последовательное развитие эластических волокон и нередко атрофия невусных клеток. Таким образом пограничный невус переходит в интрадермальный, однако на этом этапе не всегда заканчивается его развитие. В интрадермальных невусах со временем может вновь возникнуть пограничная активность меланоцитов в эпидермисе и «старый” интрадермальный невус превращается в сложный.
Исследованиями Элдера с соавт. (Elder et al., 1981) установлено, что невусные клетки отличаются от нормальных меланоцитов следующими четырьмя главными признаками.
- Потеря нормальных дендритных отростков, более компактные размеры, округлые контуры. Данное явление названо авторами невусноклеточной трансформацией.
- Потеря нормальной контактной связи между собой. Невусные клетки лежат, прилегая друг к другу, часто образуя небольшие «гнезда”.
- Тенденция сохранять пигмент в их цитоплазме.
- Тенденция мигрировать из базального слоя эпидермиса в папиллярный слой дермы.
Таким образом, современные воззрения на гистогенез невусов позволяют утверждать, что предшественниками невусных клеток являются меланоциты эпидермиса.
- Фото
- Отзывы
- Вакансии
- Лицензии
- Страховые партнеры
- Контролирующие организации
- График приема граждан по личным обращениям
- Что надо знать о коронавирусной инфекции?
- Правила для пациентов
- Важно! Посещение клиники во время самоизоляции.
- Онлайн консультация врача
- Корпоративным клиентам
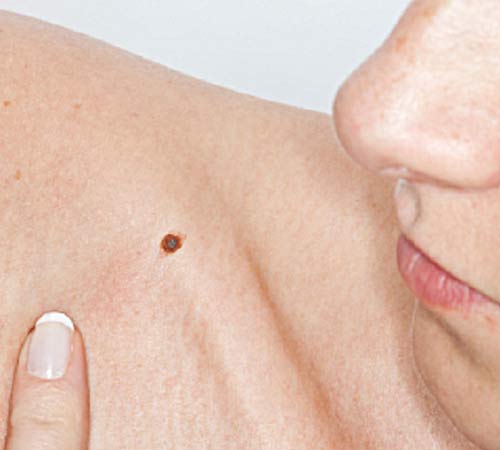
Диспластический невус – это одна из разновидностей плоских пигментных образований кожи, которые чаще называют родинками.
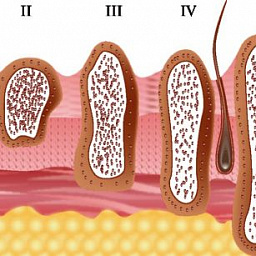
Пациенты, да и многие врачи, ошибочно считают, что все плоские пигментные образования являются доброкачественными и не обращают на них внимания. Однако известно, что диспластические невусы способны трансформироваться в меланому. Процесс трансформации происходит постепенно, по мере развития лентигинозной меланоцитарной дисплазии (ЛМД) от 1-ой до 3-ей степени.
Этот тип образований заслуживает самого пристального внимания среди всех видов, так как очень высокий риск их малигнизации с переходом в самую злокачественную опухоль — меланому. Сам термин диспластический означает, что это такой невус, который не похож по внешним и внутренним признакам на типичные родинки. Диспластический невус, который встречается у 5%-9% белого населения, в последнее время привлекает внимание исследователей, так как может являться предшественником поверхностно-распространяющейся меланомы: его обнаруживают практически у всех больных с наследственной меланомой и у 30 – 50% больных со спорадической меланомой. Диспластический невус может возникнуть на неизмененной коже или быть компонентом сложного невоклеточного невуса.
Клинически диспластический невус имеет сходство с пограничным невусом, но имеются и отличия. Так диспластический невус представляет собой пятно неправильной формы, в то время как пограничный имеет правильную форму – круглую или овальную. Окраска диспластического невуса чаще бывает неоднородная, с участками темного пигмента, в то время как для пограничного невуса характерна однородная окраска, цвет обоих невусов варьируется от светло-коричневого до темно-коричневого. Нередко в центре диспластического невуса отмечается точечное образование, напоминающее мишень. При сочетании диспластического и смешанного невуса имеется картина «яичницы-глазуньи» с приподнятым желтком в центре.
В наших наблюдениях диспластические невусы обнаруживались у 5% – 10% пациентов, которые обращались к хирургу или онкологу по поводу различных заболеваний. У одних невусы были единичными – от 3х до 10 образований, у других – множественными – от 50 до 100 и более. Наблюдая больных с множественными диспластическими невусами, мы выделили 2 типа этих образований.
При первом типе – этих пациентов было меньше – диспластические невусы появлялись в детском и подростковом возрасте, часто были наследственными, но о меланоме у родственников эти пациенты не сообщали. Носители невусов были, как правило, белокожие, плохо загорающие лица, со светлыми или рыжими волосами и светлыми глазами. Диспластические невусы этого типа были крупные – 0,5 – 1,0 см в диаметре, располагались на открытых и закрытых участках тела (ягодицы, низ живота), часто сочетались с папилломатозными невусами. Цвет невусов у одного и того же пациента мог варьироваться от розового до темно-коричневого, иногда наблюдалась пестрая окраска: темные участки на розовом или светло-коричневом фоне. Подобная картина невусов была описана, как «диспластический невусный синдром». После периода полового созревания новые невусы в этой группе пациентов не появлялись. Этот факт можно связать с тем, что белокожие люди ограничивали свое пребывание на солнце, так как быстро обгорали, а также были информированы о возможном появлении новых «родинок» в результате воздействия ультрафиолетового излучения.
При втором типе диспластические невусы в подростковом возрасте были редкими, большинство невусов появились во взрослой жизни и были связаны с частым и длительным пребыванием на солнце во время отдыха в южных широтах. Диспластические невусы этого типа были мелкие – от 0,1 до 0,4 см в диаметре, правильной округлой формы, однородной окраски, сочетались с множественными веснушками у молодых пациентов и пигментными пятнами типа «меланоза Дюбрея» у пожилых. У белокожих пациентов с фототипом кожи 1 – 2 невусы были светло-коричневого цвета, у других — коричневого или темно-коричневого цвета. Плотность невусов была выше на открытых солнцу участках тела: лицо, предплечья, наружная поверхность плеч, верхняя половина спины и грудной стенки (по типу «широкого декольте»). Все это указывает на некоторое сходство диспластических невусов второго типа с меланозом Дюбрея, который представляет собой пролиферацию меланоцитов базального слоя эпидермиса у лиц с фототипом кожи 1 – 2 под влиянием многократных солнечных ожогов.
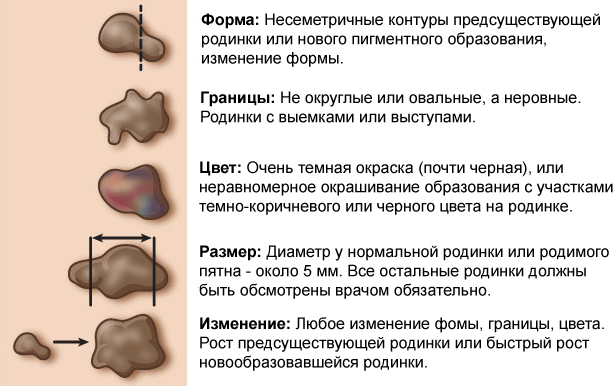
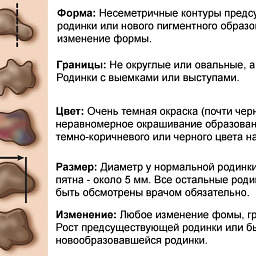
Согласно нашим наблюдениям, наиболее важным признаком прогрессирования диспластического невуса является:
- Возникновение пигментного образования на неизмененной коже и дальнейший его рост на протяжении нескольких месяцев или лет у лиц старше 18 лет, т.е. во взрослой жизни.
- Изменения в последние 3-5 лет длительно существующего невуса могут свидетельствовать о прогрессировании диспластического невуса, который сочетается с пограничным или смешанным невусом.
- Важным признаком прогрессирующего диспластического невуса является очень темная окраска (почти черная), или неравномерное окрашивание образования с участками темно-коричневого или черного цвета.
- Неправильная форма невуса может быть мало заметна при небольших размерах прогрессирующего диспластического невуса, в то же время она может наблюдаться и в длительно существующем невоклеточном невусе — пограничном или смешанном.
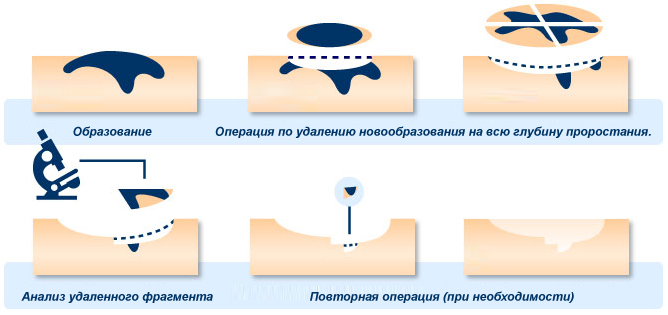
Иссечение диспластического невуса
Иссечение невуса (эксцизионную биопсию) следует производить под местной анестезией, отступя от видимых границ 0,4 – 1,0 см, с подкожной клетчаткой. Гистологическое исследование удаленного невуса должен проводить патоморфолог, имеющий опыт исследования меланоцитарных образований. Прогрессирующие диспластические невусы требуют иссечения в целях профилактики, а также ранней диагностики меланомы кожи. При выявлении меланомы вопрос о необходимости повторной операции – иссечение послеоперационного рубца – решается в зависимости от толщины опухоли, определяемой при гистологическом исследовании. По данным зарубежных авторов, а также по рекомендациям ВОЗ, адекватное отступление от границ образования при меланоме in-situ является 0,2 – 0,5 см, при инвазивной меланоме толщиной менее 1,5 мм – 1,0 см.
При удалениях, проведенных в отделении хирургии с июня 2009 по апрель 2014 г., из всех удаленных пигментных образований клинический диагноз «диспластический невус» был подтвержден морфологически в 76% случаях, т.е. в этих образованиях при гистологическом исследовании найдены структуры лентигинозной меланоцитарной дисплазии (ЛМД). В 2,4% случаев выявлена меланома, развившаяся на фоне ЛМД, в остальных случаях подтверждены другие типы невусов (внутридермальный, смешанный невус, невус сальных желез). В наших клинических случаях повторная операция пациентам с выявленной меланомой не потребовалась.
Зарубежные авторы рекомендуют удалять диспластические невусы 0,6 см и более, по данным наших исследований – удалению подлежат также невусы меньших размеров – 0,4 – 0,5 см в диаметре. В нашей практике меланома в одном случае имела размеры 0,5 х 0,4 см, в другом – 0,5 см.
На фото 1 и 2 представлены диспластические невусы с признаками прогрессирования.
На фото 1 представлен невус ягодичной области размером 0,5 х 0,4 см у пациентки 29 лет с фототипом кожи 1. Невус, со слов пациентки, появился 7 месяцев назад в виде точечного образования, которое постепенно увеличивалось (признак прогрессирования). Никаких других пигментных невусов или веснушек на теле не обнаружено. Гистологическое исследование — лентигинозный пигментный невус с тяжелой (3-ей степени) меланоцитарной лентигинозной дисплазией.
На фото 2 представлен невус грудной стенки у пациентки 27 лет, размером 0,3 см в диаметре, круглой формы, который потемнел после пребывания на юге (признак прогрессирования). Гистологическое исследование – смешанный диспластический пигментный невус с тяжелой (3-ей степени) меланоцитарной лентигинозной дисплазией.
При отказе пациента от операции или при отсутствии явных признаков прогрессирования диспластического невуса следует проводить повторный осмотр невуса у врача через 6 месяцев. При наличии изменений невуса за истекший срок – рекомендуется операция, при отсутствии – дальнейшее наблюдение через 6 месяцев.
Пациентам с диспластическими невусами необходимо:
- избегать длительного пребывания под прямыми солнечными лучами,
- защищать кожу одеждой,
- применять солнцезащитные кремы.
 Услуги и цены Прием врача-дерматовенеролога лечебно-диагностический, перв., амбулаторный 1 800 руб. Прием врача-дерматовенеролога лечебно-диагностический, повт., амбулаторный 1 500 руб. Прием врача-онколога лечебно-диагностический, первичный, амбулаторный 1 800 руб. Прием врача-онколога лечебно-диагностический, повторный, амбулаторный 1 500 руб. Прием врача-хирурга л-д, перв, амб 1 800 руб. Прием врача-хирурга, к.м.н., первичный, амбулаторный 2 000 руб. Гистологическое исследование биопсийного материала кожи 1 650 руб. Удаление доброкачественного образования диаметром до 5 мм с помощью молекулярно-резонансного хирургического аппарата VESALIUS LX 80 (с анестезией и повязкой) 2 265 руб. Удаление доброкачественного образования диаметром более 5 мм с помощью молекулярно-резонансного хирургического аппарата VESALIUS LX 80 (с анестезией и повязкой) 2 970 руб.
Услуги и цены Прием врача-дерматовенеролога лечебно-диагностический, перв., амбулаторный 1 800 руб. Прием врача-дерматовенеролога лечебно-диагностический, повт., амбулаторный 1 500 руб. Прием врача-онколога лечебно-диагностический, первичный, амбулаторный 1 800 руб. Прием врача-онколога лечебно-диагностический, повторный, амбулаторный 1 500 руб. Прием врача-хирурга л-д, перв, амб 1 800 руб. Прием врача-хирурга, к.м.н., первичный, амбулаторный 2 000 руб. Гистологическое исследование биопсийного материала кожи 1 650 руб. Удаление доброкачественного образования диаметром до 5 мм с помощью молекулярно-резонансного хирургического аппарата VESALIUS LX 80 (с анестезией и повязкой) 2 265 руб. Удаление доброкачественного образования диаметром более 5 мм с помощью молекулярно-резонансного хирургического аппарата VESALIUS LX 80 (с анестезией и повязкой) 2 970 руб. Исаева Галина Ивановна Врач-онколог (маммолог) Опыт работы: 44 года
Исаева Галина Ивановна Врач-онколог (маммолог) Опыт работы: 44 года Романова Ольга Александровна Врач-онколог (маммолог) Опыт работы: 61 лет Артемьева Надежда Георгиевна Заведующая отделением, врач-хирург Врач высшей категории Опыт работы: 42 года
Романова Ольга Александровна Врач-онколог (маммолог) Опыт работы: 61 лет Артемьева Надежда Георгиевна Заведующая отделением, врач-хирург Врач высшей категории Опыт работы: 42 года
