Утолщение слизистой
Одним из наиболее распространенных заболеваний ЛОР-органов является острый верхнечелюстной синусит. В статье приведена оптимальная тактика лечения пациентов с рецидивирующим верхнечелюстным синуситом, причина которого остеома гайморовой пазухи, на конкретном примере.
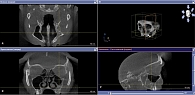 Рис. 1. 3D-КТ околоносовых пазух в трех проекциях (остеома левой верхнечелюстной пазухи)
Рис. 1. 3D-КТ околоносовых пазух в трех проекциях (остеома левой верхнечелюстной пазухи)  Рис. 2. 3D-КТ околоносовых пазух в трех проекциях на седьмой день после операции
Рис. 2. 3D-КТ околоносовых пазух в трех проекциях на седьмой день после операции
Введение
Острый верхнечелюстной синусит – одно из наиболее распространенных заболеваний ЛОР-органов. Его причинами являются различные вирусные агенты (аденовирус, риновирус), микробные колонии стрептококков, стафилококков, клебсиелл, а также грибы . Патогенетический механизм развития воспаления хорошо изучен. Помимо нетипичного строения выводных протоков параназальных синусов могут быть и другие анатомические изменения, например наличие костных перегородок в пазухах. Расположенные рядом очаги хронической инфекции (пораженные кариозным процессом зубы, прилегающие к дну верхнечелюстного синуса) также способны инициировать развитие экссудативного воспаления . Определенную роль могут играть дис- и метапластические процессы, не только связанные с формированием синусита, но и способствующие его переходу в рецидивирующую хроническую форму. К таковым, в частности, относятся фиброзная дисплазия и остеома.
Остеома – доброкачественная костная опухоль, распространенность которой составляет 6,4% от общего числа ЛОР-заболеваний. В верхнечелюстных пазухах ее обнаруживают редко – в 3–5% случаев . Обычно заболевание протекает бессимптомно. Проявляется, как правило, болевым синдромом, поражением окружающих органов и тканей, а также различными воспалительными процессами. Опухоль может стать причиной формирования синуситов в случае расположения вблизи естественного соустья с пазухой или в полости синуса, а также способствовать поддержанию воспалительной реакции в случае расположения в пазухе, поскольку будет восприниматься как инородное тело (грибковые тела, разнообразный стоматологический материал (штифты, имплантаты и т.д.)) .
Для диагностики патологического процесса носа и околоносовых пазух целесообразно использовать компьютерную томографию (КТ). Она позволяет не только верифицировать наличие остеомы, но и определить ее локализацию, границы, оценить отношение с прилежащими структурами и степень повреждения соседних органов и тканей . Это в свою очередь способствует адекватному выбору и планированию тактики хирургического вмешательства.
КТ также позволяет оценить плотность остеомы. Анализ томографического изображения проводится с расчетом условных единиц Хаунсфилда (HU). При показателях от +230 до +1200 HU остеома имеет плотность костной ткани, от +150 до +230 HU – хрящевой . Благодаря такому анализу можно предположить строение остеомы: компактное, губчатое или смешанное.
КТ позволяет визуализировать степень повреждения прилежащих мягкотканных и костных структур и их вовлеченность в патологический процесс. Анализ данных КТ-исследования позволяет выявить такие изменения органов и тканей, как деформация, дислокация и миолипокомпрессия. Миолипокомпрессия – истончение и смещение мягкотканных структур вследствие неукротимого роста остеомы. Кроме того, между опухолью и поврежденными тканями формируется прослойка жировой ткани . Необходимо отметить, что при своевременном и адекватном оперативном лечении миолипокомпрессия обратима.
При проведении КТ можно оценить состояние околоносовых пазух – наличие воспалительного процесса (нередко при рецидивирующих верхнечелюстных синуситах реактивные изменения распространяются на решетчатый лабиринт), полипозных изменений, обнаружить особенности их анатомического развития – аплазию, костные перегородки, многоячеистость.
С помощью КТ-исследования определяются границы костного новообразования. Оно может выходить за пределы пазухи – в верхнюю челюсть, полость черепа, глазницу, а также кнаружи. Проведение тщательного анализа границ остеомы – необходимый этап предоперационной подготовки. В тех случаях, когда опухоль распространяется за пределы пазухи, необходимо подготовить материалы для пластической реконструкции сформировавшихся дефектов.
Для проведения максимально достоверной оценки состояния полости носа и околоносовых пазух создан трехмерный компьютерный томограф Galileos со специальной операционной программой Galaxis. Полученное с его помощью цифровое трехмерное изображение позволяет проанализировать структуру, форму, локализацию патологического процесса, спланировать ход оперативного вмешательства и оценить эффективность его выполнения с подробным рассмотрением исследуемой области в аксиальной, фронтальной и сагиттальной проекциях . Органо-ориентированная программа Galaxis дает возможность рассмотреть полученное рентгеновское изображение послойно по трем перечисленным выше осям.
При таком исследовании пациенты подвергаются минимальной лучевой нагрузке – 34 мкЗв. При стандартной спиральной КТ ее доза достигает 400 мкЗв.
Наличие остеомы в полости верхнечелюстной пазухи меняет тактику лечения пациентов с синуситом. Это связано с тем, что местная и системная противовоспалительная и антибактериальная терапия не приносит ожидаемого положительного эффекта. Для купирования воспалительного процесса необходимо хирургическое вмешательство.
Эндоскопическое эндоназальное удаление остеомы верхнечелюстной пазухи в настоящее время считается наименее травматичным и наиболее рациональным хирургическим подходом . Как правило, опухоль располагается в области дна верхнечелюстного синуса. Ее удаление проводится под местной инфильтрационной анестезией: в области нижнего носового хода создают искусственное соустье. Далее при помощи ринохирургического инструментария (долото, костная ложка, щипцы Блексли и т.д.) остеому мобилизируют, смещают в полость носа и удаляют. Если слизистая оболочка пазухи содержит минимальные признаки воспаления, в просвете пазухи не обнаруживают патологического содержимого, созданное искусственное соустье закрывают. Если же определяются выраженные реактивные изменения, а также слизистый или слизисто-гнойный контент, созданное соустье несколько расширяют и не закрывают. Это необходимо для того, чтобы в послеоперационном периоде в полость пазухи вводить различные антисептические и антибактериальные средства для купирования воспаления.
Несмотря на споры о нецелесообразности сохранения искусственного соустья, в наших исследованиях отрицательный результат не был получен ни у одного пациента . Наличие стойкого соустья в нижнем носовом ходе в течение продолжительного времени не привело к рецидиву заболевания.
Так, с декабря 2014 г. по июнь 2015 г. в клинике оториноларингологии Первого Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова (ПСПбГМУ им. акад. И.П. Павлова) прооперировано четыре пациента с диагнозом «остеома верхнечелюстной пазухи» – три женщины и один мужчина. Возраст – от 26 до 60 лет. В трех случаях вмешательство проведено по поводу рецидивирующего гайморита, в одном – перед планируемым синус-лифтингом.
Клинический случай
В декабре 2014 г. в клинику оториноларингологии ПСПбГМУ им. акад. И.П. Павлова обратилась женщина 39 лет с жалобами на заложенность носа, затрудненное носовое дыхание (преимущественно с левой стороны), дискомфорт в проекции левой верхнечелюстной пазухи.
Из анамнеза известно, что в течение полутора лет пациентка страдает рецидивирующим левосторонним верхнечелюстным синуситом. Лечение включало местную терапию (деконгестанты (тетризолин, ксилометазолин, оксиметазолин), топические глюкокортикостероиды (будесонид, беклометазон), антибиотики (фрамицетин, неомицин, полимиксин В)), системную антибактериальную терапию (пенициллины, цефалоспорины, респираторные фторхинолоны), антигистаминные препараты (цетиризин, лоратадин), муколитические средства (секретолитики растительного происхождения, карбоцистеин). Кроме того, пациентке многократно выполняли пункцию левой верхнечелюстной пазухи. Характер жидкости, полученной при промывании, был различен: от прозрачного слизистого содержимого до мутного гнойного. По окончании процедуры в пазуху вводили антибактериальный раствор.
После констатации упорного рецидивирующего течения воспалительного процесса в проекции левого верхнечелюстного синуса предложена противогрибковая терапия (итраконазол), которая также не была результативной.
Проведена 3D-КТ околоносовых пазух в режиме Sirona: в проекции левой верхнечелюстной пазухи обнаружено округлое костной плотности образование размером 4,92 × 11,65 мм с перифокальной гиперпластической реакцией слизистой оболочки (рис. 1).
С учетом длительности заболевания, наличия болевого синдрома и остеомы верхнечелюстной пазухи пациентке рекомендовано хирургическое лечение в объеме эндоскопического эндоназального удаления. В условиях местной инфильтрационной анестезии раствором артикаина 1:100000 – 2 мл в нижнем носовом ходе было создано искусственное соустье с верхнечелюстной пазухой. В области дна пазухи визуализировалась округлая белесая плотная масса – остеома, в просвете пазухи – около 3 мл слизисто-гнойного содержимого, которое было эвакуировано аспиратором. Костное новообразование при помощи костной ложки отделено от основания и мобилизовано в полость пазухи, далее при помощи аспиратора смещено в нижний носовой ход и удалено трансназально. При ревизии верхнечелюстного синуса определялась выраженная гиперемия и отек его слизистой оболочки. Интраоперационно пазуха была обработана 0,9%-ным физиологическим раствором хлорида натрия, после чего введено 5 мл бензилдиметила аммоний хлорид моногидрата. Помимо антибактериального препарат оказывает фунгицидное действие. В нижний носовой ход слева был установлен гемостатический тампон. Из-за наличия в пазухе слизисто-гнойного контента и выраженной воспалительной реакции слизистой оболочки назначена системная антибактериальная терапия – пролонгированная форма кларитромицина (500 мг в сутки однократно на семь дней).
В день операции отмечено улучшение общего состояния.
В первые сутки после операции удалены тампоны из полости носа. Произведены туалет носовой полости и орошение носоглотки антисептическим раствором (бензилдиметила аммоний хлорид моногидрат, метронидазол, эпинефрин). Сделаны промывания верхнечелюстной пазухи через искусственное соустье. При первом промывании получено небольшое количество слизисто-геморрагического отделяемого (около 2 мл). При последующих промываниях патологического отделяемого получено не было.
Жалобы пациентки купированы в первые сутки после операции, на третьи сутки ее перевели на амбулаторное лечение.
Через семь дней после операции выполнена контрольная 3D-КТ околоносовых пазух в режиме Sirona в трех проекциях (фронтальной, сагиттальной и аксиальной). На полученных изображениях в проекции левой верхнечелюстной пазухи определялся небольшой пристеночный отек слизистой оболочки, признаков опухолевой ткани не обнаружено (рис. 2).
В послеоперационном периоде для более эффективного восстановления слизистой оболочки рекомендованы топические глюкокортикостероиды (мометазона фуроат) по две назальные ингаляции два раза в день в течение одного месяца.
Заключение
Пациентам с остеомой верхнечелюстной пазухи и рецидивирующими гайморитами рекомендуется хирургическое лечение в сочетании с фармакотерапией, применение которой необходимо как во время операции, так и после нее. Такой подход способствует санации верхнечелюстного синуса в максимально короткие сроки. Кроме того, эндоскопический эндоназальный доступ позволяет значительно сократить сроки стационарного лечения в отличие от классической радикальной операции на гайморовой пазухе. Сроки реконвалесценции также сокращаются. Состояние пациента при таком вмешательстве улучшается уже в день удаления остеомы из проекции синуса.
Тактика ведения пациентов с впервые выявленной остеомой верхнечелюстной пазухи зависит от размера новообразования. Если остеома менее 10 мм, расположена не в области естественного соустья, такого больного можно просто наблюдать. Контрольную КТ следует выполнить через шесть месяцев, желательно на том же аппарате. В случае увеличения размера остеомы показано хирургическое вмешательство.
Еще одна категория больных, которым требуется оперативное лечение без клинических проявлений остеомы, – те, кому планируется проведение синус-лифтинга перед установлением имплантатов в верхнюю челюсть.
Воспаление каждой из околоносовых пазух называют по ее анатомическому названию (этмоидит, фронтит, сфеноидит). Лишь одна из форм заболевания названа по имени автора, ее описавшего, т. е. гайморит вместо «воспаление верхнечелюстной пазухи».
Воспаления в околоносовых пазухах практически имеют одинаковый этиопатогенетический механизм, а различия заключаются лишь в их анатомическом расположении. Общим анатомическим образованием для всех околоносовых пазух является орбита. В то же время при воспалении лобной пазухи велика опасность поражения мозговых оболочек и мозга, расположенных непосредственно у внутренней стенки этой пазухи. При воспалении же основной пазухи страдают в первую очередь находящиеся в анатомической близости зрительные нервы, а при воспалении клеток решетчатого лабиринта (этмоидит) раньше всего начинается воспаление тканей орбиты.
Анатомически верхнечелюстная пазуха граничит с глазницей, клетками решетчатой кости и крылонебной ямкой, где имеются скопления нервной ткани в виде крылонебного узла и ветви тройничного нерва. Следовательно, если речь идет о распространении воспаления, оказываются затронуты эти структуры с характерной неврологической симптоматикой. Микробный фактор имеет главенствующее значение в генезе воспаления верхнечелюстной пазухи. В большинстве случаев выявляются микробные ассоциации. В эти ассоциации помимо традиционных аэробных стафилококков и стрептококков входят и различные анаэробы, грибы и даже простейшие. Кроме них заметную роль играют также вирусы.
Имеются указания на то, что выделяемая из полости глотки флора не идентична с микрофлорой носа. Это необходимо учитывать при подборе антибиотиков и проводить микробиологические исследования носа и глотки раздельно.
В то же время у трети заболевших при микробиологическом исследовании роста микроорганизмов не обнаруживают, что объясняется применением антибиотиков самим больным до выполнения исследования, а также наличием в исследуемом материале анаэробных бактерий или вирусов, для идентификации которых необходимы специальные аппаратура и условия.
Патогенность каждого из микроорганизмов играет важную роль, но не менее существенное значение имеет и уровень иммунной защиты самого больного. Доказано, что у детей и взрослых воспалительные заболевания носа и околоносовых пазух сопровождаются изменениями в гуморальных и клеточных факторах иммунологического аспекта САИР, которые вызываются нарушениями в опсоно-фагоцитарных реакциях нейтрофилов. Поэтому как острый гайморит, так и обострение хронической формы этого заболевания чаще возникают в периоды, когда снижен уровень иммунитета из-за частых респираторных заболеваний, наблюдающихся в осенне-зимний и зимне-весенний периоды. Нельзя сбрасывать со счетов также пониженное содержание витаминов в пище в эти периоды и естественное снижение инсоляции. Конечно, необходимо учитывать и другие, чаще индивидуальные факторы. К ним следует отнести проявления у многих пациентов аллергии, т. е. повышенной чувствительности к различным раздражителям, профессиональные вредности и неблагоприятную экологическую обстановку. Такое многообразие факторов делает заболевание больного поливалентным и говорит о необходимости индивидуального подхода к лечению пациентов, страдающих хроническим гайморитом.
Хронический синусит может развиваться после острого синусита при понижении общей сопротивляемости организма, на почве авитаминоза, аллергии, вследствие узости носовых ходов (при искривлении перегородки носа) или уменьшения просвета выводных отверстий воспаленной или гипертрофированной слизистой общего, среднего носового хода; развитие хронического синусита у детей провоцирует также аденоидные разрастания.
Хронический гайморит изолированно поражает верхнечелюстную пазуху; у детей он чаще встречается в сочетании с патологией решетчатого лабиринта. В отличие от взрослых, у детей чаще имеют место катаральная или полипозно-гнойная формы, чем исключительно гнойная.
Морфологически определяются, как правило, утолщение слизистой оболочки за счет отека и инфильтрации лимфоцитов, полинуклеотидов и плазменных клеток. Иногда наблюдается очаговая гиперплазия слизистой с формированием полипозных выростов.
Клинические проявления сводятся к затруднению носового дыхания и к односторонним слизистым или слизисто-гнойным выделениям, появляющимся преимущественно в зимнее время. Частым симптомом является кашель, особенно по ночам. Нередки обострения среднего отита, вызванные стеканием гноя из пазухи по заднебоковой стенке носоглотки. Боли в области пазухи отсутствуют. Родители обращаются прежде всего к педиатру по поводу рецидивирующего бронхита, шейного лимфаденита и нередко к офтальмологу — по поводу упорного конъюнктивита и кератита.
Полоска гноя в среднем носовом ходе наблюдается не всегда. Ее легко обнаружить после анемизации среднего носового хода при наклоне головы в здоровую сторону и вперед.
Большое значение имеют косвенные признаки: диффузный отек средней носовой раковины, слизистые выделения в среднем носовом ходе, бледная окраска нижней носовой раковины, плохое ее сокращение после смазывания адреналином, светлое отделяемое пенистого характера в носовых ходах — все это свидетельствует об аллергическом характере процесса.
Обострения, как правило, связаны с перенесенным острым респираторным заболеванием и сопровождаются усилением головной боли, новым повышением температуры тела, слабостью и резким затруднением носового дыхания. При этом выделения из носа могут отсутствовать. Головная боль либо носит локальный характер и проецируется в лобные области, либо проявляется чувством давления за глазом (при одностороннем поражении пазухи). Очень часто ощущение тяжести возникает при попытке поднять веки. Гораздо реже имеются пульсирующие болевые ощущения в проекции самой пазухи, на щеке. Хотя чаще боль характерна при одонтогенном генезе заболевания, когда имеются кариозные зубы на верхней челюсти. При одномоментном поражении ветвей тройничного нерва боли носят острый характер с иррадиацией в глаз, небо. Анальгетики в этих случаях не купируют боль. Катаральное воспаление через несколько часов или дней переходит в гнойное, которое проявляется в виде обильных гнойных выделений со слабо выраженным одновременным снижением болевых ощущений. Гнойные выделения из полости носа чаще попадают в носоглотку, хотя при высмаркивании выделяются и из носа. Накопление их в пазухе осуществляется довольно быстро, и через несколько часов пазуха вновь оказывается заполненной. Емкость ее (у взрослых — в пределах 20 мл) у детей, естественно, заметно меньше, вследствие чего возобновление головной боли, а также риносинусогенные орбитальные внутричерепные осложнения распространены у них гораздо больше, чем среди взрослых. При этом у мужчин они наблюдаются в два раза чаще, чем у женщин.
Субпериостальные абсцессы при эмпиемах гайморовой пазухи у детей наблюдаются чаще, чем у взрослых, что обусловлено не столько патологическим процессом в гайморовой полости, сколько поражениями зубов и остеомиелитными изменениями верхнечелюстной пазухи.
Клинические проявления абсцесса, вызванного эмпиемой гайморовой полости, определяются местом его расположения. При субпериостальных абсцессах, образующихся вблизи орбитального края, наблюдаются покраснение, отечность, припухлость нижнего века, а иногда и щеки, а также хемоз нижнего отдела конъюнктивы.
Диагностика гайморита определяется совокупностью клинических и рентгенологических данных и устанавливается на основании характерных жалоб, данных объективного осмотра и дополнительных методов обследования. Опираться при установлении диагноза только на данные рентгенологического исследования нельзя. Вследствие общего кровоснабжения и сходства гистологического строения, набухание слизистой оболочки носа и верхнечелюстной пазухи происходит почти одновременно. У детей слизистая оболочка значительно толще, чем у взрослых, а объем ее увеличивается более интенсивно. Этим и объясняется частое наблюдающееся при рентгенологическом исследовании у детей, страдающих хроническим ринитом, а также аллергическим ринитом, нарушение воздушности верхнечелюстных пазух, что нередко расценивается как признак гайморита. О рефлекторно-вазомоторном характере набухания слизистой оболочки верхнечелюстной полости у детей с хроническим ринитом можно судить по быстрому изменению рентгенологической картины. В сомнительных случаях для уточнения диагноза делают рентген после введения в пазуху контрастного вещества (липоидол, йодлипол). Окончательное суждение о поражении придаточных пазух носа у детей должно выноситься на основании совокупности данных клинических и рентгенологических исследований. Большое диагностическое значение имеет пункция верхнечелюстной пазухи, которую производят у детей старше шести лет. У детей моложе шести лет при проведении этой процедуры возможны повреждения нижней стенки глазницы, а также травмирование зачатков постоянных зубов.
К наркозу прибегают в исключительных случаях. Ребенка готовят к пункции под местной анестезией. Предварительно анемизируют средний носовой ход. После тщательной анестезии латеральной стенки носа непосредственно под нижней носовой раковиной иглу с мандреном вводят в общий носовой ход. Концом иглы упираются в латеральную стенку нижнего носового хода на самой высшей его точке, примерно на 1-1,5 см вглубь от переднего конца от передней носовой раковины. Игле придают косое положение (по направлению к наружному углу глаза этой же стороны), и, надавив на латеральную стенку носа, легко вводят ее в пазуху. Для определения наличия или отсутствия в пазухе экссудата производят легкую аспирацию. Иногда оттягивание поршня затруднено, что указывает на нахождение кончика иглы в толще слизистой оболочки. Продвигая иглу несколько вперед или назад, добиваются ее правильного положения. При введении промывной жидкости, больной должен находиться в сидячем положении с наклоненной вперед головой, во избежание попадания жидкости в дыхательные пути.
В промывной жидкости часто обнаруживается желатинообразный зеленоватый слизисто-гнойный комок. Если затемнение на рентгенограмме было обусловлено набуханием слизистой оболочки пазухи, промывная жидкость оказывается чистой и стерильной.
Пункция верхнечелюстной пазухи — процедура, легко выполняющаяся врачом и переносящаяся больным. Возможны, однако, и осложнения. К наиболее частым осложнениям относится эмфизема щеки, возникающая в тех случаях, когда конец пункционной иглы проникает через переднюю стенку пазухи, и воздух при продувании поступает в мягкие ткани щеки. Если воздух попадает в орбиту, образуется эмфизема вокруг глаза, нередко экзофтальм. Введение жидкости при этих условиях может привести к развитию флегмоны и абсцесса орбиты, а в тяжелых случаях — к слепоте и внутричерепным осложнениям. В результате попадания воздуха в кровеносный сосуд может развиться самое тяжелое и опасное осложнение — воздушная эмболия. В связи с возможными указанными осложнениями продувание пазухи недопустимо, как до ее промывания, так и после него. Иногда при пункции наблюдается обморочное состояние, у больного выступает холодный пот, отмечается бледность кожных покровов. Все перечисленные осложнения, как правило, связаны с техническими погрешностями при проведении пункции, а также с плохой подготовкой больного ребенка. Введение антибиотика в пазуху иногда вызывает аллергическую реакцию у детей в виде аллергической сыпи, крапивницы, отека лица, гортани.
Рентгенологическое исследование является одним из наиболее важных и наиболее распространенных методов в ринологии, в частности при диагностике различных форм гайморита. Появившиеся в настоящее время новые способы исследований (стереография, прямое увеличение рентгеновского изображения, электрорентгенография, послойное исследование и, наконец, один из наиболее точных и перспективных методов — компьютерная томография) помогли существенно усовершенствовать диагностику синуситов. Однако рентгенография в прямой проекции, явившаяся одним из первых примеров прикладного использования открытых К. Рентгеном Х-лучей как в настоящее время, так и, вероятно, в будущем, сохранит за собой ведущие позиции в рентгенодиагностике синуситов из-за своей доступности.
Однако необходимо подчеркнуть, что толкование полученных рентгенологических данных часто бывает весьма упрощенным и не всегда позволяет раскрыть все возможности этого метода. Основным и главным симптомом считают понятия «затемнение», «помутнение», «снижение розрачности», «завуалированность» и т. д. Но данная трактовка дает лишь общее представление о чисто физическом проявлении, т. е. задержке прохождения рентгеновских лучей через все ткани лицевого скелета и, как следствие, большем или меньшем попаданием рентгеновских лучей на фоточувствительный материал — рентгенопленку. Однако образующийся фотографический эффект не может соответствовать характеру патологического состояния и, тем более, степени его выраженности. Высказывать суждения о наличии воспалительного процесса либо о переходе его в стадию рубцевания в этих случаях некорректно.
Снижение прозрачности верхнечелюстной пазухи на рентгенограмме может быть связано с содержанием в пазухе патологического секрета, утолщением слизистой оболочки, с полипами, кистозными и другими новообразованиями. Кроме этого, снижение прозрачности гайморовой пазухи может быть связано и с утолщением ее костных стенок.
Как известно, внутренняя поверхность костных стенок гайморовой пазухи не имеет надкостницы, ее роль выполняет самый глубокий слой слизистой оболочки (мукопериост). Из-за этого воспалительный процесс в слизистой оболочке пазухи достаточно быстро распространяется и на костные стенки пазухи, где наблюдаются продуктивные изменения. Данное обстоятельство позволяет оценивать на рентгенограмме состояние костных стенок пазухи. Вследствие проекционного искажения и явлений суперпозиции, носовая и глазничная стенки не могут служить объектом такой оценки при традиционной укладке при выполнении прямого снимка. В этом случае может оцениваться только состояние переднебоковой стенки пазухи. Лишь при повороте головы пациента по отношению к пленке на 25—30° в сторону исследуемой пазухи, при тангенциальном ходе пучка рентгеновских лучей к передней стенке изучаемой пазухи можно дать оценку состояния как передней, так и глазничной и задней стенок пазухи. В норме боковая костная стенка верхнечелюстной пазухи, а на «косой» рентгенограмме соответственно глазничная и задняя стенки представляются четко очерченной тонкой тенью, нормальную воздушность просвета пазухи подчеркивает ровный внутренний контур. В случаях, когда имеет место равномерное снижение прозрачности верхнечелюстной пазухи малой или средней интенсивности, сохранена четкость контура костной стенки и не отмечается ее утолщения, можно говорить об утолщении слизистой оболочки пазухи или о наличии в ней воспалительного экссудата. Эта картина характерна для острого гайморита без вовлечения в патологический процесс костной ткани.
При наличии понижения прозрачности пазухи и уплотнения тени боковой костной стенки следует считать воспалительный процесс хроническим. Для уточнения формы гайморита, его стадии (обострения или ремиссии) необходимо обращать внимание на характер и степень перехода рисунка внутреннего контура утолщенной кости к рисунку утолщенной слизистой оболочки. Я. А. Фастовский, М. Г. Румянцева (1986) выделили три наиболее характерных скиалогических варианта.
- Если удается четко разграничить утолщенную слизистую оболочку и изображение утолщенной костной стенки пазухи, есть основание думать о наличии длительно протекающего хронического воспалительного процесса в стадии ремиссии.
- Постепенный, плавный переход тени костной стенки пазухи к тени утолщенной слизистой оболочки служит указанием на обострение хронического гайморита.
- В ряде наблюдений удается выявить дополнительный контур, как бы «сопровождающий» костную стенку пазухи и отличающийся по интенсивности своего рисунка как от утолщенной слизистой, так и от плотности костной стенки. Таких дополнительных «контуров» может быть несколько. Подобная рентгенологическая картина может служить указанием на перенесенное обострение воспалительного процесса с исходом в рубцевание слизистой оболочки.
Различная выраженность реакции слизистой оболочки, как проявление воспалительного процесса в виде ее утолщения, достаточно четко определяется на рентгенограммах. Далеко не всегда наблюдается полное исчезновение воздушности пазухи. Обычно в ее центре определяется участок просветления, имеющий форму, размер так называемой «остаточной» воздушной полости, зависящий от степени утолщения слизистой оболочки. Учитывая данные анамнеза и клиники в сопоставлении с другими рентгенологическими признаками (реакция костных стенок), можно выдвинуть предположение, что эти изменения обусловлены гиперплазией слизистой оболочки, характерной для хронического воспалительного процесса. При этом существенное значение имеет оценка контура «остаточной» воздушной полости. Наличие нечетких границ «остаточной» воздушной полости отображает текущий воспалительный процесс либо его обострение, в то время как четкость контура «остаточной» воздушной полости свидетельствует о ремиссии. Рентгенологическое исследование, проводимое в динамике, в процессе консервативного лечения либо вскоре после его завершения может подтвердить достоверность этого рентгенологического признака.
Симптом «сопровождающей тени» отмечается не только в начале заболевания, но и в стадии выздоровления, после стихания воспалительных явлений. Поэтому на основании однократного рентгенологического исследования трудно установить, имеем ли мы дело с начальной фазой заболевания или с остаточными явлениями. Только данные серийного исследования в сопоставлении с клиническими признаками могут правильно оценить картину заболевания.
При подозрении на одонтогенный гайморит и наличие свищевого хода на боковой поверхности альвеолярного отростка КТ-исследование переводиться с целью исключения или подтверждения наличия гнойного процесса верхнечелюстной пазухи. При подозрении на злокачественную опухоль верхнечелюстной пазухи КТ-исследование нужно для определения границ распространения новообразования и выбора тактики лечения. Однако для определения морфологической структуры нельзя использовать КТ-плотностные показатели; необходимо провести гистологическое исследование.
Достоверная дифференциальная диагностика между злокачественной опухолью и деструктивным полипозным процессом околоносовых пазух, полости носа затруднена. КТ-исследование может констатировать лишь разрушение костных стенок пазух, проникновение новообразования в окружающие области. На основании КТ-плотностных показателей тканей косвенно можно судить о наличии доброкачественного процесса.
При расшифровке рентгенологических данных следует учитывать, что после ликвидации воспаления прозрачность пазухи обычно восстанавливается.
При хроническом процессе контуры пазухи стушевываются, затемнение становится интенсивным. При эмпиеме тень густая, диффузная, а при разлитом полипозе она не имеет гомогенного характера, даже если вся полость заполнена полипами. При подозрении на эмпиему рекомендуется производить исследование в положении сидя. Обнаружение одной или нескольких округлых теней может указывать как на полип, так и на кисту. В пользу полипа обычно говорит одновременное присутствие полипов в носу. Увеличиваясь в размере, киста может заполнить большую часть верхнечелюстной пазухи, а иногда и всю пазуху целиком.
При вовлечении в процесс костной стенки и нарушении ее целостности может образоваться свищ. Выявление на снимке костного дефекта в направлении свищевого хода возможно лишь после введения в свищ зонда.
Для проведения лечения прежде всего необходимо обеспечить хороший отток отделяемого из пораженной пазухи путем анемизации среднего носового хода несколько раз в день. Хорошие результаты получены при УЗ-терапии. Аденоидные разрастания подлежат обязательному удалению. Нередко полное выздоровление наступает через две-три недели после аденотомии.
Содержание
- Современные концепции этиопатогенетической терапии
- Радикальная операция верхнечелюстной пазухи у детей старшего возраста
- Предисловие
- Компьютерная томография челюстно-лицевой области на дентальном компьютерном томографе (низкодозном, узкофокусном томографе)
- Необходимость ЛОР-сопровождения
- Распространенное и локальное утолщение слизистой оболочки верхнечелюстной пазухи
- Острый и хронический гайморит
- Хронический гайморит
- Полипозно-гнойный синуит
- Ретенционная киста
- Радикулярная киста
- Резидуальная киста
- Носогубная киста
- Радикулярная и ретенционая киста
- Аплазия верхнечелюстной пазухи
- Молчащий синус
- Грибковое тело пазухи
- Инородные тела (пломбы, корни, импланты, гуттаперча, зигомы)
- Ороантральная стома
- Добавочные перегородки пазух
- Переломы верхней челюсти
- Синуслифтинг (с имплантацией), осложненный гайморитом
- Алгоритм ведения пациентов в Амбулаторном центре №1 с заболеваниями носа и околоносовых пазух:
- ЛОР-помощь на этапе подготовки к стоматологическим вмешательствам
- Для восстановления нормального дренажа и вентиляции верхнечелюстной пазухи проводятся следующие мероприятия:
- Специализированная помощь при осложнениях:
Современные концепции этиопатогенетической терапии
Для ликвидации блокады соустий околоносовых пазух из-за отека слизистой оболочки используются различные сосудосуживающие средства, включающие растворы, приготовленные из растительного сырья, содержащие эфедрин, кокаин, танин и другие алкалоиды.
В настоящее время это направление представлено различными фармакологическими препаратами, изготавливаемыми в виде носовых капель, аэрозолей, гелей, мазей или пероральных таблеток, пастилок и т. д.
Дополнительно к сосудосуживающим препаратам в эти средства вводят и специальные формы антибиотиков, концентрация которых, достигаемая при местном применении, осуществляет бактерицидную концентрацию грамположительных и грамотрицательных микроорганизмов. К таким патентованным препаратам относятся носовые cпреи. Полидекса, содержащая антибиотики неомицин и пилимиксин, а также кортикостероидный препарат дексаметазон и сосудосуживающий фенилэфрин. Другими cпреями, обладающими местными противовоспалительными действиями являются зофра, содержащий антибиотик фрамицидин и биопарокс, в состав которого входит фюзафунжин. Последний помимо антибактериального действия обладает и антимикотической активностью.
Однако наиболее частой и общепринятой является общая антибиотикотерапия. Она осуществляется как перорально ампициллином или его улучшенным составом за счет присоединения b-лактамаз клавулановой кислоты — амоксиклавом или аугментином.
В то же время высокой активностью обладают и цефалоспорины II и III типов, а также фторхинолоны.
При аллергии к β-лактамазам рекомендуются макролиды (азитромицин, рокситромицин и др.). Эффективность в лечении синусита имеют и тетрациклины, в частности доксициклин, рондомицин (метациклин).
При одонтогенном характере процесса необходимо сочетание антибиотиков, обладающих тропизмом к костно-хрящевым тканям. Такими являются, в частности, линкомицин, фузидин натрия. При назначении одного из них следует добавить метронидазол (трихопол). Длительное использование высокоэффективных антибиотиков подавляет рост грамположительных и грамотрицательных микроорганизмов и активизирует рост дрожжей и других грибов. Поэтому следует считать не только оправданным, но и необходимым назначение антимикотических препаратов. Самыми простыми и наиболее употребительными считаются нистатин, леворин.
В случае легкого и среднетяжелого проявления заболевания терапию возможно применять перорально, но при тяжелом или затянувшемся течении необходимо использование внутривенного способа введения препаратов, и лишь спустя три—пять дней при улучшении как местного, так и общего статуса можно переходить на пероральный путь введения препаратов.
Длительность терапии при остром и рецидивирующем остром синусите составляет 10—14 дней, при обострении хронического до трех-четырех недель. При хроническом синусите антибактериальная терапия имеет меньшее значение, чем комплексная, а иногда и оперативное вмешательство. В то же время необходимо, чтобы выбор препаратов основывался на результатах бактериологического исследования содержимого синусов и чувствительности выделенных возбудителей к антимикробным препаратам. Обязательно следует выполнять пункцию и дренирование синусов. Одним из комбинированных антибактериальных препаратов для местного применения является флуимуцил антибиотик. Введение в состав препарата фермента и антибиотика делает его использование особенно важным для скорейшего удаления из пазухи гнойно-некротических масс. Для введения в пазухи применяется 250 мг флуимуцила антибиотика однократно в сутки в течение семи дней. Возможно также использование этого препарата ингаляционным методом в количестве шести–восьми инъекций.
Введение растворов ферментов (трипсина и хемотрипсина) способствует разжижению густого гнойного содержимого. Для введения антибиотиков в верхнечелюстную пазуху используют также метод «перемещения» растворов антибиотиков из полости носа. После тщательной анемизации среднего носового хода больного укладывают на стол с максимально запрокинутой головой, повернутой на 45° в сторону локализации процесса. Полость носа на стороне поражения заполняется при помощи шприца раствором антибиотика (3—5 мл), после чего ноздря зажимается. Во вторую ноздрю вставляется олива, соединенная со сжатой рукой баллоном. После этого ребенок произносит «кук-кук» (небная занавеска закрывает вход в носоглотку), и баллон наполняется воздухом, в полости носа и придаточных пазухах создается отрицательное давление. Мгновенное отнятие оливы и разжатие второй ноздри приводит к выравниванию давления в пазухах и обеспечивает проникновение в них растворов антибиотика. Разумеется, для успешного применения методики «перемещения» необходимо наладить контакт с ребенком, найти с ним общий язык. Хороший результат получен при применении внутрь антигистаминных препаратов.
В упорных, не поддающихся консервативному лечению случаях хронического гайморита приходится прибегать к хирургическому вмешательству. При помощи бора или троакара делают отверстие под нижней носовой раковиной, в которое вставляют мягкий катетер, фиксирующийся пластырем. Промывание пазухи раствором из антибиотика производится через катетер, а после его удаления (спустя пять–семь дней) — через образовавшееся отверстие. В последние годы для дренажа верхнечелюстной пазухи с успехом используют полиэтиленовые трубки, которые вводят через пункционную иглу. После извлечения пункционной иглы дренажная трубка остается на месте на все время лечения. Подобное вмешательство более щадящее, чем оперативное вскрытие пазухи, которое производилось преимущественно у взрослых и лишь в исключительных случаях — у детей старшего возраста. Все шире применяется у детей эндоназальное вскрытие верхнечелюстной пазухи, при котором создается соустье между пазухой и полостью носа при минимальном травмировании слизистой полости носа (Б. В. Шеврыгин).
Радикальная операция верхнечелюстной пазухи у детей старшего возраста
После разреза слизистой оболочки десны под верхней губой и отслоения мягких тканей с обнажением костно-лицевой стенки, через которую проникают в пазуху, удаляют гной и патологически измененную слизистую оболочку. Удаляя части внутренней стенки на уровне нижнего носового хода, устанавливают постоянное соустье с полостью носа. Через это отверстие производится, при показаниях, промывание верхнечелюстной пазухи.
В последние десятилетия в ЛОР-практике стали применяться более щадящие методы, такие, как установка постоянных катетеров в полость пазухи с последующим активным введением лекарственных веществ; лазерное воздействие по введенному кварц-полимерному волокну, а также использование низкочастотного ультразвука для кавитационной обработки стенок пазухи. С целью уменьшения осложнений, связанных с пункционными методами лечения, была предложена система баллонного частичного закрытия общего носового хода с последующей аспирацией и промыванием пазухи через ее анатомическое естественное соустье с носом, так называемый «синус-катетер». Эта конструкция, изготовленная из различных видов резины, не имеет острых, режущих или колющих деталей и позволяет выполнять санирующие пазуху процедуры: аспирировать, промывать и вводить лекарственные препараты. С помощью синус-катетера весьма успешно лечатся многие формы хронического и острого гайморита.
Последним достижением в лечении гайморита следует считать метод фотодинамической терапии. Последнюю осуществляют следующим образом: гайморову пазуху освобождают от содержимого, вводят в нее фотосенсибилизатор (ФС). При этом в качестве ФС используют порфирины хлоринового ряда. Проводят облучение стенок пазухи лазером, с длиной волны, совпадающей с длиной волны пика поглощения используемого ФС, в течение 10—60 мин и с мощностью 0,10—0,35 Вт. Применяют лазерное излучение длиной волны 654—670 Нм и дозой облучения 10—1000 Дж/см2.Облучение стенок пазухи проводят через 2 ч после введения ФС. Дозу облучения увеличивают поэтапно, с перерывами в 20—30 с, во время которых пазуху продувают, освобождая от скапливающейся слизи. Пазуху перед и через 2 ч после введения в нее ФС промывают физиологическим раствором. В течение трех–пяти дней после лечения пазуху промывают физиологическим раствором. Этот способ обеспечивает полную санацию гайморовой пазухи, сокращает сроки лечения и предотвращает рецидивы.
В литературе имеются указания и на использование других ФС, а также лазеров с другой длиной волны. Эти исследования, несомненно, интересны и в научном, и особенно в практическом плане, однако для оценки отдаленных результатов такого лечения требуется время.
Дело в том, что многие ринохирурги считают, что, если больной больше к ним не обращается — значит, он выздоровел. При этом совершенно безосновательно игнорируется возможность обращения таких больных к другим специалистам и в другие клиники, где им выполняют другие, часто более радикальные вмешательства.
В. Г. Зенгер, доктор медицинских наук, профессор
МОНИКИ, Москва
УДК 616.21
ББК 56
В68
Волов Н.В. ЛОР-сопровождение стоматологических больных (практические рекомендации).— Самара:
Издательство СНЦ, 2018. — 36 с.
Предисловие
После защиты моей кандидатской диссертации в 2004 году стало ясно, что я ничего не понимаю в проблемах носа и околоносовых пазух (тема диссертации была посвящена околоносовым пазухам). Поэтому мне пришлось пройти переподготовку по эндоскопической ринохирургии в Казанском государственном медицинском университете.
Эндоскопическая ринохирургия значительно расширила объем выполняемых вмешательств и сделала мою профессиональную работу более легкой, а результаты более предсказуемыми. Чем больше я видел пациентов, тем очевиднее становился тот факт, что среди них преобладают больные со смешанной патологией — ЛОР- и стоматологического профиля.
Несмотря на соседство отделения оториноларингологии (где мне выпала честь заведовать) и хирургической стоматологии в клиниках СамГМУ, проблемы зубов и челюстей представлялись мне «темным лесом». Поэтому я поступил в очную клиническую ординатуру на кафедру челюстно-лицевой хирургии Московского государственного медико-стоматологического университета.
Во время обучения стали отчетливо просматриваться сложные вопросы для стоматологов, границы их некомпетентности в вопросах оториноларингологии. Именно проблемы на стыке двух специальностей стали для меня основными. Изучая мировой опыт на зарубежных конференциях, диссекционных курсах, мастер-классах, я обратил внимание на то, что мои коллеги имеют по две и три специальности, каждая их которых гармонично дополняет другую.
Два образования — оториноларингология и челюстно-лицевая хирургия позволяют непредвзято судить о тактике ведения стоматологических больных с сопутствующей ЛОР-патологией и оториноларингологических больных с проблемами стоматологического характера.
В этой работе я выражаю свое мнение (а также мнение многих моих коллег) и не претендую на академизм. Ниже приведенные материалы раскрывают наиболее распространенные ситуации, с которыми сталкивается практикующий стоматолог. Комментарии к снимкам отражают только важные, на мой взгляд, моменты.
Работа призвана улучшить взаимопонимание оториноларингологов и стоматологов для повышения качества лечения больных.
Компьютерная томография челюстно-лицевой области на дентальном компьютерном томографе (низкодозном, узкофокусном томографе)
Новейшим среди появившихся методов рентгенологической диагностики заболеваний челюстно-лицевой области является трехмерная дентальная компьютерная томография (КТ) или челюстно-лицевая компьютерная томография.
Данный метод исследования существенно расширяет возможности рентгенологической диагностики. Низкодозный, узкофокусный томограф позволяет визуализировать анатомические структуры и патологические изменения корней и каналов зубов, околоносовых пазух и диаметр выводных отверстий, полости носа, носослезных каналов, стенок глазниц, структур среднего и внутреннего уха в трех проекциях: фронтальной, сагитальной и трансверзальной — а также провести анализ объемного изображения.
Значимыми преимуществами дентального КТ перед общеклиническим КТ в исследованиях челюстно-лицевой области являются:
- толщина «срезов» составляет 0,1 мм у дентального против 1 мм у общеклинического, что повышает информативность на порядок;
- доза радиационного облучения дентального томографа в десятки раз ниже, чем общеклинического;
- программное обеспечение системы компьютерной дентальной томографии приспособлено для решения проблем, связанных именно с челюстно-лицевой областью;
- существует режим «фильтрации» рентгеновских теней от металлических конструкций — коронок, мостов, имплантов.
Рутинные, плоскостные рентгенологические исследования не всегда передают истинную картину процессов, происходящих в челюстно-лицевой области. Нередко за тенями корней зубов скрыты патологические изменения, находящиеся со стороны полости рта или в области бифуркации корней, не определяются трещины корней, радикулярные кисты, локализующиеся на лингвальной поверхности. Дентальная КТ крайне необходима для планирования сложных операций на челюстях, имплантации зубов и контроля качества их установки.
Наш опыт использования трехмерной дентальной компьютерной томографии свидетельствует о высокой информативности данной методики в оториноларингологии, терапевтической и хирургической стоматологии, челюстно-лицевой хирургии, пластической хирургии, офтальмологии, а также о возможности повышения качества и эффективности лечения.
Необходимость ЛОР-сопровождения
Основная масса стоматологических больных не нуждается в консультации оториноларинголога. Однако есть ситуации, когда требуется сопровождение ринохирурга как на этапе диагностики, подготовки к стоматологическим манипуляциям, так и в процессе лечения. Комплексный подход не только повышает качество лечения, но и дает больному шанс на выздоровление.
На мой взгляд, по частоте обращаемости первое место занимают одонтогенные гаймориты. Лечение или удаление зубов могут не помочь купировать воспаление в пазухе. Поэтому в данном случае необходимо совместное ведение пациента.
На втором месте, по наблюдениям сотрудников Амбулаторного центра №1, стоят «находки» при рентгенологическом обследовании или Компьютерной томографии зубов и челюстей: инородные тела, кисты, мицетомы. Методы эндоскопической малоинвазивной хирургии позволяют нам амбулаторно удалить найденные объекты с кратчайшими сроками реабилитации.
Третье место занимают пациенты, готовящиеся к плановым и дорогостоящим стоматологическим вмешательствам: имплантация, синуслифтинг, ортогнатические операции. Участие ринохирурга позволяет уменьшить риски послеоперационных осложнений.
Решение вопроса о сложном удалении часто требует участия ЛОР-врача. Нередки случаи обращения пациентов с устойчивыми жалобами на боль зубов и челюстей, при обследовании которых патологии не обнаруживалось.
Перфорация дна верхнечелюстной пазухи требует вмешательства ринохирурга. Основной причиной незарастания ороантральной стомы является отсутствие полноценного дренажа через естественное соустье.
Нельзя не отметить группу пациентов с жалобами на неприятный запах изо рта. Возможная причина этого — хронический тонзиллит, при котором применяются консервативные и оперативные методы лечения.
Распространенное и локальное утолщение слизистой оболочки верхнечелюстной пазухи
Распространенное утолщение слизистой оболочки верхнечелюстной пазухи встречается достаточно часто и свидетельствует об аллергическом отеке или перенесенном в ближайшее время ОРВИ. Утолщение слизистой оболочки может наблюдаться после перенесенного двустороннего гайморита, баротравмы. Необходимо обратить внимание на наличие патологических выделений в носу, определить диаметр естественных соустий.
Рис 1. Распространенное утолщение слизистой оболочки
При нормальной проходимости соустий и отсутствии патологического отделяемого в среднем носовом ходе, незначительная отечность слизистой не является противопоказанием к хирургическому вмешательству на верхней челюсти.
Рис 2. Локальное утолщение слизистой оболочки
Локальное утолщение слизистой оболочки верхнечелюстной пазухи требует более внимательного отношения. Односторонний процесс характеризует нарушение аэродинамики соответствующей стороны или реактивный отек слизистой над воспаленным корнем зуба, опорожнившаяся киста верхнечелюстной пазухи.
Острый и хронический гайморит
Рис 3. Левосторонний острый гнойный гайморит
Острый гайморит встречается довольно часто как после перенесенной ОРВИ, баротравмы, так и после стоматологических манипуляций. Этот диагноз ставится при наличии патологического процесса до 2-х месяцев. К острому одностороннему процессу может привести блокада естественного соустья верхнечелюстной пазухи инородным телом или стенками радикулярной кисты. Встречаются случаи воспаления пазух после травм (нагноившийся гематосинус). При остром гайморите необходимо лечение у оториноларинголога.
Хронический гайморит
Рис 4. Правосторонний хронический одонтогенный гайморит
Одно- и двусторонние поражения верхнечелюстных пазух могут быть связаны как с процессом одонтогенного, так и риногенного характера. О давности процесса можно судить по местным признакам. Воспаление в верхнечелюстной пазухе со временем вызывает утолщение костных стенок верхнечелюстных пазух, неровности ее внутренней поверхности. Чаще, в отличие от острого гайморита, процесс не сопровождается болевым синдромом. Требуется лечение пациента с участием ринохирурга-эндоскописта.
Полипозно-гнойный синуит
Рис 5. Двусторонний полипозно-гнойный гайморит
Процесс хронический. Определяются полипы в носовых ходах и синусах, присутствуют гнойные выделения. Нарушается дренаж пазух. Этот диагноз является противопоказанием для плановых хирургических вмешательств на верхней челюсти с целью протезирования, увеличения альвеолярного отростка и изменения прикуса. Только после проведения комплексного лечения, полной санации верхнечелюстных пазух и восстановления проходимости естественных соустий возможно проведение стоматологических операций. Нужно помнить о том, что при лечении таких больных оториноларингологами используются глюкокортикостероиды, которые могут оказать отрицательное влияние на остеосинтез при имплантации в ранние сроки после лечения полипоза.
Ретенционная киста
Рис 6. Ретенционная киста правой верхнечелюстной пазухи
Ретенционные кисты в большей части наблюдений являются случайными находками и клинически себя не проявляют. Показанием к удалению кисты являются рецидивы синуитов, размеры кисты больше половины объема пазухи, подготовка к синуслифтингу. Классический метод удаления кист Колдуэлла-Люка с приходом эндоскопических методик заменяется щадящими вариантами.
Нами используется четыре методики, соответствующие принципам функциональной хирургии околоносовых пазух: эндоназальные три доступа и экстраназальная микрогайморотомия. Эндоскопические методы удаления инородных тел наиболее оправданы в связи с их малой травматичностью.
Радикулярная киста
Рис 7. Гигантская радикулярная киста
Наиболее привычная ситуация для стоматологов. Решение вопроса о тактике ведения пациента с такой патологией находится полностью в компетенции врача-стоматолога. В случаях, когда кисты вызывают гаймориты, ЛОР-врачи просят об удалении зуба. Стремление любой ценой спасти зуб приводит к хронизации воспалительного процесса в верхнечелюстной пазухе, однако я наблюдал несколько случаев, когда после лечения воспаление не только купировалось, но и восстанавливался трабекулярный рисунок кости на месте кисты.
Резидуальная киста
Рис 8. Резидуальная киста
Резидуальные кисты встречаются не так часто, как остальные. Такие кисты образовываются после удаления зуба с радикулярной кистой, при недостаточном кюретаже лунки. Полость в альвеолярном отростке продолжает увеличиваться в объемах, достигая больших размеров, достигая нижнего носового хода. Разрушение окружающих тканей, вызываемое ростом кисты, требует хирургической коррекции. Полость таких кист выстлана мерцательным эпителием, схожим с эпителием верхнечелюстной пазухи, поэтому суть операции состоит в том, чтобы объединить полость кисты с поверхностью пазухи, максимально удалив стенки кисты. Недостаточное удаление стенок кисты может привести к образованию синехий и добавочных перегородок в полости пазухи.
Носогубная киста
Рис 9. Носогубная киста справа
Носогубная киста встречается крайне редко, что вызывает ошибки в диагностике и тактике лечения. Киста располагается в верхней части альвеолярного отростка, ближе к дну носа. Киста неодонтогенного характера, зачатками которой являются эктопические очаги эпителия носослезного канала. Ведущие жалобы — сглаживание носогубной складки, боль и припухлость в области основания крыла носа, затруднение носового дыхания со стороны поражения. Оперативное лечение проводится ринохирургами, хирургами-стоматологами и челюстно-лицевыми хирургами.
Радикулярная и ретенционая киста
Рис 10. Киста радикулярная и ретенционная киста
Комбинация двух кист может свидетельствовать о вторичности ретенционной кисты, образовавшейся вследствие реактивного отека слизистой в области больного зуба. При больших размерах кист (радикулярной и ретенционной) перспективно их удаление через переднюю стенку верхнечелюстной пазухи, восстановление дренажной функции естественного соустья, а вторым этапом — удаление причинного зуба. Такая последовательность снижает риск возникновения стойкой ороантральной стомы.
Аплазия верхнечелюстной пазухи
Рис 11. Аплазия левой верхнечелюстной пазухи
Молчащий синус
Рис 12. Молчащий синус справа
Крайне редко встречающаяся патология, на которую первыми обратили внимание офтальмологи. Пазуха как будто «съеживается», все стенки подтягиваются внутрь, глазное яблоко опускается («тонущий глаз»). Полость заполнена содержимым. Возникновение клапанного механизма в области остиомеатального комплекса приводит к стягиванию стенок вовнутрь. Нарушается кровоснабжение глаза. Лечение хирургическое — инфундибулотомия с ревизией пазухи.
Грибковое тело пазухи
Рис 13. Грибковое тело слева (мицетома)
Грибковые гаймориты встречаются чаще, чем это представлялось до появления КТ. Полость пазухи заполняется содержимым (без уровня), поверхность объекта неправильной формы, внутри грибкового тела определяются кальцинаты, пузырьки воздуха. Лечение больных с мицетомами исключительно хирургическое. Попытки консервативного медикаментозного лечения обречены на провал. Только локальное уничтожение мицетом с последующим введением в пазуху антисептиков позволяет добиться устойчивого результата.
Инородные тела (пломбы, корни, импланты, гуттаперча, зигомы)
Рис 14. Пломбировочный материал слева
Рис 15. Корень зуба справа
Осложнения, вызванные стоматологическими манипуляциями, встречаются достаточно часто. Уровень подготовки стоматолога и его опыт не связаны с частотой осложнений. Большая зависимость определяется в связи с количеством выполняемых операций. Анатомические особенности дна гайморовой пазухи, хрупкость корня удаляемого зуба и т.д. детерминируют осложнения. Однако для врача и для пациента это является малоутешительным фактом.
Рис 16. Зигомы
Рис 17. Имплант справа
Нами отработана до совершенства техника удаления инородных тел с применением минимально инвазивной эндоскопической методики. Время операции составляет не более 10 минут (включая анестезию). Дальнейшее амбулаторное лечение проходит в течение 5 дней. На пятые сутки мы отмываем сгусток крови через естественное соустье, к этому времени место разреза (5 мм) уже закрывается. Использование эндоскопических методик позволяет решить проблему «наименьшей кровью», что положительно сказывается на отношении пациента к ситуации.
Ороантральная стома
Рис 18. Ороантральная стома справа
Проблема перфорации дна верхнечелюстных пазух является предметом научных дискуссий и вызывает страдания пациента. Я достаточно критически отношусь к манипуляциям по «принуждению» лоскута прижиться механической поддержкой. Основная причина неудач при закрытии ороан-тральной стомы, на мой взгляд, это отсутствие адекватного дренажа в полость носа. Создавая хорошую вентиляцию пазухи и эвакуацию содержимого в нос (первым этапом), мы получаем гарантированное восстановление дна верхнечелюстной пазухи после пластики стомы (вторым этапом).
Добавочные перегородки пазух
Рис 19. Добавочные перегородки обеих пазух
Верхнечелюстные пазухи могут иметь перегородки (септы), соответствующие разным плоскостям. Перегородки околоносовых пазух рассматриваются как норма. Однако при развитии синуита добавочные перегородки играют роль «чемодана с двойным дном» и существенно затрудняют процесс выздоровления. При хронизации воспалительного процесса показано объединение полостей пазухи.
Переломы верхней челюсти
Рис 20. Перелом верхней челюсти справа, гемосинус справа
Переломы верней челюсти практически всегда сопровождаются кровоизлиянием в пазуху — гемосинус (син. гематосинус). При хорошем дренаже сгусток может самостоятельно выйти из верхнечелюстной пазухи в течение месяца. Смещение костей, отек слизистой оболочки могут вызвать блокаду естественного соустья. В этом случае сгусток начинает нагнаиваться на 5-8 сутки, что приводит к посттравматическому гаймориту. Для предупреждения воспалительных осложнений необходимо эвакуировать кровь в первые несколько дней. Удаление сгустка осуществляется под контролем эндоскопа через естественное соустье.
Синуслифтинг (с имплантацией), осложненный гайморитом
Рис 21. Синуслифтинг, имплантация слева, осложненные гайморитом
Пренебрежение помощью оториноларинголога заканчивается печально. На этапе подготовки пациента к операции не определены функциональные характеристики естественного соустья и состояния верхнечелюстной пазухи, и в итоге происходит гнойное поражение пазухи с расплавлением костного материала (материал «плавает»). Маловероятно, что данный имплант удастся сохранить, и существует опасность формирования ороантральной стомы. Для выхода из сложившейся ситуации требуется эндоскопическая инфундибулотомия с катетеризацией верхнечелюстной пазухи и курсом лечения синуита.
Алгоритм ведения пациентов в Амбулаторном центре №1 с заболеваниями носа и околоносовых пазух:
- Консультация оториноларинголога, челюстно-лицевого хирурга.
- Компьютерная томография носа и околоносовых пазух, верхнего зубного ряда.
- Анализы крови.
- Консультация терапевта перед хирургическими манипуляциями.
- Консервативное или оперативное лечение.
ЛОР-помощь на этапе подготовки к стоматологическим вмешательствам
Блокада естественного соустья реактивным отеком происходит в тех случаях, когда в области остиомеатального комплекса имеются образования, сужающие его: шипы и гребни перегородки носа, буллезные средние носовые раковины,
гипертрофированные клетки решетчатого лабиринта, крупный крючковидный отросток, полипы, кисты, инородные тела.
Рис 22. Гребень перегородки носа
Рис 23. Полипозно-гноиный гаймороэтмоидит справа
Рис 24. Буллезная средняя носовая раковина справа. Кисты обеих верхнечелюстных пазух
Рис 25. Инородное тело, блокирующее естественное соустье. Ретенционная киста справа
Для восстановления нормального дренажа и вентиляции верхнечелюстной пазухи проводятся следующие мероприятия:
- курс санации носа и околоносовых пазух;
- расширение естественного соустья верхнечелюстной пазухи (инфундибулотомия);
- коррекция формы перегородки носа;
- частичная резекция средней носовой раковины;
- передняя этмоидотомия;
- удаление кист верхнечелюстных пазух (эндо- и экстраназальным доступом).
Специализированная помощь при осложнениях:
- Консерватиный курс лечения синуита
- Инфундибулотомия
- Хирургия верхнечелюстной пазухи
- Пластика ороантральной стомы
- Этмоидотомия
- Фронтотомия
Из перечисленных услуг чаще всего выполняются операции на верхнечелюстных пазухах. Нами используются следующие варианты эндоскопических микрогайморотомий:
Через естественное соустье в среднем носовом ходе — максимально щадящая техника. Этот вариант эффективен при удалении крупных кист, густого гнойного содержимого, инородных тел, локализованных в области соустья.
Через нижний носовой ход — инфрамеатальный доступ используется при локализации процесса на дне или нижней части внутренней стенки пазухи. Участок кости под нижней носовой раковиной надламываем и отодвигаем в полость носа, а по окончании операции возвращаем обратно.
Прелакримальный доступ выполняется достаточно редко при сопутствующем дакриоцистите.
Экстраназальный доступ осуществляется через переднюю стенку верхнечелюстной пазухи — разрез в преддверии рта приблизительно 5 мм, перфорация кости выполняется троакаром с воронкой. Существенным преимуществом этого доступа является то, что пазуха оказывается в прямой зоне видимости. Таким методом можно воспользоваться при больших объемах операции и узости носовых ходов.
Все перечисленные варианты малотравматичны и не требуют наркоза и госпитализации. Время операции не превышает 10 минут, после чего проводится амбулаторный курс санации. На 4-й день необходимо промыть пазуху через естественное соустье для удаления кровяного сгустка.
Пластика ороантральной стомы выполняется вторым этапом после восстановления дренажной функции естественного соустья. Такая последовательность позволяет 100% гарантировать восстановление дна верхнечелюстной пазухи.
Этмоидо- и фронтотомия выполняется в запущенных случаях одонтогенных гайморитов, усугубившихся этмоидитом и фронтитом. Под контролем эндоскопа под местной анестезией раствором ультракаина удаляем крючковидный отросток, пораженные клетки решетчатого лабиринта, открываем носолобный канал. Синусы промываем растворами антисептиков. Медикаментозное лечение в течение 5-7 дней.
Современная медицина предъявляет все более высокие требования к оказанию медицинской помощи. На вооружении у врачей появляются точные неинвазивные методы диагностики. Вместе с тем все большую популярность приобретают щадящие, минимально травматичные, функциональные хирургические техники.
Обследование зубов и челюстей на компьютерном томографе позволяет определить не только патологию стоматологического характера, но и получить информацию о сопутствующей ЛОР-патологии. Комплексный подход к лечению пациентов с проблемными околоносовыми пазухами дает хорошие результаты как при устранении предрасполагающих к осложнениям факторов, так и при лечении осложнений, то есть на всех этапах лечения больного стоматологического профиля.
Эндоскопическая хирургия носа и околоносовых пазух произвела переворот в лечении ринологических больных. FESS (functional endoscopic sinus surgery), функциональная эндоскопическая хирургия околоносовых пазух, в настоящее время является золотым стандартом во всем мире. «Классические» методы лечения заболеваний околоносовых пазух уходят в далекое прошлое.
Четкая постановка целей и задач перед оториноларингологом (ринохирургом) является важным моментом при направлении стоматологического больного на консультацию. С другой стороны, необходимо понимать, что просто консультация ЛОР-врача может оказаться «справкой терапевта в бассейн». По-настоящему полезным будет сотрудничество стоматолога и ринохирурга.
Представленная работа направлена на улучшение понимания общих проблем медицинской помощи населению и способов их решения.

