Свечи для лечения дисплазии шейки матки
Дисплазия шейки матки – предраковое заболевание, характеризующееся нарушением клеточного строения поверхностного слоя шейки матки.
Долгое время дисплазия шейки матки считалась «болезнью молодых» – 20–30-летних женщин. Однако последние исследования показывают, что заболевание может развиться в любом возрасте. Бывает, что дисплазию выявляют и у 70-летних.
Содержание
- Из-за чего возникает
- Как проявляется
- Как лечить
- Можно ли предотвратить
- Симптомы тяжелой дисплазии шейки матки
- Дисплазия шейки матки 3 степени, фото патологии
- Дисплазия шейки матки 3 степени, лечение заболевания
- Возможно ли лечение дисплазии шейки матки народными средствами?
- Причины возникновения дисплазии шейки матки
- Симптомы
- Способы диагностирования
- Виды и степени дисплазии шейки матки
- Лечение дисплазии шейки матки
- Медикаментозное лечение дисплазии шейки матки
- Хирургическое лечение дисплазии шейки матки
- Профилактика дисплазии шейки матки
Из-за чего возникает
Основным фактором развития заболевания является вирус папилломы человека (ВПЧ), заражение которым происходит половым путем. Его обнаруживают у 95–98% женщин с диагнозом «дисплазия шейки матки». Без лечения, после 1–1,5 лет существования в эпителии слизистой, ВПЧ вызывает изменения в клетках, вследствие чего развивается дисплазия.
Провоцирующими факторами также могут стать наследственность; раннее начало половой жизни (до 16 лет); беспорядочные половые связи; многочисленные роды; аборты и выскабливания; инфекции, передающиеся половым путем; иммунодефицит (хронические стрессы, лечение антибиотиками и другими лекарственными препаратами, ВИЧ-инфекция); некоторые заболевания шейки матки.
Стать пусковым механизмом для развития заболевания могут и гормональные изменения – беременность, пременопауза, прием гормональных противозачаточных таблеток. Также доказано, что курение повышает риск заболевания в четыре раза.
Как проявляется
В зависимости от глубины поражения эпителия выделяют три степени дисплазии шейки матки. От степени заболевания зависят и его симптомы.
Дисплазия легкой и средней степени, как правило, никак себя не проявляет и выявляется случайно при профилактических осмотрах.
Признаки болезни – зуд и жжение наружных половых органов, ноющие боли внизу живота, болевые ощущения во время полового акта, обильные выделения с неприятным запахом, контактные кровянистые выделения (после интимной близости, гинекологического осмотра, спринцеваний) – появляются уже на 3 стадии.
Переход от первой до третьей стадии происходит постепенно и незаметно для женщины. Поэтому, если вам поставили диагноз «дисплазия шейки матки», не пускайте все на самотек. Это заболевание, которое требует обязательного контроля и лечения у специалиста. Никакие народные методы – спринцевания отварами трав, облепиховое масло и т.д. – не работают. И более того, могут навредить: без адекватной терапии процесс будет прогрессировать, и со временем дисплазия легкой степени перейдет в тяжелую стадию, а затем и в рак.
«Время перехода дисплазии в рак шейки матки:
— при легкой форме и предрасположенности – около 5 лет;
— при умеренной форме – 3 года;
— при тяжелой форме дисплазии – 1 год.
Как лечить
Дисплазия шейки матки хорошо поддается лечению, если начать его вовремя и выбрать правильный метод.
Лечение зависит от возраста пациентки, размеров патологического очага, сопутствующих заболеваний, степени дисплазии, желания женщины иметь детей.
Медикаментозная терапия применяется на начальных этапах заболевания. В запущенных случаях необходимо хирургическое вмешательство. Сегодня существует несколько хирургических методов лечения дисплазии шейки матки. Это криотерапия (разрушение очага дисплазии жидким азотом), лазеровапоризация (лазерный луч низкой интенсивности воздействует на поврежденный очаг шейки матки, вследствие чего патологические ткани разрушаются), радиоволновой метод (удаление очага с помощью радиоволн) и другие.
Можно ли предотвратить
Один из самых эффективных методов профилактики рака шейки матки сегодня – введение вакцины, позволяющей защитить организм от заражения ВПЧ. Вакцинацию проводят девочкам до начала половой жизни, в идеале в 9–12 лет. Бояться вакцины не стоит: препараты не содержат живых вирусов, поэтому не могут вызывать развитие инфекции.
Женщины, живущие половой жизнью, также могут пройти вакцинацию. Однако в этом случае эффективность прививки может быть ниже, поскольку в момент введения препарата в организм пациентка может быть уже заражена вирусом ВПЧ или иметь развитую дисплазию шейки матки.
Снизить риск развития патологии и исключить рецидивы дисплазии поможет также соблюдение элементарных правил. Правильно питайтесь, своевременно лечите воспалительные процессы половой сферы, откажитесь от вредных привычек, используйте презервативы при частой смене половых партнеров и регулярно (не реже раза в год) проходите осмотр у врача-гинеколога.
При любом методе хирургического лечения в послеоперационный период (первый месяц) необходимо придерживаться определенного режима:
- воздерживайтесь от половой жизни;
- не поднимайте тяжести;
- не занимайтесь спортом;
- не посещайте бассейн, сауну, пляж;
- не загорайте: ни на солнце, ни в солярии;
- не принимайте ванну, разрешен только душ.
Читайте также: Чем опасны камни в почках и вылечит ли их арбуз. Уролог – о мочекаменной болезни
Вирус, который остается в организме навсегда. Шесть вопросов о герпесе
Целью исследования стала оценка эффективности комбинации иммунокорригирующих препаратов в лечении дисплазии эпителия шейки матки умеренной и тяжелой степени на фоне инфицирования ВПЧ 16-го и 18-го типов перед хирургическим этапом и после него. Как показал анализ изменений Т-клеточного звена, проведенный по завершении терапии, комбинация указанных препаратов характеризуется выраженным иммунокорригирующим действием.
 Таблица 1. Показатели клинического анализа крови
Таблица 1. Показатели клинического анализа крови  Таблица 2. Иммунологические показатели у пациенток с дисплазией эпителия шейки матки умеренной и тяжелой степени на фоне ВПЧ 16-го и 18-го типов до и после комбинированного лечения
Таблица 2. Иммунологические показатели у пациенток с дисплазией эпителия шейки матки умеренной и тяжелой степени на фоне ВПЧ 16-го и 18-го типов до и после комбинированного лечения
Введение
Рак шейки матки является одной из наиболее серьезных медицинских и социальных проблем женского репродуктивного здоровья . Заболеваемость раком шейки матки за последние десять лет увеличилась на 150%. В настоящее время у пациенток в возрасте 15–39 лет рак шейки матки занимает первое место среди всех злокачественных опухолей. По прогнозам экспертов Международного агентства по изучению рака (International Agency for Research on Cancer), к 2020 г. число впервые выявленных случаев рака шейки матки в мире возрастет на 40%.
Рак шейки матки – одна из немногих злокачественных опухолей, полностью удовлетворяющая рекомендациям Всемирной организации здравоохранения (ВОЗ) для проведения популяционного скрининга:
-
заболевание широко распространено;
-
является важной проблемой здравоохранения;
-
имеет хорошо распознаваемую преклиническую фазу;
-
характеризуется длительным периодом развития.
Кроме того, имеются возможности для верификации диагноза, эффективные методы лечения и доступный скрининг-тест.
С учетом экономической доступности, технической простоты выполнения и удовлетворительной информативности в качестве скрининг-теста при раке шейки матки выбрано цитологическое исследование мазков, получаемых с влагалищной порции шейки матки и цервикального канала.
Основываясь на этиопатогенетических и эпидемиологических характеристиках рака шейки матки, ВОЗ рекомендует проведение скрининга у женщин в возрасте 25–65 лет с интервалом один год в течение первых двух лет, далее при отрицательных результатах – один раз в три года.
Прекращение скрининга возможно у женщин в возрасте 70 лет и старше с интактной шейкой матки. При условии, что таким пациенткам в течение последних десяти лет было проведено три и более зарегистрированных последовательных цитологических исследования, давших отрицательный результат.
Не подлежат скринингу женщины любого возраста, у которых отсутствовала половая жизнь, а также те, кто перенесли экстирпацию матки.
Несмотря на рекомендации ВОЗ, в большинстве стран программы, направленные на профилактику рака шейки матки, до настоящего времени не реализованы. Это связано прежде всего с социально-экономическими проблемами и значительными финансовыми затратами на организацию полноценного скрининга и вакцинации женского населения.
На сегодняшний день имеющиеся эпидемиологические данные позволяют утверждать, что дисплазия и рак шейки матки относятся к заболеваниям, обусловленным вирусной инфекцией . Главным звеном патогенеза считается инфицирование вирусом папилломы человека (ВПЧ). ДНК ВПЧ высокой степени онкогенного риска (преимущественно 16-го и 18-го типов) обнаруживаются в 50–80% образцов умеренной и тяжелой дисплазии плоского эпителия шейки матки. Носительство ВПЧ не является пожизненным и свидетельствует не о злокачественном процессе как таковом, а о многократно повышенном риске последнего.
Абсолютное большинство женского населения на протяжении жизни инфицируется ВПЧ. Так, до 82% женщин заражаются уже через два года после сексуального дебюта, около 20% даже при одном половом партнере.
В Европе ВПЧ выявляется у 60–80% сексуально активных молодых женщин в возрасте до 30 лет. Инфицированность популяции увеличивается с возрастом, достигая пика в 20–29 лет (40%) и постепенно снижаясь к 50 годам, после чего уже не превышает 5% .
Основной путь передачи генитальной ВПЧ-инфекции – половой контакт. Попадая в организм, ВПЧ локализуется в базальном клеточном слое эпителия, который представляет собой популяцию делящихся клеток. По мере эпителиальной дифференциации геном папилломавируса проходит все стадии продуктивной инфекции. Процесс завершается в зрелых кератиноцитах. Такая форма инфекции приводит к цитопатическим эффектам, проявляющимся в форме койлоцитоза, остроконечных кондилом и т.д.
Как показывают результаты многочисленных эпидемиологических исследований, в большинстве случаев имеет место длительная персистенция ДНК ВПЧ в клетках базального слоя эпителия. Дальнейшая динамика ВПЧ-инфекции заключается либо в ее регрессии, то есть элиминации вирусного пула клеток, либо, наоборот, в прогрессии, сопровождающейся включением ДНК ВПЧ в клеточный геном и проявлением характерных для злокачественной трансформации морфологических изменений эпителия .
Эффективных препаратов, избирательно воздействующих на ВПЧ, не существует. Лечебные мероприятия направлены главным образом на ликвидацию доброкачественных и предраковых образований, вызванных ВПЧ. Наряду с деструктивными методами лечения для элиминации вируса и снижения количества рецидивов дисплазии эпителия шейки матки на фоне поражения ВПЧ все чаще назначают противовирусные и иммунокорригирующие препараты.
Цель
Нами оценивалась эффективность комбинации иммунокорригирующих препаратов Галавит и Аллокин-альфа в лечении дисплазии эпителия шейки матки умеренной и тяжелой степени на фоне инфицирования ВПЧ 16-го и 18-го типов перед конизацией шейки матки.
Отечественный препарат Галавит (аминодигидрофталазиндион натрия) – синтетическое иммуномодулирующее лекарственное средство. Основной механизм его действия заключается в регуляции активности макрофагов и синтеза ими цитокинов (интерлейкинов (ИЛ) 1 и 6, фактора некроза опухоли (ФНО) альфа), повышении при недостаточности уровня иммуноглобулинов (Ig) классов M и A, а также нормализации аффинности Ig. Препарат регулирует пролиферативную активность субпопуляций Т-лимфоцитов (Т-хелперы, Т-киллеры), цитотоксическую активность NК-клеток, синтез интерферонов (ИФН) альфа и гамма, репарацию поврежденных тканей. Препарат оказывает стимулирующее действие на фагоцитарную активность нейтрофилов при ее исходном дефиците, обладает антиоксидантным эффектом.
Как показали результаты предыдущих исследований, Галавит:
-
нормализует презентативные функции макрофагов;
-
регулирует продукцию антител (нормализуя их), продукцию цитокинов;
-
усиливает продукцию ИЛ-2 Т-лимфоцитами и наработку лимфокинактивированных киллеров;
-
повышает цитотоксическую активность NK-клеток через аденозиновые рецепторы;
-
ингибирует адгезивность опухолевых клеток, повышает биодоступность опухоли для противоопухолевых препаратов.
Отечественный препарат Аллокин-альфа – синтетическое иммуномодулирующее лекарственное средство – представляет собой олигопептид, по характеру фармакологического действия наиболее сходен с ИФН-альфа. Это одна из групп антивирусных препаратов природного происхождения. Препарат является эффективным индуктором синтеза эндогенных ИФН и активатором системы естественных киллеров, способен стимулировать распознавание и лизис дефектных клеток цитотоксическими лимфоцитами.
Материал и методы
Обследовано 17 пациенток с дисплазией эпителия шейки матки умеренной и тяжелой степени и ВПЧ 16-го и 18-го типов, находившихся под наблюдением и на лечении в ГКБ № 1 и онкологическом диспансере № 5 в 2010–2013 гг. Средний возраст участниц исследования – 27,3 ± 3,6 года.
Первичный диагноз основывался на данных исследования, проведенного методом полимеразной цепной реакции (ПЦР), и цитологического обследования шейки матки. Кроме того, выполнено кольпоскопическое обследование и исследование влагалищного мазка на флору. Всем пациенткам с целью морфологического подтверждения диагноза выполнены диагностическое выскабливание стенок цервикального канала, биопсия шейки матки, пайпель-биопсия эндометрия.
Пациентки с гистологическим подтверждением диагноза получали комбинированное лечение: перед хирургическим этапом им назначали Галавит 100 мг в виде ректальных свечей ежедневно в течение пяти дней, далее проводилась конизация шейки матки. В послеоперационном периоде больные продолжали получать ректально Галавит 100 мг один раз в три дня. Курс составил 30 дней. Кроме того, больные принимали препарат Аллокин-альфа 1 мг через день. Курс – шесть инъекций.
Эффективность лечения определяли по результатам ПЦР-диагностики, бактериологического и цитологического исследования мазка, кольпоскопического контроля до начала лечения, через три, шесть, девять и 12 месяцев после лечения, клинического анализа крови (оценивали уровень лейкоцитов, гранулоцитов, лимфоцитов, моноцитов), исследования иммунологических показателей (CD3, CD4, CD8, CD4/CD8, CD20, CD16, ИФН-гамма, ИЛ-2, ИЛ-4, ФНО-альфа, IgG, IgА, IgМ). В настоящее время доказано, что имеющиеся вирусные инфекции приводят к существенным нарушениям иммунной системы.
Результаты
Как видно из табл. 1, у пациенток снижены уровни лейкоцитов, лимфоцитов, моноцитов и гранулоцитов. Для большинства вирусных инфекций, по данным литературы, наиболее характерны:
-
лимфоцитоз или лимфопения;
-
повышение (в начальном периоде инфекции) или снижение (при частых рецидивах) абсолютного и относительного числа Т-лимфоцитов (CD3+);
-
уменьшение абсолютного и относительного числа CD4+-лимфоцитов, особенно при частых рецидивах;
-
повышение при острых и хронических инфекциях абсолютного и относительного числа киллерных клеток: цитотоксических (CD3+CD8+) и NK-клеток (CD16+/56+);
-
развитие Th1-ответа (повышенная продукция ИФН-гамма, ИЛ-2).
Как видно из табл. 2, до начала лечения у пациенток снижены уровни CD3, CD4, CD8, CD4/CD8, ИФН-гамма, CD20, CD16 и повышены уровни ИЛ-2, ИЛ-4 в сыворотке крови. По окончании лечения анализ изменений Т-клеточного звена показал выраженное иммунокорригирующее действие комбинации препаратов Галавит и Аллокин-альфа. Отмечалось достоверное увеличение показателей CD3, CD4, CD8, CD20 по сравнению с исходными. При анализе сывороточных IgG, IgА, IgМ каких-либо достоверных изменений не выявлено.
Следует отметить, что ни у одной из 17 пациенток в течение контрольного периода не выявлен положительный ВПЧ. У двух больных через три месяца цитологически подтвердилась дисплазия легкой степени на фоне воспаления. Это потребовало дополнительного противовоспалительного лечения. При последующих цитологических контролях мазков дисплазия не обнаружена.
Заключение
Данные проведенного исследования подтверждают необходимость комплексного лечения эпителиальной дисплазии шейки матки умеренной и тяжелой степени. Своевременно проведенное патогномоничное лечение служит профилактикой развития злокачественных процессов шейки матки.
18 июля 2018 Дисплазия шейки матки — это патологическое изменение поверхностного эпителия, который выстилает шейку матки, когда здоровые клетки замещаются атипичными, аномальными. 
- Зависимо от глубины поражения эпителия выделяют 3 степени тяжести дисплазии шейки матки:
- дисплазия 1 степени — характеризуется поражением 1/3 эпителия.
- 2 степень дисплазии — поражено 2/3 эпителиального слоя.
- дисплазия шейки матки 3 степени — поражен весь эпителий.
Наиболее опасными являются дисплазия шейки матки 3 степени и 2 степени — их относят к предраковым состояниям. Поэтому, очень важно вовремя распознать симптомы и диагностировать дисплазию.
Далее в статье расскажем, какими симптомами проявляется дисплазия 3 степени шейки матки, как она выглядит на фото, а также методы лечения тяжелой дисплазии, в том числе и народными средствами.
Симптомы тяжелой дисплазии шейки матки
Дисплазия очень тяжело диагностируется, поскольку на начальных стадиях отличается скудными симптомами, или полным их отсутствием. Поэтому, чтобы вовремя диагностировать патологию и предотвратить ее прогрессированию, необходимо обязательно раз в полгода проходить гинекологический осмотр.
Обычно первые симптомы появляются только на тяжелой стадии заболевания.
- Итак, тяжелая дисплазия шейки матки может проявляться следующими симптомами:
- Наличие тянущих, ноющих болей внизу живота, которые усиливаются во время менструаций, во время, или после полового акта.
- Кровянистые выделения во время, или после полового акта.
- Наличие остроконечных кондилом в области наружных половых органов, влагалища, вокруг анального отверстия.
Если тяжелая дисплазия шейки матки протекает с другими гинекологическими заболеваниями, могут наблюдаться такие симптомы, как зуд, непривычные выделения имеющие неприятный запах, жжение, дискомфорт во влагалище, нарушение менструального цикла.
Дисплазия шейки матки 3 степени, фото патологии
Кольпоскопия — один из наилучших методов диагностики такой патологии, как дисплазия шейки матки 3 степени. Фото, полученное в результате исследования, выводится на монитор, может быть увеличено, перевернуто, что позволяет максимально точно определить глубину поражения шейки матки.
Дисплазия шейки матки 3 степени, фото которой представлены ниже, имеет вид измененных, эрозивных участков, которые возвышаются над уровнем слизистой и окружают внешний зев шейки матки. Как видно на фото, пораженные ткани гиперемированы, отечны, резко отличаются от здоровых тканей.
Дисплазия шейки матки 3 степени, лечение заболевания
Возможно ли, и как лечить дисплазию шейки матки 3 степени? Гинекология не перестает развиваться, благодаря чему на сегодняшний день можно вылечить практически любую патологию — не исключение и тяжелая дисплазия шейки матки. Лечение может проводиться хирургическими и нехирургическими методами. Наиболее часто применяется при диагнозе дисплазия шейки матки 3 степени лечение хирургическое.
- Оно может осуществляться следующими методами:
- Электрокоагуляция — данный метод лечения предусматривает прожигание патологических участков электрическим током.
- Лазерное лечение — под воздействием лазера атипичные клетки нагреваются и «испаряются».
- Радиоволновое лечение — на патологические участки воздействуют радиоволнами высокой частоты, вследствие чего атипичные клетки разрушаются.
- Криодеструкция — воздействие на патологические участки жидким азотом, экстремально низкая температура которого ведет к гибели атипичных клеток.
- Еще один метод, как лечить дисплазию шейки матки 3 степени — ультразвук. Механизм его действия такой же, как и в случае радиоволнового и лазерного лечения.
- Традиционное хирургическое лечение.
- Полное удаление шейки матки.
Возможно ли при такой патологии, как дисплазия шейки матки 3 степени, лечение без хирургии? К нехирургическим относится достаточно новый метод — фотодинамическая терапия.
Необходимо помнить, что тяжелая дисплазия шейки матки, лечение которой было начато несвоевременно, в дальнейшем приобретает злокачественный характер и перерождается в рак, а он значительно тяжелее поддается лечению. Поэтому профилактические гинекологические осмотры и своевременное обращение к врачу при появлении первых симптомов — залог здоровья!
Возможно ли лечение дисплазии шейки матки народными средствами?
Многие женщины боятся оперативного вмешательства и ищут различные альтернативные методы лечения, среди них — лечение дисплазии шейки матки 3 степени народными средствами.
К сожалению, в интернете можно найти множество рецептов и советов, как проводить лечение дисплазии шейки матки 3 степени народными средствами. Народные целители рекомендуют применять с этой целью тампоны с отварами чистотела, календулы, шалфея, с облепиховым маслом и многое другое. Не менее популярны и гомеопатические средства.
Важно!
Каждая женщина должна понимать, что народное лечение дисплазии шейки матки 3 степени недопустимо! Оно лишь затянет визит к гинекологу и усугубит ситуацию! Применять народные средства можно только после консультации врача!

 Дисплазия шейки матки – довольно распространенное заболевание в гинекологии, во время которого клетки слизистой оболочки маточной шейки меняют свою структуру, утолщаются, разрастаются, происходит созревание и отторжение эпителия. Появление нетипичных клеток происходит в поверхностных и глубоких эпителиальных слоях шейки матки, в отличие от эрозии шейки матки. Данный патологический процесс относится к предраковым состояниям, развитие дисплазии при отсутствии должного лечения с большой долей вероятности приведет к раку. Но если диагностировать и осуществить лечение дисплазии шейки матки на ранней стадии, онкологического риска можно избежать.
Дисплазия шейки матки – довольно распространенное заболевание в гинекологии, во время которого клетки слизистой оболочки маточной шейки меняют свою структуру, утолщаются, разрастаются, происходит созревание и отторжение эпителия. Появление нетипичных клеток происходит в поверхностных и глубоких эпителиальных слоях шейки матки, в отличие от эрозии шейки матки. Данный патологический процесс относится к предраковым состояниям, развитие дисплазии при отсутствии должного лечения с большой долей вероятности приведет к раку. Но если диагностировать и осуществить лечение дисплазии шейки матки на ранней стадии, онкологического риска можно избежать.
Причины возникновения дисплазии шейки матки
Данным заболеванием чаще всего страдают женщины, находящиеся в детородном возрасте – от 25 до 35 лет. К основным факторам, провоцирующим развитие заболевания, относятся:
-
вирус папилломы человека – онкогенные типы ВПЧ-16 и ВПЧ-18 в 95-98% случаев провоцируют развитие патологического процесса. Вследствие активности вируса осуществляется пролиферация клеток базального и парабазального слоев, клетки, затронутые вирусом, разрастаются и оказываются в верхних слоях эпителия, где происходит размножение вирусных клеток.
-
иммунодефицитные состояния, возникающие вследствие влияния на иммунную реактивность различных хронических заболеваний, медикаментозных средств, стрессовых ситуаций, несбалансированного питания;
-
активное и пассивное курение – риск появления дисплазии шейки матки возрастает в четыре раза;
-
вагиниты, вагинозы, кольпиты, эктопия и эрозия маточной шейки, лейкоплакия вульвы;
-
раннее начало половой жизни и роды – в возрасте до 16 лет;
-
беспорядочная половая жизнь, отказ от использования средств контрацепции, особенно презервативов;
-
большое количество абортов;
-
нарушение гормонального фона вследствие возникновения беременности, менопаузы, применения оральных контрацептивов и гормональных медикаментозных средств;
-
возникновение травматических повреждений шейки матки в процессе родовой деятельности и иных случаях;
-
дефицит ряда витаминов – А, С, β-каротина.
Симптомы
Как правило, дисплазия шейки матки не проявляется самостоятельными клиническими признаками. Примерно у 10% пациенток наблюдается скрытое течение болезни. Но при тяжелых стадиях заболевания возможно возникновение периодических болевых ощущений внизу живота. Чаще всего происходит присоединение микробных. В этом случае проявляется симптоматика кольпита либо цервицита – появление зуда, жжения, выделений из половых органов нехарактерного цвета, запаха, консистенции. После интимной близости, применения тампонов выделения могут быть кровянистыми. Обычно, дисплазия шейки матки сопутствует таким болезням, как хламидиоз, гонорея, образование остроконечных кондилом во влагалище, на вульве, коже ануса.
Развитие болезни может протекать длительное время и регрессировать самостоятельно после того, как было осуществлено лечение воспалительных заболеваний. Но в большинстве случаев происходит активное развитие дисплазии.
Способы диагностирования
При отсутствии ярко выраженных клинических признаков диагностика дисплазии шейки матки осуществляется с применением лабораторных, клинических и инструментальных методик, к которым относятся:
-
проведение осмотра шейки матки посредством влагалищных зеркал. Таким образом возможно заметить клинические проявления дисплазии – изменение цвета слизистой, наличие блеска в области наружного зева, пятен, разрастания эпителия шейки;
-
проведение простой и расширенной кольпоскопии – осмотра маточной шейки с помощью кольпоскопа. Данное оптическое устройство способно увеличивать изображение более чем в десять раз. В то же время проводятся диагностические пробы – шейка матки покрывается раствором уксусной кислоты и Люголя;
-
проведение гистологического исследования образцов ткани. При обнаружении в процессе кольпоскопии участков эпителия, которые вызывают опасения и свидетельствуют о развитии дисплазии шейки матки, осуществляется биопсия, и полученный биоптат направляется на гистологическое исследование, которое является наиболее информативной диагностической методикой и дает
-
осуществление цитологического исследования мазка Папаниколау (ПАП-тест) – под микроскопом исследуется количество, размер, форма, расположение атипичных клеток, которые были получены при взятии мазка с различных участков поверхности шейки. Также ПАП-тест позволяет заметить клетки, свидетельствующие о наличии вируса папилломы человека, которые имеют сморщенные ядра и ободок;
-
применение иммунологических методов ПЦР, которые позволяют выявить наличие вируса папилломы человека, определить вирусную нагрузку и штаммы. От того, присутствуют ли онкогенные типы ВПЧ, зависят методы, направленные на лечение дисплазии шейки матки.
Виды и степени дисплазии шейки матки
Вид определяется, исходя из результатов гистологического исследования. ПАП-мазок способствует выявлению плоскоклеточного интраэпителиального поражения. Различается несколько стадий патологического процесса:
-
низкая степень изменений;
-
высокая степень изменений;
-
вероятность наличия онкологического процесса;
-
присутствие атипичных железистых клеток;
-
присутствие атипичных клеток плоского эпителия.
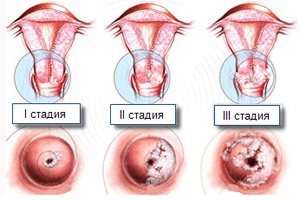 При проведении гистологического исследования согласно классификации ВОЗ выявляется три степени дисплазии шейки матки, разделяющиеся по тяжести поражения:
При проведении гистологического исследования согласно классификации ВОЗ выявляется три степени дисплазии шейки матки, разделяющиеся по тяжести поражения:
-
1 степень CIN1 (легкая), характеризующаяся нормальным расположением поверхностного и промежуточного слоев плоского эпителия, изменения проникают на глубину до одной трети эпителия, в анализах выявляются дискератоз и койлоцитоз;
-
2 степень CIN2 (умеренная), при которой поражение затрагивает от одной трети до двух третей толщины слоев плоского эпителия, выявляются прогрессирующие морфологические клеточные изменения;
-
3 степень CIN3 (тяжелая), при крайней степени поражения именуемая неинвазивным раком – максимально глубокое распространение патологического процесса, поражение затрагивает от двух третей слизистой оболочки шейки матки, выявляются значительные структурные изменения, патологический клеточный митоз, гиперхромные ядра большого размера в клетках, измененные клетки обнаруживаются только в слизистой оболочке, распространение на близлежащие ткани, мышцы и сосуды не прослеживается.
Лечение дисплазии шейки матки
При выборе методов лечения в обязательном порядке должен учитываться ряд факторов – возраст пациентки, степень развития дисплазии, размеры участка с патологическими изменениями, наличие сопутствующих заболеваний, желание женщины выносить и родить ребенка в будущем.
Лечение дисплазии 1 и 2 степени курирует врач-гинеколог. Лечением тяжелой формы занимается гинеколог-онколог с применением оперативных методов терапии. Если пациентка находится в возрасте менее двадцати лет, в организме отсутствует вирус папилломы человека, дисплазия не распространяется на цервикальный канал, эпителий шейки матки поражен по точечному типу, возможна выжидательная тактика. В этом случае лечение дисплазии шейки матки 1 степени не осуществляется, врач наблюдает за состоянием пациентки и степенью прогрессирования заболевания.
На сегодняшний день для лечения дисплазии применяются медикаментозный и хирургический методы терапии.
Медикаментозное лечение дисплазии шейки матки
Лечение умеренной стадии может осуществляться с помощью лекарств. Обычно применяются иммуномодуляторы, интерфероны и индукторы интерферонов, антибиотические средства – такие как Азитромицин в таблетках, Доксициклин в капсулах, противовоспалительные препараты, свечи, способствующие восстановлению эпителиальной структуры шейки матки и влагалищной микрофлоры, различные комплексные витамины.
Хирургическое лечение дисплазии шейки матки
Решение об оперативном вмешательстве применяется после того, как два раза был получен положительный результат анализа на дисплазию. Перед началом хирургического лечения проводится противовоспалительная терапия для осуществления санации очага поражения. После ее окончания возможно уменьшение либо полное исчезновение измененного участка. Обычно операция назначается на первую фазу менструального цикла – с шестого по десятый дни, если в матке и влагалище не обнаруживается наличие воспалительного процесса и отсутствует беременность. Для хирургического лечения дисплазии шейки матки применяются:
-
лазерная хирургия (вапоризация, прижигание, конизация посредством лазерного луча) – в процессе оперативного вмешательства осуществляется воздействие лазерного луча низкой интенсивности на очаги дисплазии, в результате чего происходит их нагревание и разрушение с последующим образованием некроза;
-
криохирургия (холодовая деструкция, криодеструкция, криоконизация) – очаг ликвидируется посредством локального замораживания пораженных тканей с помощью жидкого азота, закиси азота, двуокиси углерода;
-
петлевая эксцизия шейки матки – процесс иссечения измененной ткани шейки матки нагретой тонкой петлей из нержавеющей стали либо вольфрама разнообразной формы (квадратной, полукруглой, треугольной – конизация или конусовидная эксцизия). Данный метод применяется с использованием электрохирургических устройств, которые генерируют постоянное низкое напряжение, передающееся на проволочную петлю, предназначенную для иссечения измененной ткани;
-
радиоволновая хирургия – быстрый и безболезненный способ оперативного вмешательства, при котором происходит стимуляция внутренней энергии атипичных клеток посредством радиоволн, в результате чего они разрушаются;
-
удаление шейки – данная методика применяется, если нет возможности осуществления прочих способов лечения либо они оказались неэффективны.
Профилактика дисплазии шейки матки
Через три-четыре месяца после проведенного лечения осуществляется первый контроль – у пациентки берут ПАП-мазок, впоследствии эта процедура будет повторяться ежеквартально в течение года. В целях профилактики дисплазии шейки матки и возникновения рецидивов заболевания рекомендуется:
-
использовать барьерные методы контрацепции, особенно при отсутствии постоянного полового партнера;
-
свести к минимуму или полностью отказаться от курения;
-
своевременно проводить санацию всех инфекционных очагов;
-
уделять внимание питанию – оно должно быть сбалансированным, с наличием необходимых витаминов и микроэлементов, особенно желательно присутствие в рационе селена и витаминов групп А и В;
-
регулярное (не реже одного-двух раз в год) прохождение профилактических осмотров у гинеколога с взятием и цитологическим исследованием соскобов/мазков с шейки матки.
22 апреля 2015. /46ТВ/.
Дисплазия шейки матки – одно из самых распространенных заболеваний. Его диагностируют у каждой четвертой пациентки. Опасность заболевания в том, что вполне «безобидное» воспаление слизистой оболочки матки может перерасти в злокачественную опухоль. Решение проблемы – в быстром и эффективном решении.
Первые «звоночки». Проблема многих девушек в том, что они напрочь игнорируют первые проявления заболевания:
— наличие подозрительных выделений из влагалища;
— повышенная температура тела на протяжении длительного периода времени;
— зуд и жжение в промежности;
— болевые ощущения во время полового акта.
Но опасность в том, что в большинстве случае дисплазия шейки матки может протекать бессимптомно: пациентка отлично себя чувствует и не испытывает никакого дискомфорта.
Единственный выход – постоянное наблюдение у врача. Только специалист сможет вовремя диагностировать заболевание и назначить эффективное лечение.
Причины. Один из способов предотвратить появление заболеваний – устранить «провокаторов». По мнению специалистов, таковыми являются:
— противозачаточные таблетки. Длительный прием этих лекарственных препаратов может привести к воспалению слизистой оболочки матки, а впоследствии и к образованию злокачественной опухоли;
— никотин и алкоголь;
— частая смена половых партнеров.
Одна из возможных причин появления дисплазии – наследственные заболевания. Если в вашей семье женщины страдали от онкологических заболеваний, вам стоит уделить особое внимание вашему здоровью.
Еще два фактора, которые могут повлиять на ваше здоровье — пренебрежение личной гигиеной и частые аборты (в результате этих действий вы можете повредить микрофлору и целостность оболочки шейки матки).
Лечение. Девушки должны усвоить раз и навсегда — самолечение при дисплазии – это движение в никуда. Вы можете использовать народные средства или рекомендации, подсмотренные в медицинских журналов, но это не поможет. Только врач скажет как лечить дисплазию шейки матки, какие средства необходимо использовать именно в вашем случае.
Поиск специалиста. Лечение дисплазии шейки матки должно проходить под наблюдением специалиста. Если у вас нет «своего» гинеколога, не проблема. При помощи проекта «Гинеколог.ру» вы сможете:
— выбрать грамотного и квалифицированного специалиста;
— узнать подробную информацию о его специализации, образовании и опыте работы;
— ознакомиться с отзывами реальных пациентов о стиле работы врача.