Спинальный инсульт
Что такое спинальный инсульт?
Спинальный инсульт или паралич спинного мозга возникает в следствии поражения спинного мозга и степень тяжести определяет размеры парализованной области. При травме спинного мозга страдает не только опорно-двигательная система, мочевой пузырь и кишечник становятся неспособными нормально функционировать. К последствиям спинального инсульта также относится недержание мочи и кала.
Причины спинального инсульта:
группа A. Заболевания
Если своевременно не лечить болезни, возникаюцие в спинном мозге, в смежных тканях, в позвоночнике, они могут привести к повреждению спинного мозга, как следствии к его параличу. Эти болезни можно классифицировать по следующим группам:
- Опухоли: Опухоли, образовавшиеся в позоночнике, сжимая спинной мозг , могут привести к его инсульту.
- Инфекции Туберкулезный спондилит (болезнь Потта), менингит могут привести к деформациям спинного мозга, а как следствие к инсульту
- Заболевания мягких тканей: Дегенеративные спинальные грыжи, деформации в тканях, окружающих позвонки, заболевания мягких тканей также могут вызывать повреждение спинного мозга.
Группа Б. Травмы
- Транспортные аварии
- Падения с высоты
- Несчастные случаи на производстве
- Ранения огнестрельным оружием
- Спортивные травмы (ныряния в мелкой воде и т. д.)
- Стихийные бедствия (землетрясения)
Последствия спинального инсульта
Тетраплегия
Повреждение спинного мозга на уровне шейных позвонков обездвиживает руки, туловище и ноги. Может возникнуть затрудненное дыхание и кашель.
Параплегия
Повреждение спинного мозга в области туловища обездвиживает туловище и ноги. Никак не затрагивает руки. Какая бы ни была травма спинного мозга по степени тяжести, пострадавшему трудно контролировать кишечник и мочевой пузырь.
Какое лечение применяют при спинальном инсульте?
Основное лечение паралича спинного мозга — физиотерапия и реабилитация. Чем раньше при параличе спинного мозга начать физиотерапию и реабилитацию, тем лучше будут результаты. На результат также влияет психологический настрой пациента и четкое следование указаниям медицинского персонала.
Какие методы используются при лечении инсульта спинного мозга в нашем центре?
В целях вернуть пациенту способность нормально ходить и манипулировать руками в нашем центре применяются такие методы, как индивидуальная физиотерапия, индивидуальная работа в реабилитационном бассейне, ходьба и разработка рук с использованием передовых технологий роботизированных реабилитационных устройств, электротерапия, лечебный массаж.
Синдром фиксированного спинного мозга характеризуется прогрессирующей неврологической, урологической, ортопедической дисфункцией, обусловленной натяжением спинного мозга, вследствие фиксации оккультными формами спинального дизрафизма и вторично развившейся фиксации, у ранее оперированных детей (открытые пороки развития — миеломенингоцеле, менингорадикулоцеле, липомиеломенингоцеле и.т.д), с аномально низким расположением конуса спинного мозга ниже L1 – L2 позвонка и подтверждённое данными МРТ сканирования. Синдром фиксированного спинного мозга является функциональным заболеванием индуцированное фиксацией и натяжением каудальных отделов спинного мозга неэластическими структурами, приводящими к компрессии, ишемии и как следствие к нейрональной дисфункции.
Содержание
- Различают три патофизиологические группы:
- Клиническая картина
- Хирургическое лечение (высвобождение спинного мозга)
- Общие данные
- Причинные факторы
- Классификация
- Клинические симптомы
- Диагностика
- Лечение
- Прогноз и профилактика
- Проблема
- Демографические тенденции
- Смертность
- Медико-санитарные, экономические и социальные последствия
- Профилактика
- Улучшение медицинской помощи и решение проблем
- Деятельность ВОЗ
Различают три патофизиологические группы:
- с истинным синдромом фиксированного спинного мозга, при котором неврологическая симптоматика коррелировала с тракцией спинного мозга и соответствовала нижележащим сегментам от последней пары зубовидных связок на уровне Th12 – L1. В данной категории дизрафизмы представлены в виде утолщённой конечной нити, каудальной и небольшой переходной липомам, сакральной менингоцеле.
- синдром фиксированного спинного мозга у пациентов с аномально низким расположением конуса (в промежутке L1 – S1). Спинальные дизрафизмы данной категории составили протяжённые дорзальные и переходные липомы, миеломенингоцеле
- Группа пациентов с синдромом фиксированного спинного мозга без признаков и симптомов натяжения, при низком расположении и фиксации конуса. Среди данной категории, часть пациентов страдают параплегией и тотальным недержанием с явной фиксацией в рубцовой ткани на грудном и поясничном уровнях, часть с липоматозным перерождением спинного мозга и очевидным отсутствием функциональной нервной ткани.
Клиническая картина
Синдром фиксированного спинного мозга лежит в основе симптоматики большинства скрытых и открытых пороков развития спинного мозга. В большинстве случаев проявление синдрома фиксированного спинного мозга возникает в периоды роста ребенка: 1-й от 0 до 3-4 лет (прирост 24 см в 1й год жизни) и 2-й от 11 – 15 лет у девочек и от 13 – 18 у мальчиков (прирост 10-12 см в год). Клинические симптомы характеризуются прогрессирующим течением с формированием четырех синдромов. Кожный синдром – 54 % (подкожная липома, кожный «хвостик», рубец, пигментация, гемангиома, гипертрихоз, дермальный синус Неврологический синдром — (нарушение походки – 93%; гипотрофия мышц – 63 %; чуствительные расстройства – 70 %; боли в ногах, спине – 37 %) Нейрогенная дисфункция тазовых органов — (мочевого пузыря — 40 %, прямой кишки — 30 %) Ортопедический синдром — (деформация стоп, укорочение конечностей — 63 %; сколиоз, кифоз — 29 %).
«Золотым стандартом» диагностики позвоночника и спинного мозга является магнитно – резонансная томография (МРТ), позволяющая определить анатомо–морфологические взаимоотношения в сложной анатомической системе «спинной мозг — позвоночный канал — мягкие ткани, выявить скрытые формы спинальных пороков и уточнить прямые и косвенные признаки «фиксации спинного мозга». Патогномоничный симптом синдрома фиксированного спинного мозга — опущение конуса спинного мозга ниже L1 – L2 позвонка, с признаками утолщения конечной нити.
Хирургическое лечение (высвобождение спинного мозга)
Используя современные нейрохирургические технологии (микроскоп, интраоперационный нейрофизиологический мониторинг, пластические материалы мировых производителей) позволяет достичь в хирургии аномалий позвоночника и спинного мозга высоких результатов, с минимальным риском операционных осложнений, тем самым улучшить качество жизни ребёнка в рамках имеющегося неврологического дефицита (обычно парапарез с тазовыми нарушениями) и профилактике возможных вторичных осложнений (ликворея, бульбарные расстройства, сирингомиелия, кифосколиоз).
При скрытых формах дизрафизма, своевременная хирургия позволяет предупредить появления неврологического дефицита, связанного с развитием «синдром фиксированного спинного мозга», и восстановление нормальных анатомических взаимоотношений (искусственная нейруляция, формирование нормального субарахноидального пространства, дурального мешка), коррекция факторов фиксации (конечная нить, липома, диастематомиелия, дермоид), что приводит к улучшению функции тазовых органов, неврологического статуса у симптомных больных.
Узнать больше о нервных заболеваниях на букву «Н»: Нарушение сна; Нарколепсия; Наследственная мозжечковая атаксия Пьера-Мари; Нарушения спинномозгового кровообращения; Невралгия тройничного нерва; Невралгия подчелюстного и подъязычного узлов; Невралгия языкоглоточного узла; Невралгия ушного узла; Неврастения; Невральная амиотрофия Шарко-Мари-Тута; Невринома слухового нерва; Невринома; Неврит зрительного нерва; Неврит глотки; Неврит лицевого нерва; Неврит; Невроз навязчивых состояний; Невроз глотки; Неврозы; Неврозоподобное заикание; Невропатия бедренного нерва.
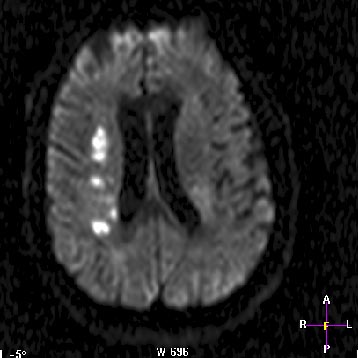
 Нарушения спинномозгового кровообращения — расстройства, относящиеся к кровообращению в сосудах спинного мозга, протекающие остро или в хронической форме. Вызываются патологическими преобразованиями или экстравазальным сжиманием сосудов, предоставляющих спинному мозгу кровь.
Нарушения спинномозгового кровообращения — расстройства, относящиеся к кровообращению в сосудах спинного мозга, протекающие остро или в хронической форме. Вызываются патологическими преобразованиями или экстравазальным сжиманием сосудов, предоставляющих спинному мозгу кровь.
Отличием заболевания становится потеря движений конечностей. Утрата двигательных функций может быть, как в верхних, так и в нижних конечностях. В тяжелых случаях утрачивается движение всех конечностей, расстройство процессов дефекации и мочеиспускания. К инструментальным методам обследования относятся КТ, МРТ позвоночного столба, анализ сосудов. Лечение направлено на восстановление кровообращения. Целесообразно совмещение хирургических и медикаментозных приемов.
Общие данные
Нарушение кровообращения в сосудах спинного мозга активизируется при сдавлении или патологических переменах в васкулярных структурах. Это служит источником поражения зон спинного мозга, которые испытывают недостаточность питания с током крови. Чаще всего приводят к ишемическому спинальному инсульту, кровоизлияниям в субстанцию спинного мозга.
В зависимости от факторов появления, нарушения спинномозгового кровообращения могут быть обратимыми или оказаться причиной невозвратимых неврологических состояний, вплоть до инвалидизации.
Причинные факторы
Факторы образования расстройств спинномозгового кровообращения можно разделить на 3 большие группы:
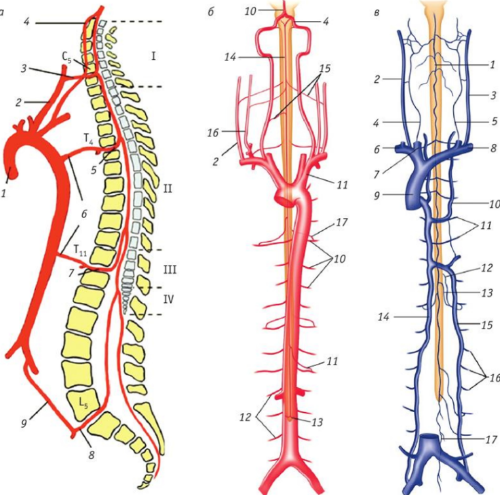
- Дефекты кровоснабжающих сосудов, приводящие к миелоишемии (20% случаев):
- врожденные — аномалии развития церебральных сосудов;
- приобретенные — последствия заболеваний сосудов конечностей, сердечно-сосудистых патологий.
- Компрессия кровеносных сосудов извне (75% случаев). Причинами являются новообразования и лимфомы грудной клетки, абдоминальных органов, сдавливающие аорту и ее ответвления. Межпозвоночные грыжи, отломки позвонков после травм компрессируют артерии и корешковые вены.
- Компликация после инструментальных вмешательств — спинномозговой анестезии, пункции, мануальной терапии.
Классификация
По форме происхождения нарушения спинномозгового кровообращения делят на:
- Острые — происходят внезапно — спинальные инсульты.
- Транзиторные — преходящие — наступают непредвиденно, но симптомы уходят в течение первых 24 часов с момента появления — синдром Унтерхарншейда, перемежающаяся хромота, синдром падающей капли.
- Хронические — длятся долгое время, усугубляются довольно медленно — хроническая миелоишемия.
Клинические симптомы
Ишемический спинальный инсульт — начинается остро, развивается до 1-2 часов, редко несколько дней. Признаки преходящее ишемии могут выступать предвестниками спинальной ишемии. У пациента фиксируется повышение температуры тела при быстром нарастании симптоматики. Общие проявления зависят от области спинного мозга, подвергшейся ишемии.
Во время процесса, протекающего в верхнем шейном участке, на уровне позвонков С1-С4, у больного замечается отсутствие движения в нижних и верхних конечностях (тетраплегия), мышечная активность растет, все виды сенситивности нарушаются, происходит задержка мочеиспускания. Не исключен паралич дыхательных мышц и спинальный шок.
Ишемическое нарушение на уровне С5-С6 — представляется слабостью мышц рук и ног, отсутствием всех типов сенситивности ниже границы поражающего процесса, проблемами с мочеиспусканием. Отличительным фактором является сужение зрачка и глаза.
Если патологические изменения происходят в грудном отделе, возникает слабость в ногах с одновременным усилением тонуса мышц. Определяется нарушение чувствительности и проблемы с мочеиспусканием. Абдоминальные рефлексы на фиксируются.
 Дряблый паралич бедер возникает при ишемии поясничного участка, сопровождающийся сдавлением мышечной активности. В ступнях сила сохраняется. Коленные реакции не проявляются, ахилловы — усилены. В паху и ниже нарушена чувствительность, мочеиспускание затруднено. Во время ишемии в нижних поясничных и копчиковых участках сенсетивность пропадает в зоне промежности, сопровождается недержанием испражнений.
Дряблый паралич бедер возникает при ишемии поясничного участка, сопровождающийся сдавлением мышечной активности. В ступнях сила сохраняется. Коленные реакции не проявляются, ахилловы — усилены. В паху и ниже нарушена чувствительность, мочеиспускание затруднено. Во время ишемии в нижних поясничных и копчиковых участках сенсетивность пропадает в зоне промежности, сопровождается недержанием испражнений.
Кровоизлияние в спинной мозг развивается после травмы. Сопровождается нарушением сенситивности, ухудшением мышечного тонуса, слабостью. Патологии мочеиспускания и дефекации. Поражение верхних шейных участков приводит к параличу диафрагмальных мышц, расстройствам дыхания.
Преходящее нарушение спинномозгового кровообращения при закидывании головы или ее резких поворотах называется «синдромом падающей капли». Внезапная слабость приводит к падению с сохранением сознания. По окончании приступа сила мышц восстанавливается. Повторный поворот может снова привести приступу. Мотивом выступают дегенерационно-дистрофические изменения шейного участка позвоночника, атеросклерозе артерий позвоночника.
Синдром Унтерхарншейдта имеет похожую симптоматику, но сопровождается потерей сознания на 2-3 минуты после падения. По окончании приступа сначала восстанавливается сознание, а потом возвращается мышечная сила. Синдром возникает при нарушении кровотока в шейных отрезках и стволе головного мозга.
Атаки миелогенной перемежающейся хромоты возникают во время ходьбы или физической нагрузке (при подъеме значительной тяжести). Проявляется слабостью в ногах, онемением, иногда резким позывом к дефекации или мочеиспусканию. Через 10 минут все признаки проходят и больной может передвигаться дальше. Пациенты обозначают подворачивание ног во время ходьбы, боли в пояснице. Причиной состояния являются грыжи дисков поясничного участка, атеросклероз брюшной аорты.
Каудогенная перемежающаяся хромота происходит резко, во время ходьбы и сопровождается слабостью в ногах, онемением, чувством ползания мурашек. Парестезии берут свое начало в нижних частях ног и поднимаются выше, к половым органам. Состояние наступает при сужении позвоночного канала на высоте поясницы.
Устойчивые клинические симптомы нарушений спинномозгового кровообращения приводят к осложнениям в виде отека спинного мозга, пролежней, второстепенных инфекционных патологий мочевыводящих путей, пиемии.
Диагностика
 Установление точного диагноза требует дифференциации нарушений кровообращения от воспалительных процессов, новообразований. Необходимо проведение магнитно-резонансной томографии или компьютерная томография позвоночника. Спинальная ангиография показывает сосудистые патологии. Электрофизиологические обследования выявляют степень и границу повреждений нервных волокон, а также возможность передавливания нервно-мышечных сигналов
Установление точного диагноза требует дифференциации нарушений кровообращения от воспалительных процессов, новообразований. Необходимо проведение магнитно-резонансной томографии или компьютерная томография позвоночника. Спинальная ангиография показывает сосудистые патологии. Электрофизиологические обследования выявляют степень и границу повреждений нервных волокон, а также возможность передавливания нервно-мышечных сигналов
Лечение
Все лечебные мероприятия при острых нарушениях спинномозгового кровообращения проводятся исключительно в условиях неврологического отделения. Транспортировка больного осуществляется лежа на жестком щите. Лекарственные препараты назначаются те же, что и при инсультах головного мозга. В первую очередь назначаются сосудорасширяющие препараты, средства обеспечивающие коллатеральный кровоток и стимулирующие сердечно-сосудистую деятельность. Препараты, способствующие разжижение крови, антикоагулянты, назначаются с постоянным контролем анализов состава крови.
При геморрагической спинальной ишемии назначают лекарственные средства, которые помогают образованию тромба, прекращению кровотечения и укрепляют сосудистую стенку.
 Неукоснительно соблюдение постельного режима, контроль за регулярным мочеиспусканием, профилактика пролежней. Дегидратационная терапия с назначением мочегонных средств направлена на предупреждение отека мозга. Через 2-3- суток проводят лечение, направленное на восстановление утраченных функций. На седьмые сутки применяют нейропротекторы, ноотропы, антигипоксанты, витамины. Обязательно проведение лечебных физических упражнений и массаж пораженных участков.
Неукоснительно соблюдение постельного режима, контроль за регулярным мочеиспусканием, профилактика пролежней. Дегидратационная терапия с назначением мочегонных средств направлена на предупреждение отека мозга. Через 2-3- суток проводят лечение, направленное на восстановление утраченных функций. На седьмые сутки применяют нейропротекторы, ноотропы, антигипоксанты, витамины. Обязательно проведение лечебных физических упражнений и массаж пораженных участков.
При неэффективности медикаментозного лечения назначается нейрохирургическая операция, в ходе которой проводится реваскуляризация спинного мозга. Нейрохирурги вмешиваются, когда артерии спинного мозга сдавливаются опухолями, межпозвоночной грыжей, воспалительными инфильтратами. Для предупреждения разрыва аневризмы сосуда и кровоизлияния в спинной мозг также предпринимается нейрохирургическое вмешательство.
Прогноз и профилактика
Первопричина происхождения нарушения спинномозгового кровообращения, его тип, местонахождение процесса откровенно воздействует на дальнейший прогноз заболевания. Купирование воздействия причины заболевания и начальное проведение лечебных мероприятий значительно оптимизирует дальнейший прогноз. Восстановительная терапия направлена на восстановление и сохранность двигательных функций и чувствительности пострадавших участков. К летальному исходу могут привести вторичные инфекции, сепсис и развитие пролежней.
Профилактические меры направлены на раннюю диагностику нарушений спинномозгового кровообращения, своевременное определение первопричин, способствующих их развитию. Рекомендованы профилактические осмотры невролога и проведение сосудистой диагностики.
Проблема
Термин «повреждение спинного мозга» означает поражение спинного мозга в результате травмы (например, в случае автомобильной аварии) либо болезни или дегенерации (например, рак). В настоящее время нет надежной оценки распространенности этого явления в мире, однако коэффициент заболеваемости на глобальном уровне составляет, по оценкам, 40-80 случаев на миллион жителей в год. До 90% этих случаев обусловлены травмами, хотя доля атравматических повреждений спинного мозга, судя по всему, постоянно растет.
Симптомы повреждения спинного мозга зависят от серьезности этого повреждения и его местоположения на спинном мозге. Симптомы могут включать частичную или полную утрату сенсорной функции или двигательной функции верхних конечностей, нижних конечностей и/или тела. Наиболее серьезные повреждения спинного мозга поражают системы, которые регулируют работу желудочно-кишечного тракта или мочевого пузыря, дыхание, сердечный ритм и кровяное давление. Большинство людей, страдающих повреждениями спинного мозга, испытывают хроническую боль.
Демографические тенденции
Наибольшей опасности подвергаются мужчины на раннем этапе зрелости (20-29 лет) и в преклонном возрасте (старше 70 лет). Женщины подвергаются наибольшему риску в подростковом (15-19 лет) и преклонном возрасте (старше 60 лет). По данным исследований, соотношение коэффициентов подверженности мужчин и женщин составляет в зрелом возрасте, как минимум, 2:1, а иногда и гораздо выше.
Смертность
Самый высокий риск смертности отмечается в течение первого года после повреждения и остается высоким по сравнению с населением в целом. Вероятность того, что люди с повреждением спинного мозга могут умереть раньше, в 2-5 раз выше.
Риск смертности повышается с повышением уровня и тяжести повреждения и в значительной мере обусловлен наличием своевременной и качественной медицинской помощи. Важное значение имеют также такие факторы, как метод транспортировки в больницу после повреждения и время, прошедше6е до поступления в больницу.
Вторичные условия, которые можно предотвратить (например, инфекции в результате необработанных пролежневых язв), более не считаются ведущими причинами смерти людей с повреждением спинного мозга в странах с высоким уровнем доходов, однако эти условия все же остаются основными причинами смерти людей, получивших повреждение спинного мозга, в странах с низким уровнем доходов.
Медико-санитарные, экономические и социальные последствия
Повреждение спинного мозга ассоциируется с возникновением риска развития вторичных условий, которые могут привести к общему ухудшению здоровья и даже к угрозе жизни, например к тромбозу глубоких вен, инфекции мочевыводящих путей, мышечным спазмам, остеопорозу, пролежням, хронической боли и осложнениям дыхательных путей. Для профилактики и лечения этих состояний требуется неотложная помощь, система услуг по реабилитации и постоянное обеспечение медицинской помощи.
Повреждение спинного мозга может привести к тому, что данное лицо будет нуждаться в посторонней помощи. Зачастую для облегчения мобильности, общения, ухода за собой или для домашней работы нужна ортопедическая и реабилитационная техника. По оценкам, 20-30% людей с повреждением спинного мозга обнаруживают клинически значимые симптомы депрессии, которая в свою очередь оказывает негативное воздействие на улучшение функций жизнедеятельности и здоровья в целом.
Неправильное восприятие, негативное отношение и физические барьеры, сдерживающие основные функции мобильности, приводят к тому, что многие люди лишены возможности принимать всестороннее участие в жизни общества. Дети с повреждением спинного мозга имеют скорее всего меньше шансов, чем их сверстники, начать учебу в школе, а после зачисления — меньше шансов успешно учиться. Взрослые с повреждением спинного мозга сталкиваются с аналогичными барьерами, которые препятствуют им участвовать в экономической жизни, что подтверждается их уровнем безработицы на глобальном уровне, который составляет более 60%.
Существующие данные не позволяют оценить затраты, связанные с повреждением спинного мозга на глобальном уровне, однако они дают возможность нарисовать общую картину:
- уровень и тяжесть травмы оказывает существенное воздействие на эти затраты — чем выше расположена травма на спинном мозге (например, тетраплегия по сравнению с параплегией), тем выше затраты;
- прямые затраты наиболее высоки в первый год сразу же после повреждения спинного мозга и затем существенно снижаются с течением времени;
- косвенные затраты, в особенности потеря источников дохода, зачастую превышают прямые затраты;
- большая часть этих затрат ложится на плечи самих людей, которые получили повреждение спинного мозга;
- затраты, связанные с повреждением спинного мозга, выше затрат, связанных с сопоставимыми состояниями, такими как деменция, множественный склероз и церебральный паралич.
Профилактика
Ведущими причинами повреждения спинного мозга являются автомобильные аварии, падения и акты насилия (включая попытки самоубийства). Существенная доля травматических повреждений спинного мозга обусловлена травмами, связанными с работой или спортом. Для предотвращения некоторых из основных причин повреждения спинного мозга в настоящее время существуют эффективные меры, включая улучшение состояния дорог, транспортных средств и поведения людей на дорогах, что позволяет избежать автомобильных аварий, оснащение окон защитными элементами, препятствующими выпадению, и меры на директивном уровне, имеющие целью предотвратить злоупотребление алкоголем и ограничить доступ к огнестрельному оружию в целях сокращения числа случаев насилия.
Улучшение медицинской помощи и решение проблем
Многие из последствий, связанных с повреждением спинного мозга, обусловлены не самим состоянием человека, а неадекватным уровнем медицинской помощи и реабилитационных услуг, а также барьеров, существующих в физической окружающей среде, социальной сфере и на уровне политики.
Осуществление Конвенции ООН о правах инвалидов (КПИ) предполагает необходимость соответствующих действий в целях устранения этих пробелов и решения проблем.
Основные меры по повышению уровня выживания, здоровья и участия в жизни общества людей с повреждением спинного мозга включают следующие:
- Своевременное и надлежащее обследование до поступления в больницу: оперативное распознавание травмы с подозрением на повреждение спинного мозга, быстрая оценка и принятие мер по оказанию первой помощи пострадавшему, включая иммобилизацию позвоночника.
- Неотложная помощь (включая хирургическое вмешательство), соответствующая типу и тяжести повреждения, степени нестабильности и наличию сдавления нервов и в соответствии с пожеланиями пациента и его семьи.
- Доступ к имеющимся средствам медицинской помощи, информационным материалам и изделиям медицинского назначения (например катетерам) в целях снижения риска вторичных состояний и повышения качества жизни.
- Доступ к квалифицированным услугам в области реабилитации и психического здоровья с целью обеспечения максимального восстановления функций, самостоятельности, общего благосостояния и включения в жизнь общества. Исключительно важное значение имеет поддержание функции мочевого пузыря и желудочно-кишечного тракта.
- Доступ к надлежащим вспомогательным устройствам, которые могут дать людям возможность осуществлять повседневную деятельность, осуществить которую в ином случае они были бы неспособны, что позволит снизить уровень функциональных ограничений и зависимости. В странах с низким и средним уровнем доходов только 5-15% лиц имеют доступ к вспомогательным устройствам, в которых они нуждаются.
- Специализированные знания и навыки среди медицинских работников и реабилитационных служб.
Необходимые меры по обеспечению права на образование и участие в экономической жизни включают законодательство, политику и программы, которые оказывают содействие в следующих областях:
- создание физически доступных домов, школ, рабочих мест, больниц и транспорта;
- создание системы образования для всех;
- устранение случаев дискриминации на работе и в сфере образования;
- восстановление профессиональных навыков в целях оптимизации шансов на трудоустройство;
- микрофинансирование и иные формы льгот, способствующих самостоятельной занятости, в порядке оказания поддержки альтернативным формам материальной самодостаточности;
- обеспечение доступа к системе выплат социальных пособий, которые не действуют в качестве меры, снижающей заинтересованность в возобновлении работы;
- правильное понимание проблемы повреждения спинного мозга и позитивное отношение к людям, которые живут в этом состоянии.
Деятельность ВОЗ
ВОЗ проводит работу по всему спектру мер, начиная с первичной профилактики травматических и атравматических причин повреждения спинного мозга, улучшения травматологической помощи, укрепления медико-санитарных и реабилитационных услуг и оказания поддержки по включению людей с повреждениями спинного мозга в жизнь общества. ВОЗ выполняет следующие задачи:
- работает на межведомственной основе в партнерстве с национальными субъектами деятельности в самых разных секторах (например здравоохранение, правоприменение, транспорт, образование) в целях улучшения профилактики случаев повреждения спинного мозга, в том числе в результате дорожно-транспортных происшествий, падений, актов насилия и дефектов нервных трубок;
- ориентирует и поддерживает государства-члены в работе по повышению осведомленности в вопросах инвалидности и содействует включению проблемы инвалидности в качестве одного из компонентов национальной политики и программ в области здравоохранения;
- содействует сбору и распространению информации и данных, связанных с инвалидностью;
- разрабатывает нормативные средства, включая руководства и примеры надлежащей практики в целях укрепления первичной профилактики (автомобильные аварии, падения и акты насилия), травматологической помощи, медико-санитарной помощи, реабилитации и поддержки, а также иной помощи;
- создает соответствующий потенциал среди директивных органов здравоохранения и поставщиков услуг;
- содействует расширению масштабов работы по реабилитации на местном уровне; и
- пропагандирует стратегии, имеющие целью добиться того, чтобы инвалиды были хорошо осведомлены о состоянии своего здоровья и чтобы медико-санитарный персонал поддерживал и охранял права и достоинство инвалидов.