Симптомы перелома скуловой кости
Рассказывает Алексей Лобков,челюстно-лицевой хирург, оториноларинголог
 Скуловая кость является одним из «пазлов», составляющих лицевой скелет. Обычно она ломается в области соединения с соседними костями. Это так называемые швы: скуло-лобный, скуло-верхнечелюстной, скуло-височный.
Скуловая кость является одним из «пазлов», составляющих лицевой скелет. Обычно она ломается в области соединения с соседними костями. Это так называемые швы: скуло-лобный, скуло-верхнечелюстной, скуло-височный.
Переломы скулового комплекса различной степени тяжести происходят, когда «под удар» попадает область скулового возвышения (самая выступающая точка под глазом).
Чаще всего скуловой комплекс страдает в результате нападения, ДТП (особенно у не пристегнутых пассажиров на заднем сидении), падения с высоты.
Содержание
- Классификация переломов
- Что характеризует повреждение?
- Первая помощь:
- Последствия перелома скуловой кости
- Осложнения, возникающие после перелома скуловой кости
- Диагностика
- Лечение перелома скуловой кости
- Методы оперативного лечения
- Классификация переломов скуловой кости (Р.Ф. Низова).
- Клиническая картина перелома скуловой кости
- Перелом скуловой дуги
- Лечение больных с переломом скуловой кости и дуги
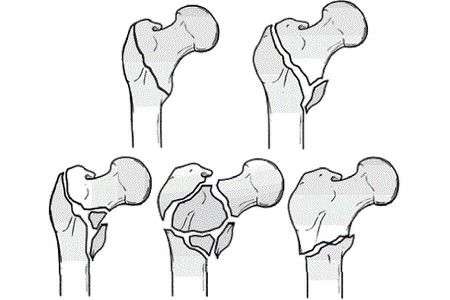
Классификация переломов
При травмах чаще всего происходит повреждение не только скуловой, но и соседних костей. Таким образом, мы имеем дело с переломами скуло-назо-глазнично-верхнечелюстного комплекса в различных вариациях. Единственный вид перелома в пределах собственно скуловой кости – это так называемый изолированный перелом скуловой дуги.
Что характеризует повреждение?
После травмы возникают:
-
боль,
-
отек,
-
деформация области травмы,
-
онемение кожи подглазничной области и зубов верхней челюсти на стороне поражения,
-
кровотечение из носа со стороны травмы,
-
ограничение открывания и боковых движений нижней челюсти,
-
боль при жевании.
Первая помощь:
-
Приложить холод к месту повреждения. Это может быть пакет со льдом, завернутый в полотенце.
-
Если есть рана, обработать её водным антисептиком (мирамистин, хлоргексидин) и наложить повязку.
-
Если боль сильная, принять обезболивающее.
-
Обратиться в клинику, где вас осмотрит доктор и назначит дополнительные обследования. Это может быть рентгенограмма или компьютерная томография.
Последствия перелома скуловой кости
Перелом со смещением отломков может привести к деформации лица и нарушению функции жевания.
Осложнения, возникающие после перелома скуловой кости
-
Со стороны придаточных пазух носа: верхнечелюстной синусит.
-
Со стороны глаза: энофтальм, гипофтальм, двоение в глазах.
-
Длительное онемение зубов верхней челюсти и кожи подглазничной области.
-
Ограничение открывания рта, ограничение боковых движений челюсти, которые вызывают трудности при приеме пищи.
Диагностика
В диагностике травм лицевого скелета «золотым стандартом» является компьютерная томография, при этом срезы должны быть выполнены с минимальным шагом 0,5-1 мм.
Лечение перелома скуловой кости
Переломы скуловой кости без смещения и нарушения функции лечатся консервативно и не требуют госпитализации. При этом пациентам рекомендуют:
-
на 10-14 дней исключить продукты, требующие пережевывания, потому что жевательная мышца прикрепляется частично к височной кости и может вызвать смещение отломков;
-
применять противоотечные примочки и мази;
-
принимать обезболивающие препараты в случае боли.
Переломы скуловой кости со смещением отломков требуют хирургического лечения.
Методы оперативного лечения
Хирургические методы лечения переломов скуловой кости особенно активно развивались во второй половине 20 века. Множество авторов предлагали свои методы доступа к скуловой кости и ее репозиции: Метод Лимберга, Казаньяна, Дубова, Дюшанта…
Ради справедливости стоит отметить, что один из авторских методов мы используем до сих пор. Это метод Лимберга, но применяем его только при изолированных переломах скуловой дуги, которые не требуют дополнительной фиксации после репозиции.
С внедрением в широкую практику компьютерной томографии появилась возможность перед операцией иметь «карту» линий перелома, а современные технические возможности и принципы остеосинтеза объединили все существующие методы в один.
Операция, выполняемая по этому методу, направлена на то, чтобы репонировать (поставить в правильное положение, сопоставить) отломки и зафиксировать их титановыми микропластинами. Пластины устанавливаются на кость через микроразрезы. Согласно современным принципам для стабильной фиксации скуловой кости необходимо, как минимум, 3 точки фиксации отломков: в области нижнеглазничного края, скуло-лобного шва и скуло-альвеолярного гребня.
В результате сократилась продолжительность реабилитации. Время пребывания в стационаре составляет от 1 до 3 суток. Как правило, на следующий день после операции выполняют контрольную компьютерную томографию и в случае отсутсвия осложнений пациента выписывают.
К обычной жизни пациенты возвращаются через 7-10 дней. До одного месяца не рекомендуются баня, сауна, бассейн, контактные виды спорта, переохлаждение.
Переломы скуловой кости возникают под воздействием прямого удара тупым предметом или от сдавливания костей лицевого скелета. Переломы могут быть закрытые и открытые, со смещением и без смещения костных отломков, с повреждением или без повреждения стенок верхнечелюстной пазухи.
Чаще всего при переломе скуловой кости повреждаются и соседние костные образования.
Больные жалуются на боль в скуловой области и чувство онемения в области крыла носа и верхней губы с пораженной стороны, двоение в глазах. В области век и в подглазничной области определяется отек и кровоизлияние, подвижность челюсти ограничена. В момент травмы иногда бывает кровотечение из носа.
При закрытых переломах скуловой кости без смещения отломков лечение заключается в создании покоя нижней челюсти. При смещении костных отломков необходимо произвести их репозицию, т.е. вправление на место. Если пальцевое вправление отломков безуспешно, больного следует госпитализировать в специализированный стоматологический стационар. В стационаре производится операция остеосинтеза (соединения костных отломков) посредством титановой пластины. Данная операция препятствует смещению отломков и позволяет восстановить повреждение без дефектов
Переломы скуловой кости и дуги составляют от 6 до 20 % от общего числа больных с повреждениями костей лица.
Причинами переломов этой локализации могут быть: удар по лицу, падение, транспортная, производственная или спортивная травма.
Классификация переломов скуловой кости (Р.Ф. Низова).
— Переломы скуловой кости:
— без смещения;
— со смещением;
— с повреждением стенок верхнечелюстной пазухи.
— Переломы скуловой дуги:
— без смещения;
— со смещением.
— Одновременные переломы скуловой кости и дуги:
— без смещения;
— со смещением;
— с повреждением стенок верхнечелюстной пазухи. Переломы скуловой кости и дуги могут быть открытыми, закрытыми, линейными и оскольчатыми. Также переломы делят на свежие (до 10 сут после перелома) и застарелые (более 10 сут после травмы).
Скуловая кость (os zygomaticum) — парная кость. В ней различают: щёчную, глазничную и височную поверхность. На щёчной поверхности располагается скулолицевое отверстие, через которое выходит скулолицевой нерв. Глазничная поверхность принимает участие в образовании дна и латеральной стенки глазницы. На ней находится скулоглазничное отверстие, в которое входит скуловой нерв. Височная поверхность обращена к подвисочной ямке. На ней расположено скуловисочное отверстие, из которого выходит скуловисочный нерв.
Клиническая картина перелома скуловой кости
Щель перелома может проходить в типичных местах: от скуловерхнечелюстного шва (нижнеглазничного края) к скулоальвеолярному гребню, через лобно-скуловой (наружный край глазницы) и скуловисочный швы. Щель чаще располагается не строго по костным швам, а по соседним костям, распространяясь на верхнюю челюсть и большое крыло клиновидной кости, т.е. на нижнюю и наружную стенки орбиты. При этом почти всегда происходит нарушение целостности костных стенок глазницы.
Переломы скуловой кости и дуги иногда называют «перелом скулового комплекса» или «скуло-верхнечелюстной перелом».
При переломе скуловой кости костный отломок чаще смещается вниз, внутрь и назад, реже — вверх, внутрь и назад. Возможен поворот фрагмента по оси. При линейных и оскольчатых переломах смещение вниз происходит при условии нарушения (утраты) связи скуловой кости с рядом расположенными костями, в том числе и с лобной в зоне лобно-скулового шва.
Клиническая картина зависит от локализации, характера и степени смещения отломка. При переломе скуловой кости больные жалуются на болезненное, иногда ограниченное открывание рта, онемение кожи в подглазничной области, верхней губы, крыла носа, кровотечение из носа (при повреждении стенок верхнечелюстной пазухи), иногда диплопию (двоение в глазах). Может определяться деформация лица (западение тканей) за счёт смещения отломка, кровоизлияние в ткани подглазничной области верхненаружного угла глазницы, нижнее веко и конъюнктиву, иногда хемоз. При смещении отломков пальпируется костный выступ (симптом «ступеньки») в области подглазничного края и верхненаружного угла глазницы, в зоне височного отростка скуловой кости. Болевая чувствительность кожи подглазничной области, нижнего века, крыла и кожной части перегородки носа, иногда скуловой и височной области снижена, реже отсутствует.
Иногда определяется кровоизлияние в слизистую оболочку верхней переходной складки соответственно 2-му малому, 1-2-му большим коренным зубам. Пальпируется костная ступенька в области скулоальвеолярного гребня. При перкуссии малых коренных зубов на стороне повреждения определяется более тупой звук.
На рентгенограмме (носоподбородочная укладка) определяется снижение прозрачности верхнечелюстной пазухи на стороне перелома, нарушение непрерывности нижнего и наружного краёв глазницы, целости височного отростка скуловой кости и скулоальвеолярного гребня
Рентгенограмма лицевых костей (носоподбородочная укладка). Определяется снижение прозрачности верхнечелюстной пазухи слева, нарушение непрерывности скулоальвеолярного гребня
Осложнения
В случае позднего обращения больного к врачу могут возникнуть осложнения: стойкая деформация лица, контрактура нижней челюсти, хронический верхнечелюстной синусит, остеомиелит верхней челюсти и скуловой кости.
Контрактура нижней челюсти возникает из-за смещения фрагмента скуловой кости внутрь и назад, ущемления венечного отростка сместившимися отломками скуловой дуги, развития грубых рубцовых изменений мягких тканей в зоне венечного отростка нижней челюсти.
Хронический травматический верхнечелюстной синусит, травматический остеомиелит скуловой кости возникают при внедрении костных отломков стенок пазухи в её просвет, когда в процессе лечении не проводится ПХО раны.
Перелом скуловой дуги
Скуловая дуга образована височным отростком скуловой кости и скуловым отростком височной кости. Возможны переломы собственно скуловой дуги, не распространяющиеся на тело скуловой кости и другие её отростки. Они могут быть двойными и тройными.
Клиническая картина перелома скуловой дуги
Больные жалуются на деформацию в боковом отделе лица, ограниченное и болезненное открывание рта, затруднение или невозможность при пережёвывании пищи. Последнее связано не столько со смещением отломка скуловой дуги внутрь и давлением его на венечный отросток, сколько с травмой височной и собственно жевательной мышц. На месте западения мягких тканей лица, которое иногда маскируется быстро развивающимся отёком, можно пропальпировать костные выступы в области скуловой дуги. Открывание рта ограничено, болезненно. Боковые движения нижней челюсти затруднены. Врачу не удаётся свободно провести палец между наружной поверхностью ветви нижней челюсти и скуловой дугой.
На рентгенограмме в аксиальной проекции определяется деформация скуловой дуги, возможно нарушение её непрерывности.
Рентгенограмма лицевых костей в аксиальной проекции. Определяется перелом скуловой дуги слева со смещением отломков
Перелом скуловой дуги может сочетаться с переломом скуловой кости. При этом образующийся угол смещения костных отломков чаще направлен в сторону подвисочной ямки.
Лечение больных с переломом скуловой кости и дуги
При свежих переломах скуловой кости и дуги (до 10 дней с момента травмы) без смещения отломков возможно консервативное лечение: покой, холод на область перелома в первые 2 дня после травмы. Рекомендуется исключить давление на скуловую область, ограничить открывание рта в течение 10-12 дней. При застарелых переломах (свыше 10 сут) со смещением лечение только оперативное.
Показания к репозиции отломков при переломе скуловой кости и дуги: ограничение открывания рта, нарушение боковых движений нижней челюсти, деформация лица, потеря болевой чувствительности в зоне иннервации подглазничного и скулового нервов, диплопия.
Метод Лимберга
Наиболее распространен. Используется при переломе скуловой кости, когда стенка пазухи повреждена незначительно. Для вправления используется однозубый крючок. Больного укладывают горизонтально на спину.
Этапы вправления отломков скуловой кости с помощью однозубого крючка
Голова пациента повернута в здоровую сторону. Однозубый крючок вводят через кожу под сместившуюся скуловую кость сначала горизонтально, затем крючок поворачивают на 90°, перемещая его остриё на внутреннюю поверхность скуловой кости. Отломок вправляют движением, противоположным направлению его смещения, до щелчка.
Метод Кина
Показан при отрыве скуловой кости от верхней челюсти, лобной и височной костей. Производят разрез слизистой оболочки по переходной складке верхней челюсти за скулоальвеолярным гребнем. Через рану водят специальный элеватор под сместившуюся кость. Движением вверх и наружу перемещают её в правильное положение. И.С. Карапетян предложил элеватор для вправления скуловой кости по этому методу.
Метод Вилайджа
Является модификацией предыдущего метода. Применяется для вправления скуловой кости и дуги. Разрез проводят по переходной складке в области первого и второго моляров. Лопатку Буяльского, элеватор Карапетяна или ретрактор Мамонова и соавторов проводят под скуловую кость или скуловую дугу и репонируют их.
Метод Дубова
Показан при переломе скуловой кости, сочетающемся с повреждением стенок верхнечелюстной пазухи. Разрез проводят по верхнему своду преддверия рта от центрального резца до второго моляра. Отслаивают слизисто-надкостничный лоскут, обнажают переднебоковую стенку верхней челюсти и верхнечелюстную пазуху. Вправляют отломки кости, в том числе и дна глазницы. Накладывают искусственное соустье с нижним носовым ходом. Пазуху плотно заполняют марлевым тампоном с йодоформом, конец которого выводят через нос. Рану в преддверии рта зашивают наглухо. Тампон удаляют через 2 нед.
Метод Казаньяна-Конверса
Аналогичен методу Дубова, но для удержания отломков в правильном положении для тампонады пазухи вместо марлевого тампона используют мягкую резиновую трубку.
Метод Джиллиса, Килнера, Стона
При переломе скуловой кости разрез длиной 2 см делают в височной области, отступя кзади от границ волосяного покрова. В рану вводят широкий элеватор (Джиллиса) или специально изогнутые щипцы и продвигают их под смещённую скуловую кость. Опираясь на тугой марлевый тампон, инструментом как рычагом репонируют отломки.
Метод Дюшанжа
Автор вправлял скуловую кость специальными оригинальными щипцами, которые имеют щёчки с острыми зубцами. Через кожу этими щипцами захватывают скуловую кость и репонируют её. Вместо щипцов Дюшанжа можно использовать «пулевые щипцы» или щипцы Ходоровича-Бариновой.
Метод Маланчука-Хадаровича
Используется для репозиции отломков при свежих и застарелых переломах скуловой кости. Однозубый крючок подводят под скуловую кость (или дугу) и вместе с отломком смещают наружу при помощи рычага, опирающегося на кости черепа.
Остеосинтез проволочным швом или полиамидной нитью
Проводят в области скулолобного и скуловерхнечелюстного швов после обнажения щели перелома в указанных местах. Можно использовать для фиксации отломков скуловой кости накостные металлические мини-пластины с мини-шурупами.
Иммобилизация отломков скуловой кости с помощью костных швов
Метод Казаньяна
Используется, если вправить отломки скуловой кости одномоментно не удаётся или они не удерживаются самостоятельно в правильном положении. Производят разрез у нижнего века и обнажают скуловую кость в области подглазничного края. В кости формируют канал, через который проводят тонкую проволоку из нержавеющей стали. Выведенный наружу её конец изгибают в виде крючка или петли, с помощью которых проводят вытяжение (фиксацию) скуловой кости к стержню, вмонтированному в гипсовую шапочку.
Метод Шинбарева
Скуловую кость фиксируют однозубым крючком к головной гипсовой повязке.
При одиночном переломе скуловой дуги крючок вводят строго по её нижнему краю в месте западения костных отломков. В остальном техника вправления не отличается от вправления скуловой кости. На кожу накладывают шов. Больному рекомендуют соблюдать щадящую диету. Необходимо избегать давления на репонированные отломки.
Метод Брагина
Иногда при переломе скуловой дуги со значительным смещением с помощью однозубого крючка не удаётся сопоставить отломки в правильное положение, так как активно перемещается только один фрагмент сломанной дуги. В этом случае используется двузубый крючок с отверстиями на нём. Через эти отверстия можно провести лигатуры под отломки и фиксировать их к наружной шине.
Метод Матаса-Берини
С помощью большой изогнутой иглы тонкую проволоку проводят через толщу сухожилия височной мышцы над скуловой дугой. Образованную проволочную петлю подтягивают кнаружи и репонируют отломки скуловой дуги.
Вправление отломков скуловой дуги с помощью проволочной петли по методу Матаса-Берини
Наложение проволочного шва на отломки скуловой дуги Показано тогда, когда другие методы оказываются неэффективны. Производят разрез по нижнему краю скуловой дуги длиной 2 см. Скелетируют её повреждённые участки. На концах отломков проделывают по одному отверстию небольшим бором. С помощью полиамидной нити отломки соединяют и придают им правильное положение. Концы нити завязывают, рану ушивают наглухо.
При многооскольчатом переломе скуловой дуги отломки можно закрепить с помощью пластинки из быстротвердеющей пластмассы шириной 1,5 см и длиной, соответствующей таковой скуловой дуги больного. После вправления отломков с помощью изогнутой иглы снаружи проводят полиамидную нить под каждый фрагмент, концы которой завязывают над пластинкой. Между ней и кожей подкладывают йодоформную турунду для профилактики пролежней. На 8-10-й день пластинку можно удалить.
В случае отсутствия функциональных нарушений и давности перелома скуловой кости свыше 1 года для устранения эстетического дефекта целесообразно проведение контурной пластики лица.
При нарушении функции нижней челюсти и давности травмы свыше 1 года показана резекция венечного отростка или остеотомия скуловой кости.
Источник: Хирургическая стоматология : учебник (Афанасьев В. В. и др.); под общ. ред. В. В. Афанасьева. — М. : ГЭОТАР-Медиа, 2010
УДК 616.831+617.52] -001 -07-089
Ж. Б. Ипкарбековд.м.н., Р. М. Кистей2, А. К. Аманжолов, А. К. Майликбаева
Алматинский государственный институт усовершенствования врачей1,
7-я Городская клиническая больница2 г. Ал маты
СОЧЕТАИНЫЕ ПОВРЕЖДЕНИЯ КОСТЕЙ СРЕДНЕЙ ЗОНЫ ЛИЦА С ЧЕРЕПНО-МОЗГОВОЙ ТРАВМОЙ: АЛГОРИТМЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
АННОТАЦИЯ
Рассмотрены результаты лечения 28 больных с диагнозом сочетанные повреждения костей средней зоны лица с черепно-мозговой травмой. Для правильной диагностики, методов лечения и прогрессивного оздоровления больных с диагнозом «сочетанные повреждения костей средней зоны лица с черепно-мозговой травмой» определена необходимость различных специалистов.
Ключевые слова: повреждения костей средней зоны лица с черепно-мозговой травмой.
И звестно, что в среднюю зону лица включают верхнюю челюсть, скуловые кости и дуги кости носа, стенок глазниц.В последние годы наметилась тенденция увеличения частоты повреждения костей средней зоны лица по сравнению с данными 10-летней давности от 2,4 и более раза . При этом произошло не только количественное увеличение переломов костей средней зоны лица, но и качественное изменение, т.е. чаще стали наблюдаться тяжелые повреждения средней зоны в сочетании черепно-мозговой травмы и смежных областей.
Сложность диагностики и лечения переломов костей средней зоны лица заключается в том, что эти переломы часто сопровождаются повреждениями стенок верхнечелюстной пазухи, стенок глазницы, органов зрения, носо-глазнично-решетчатые переломы с черепно-мозговой травмой.
Как мы ранее отмечали , оказание специализированной помощи пострадавшим с со-четанными и множественными повреждениями средней зоны лица с черепно-мозговой травмой необходимо проводить в многопрофильных лечебных учреждениях с участием различных специалистов, т. е. необходим междисциплинарный подход к этой проблеме.
При переломах скуловой кости с повреж-
дениями передней стенки верхнечелюстной пазухи А.Г.Шаргородский (2004 г.) предлагает называть «скуловерхнечелюстными переломами» (СВЧП), а при переломах скуловой кости с повреждениями стенок глазницы — переломами скулоглазничного комплекса.
При таких переломах, как отмечает Ф. И. Тарасова , переломы скуловой сопровождаются повреждениями стенки верхнечелюстной пазухи, латеральной и нижней стенки глазницы с повреждениями глазного яблока. Переломы скуловой кости, дуги и стенок глазницы с повреждением глазного яблока мы предлагаем называть «скулоорбитальным повреждением».
Авторами на основании анализа собственных клинических наблюдений и архивного материала 7 ГКБ отражены особенности диагностики и лечебной тактики при сочетаиных повреждениях скуло-орбитального комплекса с ЧМТ.
За 10-летний срок в 7 ГКБ на стационарном лечении находились 2609 больных с переломами костей лицевого скелета с черепно-мозговой травмой, из них у 2115 (73,7%) наблюдались переломы костей средней зоны лица. По локализации переломы распределяют следующим образом: переломы костей носа — 1678 (64,3 %), переломы скуловой кости, дуги — 265 (10,2%), переломы верхней челюсти — 180 (6,9 %).
АГИУВ
Среди вышеприведенных переломов костей средней зоны лица переломы скуловой кости и дуги во всех случаях нуждались в хирургическом лечении в репозиции смещенных отломков и фиксации современными способами остео-синтеза.
Приводим результаты лечения 28 больных с сочетанными переломами скуловой кости и дуги с ЧМТ в возрасте 19-35 лет. Среди них мужчин было 23, женщин — 5. Все больные поступали в нейрохирургические отделения и реанимации 7 ГКБ по поводу сочетанной черепно-мозговой травмы.
По характеру повреждений скуловой кости и дуги эти больные были разделены на 3 группы:
Первая группа — изолированные переломы скуловой кости и дуги со смещением (15 больных). Диагностика и лечение этой группы больных особых трудностей не вызвали. Клинические признаки перелома зависели от ее локализации, характера и степени смещении отломков. Показаниями к репозиции отломков скуловой кости являлись:
1) косметические нарушения (западение в области скуловой кости )
2) функциональные нарушения:
• ограниченное открывание рта;
• снижение чувствительности в зоне иннервации подглазничного нерва;
• диплопия.
Среди оперативных методов лечения изолированных переломов скуловой кости и дуги большое распространение получил метод вправления отломков однозубым крючком Лим-берга, который позволяет внеротовьш доступом репонировать отломки скуловой кости и дуги. Трудности возникают при поздней диагностике переломов скуловой кости. Это обусловлено тем обстоятельством, что повреждения костей лицевого скелета сопровождаются черепно-мозговой травмой, поэтому больные длительное время находятся на лечении в нейрохирургическом отделении. Место западения мягких тканей лица маскируется быстро нарастающим отеком. Другие симптомы перелома скуловой кости тщательно не анализируются.
Вторая группа — перелом скуловой кости и скуловой дуги со смещением отломков и ос-кольчатый переломом передней стенки верхнечелюстной пазухи. (8 больных) В этих случаях на рентгенограмме придаточных пазух
носа в полуаксиальной проекции отмечается гемосинус — гомогенное затемнение соответствующей половины верхнечелюстной пазухи. Вправление отломков в этих случаях производили внеротовым способом с помощью крючка Лимберга, введенного под скуловую кость через кожный разрез длиной около 1 см, проводимый вдоль ее нижнего края. Производили разрез слизистой оболочки по переходной складке верхней челюсти и степень сопоставления отломков скуловой кости контролировали по скулоальвеолярному гребню верхней челюсти. При неправильно сросшихся переломах после рефрактуры и репозиции скуловой кости производили фиксацию отломков 1 и У- образными титановыми мини-пластинками. Операцию заканчивали тампонадой верхнечелюстной пазухи йодоформной турундой. Турун-ду из пазухи удаляли на 4-5-е сутки, постепенно. Результаты хирургического лечения во всех случаях были положительными. Оперативным методом во всех случаях нам удалось устранить как косметические, так и функциональные нарушения.
В других случаях, наряду с типичной локализацией линий переломов скуловой кости, удается определить наличие крупных костных отломков рядом с подглазничным отверстием, которые могут вызвать компрессию подглазничного нерва. В результате отмечается зона гипостезии кожи подглазничной области, крыла носа и верхней губы соответствующей стороны повреждения. Одним из постоянных симптомов переломов скуловой кости данной группы больных является наличие в анамнезе указание на носовое кровотечение из соответствующей половины носа после травмы. На обзорной рентгенограмме определяется затемнение гайморовой пазухи, вызванное скоплением в ней крови и отеком мягких тканей подглазничной области. Лечение этой группы больных осуществляли следующим образом: производили разрез слизистой оболочки по переходной складке верхней челюсти, отслаивали слизис-то-надкостничный лоскут, уточняли степень смещения отломков скуловой кости и характер повреждения передней стенки верхнечелюстной пазухи. Удаляли свободнолежащие отломки, вскрывали верхнечелюстную пазуху по общепринятой методике, создавали соустье с нижним носовым ходом. Производили ревизию верхнечелюстной пазухи (удаляли свободнолежа-
щие отломки, сгустки крови). Репозицию отломков скуловой кости осуществляли крючком Лим-берга. Одновременно контролировали степень сопоставления отломка по скулоальвеолярному гребню. В этом участке производили остеосин-тез титановой мини-пластинкой.
Третья группа — перелом скуловой кости и скуловой дуги со значительным смещением отломка скуловой кости в сторону орбиты, оскольчатый перелом передней стенки верхнечелюстной пазухи, сопровождающийся тяжелой черепно-мозговой травмой (5 больных). В трех случаях причиной повреждения послужила автодорожная травма и в двух случаях -производственная травма (падение с высоты) Особенностью этих тяжелых черепно-лицевых травм является сочетание переломов скулоор-битальиого и скуломаксилярного комплекса с тяжелой черепно-мозговой травмой в виде ушиба головною мозга тяжелой степени. Трудности в диагностике и лечении данных больных объяснялись тем, что в ранний период после травмы больные находились в состояние комы. Для уточнения диагноза проводили KT, МРТ и другие виды обследования. На врачебных консилиумах с участием врачей: нейрохирурга, невропатолога, оториноларинголога, терапевта, челюстно-лицевого хирурга определяли лечебную тактику и проводили коррекцию консервативной терапии.
В качестве примера приводим следующее наблюдение.
Больной X, 23 года после полученной травмы в результате дорожно-транспортного происшествия поступил в крайне тяжелом, в бессознательном состояние в реанимационное отделение нейрохирургии 7 ГКБ. Неврологический статус: уровень сознания — кома по шкале Глазго 8 баллов. После обследования был выставлен клинический диагноз: открытая проникающая черепно-мозговая травма; ушиб головного мозга тяжелой степени; оскольчатый перелом скулоорбиталыюго комплекса справа со смещением и вдавлением отломков, повреждением глазного яблока; перелом костей носа; перелом основания черепа через среднюю и переднюю черепную ямку; скальпированная рана правой половины лица, ушибленная рана верхнего века справа, субконъюктивальное кровоизлияние; контузия глазного яблока ОД 2-й степени; ушиб зрительного нерва ОД, состояние после эвисцерации справа; ушиб мяг-
ких тканей лица; закрытый перелом 6-го ребра справа (рис. 1).
Рис. 1. Компьютерная томография до операции
Больному проводили лечение по поводу тяжелой черепно-мозговой травмы. Выполнены операции: энокуляция глазного яблока справа, вскрытие абсцесса параорбитальиой области справа. Состояние больного постепенно улучшилось, выписан на амбулаторное лечение. Находился длительное время (в течение 3 месяцев) под наблюдением врачей: невропатолога, офтальмолога, челюстно-лицевого хирурга. Через 4 месяца после травмы проведена операция рефрактура, репозиция и остеосинтез скулоорбиталыюго комплекса титановыми мини-пластинами по латеральному краю орбиты в области соединения височного отростка скуловой кости с височной костью. Сложности во время оперативного вмешательства были вызваны большим сроком, прошедшим со дня травмы. Это затрудняло сопоставление отломков в правильном положение из за рубповых изменений в окружающих мягких тканях (рис. 2).
Рис. 2. Обзорная рентгенограмма придаточных пазух носа в полуаксиальной проекции (после операции)
АГИУВ
В послеоперационном периоде проводили антибактериальное и симптоматическое лечение. В результате проведенной операции уменьшилась асимметрия лица. Создано условие для протезирования глазного яблока.
Во втором случае больной Ж.Б. 26 лет, получил травму в результате падения с высоты и удара о твердый предмет скуловой областью справа. Поступил в клинику в крайне тяжелом бессознательном состоянии, уровень сознания — кома по шкале Глазго 4 балла, общая мышечная гипотония, гипорефлексия. Зрачки: ОД’ЮБ, фотореакция отсутствует, ОД-экзоф-тальм. Двигательное возбуждение, судорожные подергивания в конечностях. Ригидность затылочных мышц на два поперечных пальца. Симптом Бабинского положительный с обеих сторон. Местно отмечалась деформация правой половины лица, области глазницы, ушибленные раны правой околоушно-жевательной области, назо — и отоликворея справа.
После обследования поставлен клинический диагноз: сдавление головы; тяжелая открытая проникающая черепно-мозговая травма; ушиб головного мозга тяжелой степени; отек головного мозга; импрессионный фрагментарный перелом правой височной кости с переходом на основание, скат и затылочную кость слева; вдавленный перелом правой скуловой кости со смещением ее в полость орбиты; ушибленные раны околоушно-жевательной области справа; перелом тела нижней челюсти справа; ушиб правого височно-челюстного сустава. ОД: контузия глазного яблока IV степени; ушиб зрительного нерва ОД; нейропатия правого лицевого нерва (рис. 3).
Больному проводили интенсивную консервативную терапию, направленную на профилак-
Рис. 3. Компьютерная томография до операции
тику менингита, дегидратацию и улучшение микроциркуляции мозга. Только лишь на 5-й день нахождения больного в стационаре с целью устранения травматического экзофтальма и компрессии зрительного нерва произведена операция: репозиция и остеосинтез правой скуловой кости и дуги титановыми мини-пластин-ками, двухчелюстное шинирование (рис. 4).
Рис. 4. Компьютерная томография после операции
В послеоперационном периоде проводили комплексный курс лечения: дегидратационная и антибактериальная терапия, общеукрепляющие и сосудистые препараты. Состояние больного постепенно улучшилось, асимметрия лица устранена.
В последующих наблюдениях были отмечены посттравматический парез лицевого нерва справа, ограниченное открывание рта из-за посттравматического артрита ВНЧС справа. Несмотря на устранение смещения отломка скуловой кости из полости глазницы, зрение у больного не было восстановлено. Это осложнение авторы склонны объяснить поздним сроком проведения операции, прошедшим после травмы, так как в зрительном нерве произошли необратимые изменения. Поздний срок операции объясняется, с одной стороны, общим тяжелым состоянием больного вследствие тяжелой ЧМТ (кома), с другой стороны — организационными трудностями в проведении консилиума врачей смежных специалистов в ранний период после травмы.
Выводы
Вышеприведенные два случая тяжелых со-четанных черепно-лицевых травм свидетельствуют о необходимости организации специализированного черепно-лицевого отделения, штат которого должен включать следующих смежных специалистов: челюстно-лицевого хирурга, нейрохирурга, хирурга-окулиста, оториноларинголога и т.д. Как раннее сообщалось,
проведение специализированного лечения повреждения челюстно-лицевой области при политравме в ранние сроки является одним из эффективных методов противошоковых мероприятий, улучшающих течения и исходы травматических болезней и качество конечной реабилитации больных с подобными челюстно-лицевыми травмами.
ЛИТЕРАТУРА
3 Шаргородскои А.Г. Травмы мягких тканей и костей лица: Руководство для врачей. — М.: Медицина, 2004. — С. 36.
4 Тарасова Ф.И. Клиника, диагностика и лечение скуловерхнечелюстных переломов: автореф. … канд. мед. наук. — Омск, 1983. — 17 с.
ТУЙ1Н
Макалада бет суйеп, оньщ дотасы коса сынып жэне бас суйеп мен мидьщ б1рлескен жаракаттарын алган 28 наукастын емдеу нэтежилер1 керсеттген. Беттщ орта белИнщ суйектерЫщ сынуы бас-ми жа-ракаттарымен б1рлескен наукастарта дурью диагноз кою, оларды емдеу Tecinflepi мен каркынды турде сауыктыру ушж ofaH Typni шектес мамандарымен 6ipnece катысуыньщ кажетллю айтылтан.
Туйшд1 сездер: беттщ орта жак суйеп жаракатыньщ бас-ми жаракатымен жанамаласуы.