При ранении грудной клетки
Фото:Виктор Васенин
Пособие МЧС России поможет не растеряться в трудной ситуации участникам ДТП, очевидцам сердечного приступа у больного человека. В книжке перечислены и алгоритмы оказания первой помощи при травматических повреждениях и неотложных состояниях. Таких, как наружное кровотечение при травмах, ранение живота, проникающее ранение грудной клетки, переломы костей и термические ожоги, а также переохлаждение и отморожение. Читатели узнают, как следует правильно вести себя, чтобы на деле помочь тому, кто поражен электрическим током или наглотался воды в реке, а может, стал жертвой серьезного отравления. В пособии есть и рекомендации помощи в случае травм и химических ожогов глаз, укусов ядовитых змей, насекомых, а также при тепловых и солнечных ударах.
Содержание
- 1. Первоочередные действия при оказании первой помощи больным и пострадавшим
- 2. Порядок проведения сердечно-легочной реанимации
- 2.4. Удаление инородного тела из дыхательных путей приемом Геймлиха
- 3. Алгоритмы оказания первой помощи пострадавшим при травматических повреждениях и неотложных состояниях
- 4. Алгоритмы оказания первой помощи при острых заболеваниях и неотложных состояниях
- Ранение грудной клетки
1. Первоочередные действия при оказании первой помощи больным и пострадавшим
В первую очередь помощь оказывают тем, кто задыхается, у кого обильное наружное кровотечение, проникающее ранение грудной клетки или живота, кто находится в бессознательном или тяжелом состоянии.
Только после остановки наружного кровотечения, восстановления самостоятельного дыхания и сердцебиения делай следующее:
2. Порядок проведения сердечно-легочной реанимации
2.1. Правила определения наличия пульса, самостоятельного дыхания и реакции зрачков на свет (признаки «жизни и смерти»)
К реанимации приступай только при отсутствии признаков жизни (пункты 1-2-3).
2.2. Последовательность проведения искусственной вентиляции легких
2.3. Правила проведения закрытого (непрямого) массажа сердца
Глубина продавливания грудной клетки должна быть не менее 3-4 см, 100-110 надавливаний в 1 минуту.
— подросткам — ладонью одной руки;
— у взрослых упор делается на основании ладоней, большой палец направлен на голову (на ноги) пострадавшего. Пальцы приподняты и не касаются грудной клетки.
Проводить закрытый массаж сердца нужно только на твердой поверхности!
2.4. Удаление инородного тела из дыхательных путей приемом Геймлиха
Признаки: Пострадавший задыхается (судорожные дыхательные движения), не способен говорить, внезапно становится синюшным, может потерять сознание.
Дети часто вдыхают части игрушек, орехи, конфеты.
ЕСЛИ В ХОДЕ РЕАНИМАЦИИ САМОСТОЯТЕЛЬНОЕ ДЫХАНИЕ, СЕРДЦЕБИЕНИЕ НЕ ВОССТАНАВЛИВАЮТСЯ, А ЗРАЧКИ ОСТАЮТСЯ ШИРОКИМИ В ТЕЧЕНИЕ 30-40 МИНУТ И ПОМОЩИ НЕТ, СЛЕДУЕТ СЧИТАТЬ, ЧТО НАСТУПИЛА БИОЛОГИЧЕСКАЯ СМЕРТЬ ПОСТРАДАВШЕГО.
3. Алгоритмы оказания первой помощи пострадавшим при травматических повреждениях и неотложных состояниях
3.1. Первая помощь при наружном кровотечении
Точки прижатия артерий
На конечностях точка прижатия артерии к кости должна быть выше места кровотечения. На шее и голове — ниже раны или в ране (прижать пальцем).
3.2. Способы временной остановки наружного кровотечения
Зажать кровоточащий сосуд (рану)
Пальцевое прижатие артерии болезненно для пострадавшего и требует большой выдержки и силы от оказывающего помощь. До наложения жгута не отпускай прижатую артерию, чтобы не возобновилось кровотечение. Если начал уставать, попроси кого-либо из присутствующих прижать твои пальцы сверху.
Наложить давящую повязку или выполнить тампонаду раны
Наложить кровоостанавливающий жгут
Жгут — крайняя мера временной остановки артериального кровотечения.
Срок нахождения жгута на конечности 1 час, по истечении которого жгут следует ослабить на 10-15 минут, предварительно зажав сосуд, и снова затянуть, но не более чем на 20-30 минут.
Остановка наружного кровотечения жгутом-закруткой (более травматичный способ временной остановки кровотечения!)
3.3. Первая помощь при ранении живота
Вызови (самостоятельно или с помощью окружающих) «скорую помощь», обеспечь доставку пострадавшего в лечебное учреждение.
3.4. Первая помощь при проникающем ранении грудной клетки
Признаки: кровотечение из раны на грудной клетке с образованием пузырей, подсасывание воздуха через рану.
Вызови (самостоятельно или с помощью окружающих) «скорую помощь», обеспечь доставку пострадавшего в лечебное учреждение.
3.5. Первая помощь при кровотечении из носа
Причины: травма носа (удар, царапина); заболевания (высокое артериальное давление, пониженная свертываемость крови); физическое перенапряжение; перегревание.
Если кровотечение в течение 15-20 минут не останавливается, направь пострадавшего в лечебное учреждение.
3.6. Первая помощь при переломах костей
Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
3.7. Правила иммобилизации (обездвиживания)
Иммобилизация является обязательным мероприятием. Только при угрозе пострадавшему спасателю допустимо сначала перенести пострадавшего в безопасное место.
3.8. Первая помощь при термических ожогах
Вызови (самостоятельно или с помощью окружающих) «скорую помощь». Обеспечь доставку пострадавшего в ожоговое отделение больницы.
3.9. Первая помощь при общем переохлаждении
Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
При признаках собственного переохлаждения борись со сном, двигайся; используй бумагу, пластиковые пакеты и другие средства для утепления своей обуви и одежды; ищи или строй убежище от холода.
3.10. Первая помощь при отморожении
При отморожении использовать масло или вазелин, растирать отмороженные участки тела снегом запрещено.
Вызови (самостоятельно или с помощью окружающих) «скорую помощь», обеспечь доставку пострадавшего в лечебное учреждение.
3.11. Первая помощь при поражении электрическим током
Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
3.12. Первая помощь при утоплении
Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
3.13. Первая помощь при черепно-мозговой травме
Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
3.14. Первая помощь при отравлениях
3.14.1. Первая помощь при пероральных отравлениях (при поступлении токсического вещества через рот)
Срочно вызови бригаду скорой медицинской помощи. Выясни обстоятельства происшедшего (в случае лекарственного отравления предъяви обертки от лекарств прибывшему медицинскому работнику).
Если пострадавший в сознании
Если пострадавший без сознания
Вызови (самостоятельно или с помощью окружающих) «скорую помощь», обеспечь доставку пострадавшего в лечебное учреждение.
3.14.2. Первая помощь при ингаляционных отравлениях (при поступлении токсического вещества через дыхательные пути)
Признаки отравления угарным газом: резь в глазах, звон в ушах, головная боль, тошнота, рвота, потеря сознания, покраснение кожи.
Признаки отравления бытовым газом: тяжесть в голове, головокружение, шум в ушах, рвота; резкая мышечная слабость, усиление сердцебиения; сонливость, потеря сознания, непроизвольное мочеиспускание, побледнение (посинение) кожи, поверхностное дыхание, судороги.
Вызови скорую медицинскую помощь.
4. Алгоритмы оказания первой помощи при острых заболеваниях и неотложных состояниях
4.1. Первая помощь при сердечном приступе
Признаки: острая боль за грудиной, отдающая в левую верхнюю конечность, сопровождающаяся «страхом смерти», сердцебиение, одышка.
Вызови, поручи окружающим вызвать скорую медицинскую помощь. Обеспечь поступление свежего воздуха, расстегни тесную одежду, придай полусидячее положение.
4.2. Первая помощь при поражениях органов зрения
4.2.1. При попадании инородных тел
Передвигаться пострадавший должен только за руку с сопровождающим!
Обеспечь доставку пострадавшего в лечебное учреждение.
4.2.2. При химических ожогах глаз
Передвигаться пострадавший должен только за руку с сопровождающим!
При попадании кислоты можно промыть глаза 2%-м раствором пищевой соды (на стакан кипяченой воды добавить на кончике столового ножа пищевой соды).
При попадании щелочи можно промыть глаза 0,1%-м раствором лимонной кислоты (на стакан кипяченой воды добавить 2-3 капли лимонного сока).
4.2.3. При травмах глаз и век
Пострадавший должен находиться в положении «лежа»
Обеспечь доставку пострадавшего в лечебное учреждение.
4.3. Первая помощь при укусах ядовитых змей
Ограничь подвижность пострадавшей конечности.
Обеспечь доставку пострадавшего в лечебное учреждение для введения противозмеиной сыворотки.
4.4. Первая помощь при укусах насекомых
При возникновении аллергической реакции обратиться к врачу. Следи за состоянием больного до прибытия медицинского работника.
4.5. Первая помощь при обмороке
Признаки: бледность, внезапная кратковременная потеря сознания.
Если сознание не восстанавливается более 3-5 минут, вызови (самостоятельно или с помощью окружающих) «скорую помощь».
4.6. Первая помощь при тепловом (солнечном) ударе
Признаки: слабость, сонливость, жажда, тошнота, голов ная боль; возможны учащение дыхания и повышение температуры, потеря сознания.
При отсутствии указанных признаков приступай к сердечно-легочной реанимации.
Вызови (самостоятельно или с помощью окружающих) «скорую помощь».
Проникающие ранения грудной клетки могут стать причиной нарушения целостности кожных покровов, повреждений легочной ткани и бронхов, крупных кровеносных сосудов и сердца, а при ранении ниже межсосковой линии — повреждения органов брюшной полости. Среди причин быстрой гибели пострадавших первое место занимает дыхательная недостаточность, второе — кровотечение. При наличии открытого ранения стенок грудной клетки воздух извне будет засасываться в плевральную полость, что чревато возникновением пневмоторакса и быстрым развитием дыхательной недостаточности, а также кровопотери. Ранение паренхимы легкого и бронхов приводит к пневмотораксу, который может трансформироваться в напряженный →разд. 3.20 (часто проявляется во время транспортировки пострадавшего, которому проводится вспомогательная или принудительная искусственная вентиляциялегких), что несет угрозу быстрой гибели пострадавшего в случае, если рана стенки грудной клетки герметично закрыта. Ранение крупных сосудов влечет за собой массивную потерю крови, а даже небольшое ранение сердца может привести к его тампонаде (чаще проявляется во время транспортировки) →разд. 2.18.
Алгоритм действия на месте происшествия
1. Необходимо оценить состояние пострадавшего по системе ABCD →разд. 23.1. Вызовите помощь (тел. 03, 103, 112).
2. Не следует извлекать инородные тела, находящиеся в ране, не допускайте их смещения. Удаляйте только свободно лежащие в ране инородные тела (напр. осколки стекла).
3. Наружное кровотечение необходимо останавливать наложением давящей повязки.
4. Проведите начальную диагностику:
1) повреждение кожных покровов грудной клетки с пузырьками воздуха, появляющимися во время дыхательных движений — ранение грудной клетки с поступлением воздуха в плевральную полость (открытый пневмоторакс →разд. 3.20);
2) шок + набухшие яремные вены + нарастающая дыхательная недостаточность + отсутствие дыхательных шумов — напряженный пневмоторакс;
3) шок + спавшиеся яремные вены + отсутствие дыхательных шумов — кровотечение в плевральную полость;
4) шок + набухшие яремные вены + глухие сердечные тоны (+ низкое пульсовое давление) — тампонада сердца →разд. 2.18.
5. На рану, в которой появляются пузырьки воздуха во время дыхания, следует наложить покрытую пленкой повязку, приклеить которую необходимо только с 3 сторон, чтобы она действовала как однонаправленный клапан →рис. 23.5-1 или используйте специальные перевязочные материалы, предназначенные для оказания помощи при открытом пневмотораксе. Произведите декомпрессию напряженного пневмоторакса. В случае подозрения на перикардиальную тампонаду → быстро транспортируйте пациета в больницу (в большинстве случаев требуется экстренная торакотомия).
6. При необходимости следует ввести в/в болеутоляющие препараты (при сильной боли опиоидный аналгетик, при менее выраженной — парацетамол), начать противошоковые мероприятия →разд. 2.2 и терапию дыхательной недостаточности →разд. 3.1.1.
Алгоритм действия в карете скорой помощи и в больнице
1. Обеспечивайте поддержание основных жизненноважных функций организма пациента.
2. Произведите декомпрессию напряженного пневмоторакса или тампонады сердца, если ранее это не было выполнено.
3. В случае подозрения на перикардиальную тампонаду, угрожающую остановкой сердца, попытайтесь выполнить пункцию перикарда.
4. Передайте пациента под наблюдение хирурга.
Ранение грудной клетки
Теги первая помощь Виды ранений, последствия и первая помощь. При сдавлении грудной клетки возникают переломы ребер, причем их обломки могут ранить легкие. В плевральную полость попадает кровь. При повреждениях легочных альвеол и бронхов начинается кровотечение в эти образования, в таких случаях пострадавший отхаркивает кровь. Внезапное сильное давление, оказываемое на грудную клетку, может вызвать разрыв бронхов. Первая помощь, которая должна быть оказана в таких случаях, описана в главе «Кровотечение», а первая помощь при переломах ребер — в главе «Переломы».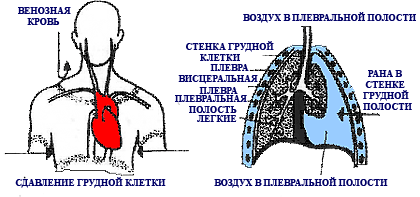
При сдавлении грудной клетки у пострадавшего возникает особое травматическое состояние, проявляющееся обширными подкожными кровоподтеками в области головы, шеи и верхней части грудной клетки; кожа в этих местах натянута, синюшного цвета. Это происходит в результате накопления венозной крови, которая из-за повышенного давления в грудной клетке не может попасть ни в сердце, ни в легкие.
Иногда при разрыве бронхов и повреждении легочных альвеол, происходящих при резком сдавлении грудной клетки или же при переломе ребер, воздух из легких попадает под кожу. В таких случаях кожа грудной области сильно натянута, при ее сдавлении слышится хруст.
Первая помощь пострадавшему должна быть такой же, как и при кровотечении из грудной клетки; при попадании воздуха под кожу грудную клетку следует туго перевязывать бинтами.
Тяжелой травмой является проникновение воздуха в плевральную полость при колотых и огнестрельных ранах, что вызывает спадение легких поврежденной половины грудной клетки. Пострадавшее легкое перестает функционировать; более того, оно оказывает давление на здоровое легкое неповрежденной половины грудной клетки. Такое состояние называется пневмоторакс (пнев-ма-воздух, торакс — грудная клетка).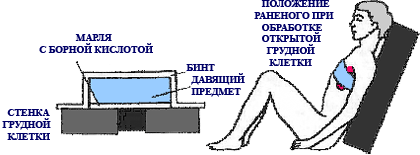
На открытую рану грудной клетки следует немедленно наложить давящую повязку с марлей, пропитанной борной мазью. Если рана обширна, то ее нужно затампонировать марлей, а затем наложить давящую повязку с борной мазью. Прикрывая отверстие раны, она препятствует дальнейшему проникновению воздуха в грудную клетку, что в данном случае является решающим требованием оказания первой помощи.
Если при перевязке открытой раны грудной клетки применяется индивидуальный перевязочный пакет, то его импрегнированная упаковка может служить отличным средством для закрытия раны. С этой целью может использоваться и лейкопластырь, особенно при наличии марли с мазью Бурова.
Раненого укладывают в положении полусидя, на грудную клетку кладут холодные компрессы и проводят противошоковые мероприятия. Затем пострадавшего транспортируют в больницу.
| Всего отзывов: 1 (оставить отзыв) | Рейтинг статьи: 4.00 |
Матвеев Владимир Иванович, г. Москва Первая доврачебная помощь при травмах и заболеваниях
Посвящается горновосходителям.
Автор.
» Не вреди!»
(Гиппократ)
Продолжение (Начало )
4. СЛОЖНЫЕ СЛУЧАИ ТРАВМ И ЗАБОЛЕВАНИЙ. ДИАГНОСТИКА И ПОМОЩЬ БОЛЬНОМУ
Большая часть рассматриваемых тяжелых поражений имеют несколько групп признаков, говорящих об ухудшении деятельности одной или нескольких важнейших систем организма — центральной нервной системы, кровообращения, дыхания, или их сочетания. Своевременное выявление этих признаков поможет предотвратить дальнейшее ухудшение состояния больного.
4.1. ТРАВМЫ
4.1.1. Черепно-мозговая. Одна из самых опасных травм, при которой механическим воздействием (ударом камня, воздушной волной при сходе лавины и т. д) повреждается головной мозг и череп.
Признаки. Сразу после травмы пострадавший хотя бы на мгновение теряет сознание. Иногда он отмечает кратковременную оглушенность. В течение нескольких дней после травмы больной может не помнить события, происходившие в момент травмы, а также непосредственно до и после нее. Наблюдаются и другие признаки кислородного голодания головного мозга (см.).
Повреждение тканей головы может проявляться в виде выделений из ушей (носа) светлой или розовой жидкости, повреждений кожи и подлежащих тканей, иногда с выбуханием в рану части головного мозга.
Помощь. Удалите волосы вокруг раны. Обработайте ее края раствором антисептика. Положите на рану стерильную салфетку. Выбухание из раны накройте мыльницей, кружкой (каркасом), который вначале нужно чисто вымыть, простерилизовать антисептиком. После этого нужно наложить повязку.
Обеспечьте максимально возможное охлаждение головы полиэтиленовыми мешочками со снегом, мелко наколотым льдом, часто сменяемыми салфетками, смоченными в холодной воде.
Транспортировку этого больного — в положении полусидя, с головой, лежащей на мягком валике. Если больной без сознания, фиксируйте голову, чтобы уберечь ее от боковых качаний. Нужно контролировать сохранность дыхания, особенно после рвоты, могущей привести к закупорке дыхательных путей. Для предупреждения этого осложнения во время рвоты наклоните больного или хотя бы его голову (если не повреждены шейные позвонки!) набок удалите салфетками рвотные массы изо рта после окончания рвоты.При фиксации и транспортировке необходимо учитывать возможные судороги, двигательное возбуждение, агрессивное поведение, особенно ночью. Питье должно быть необильным, еда — по желанию больного.
4.1.2.Позвоночно-спинномозговая. Эта травма повреждает позвоночник и спинной мозг и поэтому есть опасность наступления клинической смерти (см). Наиболее частые условия возникновения травмы — удар или сдавливание позвоночника, чрезмерное одномоментное его искривление, прыжок с высоты.
Признаки. Больной может жаловаться на боли в спине, необычные ощущения в этой области (жжение, снижение чувствительности). Сила мышц конечностей при определенных движениях снижена с одной или обеих сторон (нужно проверить при разнообразных движениях в каждом из симметричных суставов). При ощупывании мышцы конечностей расслаблены. Чувствительность при касании или легком укалывании кожи нарушена чаще в области стоп и кистей. Наблюдается задержка или недержание мочи.
Если указанные признаки выявить не удалось и отсутствует повреждение кости, видимое через дефект мягких тканей, необходимо искать признаки перелома позвоночника. Для этого нужно проверить реакцию больного на осевую разгрузку и нагрузку позвоночника путем толчкообразного надавливания возрастающей интенсивности на голову и пятки пострадавшего и потягивания за них вдоль оси позвоночника. Затем следует прощупать и простучать остистые отростки позвоночника и пространство между ними последовательно вначале от шейного отдела, затем – от крестца. При этом отростки нужно простукивать средним пальцем, а соседними (вторым и четвертым), лежащими рядом на поверхности спины, ощупывать степень напряжения лежащих под пальцами мышц при вашем ударе. Отметьте место наибольшей напряженности — признак возможного перелома. Затем прощупайте другие части позвоночника, расположенные на 1 —1,5 и 2—3 см кнаружи в обе стороны от каждого из остистых отростков. Ограниченное ощущение болезненности при обследовании также служит признаком повреждения позвоночника.
Помощь. При наличии раны необходимо обработать ее края раствором антисептика и наложить стерильную повязку. На любом этапе транспортировки обеспечьте неподвижность позвоночника и головы больного. Длительная транспортировка возможна лишь на щите с плотной ровной подстилкой, к которому больной привязан в положении на спине или, хуже, на животе. При безвыходности, если придется транспортировать на мягких носилках, положите пострадавшего спиной вверх. При перекладывании, например, с земли на щит, необходимо подвести под больного ладони так, чтобы отсутствовало провисание какого-либо отдела позвоночника при одновременном, по команде, подъеме его с земли. Контролируйте дыхание больного, ибо оно может остановиться. Если имеется перелом шейного отдела позвоночника, при транспортировке крайне необходимо обеспечить неподвижное положение головы относительно туловища (например, валиками в области шеи, головы).
4.1.3. Перелом таза. Следствие падения, сдавления в области таза, очень резкого напряжения мышц, прикрепленных к его костям. Признаки. Больной отмечает болезненность в месте перелома, усиливающуюся при ощупывании этого места и движении ног. Иногда он не может приподнять выпрямленную ногу, для достижения меньшей болезненности принимает вынужденное положение с согнутыми ногами. Боль в месте перелома усиливается при сдавливании таза руками с боков или надавливании на лобок. Нередко такие больные находятся в состоянии шока (см).
Помощь. Проведите противошоковые мероприятия. Транспортируйте больного на щите или жестких носилках. При этом следует положить его на спину с согнутыми ногами и придать удобное положение — со сведенными или разведенными коленями. Затем — подложить валики под колени, привязать ноги и туловище так, чтобы удобное положение сохранялось и при расслабленных мышцах. Если пострадавший хочет лечь иначе, помогите ему придать это положение. Не кормите, поите очень мелкими глотками понемногу в случае крайней необходимости (угроза смертельно опасного перитонита из-за поступления мочи и кала в полость брюшины в случае ранения органов живота поврежденными костями таза).
4.1.4. Повреждения грудной клетки и легких. Они характерны при ударе камнем, сдавливании грудной клетки в длительном зависании в обвязке, массаже сердца, при ударе воздушной волной снежной лавины (клювом ледоруба при падении). Признаки. При переломе ребер, грудины больной жалуется на боль в месте перелома при дыхании, движении рук, туловища, синхронную с движениями. Боли усиливаются при сдавлении грудной клетки руками обследующего (осторожно!) или при надавливании пальцем в месте перелома. Если переломы множественные, у больного бывает значительное затруднение дыхания из-за болей, что может привести к шоку и дыхательной недостаточности.
Если имеется проникающее ранение грудной клетки, то через раневое отверстие в плевральную полость — щель между поверхностью легкого и внутренней частью грудной клетки — проникнет воздух, т. е. разовьется открытый пневмоторакс. В этом случае одно легкое может спасться и не будет принимать участия в дыхании. У вынужденно сидящего больного при этом появляются резкие колющие боли в груди, ощущение нехватки воздуха, кашель. Дыхательная недостаточность (см) разовьется раньше и будет более выраженной. При осмотре видно, что через рану грудной клетки при дыхании, иногда с шумом, проходит воздух, при выдохе — в виде пузырьков.
В случае сопутствующего ранения легкого через отверстие раны выделяется пенистая кровь. У больного начинается кровохарканье. Рано возникает шок (см), сопровождаемый дыхательной недостаточностью. Дополнительно появляются признаки кровотечения (см).
Ранение легкого может не сопровождаться проникающим ранением грудной клетки. При этом поврежденное легкое может накачать при дыхании в плевральную полость воздух, сдавливающий органы грудной клетки, т. е. разовьется напряженный пневмоторакс. В этом случае раненый стремится задержать дыхание на вдохе, у него набухают шейные вены, может появиться болезненность в области правого подреберья. Также развиваются диффузный цианоз и другие признаки тяжелой дыхательной недостаточности.
Подкожная эмфизема возникает, если из плевральной полости воздух попадает под кожу. Поверхность кожи становится припухлой, складки сглаживаются, а при надавливании пальцем в местах «ползущей» опухоли отмечаются хрустящие звуки. Если этот воздух начинает сдавливать органы грудной клетки, то у больного появляются дополнительные жалобы на чувство сдавления в груди, тошноту, рвоту, осиплость голоса. При ощупывании, проведенном в это время, обнаружатся хрустящие звуки в подключичной области.
Помощь. Необходимо провести больному противошоковые мероприятия. Возвращаясь в лагерь в ряде случаев больной может идти сам, но без рюкзака, если перелом не вызывает резкой болезненности. Если пострадавший не может дышать из-за болей, наложите ему повязку на грудную клетку в то время, когда он сделает задержку дыхания после глубокого выдоха.
При проникающем ранении грудной клетки нужно обработать края раны раствором антисептика, попросить больного глубоко выдохнуть и в момент максимального выдоха наложить на сухую кожу лейкопластырь или иную пленку, герметично закрывающую рану, например внутреннюю —стерильную — часть упаковки перевязочного пакета, обеззараженный полиэтилен.
Если после этого (судя по состоянию больного) пневмоторакс прогрессирует, или появились признаки подкожной эмфиземы, следует на время снять герметическую повязку. И если в этот момент из раны под слабеющим напором вышел воздух, а состояние больного улучшилось, то на рану нужно наложить малослойную стерильную повязку, не препятствующую прохождению через нее воздуха.
Транспортируйте больного в положении, удобном для него (сидя, лежа). Учтите также изложенные (см) особенности оказания помощи при шоке, кровотечении, дыхательной недостаточности.
4.1.5. Переломы костей конечностей. Признаки. Общие признаки — ненормальное искривление или укорочение конечности, а также болезненность в месте перелома, которая усиливается при стремлении пользоваться поврежденной конечностью, при надавливании на это место во время ощупывания, в момент осевых нагрузок (при поколачивании или потягивании за торцовую часть кости вдоль ее оси), при попытке вызвать взаимное смещение соседних с местом перелома участков костей. Можно обнаружить неровность костной поверхности, прощупывая и сравнивая пораженный участок кости и симметричный ему на другой конечности.
Помощь. Проведите противошоковые мероприятия. Наиболее эффективное из них – новокаиновая блокада места перелома. Но сделать ее имеет право лишь окончивший медицинские курсы. Вначале тщательно протрите раствором антисептика свои руки, ампулы с одно- или полпроцентным раствором новокаина, упаковки игл и шприца на 10мл. Вскройте ампулы общим объемом 20 мл. Если тем, что обработали антисептиком, случайно коснулись чего-то, вновь обработайте то, чем коснулись, антисептиком. Вскройте упаковки со шприцем и иглами. Насадите иглу на шприц и заполните его, набрав в него содержимое ампул, которые держит помощник. Отсоедините шприц от иглы, оставив ее в ампуле. Присоедините к шприцу новую иглу. Протрите антисептиком кожу в области перелома. Осторожно вводите иглу в мягкие ткани над переломом в направлении кости. Как только в полость шприца с новокаином из иглы начнет поступать кровь, остановите продвижение иглы. Ведите новокаин. Отсоедините шприц от иглы, которая в тканях, и, снова наполнив его новокаином, вновь присоедините шприц к введеной в мягкие ткани игле, и повторите введение новокаина. Извлеките иглу и вновь обработайте место укола антисептиком.
Если конечность согнута в месте перелома, после обезболивания следует попытаться выпрямить ее, чтобы стало возможным провести фиксацию поврежденной конечности, но не более. Для предотвращения развития шока от взаимного смещения отломков перед транспортировкой нужно сделать тщательную фиксацию отломков кости относительно друг друга. Используйте подручные средства: ледорубы, стойки, крючья. В крайнем случае сломанную руку можно прибинтовать к туловищу, а ногу — к другой.
Эффективность фиксации возрастает, если: обеспечить неподвижность в двух соседних с переломом суставах создать полную жесткость конструкции, фиксирующей конечность и ликвидировать малейшее смещение поврежденной конечности относительно фиксирующей системы элементы фиксирующей системы не будут вызывать неприятных ощущений сдавливания.
При переломе ключицы (еще один признак ее перелома – при надавливании на ключицу ощущается ее податливость подобно клавише пианино), если больной будет идти сам, зафиксируйте его руку косынкой, перекинутой через шею. Регулируя сгибание руки в локтевом суставе и длину косынки, можно добиться наилучшего сопоставления отломков. Если больного транспортируют на носилках, положите его спиной на узкий валик так, чтобы плечи свисали и тем самым сблизили отломки ключицы. Один из вариантов фиксации ключицы – стянуть локти пострадавшего за спиной.
Если кость порвала кожные покровы (открытый перелом), нужно убрать прилипшие инородные тела, обработать кожу вокруг выступающей кости раствором антисептика и наложить стерильную повязку, не вправляя кость.
Помня, что переломы сопровождаются обильным внутренним кровотечением, используйте также приемы помощи, изложенные в разделах «Шок» и «Повреждение кровеносных сосудов (кровотечение)».
4.1.6. Вывихи. Наблюдается ненормальное положение суставных поверхностей относительно друг друга, вызванное чаще всего вынужденным чрезмерным по размаху движением в суставе.
Признаки. Больной жалуется на невозможность обычных движений из-за болей в поврежденном суставе. При осмотре и ощупывании заметны изменения формы сустава относительно симметричного ему, изменение длины и пружинообразная фиксированность пораженной конечности, вынужденное ее положение.
Помощь. Наложите повязку, поддерживающую и фиксирующую поврежденную конечность в положении минимальной болезненности. При удержании конечности в отведенном положении следует использовать валики.
4.1.7. Повреждение кровеносных сосудов (кровотечение). Чаще возникает от механического повреждения кровеносных сосудов, при котором кровь попадает на поверхность тела пострадавшего (наружное кровотечение) или — внутрь его (внутреннее кровотечение).
Признаки. При наружном кровотечении из артерии алая кровь изливается струей, часто пульсирующей в такт сердцебиению. При венозном и капиллярном кровотечении кровь темнее, чаще течет равномерно.
Внутреннее кровотечение в просвет полых органов можно определить спустя некоторое время по выделению крови из естественных отверстий тела. При кровотечении из кишечника вид крови может измениться— в рвотных массах она имеет вид кофейной гущи, калу она придает темный (дегтеобразный) цвет.
Если при внутреннем кровотечении кровь остается в замкнутых полостях, в том числе и в области перелома, определить кровотечение можно лишь по изменению общего состояния больного. Он возбужден, жалуется на головокружение, слабость, потемнение в глазах, тошноту, сонливость, сильную жажду, сухость во рту. У него бледно-серая влажная кожа, осунувшееся лицо, учащающийся со временем, все труднее прощупываемый пульс, учащенное дыхание, может наступить обморок. Температура тела снижена.
Помощь. Главное — как можно быстрее остановить кровотечение. Для этого, если наружное кровотечение артериальное, нужно попытаться пережать место повреждения, сдавив пальцами здоровую кожу краев раны, либо пережать пальцами артерию в месте ее прощупывания между зоной повреждения и сердцем (рис.1).
При артериальном кровотечении в области ключицы нужно встать сзади больного, потянуть за локтевой сгиб кровоточащей руки так, чтобы максимально отвести ее назад и за спину больного.
Рис. 1. Места прижатия артерии для остановки артериального кровотечения.
При ранении головы прижимают: I — височная артерия 2 — затылочная артерия 3—4 — сонные артерии. При кровотечении из ран на руке прижимают: 5 — подключичная артерия 6—подмышечная артерия 7 — плечевая артерия 8 — лучевая артерия 9 — локтевая артерия.
При повреждении артериального сосуда ноги прижимают: 10 — бедренная артерия в паху 11 — бедренная артерия в середине бедра 12 — подколенная артерия 13 — тыльная артерия стопы 14 — задняя артерия стопы.
Любое кровотечение из конечности легче остановить, если поднять раненую руку или, положив больного, поднять раненую ногу.
Артериальное кровотечение в области предплечья и кисти, голени и стопы можно остановить, максимально согнув поврежденную конечность в локтевом (коленном) суставе.
В области паха артериальное кровотечение останавливайте, максимально согнув ногу пораженной стороны и сильно прижав колено к туловищу.
Если кровотечение сильное, то лишь после этих действий отнесите больного в безопасное место.
После обработки краев раны раствором антисептика наложите на рану стерильную повязку. Сделать ее надо настолько тугой, чтобы кровотечение не возобновилось и после прекращения временного сдавления артерии. Возможно, для этого потребуются плотные валики, придавливающие место повреждения сосуда через повязку с помощью дополнительного бинтования, если в этом месте нет перелома. Возможно также, что место кровотечения придется прижимать через повязку пальцами на всем протяжении транспортировки.
Жгут накладывайте лишь при безуспешности или утомления от проведения вышеизложенных приемов остановки кровотечения. Предпочтительнее использовать резиновый бинт и, в крайнем случае, мягкую ткань с широкой площадью прижима давления на кожу (шарф, полотенце), затягивая кольца, проходящие вокруг конечности, с помощью закрутки. Жгут накладывайте выше раны и ближе к ней, но не в средней трети плеча и не в нижних частях предплечья и голени. Под жгут подложите мягкую ткань, поролон. Затем сделайте 2 витка натянутым резиновым бинтом. Если при не прижатом сосуде возобновляется кровотечение из раны, следующие витки сделайте более тугими до тех пор, пока кровотечение не прекратится. Зафиксируйте жгут.
Накладывая жгут на шею при ранении ее, лица, головы, нужно защитить твердым каркасом (в простейшем случае — поднятой вверх рукой здоровой стороны) неповрежденную переднебоковую часть шеи, и только после этого накладывать жгут вокруг шеи и каркаса так, чтобы он пережимал лишь сосуд, питающий кровотечение.
После наложения жгута и необходимого бинтования раневой конечности нужно зафиксировать ее, как при переломе, укрыть от холода и прямых лучей солнца, и на видном месте прикрепить записку с указанием времени наложения жгута. Если жгут лежит 2 часа, передавите артерию выше него. Затем следует расслабить на несколько минут жгут и наложить его вновь на кожу, не бывшую под жгутом. Зимой жгут расслабляйте каждые полчаса.
При ранении вен области шеи прежде всего наложите на рану стерильную герметичную пленку, чтобы избежать засасывания воздуха в вену, и лишь затем — повязку.
После обработки любых кровоточащих ран наложите давящую повязку.
При внутреннем кровотечении также транспортируйте больного с низко опущенной головой. Охлаждайте область предполагаемого кровотечения. Если это органы пищеварения и дыхания, пусть больной периодически глотает кусочки льда, ест охлажденную пищу, избегает любого физического напряжения, а при легочном кровотечении — даже разговора, кашля.
Каждые полчаса давайте больному растворенную в минимальном количестве воды столовую ложку поваренной соли. Давайте чай без заварки. При угрожающем состоянии жизни больного от кровопотери выдавите в центральные сосуды кровь из его конечностей тугим их бинтованием, начиная от пальцев.
4.1.8. Повреждение мягких тканей живота (острый живот). «Острый живот» — комплекс признаков травматического повреждения (в том числе прокол клювом ледоруба при падении с ним) или хирургического заболевания органов брюшной полости. Признаки. Больной ощущает боль в животе, которая при значительной интенсивности может вызвать вынужденное положение (сидя или лежа), тошноту, рвоту. Часто, наоборот, больной мечется со страдальческим выражением лица, стоном и криками и может впасть в шоковое состояние. Иногда наблюдаются икота, запор, неотхождение газов кишечника.
Живот больного втянут или вздут, не участвует в дыхательных движениях. Язык при ухудшении состояния больного сухой, с налетами. Температура может быть повышена, например, при аппендиците.
При осторожном ощупывании живота ощущается напряжение брюшной стенки, а больной сообщает о болезненности в месте прикосновения. Осторожное надавливание рукой в том или ином отделе живота вызовет усиление болезненности, но резкое снятие руки сделает боль гораздо интенсивнее (при аппендиците справа в нижней половине живота).
Помощь. Организуйте быструю транспортировку больного в удобном для него положении с целью возможного хирургического лечения. На живот, либо его отдел, вызывающий наибольшую болезненность, положите полиэтиленовый пакет с мелко наколотым льдом или холодной водой, сменяемой по мере нагревания. Не давайте больному пить и есть. При мучительных рвоте и икоте предложите больному изредка глотать кусочки льда. Если у больного имеются сильные боли и признаки кровотечения, включите действия по оказанию помощи при кровотечении (см. раздел «Повреждение кровеносных сосудов»), не отменяя изложенные в этом разделе.
Если в отверстие брюшной стенки вышло содержимое брюшной полости, не делайте попыток к вправлению, а, сняв прилипшие крупные инородные тела, прикройте выпавшие органы салфеткой, предварительно смоченной (можно родниковой прокипяченной водой), и забинтуйте.
4.2. ТЕПЛОВОЙ (СОЛНЕЧНЫЙ) УДАР.
Эти болезненные состояния бывают при перегреве организма в результате длительного пребывания в условиях высокой температуры, либо (солнечный удар) при действии солнечных лучей на непокрытую голову. Признаки. Пострадавший отмечает слабость, тошноту, головную боль. Его редкие движения неуверенны, при нормальной температуре дыхание и пульс учащены, зрачки расширены, кожа влажная. У больного могут быть рвота, обморок.
Помощь. Поместите пострадавшего на открытую для ветра площадку, защитив от лучей солнца. Смочите лицо холодной водой, тело оберните мокрым полотенцем, на голову поместите политеновый мешок с холодной водой или льдом. Обеспечьте больному обильное холодное питье.
4.3. ПЕРЕОХЛАЖДЕНИЕ.
Это поражение — результат общего воздействия на организм низкой температуры. Оно усиливается, если пострадавший легко одет, в мокрой одежде, утомлен.
Признаки. В ранних стадиях переохлаждения больной дрожит, имеет спутанное сознание, движения, в том числе глотательные, мало координированы. В далеко зашедших случаях больной без сознания, однако могут наблюдаться непроизвольные движения, напряжение мышц приоткрывание глаз. Дыхание 4—10 раз в минуту, пульс, определяемый только на сонной и на других крупных артериях, от 50 до 20 ударов в минуту.
Помощь. Главная задача — скорее согреть больного теплом снаружи и ввести носитель тепла внутрь организма. Для этого переоденьте больного в сухую теплую одежду, обложите грелками, фляжками с горячей водой, но не обжечь! (в идеале — поместить в ванну с теплой водой, медленно!! повышая ее температуру). К огню (костру, камину) нужно также приближать больного медленно. Такая осторожность вызвана тем, что при слишком быстром отогревании у больного может остановоиться сердце. Поэтому, повышая температуру вокруг него, контролируйте ритмичность пульса. В случае появления нарушения ритма пульса (появляются его перебои) темп отогревания снизьте.В условиях высокогорья, в отдаленности от стационарного медицинского учреждения, когда указанные средства оказались малоэффективными или недоступными, применяется единственно доступный и эффективный способ: полностью обнаженного больного уложить между двумя обнаженными людьми с одним из них (лучше противоположного пола, еще лучше – того, кто симпатичен замерзающему) – лицом к лицу. Т.е. мы подключаем манок «основного инстинкта, помогающий замерзающему вырваться с холодного «того света» к «этой» жизни.
Затем нужно укутать их снаружи так, чтобы они согревали больного на большей части его кожного покрова.
После успешного окончания этой «процедуры» не забудьте надеть на пострадавшего теплые вещи, продолжить отогревание – чай и т.п. Необходимо также проводить противошоковые мероприятия. При бессознательном состоянии больного влейте 1 – 2 л. теплой жидкости (руке, погруженной в нее, не горячо) при помощи эластичной трубочки (кембрика) в прямую кишку. В случае клинической смерти нужно проводить реанимационные мероприятия, не прекращая активно согревать больного.
4.4. СТОЛБНЯК.
Заболевание может развиться при загрязнении любого, даже незначительного, повреждения кожи. При этом наиболее поражается нервная система. Признаки. Пациент отмечает головные боли, а также тянущие боли в области раны с ощущением подергивания соседних мышц, общую утомляемость, усталость жевательных мышц. У него высокая температура, обильное потоотделение. Позже появляется затруднение при открывании рта из-за судорог мышц, придающих лицу выражение смеха. Затем болезненные судороги распространяются на другие, в том числе дыхательные, мышцы.
Помощь. Нужно немедленно транспортировать больного в больницу с соблюдением максимально нежного обращения с ним, ибо толчок, свет, громкий разговор могут вызвать судороги. Необходимо быть готовым к искусственному дыханию.
Продолжение следует …
| Отзывы (оставить отзыв) | Рейтинг статьи: 4.00 |
Сортировать по: дате рейтингу |
| помошь при столбняке Ещё до похода у всех членов команды стоило бы узнать, как давно они делали прививку от столбняка, сохранился ли иммунитет от прививки АКДС, да столбняк может возникнуть и при незначительной травме, но на это меньше шансов, если иммунитет в порядке. Ещё стоит отметить возникновение столбняка при ожогах и отморожениях, на появление столбняка влияет расположение и глубина поражения тканей. Особо опасны поражения головы, шеи и поражения рядом с большими сосудами. С маршрута лучше снимать человека уже при обширном поражении, опасном расположении поражения, появившихся неприятных ощущениях в районе раны. Особо хочу отметить , что для развития столбняка нужны определенные условия в ране, это наличие некроза раны, ходы и карманы с гнилостным содержимым. Искусственное дыхание придется делать такому заболевшему долго, если у него остановилось дыхание, тк у него паралич мышц и сам он может не начать дышать, делать не только искусственное дыхание ,но и сердечную реанимация (при остановки и сердца) придется до прилета верталета спасателей. |
|
| Вика Колоскова (все отзывы), 20.03.2009 |