Последствия после спинальной анестезии
Журнал Национального научного центра хирургии им. А.Н. Сызганова
больших дозах, то наропин вызывает такой же сенсорный, но меньший моторный блок, чем бупивакаин. Кардиотоксичность наропина на 40%, а нейротоксичность на 30% меньше, чем у бупивакаина.
Таблица №2
Наименование 2009 2010 2011
Наропин (ропивакаин) 52 46 105
Лидокаин 32 28 7
Бупивакаин — — —
Всего 84 74 112
Таблица №3
ЭА (1.3-1-4, 1.2-1-3)
Одноразовый эпидуральный набор Перификс, B/Braun 180 Репсап, катетер РепАх С20, коннектор, фильтр, фиксатор фильтра, шприц ‘утрата сопротивления’
Анестетик Лидокаин 2% Наропин 2мг\мл. Бупивакаин 0,05%
Доза анестетика Лидокаин 320мг-400мг. Наропин 20мл(40мг.) Бупивакаин 100-150мг.
Добавки к анестетику в родах Клофелин 75-100мкг Фентанил 50-150 мкг
Добавки к местным анестетикам во время обезболивания родов:
В первом периоде родов мы использовали введение клофе-лина и фентанила в эпидуральное пространство.
Клофелин — это селективный альфа 2-адреномиметик с центральным и периферическим действием. Клофелин оказывает дозозависимое влияние на длительность нейроаксиальной анестезии/анальгезии. Клофелин усиливает анальгетический эффект и седацию, не влияя на плод и течение родового процесса. Обладает умеренным гипотензивным действием, при этом у беременных с нормальными цифрами артериального давления гипотензивное действие проявляется в значительно меньшей степени, чем у беременных с артериальной гипертен-зией. Поэтому следует говорить скорее об антигипертензивном действии препарата. Последнее качество препарата с успехом позволяет применять его у женщин с тяжелой преэклампсией и артериальной гипертензией. Следует с осторожностью применять клофелин у женщин с гипотензией и гиповолемией.
Фентанил — наркотический анальгетик. В сочетании введения фентанила с местным анестетиком дает отличный результат. Добавление фентанила улучшает качество аналгезии. При этом оценка новорожденного по шкале Апгар, измерение газов в крови пуповины и неврологический статус остаются в пределах нормы.
Выводы
Наблюдение и опыт работы показали, что при обезболивании родов эпидуральной анестезией с применением местных ане-
стетиков наиболее управляемым, менее токсичным, значительно меньше влияющим на моторику и гемодинамику является наропин. Недостатком является дороговизна препарата.
При тяжелых формах преэклампсии с высокой и стойкой гипертензией возможно использование лидокаина 2%, так как хорошо достигается гипотензивный эффект, но мы его используем редко. Недостатком является высокий моторный блок. Уменьшить моторный блок возможно, снизив концентрацию вводимого препарата с 2% до 1%.
Бупивакаин 0,05% длительно действующий местный анестетик, обладающий высоким анальгезирующим действием без выраженного моторного блока.
Недостатком является высокая кардиотоксичность на 40% и нейротоксичность на 30% выше, чем у наропина.
Литература:
1. Джеймс Р. Рафмелл, Джозеф М.Нил, Кристофер М.Вискоуми. Регионарная анестезия.
2. Абрамченко В.В. Ланцев Е.А. Кесарево сечение. С-Пб.1991г.
3. Ньюмен М.Л. Основы регионарной анестезии. С-Пб. 2005г.
4. Шифман Е.М. Филлипович Г.В. Спинномозговая анестезия в акушерстве. Петрозаводск. 2005г.
6. Шурыгин И.А. Спинальная анестезия в акушерстве.
7. Зильбер А.П., Шифман Е.М. Акушерство глазами анестезиолога.
Спинальная анестезия при операции кесарева сечения: возможные осложнения и их профилактика
Шиманская О.Ш.
Областной перинатальный центр, г.Караганда УДК 618.5-089.888.61-089.5
Одним из наиболее грозных осложнений спинальной анестезии (СА) при операции кесарево сечение является развитие симпатического блока, который приводит к выраженному перераспределению объема циркулирующей крови. В связи с чем, уменьшается венозный возврат к сердцу, резко снижается сердечный выброс, что может привести к развитию такого грозного осложнения, как нарушение сердечного ритма и развитие коллапса. Другим наиболее часто встречающимся осложнением в послеоперационном периоде являются постпункционные головные боли.
Цель работы
Оценить эффективность профилактических мероприятий, проводимых при спинальной анестезии в акушерской практике в периоперационном периоде при операции кесарево сечение.
Материалы исследования
Проанализировано 428 случаев спинальной анестезии у паци-
Spinal anesthesia during Cesarean section operation. Possible complications and their prevention.
Shimanskaya O.Sh.
Regional perinatal centre, Karaganda.
1штен жарып баланы алу операциядагы спиналдыц анестезия. Мумк/н асцынулар жане олардьщ алдын ала
Вестник хирургии Казахстана №2, 2012
енток, которым проводилось родоразрешение путем операции кесарево сечение.
Женщины были разделены на 2 группы:
I группа — основная (238 женщин), в которой пациенткам проводилась предоперационная инфузионная подготовка раствором 6% Венофундина 500 мл или раствором 4% Гелофузина 500 мл. Региональная анестезия осуществлялась при помощи спинномозговых игл со специальными оригинальными срезами щадящего колюще-раздвигающего ткани характера, обеспечивающими минимальную травматизацию твердой мозговой оболочки при пункции в наборе с проводниковыми иглами Пенкан и Атраукан фирмы В|Вгаип с размерами 325, 327, 329.
II группа — 190 женщин, которым инфузионная преднагрузка не проводилась. Применялись обычные спинномозговые иглы со срезом колюще-режущего характера.
При проведении инфузионной терапии учитывались степень гиповолемии по показателям гематокрита, оценивалась исходная ЧСС, данные электрокардиограммы, наличие акушерской (многоводие, многоплодие, гестоз) и экстрагенитальной патологии. Инфузионная преднагрузка проводилась введением 6% Венофундина 500 мл или 4% Гелофузина 500 мл за час до операции или непосредственно на операционном столе, но не более чем за 2 часа до родоразрешения.
При этом в обязательном порядке проводилась профилактика брадикардии и гипотензии, которые могли развиться в результате синдрома сдавления нижней полой вены. Производился наклон операционного стола и смещение матки влево на 30 градусов вплоть до начала операции, после извлечения плода эта проблема исчезала. Другим наиболее часто встречающимся осложнением в послеоперационном периоде являлся постпункционный синдром, который развивался в течение 12-48 часов после пункции твердой мозговой оболочки и выражался в виде пульсирующей головной боли во фронтальной или ок-ципитальной областях, либо головная боль охватывала обе эти зоны. Головная боль усиливалась при принятии вертикального положения (сидя или стоя) и купировались при переходе в горизонтальное положение. Очень часто боль развивалась в области шеи и появлялась тошнота, иногда оба этих симптома могли быть единственными клиническими проявлениями пост-пункционного синдрома (по нашим данным они составили 40% из всех случаев ПГБ).
Пациенткам, у которых отмечались клинические проявления постпункционного синдрома, проводилась симптоматическая терапия, направленная на коррекцию венозного застоя, нормализацию ликворного давления и процессов микроциркуляции. В тяжелых случаях при отсутствии эффекта от проводимого лечения мы проводили эпидуральную пломбировку аутокровью (ЭПК).
С целью профилактики постпункционных головных болей использовались спинальные иглы со специальными оригинальными колюще-раздвигающими срезами, обеспечивающими минимальную травматизацию твердой мозговой оболочки при пункции в наборе с проводниковыми иглами Пенкан и Атраукан
емдеу.
Шиманская О.Ш.
Облыстыц перинаталдыц орталыц, Караганды. Зардапты блоктын дамуы iштен жарып баланы алу операциядагы спиналдыц анестезиянын (СА) ен байыпты асцынулардын бiрi болып табылады; ол айналып жYрген цаннын квлемнщ аныц цайта Yлесуiне экеледi. Бул себеп-тен, жYрекке квктамырлыц цайта келуi кемiтiледi, жYрек шыгарылуы кенет азайтылады; бул жYректiк ыргагынын бузулуы немесе коллапстын дамуы сияцты сондай байыпты асцынуларга экелуге мYмкiн. Пункциядан кей/’н бас ауруы тагы басца операциядан сон вте жи/’ кездесет/’н асцынуы болып табылады.
Бул мацалада iштен жарып баланы алу операциядагы периоперациялыц мезглде акушерлж тэж/’рибес/’нде спиналдыц анестезиядагы профилактикалыц жэне емдеу с-шаралардын нэтижелт/’г/’н/’н багалауы жасалган.
фирмы В|Вгаип с диаметром 325, 327, 329. После начала применения данных игл количество ПГБ сократилось 2,5 раза.
Результаты исследования: в I группе женщин отмечалось гладкое течение спинальной анестезии и послеоперационного периода, не сопровождающиеся нарушением гемодинамики.
Во II группе при проведении спинальной анестезии, были отмечены такие клинические проявления, как головокружение, тошнота, кратковременное снижение артериального давления на 20 — 40 мм.рт.ст. от исходного, бледность кожных покровов в 57% (от всех женщин II группы).
Выводы: Таким образом, при проведении спинальной анестезии необходимо проводить предоперационную жидкостную нагрузку растворами 6% Венофундин 500 мл или 4% гелофу-зин 500 мл, которые обеспечивают более гладкое течение спинальной анестезии и обеспечивают профилактику грозных осложнений.
С целью профилактики ПГБ необходимо использовать качественные иглы размером от 25, 27, 293, при этом срез должен быть не режущего характера, а щадящего колющего и раздвигающего ткани, чему соответствуют иглы фирмы В|Вгаип Репкап и А^аисап.
Литература:
1. Джеймс Р. Рафмелл, Джозеф М. Нил, Кристофер Вискоуми. Регионарная анестезия.
2.Абрамченко В.В. Ланцев Е.А. Кесарево сечение. С-Пб. 1991г.
3. Ньюмен М.Л. Основы регионарной анестезии. С-Пб. 2005г.
4. Шифман Е.М. Филлипович Г.В. Спинномозговая анестезия в акушерстве. Петрозаводск. 2005г.
5.Лысенко С.П. Мясников В. В. Понаморев В.В. Неотложные состояния и
анестезия в акушерстве. Патофизиология и фармакотерапия. 2004г.
6. Шурыгин И.А. Спинальная анестезия в акушерстве.
7. Зильбер А.П. Шифман Е.М. Акушерство глазами анестезиолога.
Осложнения беременности и родов у женщин с анемией
Ли О.Н.
Областной перинатальный центр Управления здравоохранения акимата ЗКО
Актуальность
Железодефицитная анемия — одно из самых распространенных алиментарно зависимых состояний у беременных женщин -остается серьезной проблемой экстрагенитальной патологии в акушерстве, поскольку частота заболевания не снижается.
По данным ВОЗ, частота железодефицитной анемии у беременных в разных странах колеблется от 21 до 80% по уровню гемоглобина и от 49 до 99% по уровню сывороточного железа.
Резюме: По нашим наблюдениям применение Сорбифера сопровождается хорошей переносимостью минимальным количеством побочных эффектов. Использование препарата Сорбифер в комплексном лечении анемии, а также в виде монотерапии позволила уменьшить количество данной патологии. Улучшение выше перечисленных показателей связано с реализацией Государственной программы «Реформирование и развитие здравоохранения РК на 2005-2010г.», и выдачей беременным бесплатно препаратов лечения анемии.
Причины снижения частоты анемии:
Обезболивающий медикамент путем инъекции вводится в спинномозговой канал (в место, где анатомически заканчивается спинной мозг). Как правило, для процедуры введения спинальной анестезии пациент должен находиться в сидячем положении, выгнув круглую спину и прижав подбородок к груди.

«ORTO» клиника выполняет спинальную анестезию при оперировании перекрестных связок, лодыжки и зоны стопы, а также тазобедренном протезировании. При протезировании коленного сустава спинальную анестезию комбинируют с эпидуральной.
После введения спинальная анестезия начинает действовать практически сразу. Максимальный эффект достигается спустя 20 минут и длится от 4 до 6 часов.
Что я буду чувствовать после введения анестезии?
Сразу же после введения препарата вы можете ощущать тепло, легкое онемение и ощущение тяжести в ногах. Спустя примерно 10-15 минут вы не сможете поднять ноги, они онемеют, станут тяжелыми, потеряют чувствительность.
Что я буду чувствовать во время операции?
Если запланирована длительная операция и однообразная поза, то со временем может возникнуть дискомфорт, несмотря на то, что боль вы чувствовать не будете. Дискомфорт может создать, к примеру, растяжение ноги, сильные прикосновения, окружающий шум. Если не хотите бодрствовать, анестезиолог обеспечит легкий сон во время операции. Кроме того, анестезиолог контролирует Ваш пульс, давление, дыхание и сознание.
Как я буду чувствовать себя после операции?
В течение шести часов после проведения операции вы будете чувствовать легкое онемение в ногах, в области раны может возникнуть слабая боль, восстановится подвижность конечностей. После проведения операции вплоть до утра следующего дня необходимо соблюдать постельный режим.
Спинальная анестезия считается безопасной, однако в редких случаях могут возникнуть побочные эффекты:
- в 20% случаев могут быть тошнота или рвота;
- в 20-30% случаев возникает задержка мочи, поскольку спинальная анестезия также влияет на работу мускулатуры мочевого пузыря. Как правило, при введении медикамента, расслабляющего гладкую мускулатуру, нормальное функционирование мочевого пузыря восстанавливается. При необходимости в мочевой пузырь вводится катетер;
- может зудеть и чесаться кожа. Для этой цели предусмотрены специальные препараты, снижающие проявление этого побочного эффекта;
- менее 5% людей испытывают головную боль. Чаще всего это явление затрагивает молодых и стройных людей в течение трех-семи дней после проведения спинальной анестезии. Иногда к головной боли могут добавиться тошнота и рвота. Боль бывает более выражена в вертикальном положении и когда голова наклонена вниз. Лежа на спине боли будут уменьшаться. Причина головной боли в том, что после укола в оболочке спинного мозга остается отверстие размером с иглу, через которое возможна утечка спинномозговой жидкости, в результате чего увеличивается кровоснабжение головного мозга, что и вызывает головную боль. Обычно в ближайшие шесть недель отверстие в оболочке закрывается, и головные боли пропадают. Этому процессу способствует:
- ежедневный прием жидкости как минимум 2 л;
- употребление двух чашек кофе;
- таблетки кофеина 200 мг 2 раза в день;
- Кока Кола;
- три дня постельного режима;
- болеутоляющие медикаменты.
В некоторых случаях с целью облегчения головной боли делается повторная инъекция с введением с крови самого пациента, тем самым отверстие в оболочке спинного мозга закрывается сгустком крови – blood patch. Действие начинается в течение 24 часов и имеет эффективность до 95%. Хотим Вас проинформировать, что данное побочное действие не влияет на ваше качество жизни, не увеличит частоту и силу головной боли в дальнейшем.
В настоящее время спинальная анестезия (СА) вновь получила широкое распространение, что обусловлена ее простотой и доступностью, способностью надежно блокировать болевую импульсацию, вызывать релаксацию, предотвращать развитие многих нейровегетативных реакций во время операций. Вместе с тем, как и любому другому способу анестезии, СА присущи определенные недостатки. Основной целью настоящей работы являются изучение характера, частоты и причин осложнений и побочных эффектов метода, разработка мер их профилактики.
Материал и методы. Всего СА в качестве анестезиологического пособия во время хирургических вмешательств на органах брюшной полости, малого таза и нижних конечностях использована нами у 2603 больных в возрасте от 10 до 83 лет (1390 мужчин и 1213 женщин). Из них 2265 оперировано в плановом порядке, 338 — по экстренным показаниям. Обезболивание проводили при сохраненном самостоятельном дыхании. Для достижения хирургической стадии СА в 2095 случаях интратекально вводили местные анестетики в чистом виде (2—5 % раствор лидокаина или тримекаина в дозе 1 мг/кг), в 580—наркотические аналгетики (морфин 10—14 мкг/кг или фентанил 0,35—0,7 мкг/кг) в сочетании с 2% раствором лидокаина или тримекаина (1 мг/кг). У 2063 больных использовали изобарические, у 540 — гипербарические растворы местных анестетиков. В случаях интратекального введения наркотических аналгетиков последние из предоперационной подготовки исключали. С целью профилактики артериальной гипотонии 106 пациентам в премедикацию включали 0,5—1 мл 5 % раствора эфедрина; остальным больным непосредственно после интратекального введения обезболивающих препаратов осуществляли умеренную гиперволемическую гемодилюцию. Седативный эффект получали внутривенным введением седуксена (0,07—0,15 мг/кг) или оксибутирата натрия (30—40 мг/кг).
Осложнения и побочные эффекты СА фиксировали на всех этапах лечения больных в стационаре. У 54 больных в возрасте от 52 до 78 лет с патологией органов малого таза и нижних конечностей в предоперационном периоде изучали реакцию сердечно-сосудистой системы на проведение ортоклиностатических проб, используя при этом метод математического анализа ритма сердца . Ретроспективно полученные результаты сопоставляли с гемодинамическими эффектами в ответ на интратекальное введение местно-анестезирующих препаратов.
Результаты исследования и их обсуждение. Из 2603 больных, оперированных под СА различных вариантов, у 2425 (93,2 %) обезболивание было вполне адекватным, у 123 (4,7 %) течение анестезии потребовало дополнительного использования наркотических препаратов и нейровегетативной защиты, у 55 (2,1 %) метод оказался несостоятельным. Недостаточная эффективность или несостоятельность СА были обусловлены тактическими просчетами и техническими погрешностями при выполнении метода.
Осложнения и побочные эффекты СА зарегистрированы нами у 955 (36,7 %) больных, из них у 161 отмечены 2—3 осложнения одновременно, иногда на разных этапах лечения. Сведения об осложнениях и побочных эффектах при использовании различных вариантов СА представлены в таблице.
К осложнениям СА мы относим кратковременную или длительную артериальную гипотонию (снижение АД более чем на 40 мм рт. ст.), выраженную депрессию дыхания и кровообращения (высокий спинальный блок), неврологические последствия СА (головная боль, очаговые неврологические нарушения), а также раннюю и позднюю респираторную депрессию, связанную с интратекальным введением наркотических аналгетиков; побочными эффектами считаем тошноту и рвоту, транзиторные расстройства мочеиспускания, кожный зуд. Снижение АД в пределах 20—40 мм рт. ст. Общая характеристика осложнений и побочных эффектов СА мы рассматриваем как естественное проявление физиологического действия СА.
Общая характеристика осложнений и побочных эффектов СА
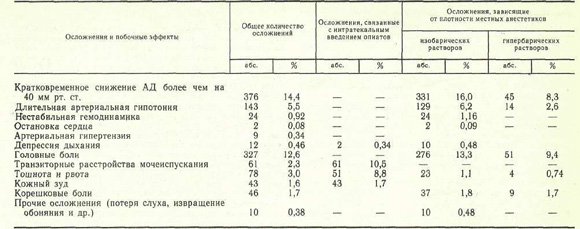
Во время оперативного вмешательства осложнения СА зарегистрированы у 552 (21,2 %) больных, причем при плановых операциях они наблюдались значительно реже (22 % ) , чем при оперативных вмешательствах, выполненных по экстренным показаниям (42 % ) . К наиболее частым интероперационным осложнениям СА следует отнести кратковременную или длительную артериальную гипотонию, причину которой мы склонны видеть в завышении дозы местноанестезирующих препаратов (свыше 1 мг/кг), форсированном их введении в спинномозговой канал, тактических ошибках, связанных с недооценкой анестезиологом плотности местных анестетиков, а также нераспознанной исходной гиповолемией различного происхождения.
Анализируя причины гемодинамических нарушений, мы обнаружили определенную зависимость частоты этого осложнения от уровня люмбальной пункции и возраста больных. Так, при пункции спинномозгового канала на уровне L4 — L5 артериальная гипотония зарегистрирована в 1,7 % случаев, Lз — L4 — в 18,1 %, L2 — L3 — в 44,7 %.
Обращает на себя внимание резкое увеличение количества гемодинамических нарушений (48,9 %) у лиц старше 50 лет, что, на наш взгляд, связано с повышением в этом возрасте числа сопутствующих заболеваний, а также возрастным снижением резервных возможностей организма. Изложенное выше подтверждают дооперационные исследования реакций сердечно-сосудистой системы на проведение классических проб с изменением положения тела. В случаях адекватной реакции с сохранением тонуса сосудов СА не сопровождалась артериальной гипотонией. При исходных неудовлетворительных адаптационных возможностях сердечно-сосудистой системы (скрытая сердечно-сосудистая недостаточность) выраженная и стойкая гипотензия в ответ на интратекальное введение местноанестезирующих препаратов была закономерным явлением и трудно поддавалась коррекции.
Высокий спинальный блок зарегистрирован в 10 (0,38 %) наблюдениях, проявлялся выраженной респираторной депрессией, стойкой и длительной артериальной гипотонией, прогрессирующей брадикардией. У 2 (0,08%) больных он осложнился остановкой кровообращения. Немедленно проведенные реанимационные мероприятия у 9 пациентов позволили восстановить адекватное кровообращение, дыхание, тонус периферических сосудов, а у 1 (0,04 %) больного они не дали эффекта. Причину этого грозного осложнения мы объясняем положением Фоулера на операционном столе после интратекального введения местноанестезирующих препаратов (изобарические растворы), что привело к постепенному распространению анестетика в краниальном направлении с последующей блокадой межреберных нервов, а также соответствующим симпатическим блоком.
Согласно нашим наблюдениям, сроки развития выраженных гемодинамических эффектов были различны. В 47 % случаев артериальная гипотония развивалась через 5—10 мин после интратекального введения местноанестезирующих препаратов, в 48,1 % —через 20—30 мин и только в 0,9 % — в более поздние сроки. Развитие артериальной гипотензии через 20—30 мин и в более поздние сроки можно объяснить фактом окончательной фиксации местноанестезирующих препаратов соответствующими структурами спинного мозга в течение 20 мин . Иначе говоря, местные анестетики, введенные в спинномозговой канал, при определенных условиях (соответствующий угол наклона операционного стола) способны еще в течение довольно длительного времени после развития хирургической стадии СА на нужном сегментарном уровне распространяться в краниальном направлении, блокируя все новые и новые спинальные сегменты. Поэтому для профилактики высокого спинального блока следует рекомендовать тщательный контроль (через каждые 1—2 мин) за уровнем АД, частотой пульса, уровнем блокады болевой чувствительности в течение первых 20—30 мин. Обращает на себя внимание значительное уменьшение числа случаев артериальной гипотензии при использовании гипербарических растворов (см. таблицу). Согласно нашим наблюдениям, СА гипербарическими и особенно вязкими растворами (на 8—10 % растворе глюкозы) в положении с умеренно, опущенным ножным концом стола на период фиксации анестезирующих препаратов позволяет блокировать строго ограниченное количество спинальных сегментов, а следовательно, и симпатических нервных стволов и сплетений.
Наиболее эффективным мероприятием по предупреждению артериальной гипотонии мы считаем переливание в течение 10—15 мин после интратекального введения обезболивающих препаратов коллоидно-кристаллоидных растворов в объеме 10—15 мл/кг с последующей инфузионно-трансфузионной терапией в умеренном темпе. Включение в премедикацию эфедрина и других вазопрессоров, на наш взгляд, не всегда оправдывает себя, а в ряде наблюдений провоцирует артериальную гипертензию, особенно у больных с сопутствующей артериальной гипертонией. Так, стойкая артериальная гипертензия зарегистрирована нами у 9 из 106 пациентов, получивших в премедикации эфедрин, что составило 8,5 %. Полагаем, что использование вазопрессоров оправдано только при резком снижении АД и неэффективности инфузионной терапии1.
Осложнение, связанное с интратекальным введением наркотических аналгетиков, зарегистрировано только у одного больного. Это была респираторная депрессия, связанная с ошибочным введением в спинномозговой канал 2 мл 0,005 % фентанила в сочетании с 2 % раствором лидокаина (1 мг/кг). Осложнение развилось через 10 мин, устранено вспомогательной ИВЛ в течение 20 мин. Исход благоприятный.
В ближайшем послеоперационном периоде осложнения и побочные эффекты СА отмечены у 451 (17,7 %) больного. К наиболее частым осложнениям следует отнести головные боли — у 327 (12,6%) больных: У 225 (78 %) пациентов они были умеренными и продолжались не более 1—2 дней. В 72 (22 %) наблюдениях зафиксированы стойкие и длительные головные боли (продолжительностью 3—5 дней и более). Как правило, это осложнение развивалось у лиц молодого и среднего возраста и значительно реже у пожилых людей и стариков (25,9 % ). Считают , что патофизиологической основой головных болей являются прокол твердой мозговой оболочки и связанная с ним ликворея. Следуя этой точке зрения, легко объяснить вышеизложенный факт ранним активным поведением людей молодого возраста (переход в вертикальное положение), провоцирующим увеличение ликворного давления в спинномозговом канале, а следовательно, и большую потерю спинномозговой жидкости. Профилактические мероприятия — строгий постельный режим в течение 24 ч, положение на животе, внутривенное введение изотонических солевых растворов — позволили значительно снизить частоту постпункционных головных болей.
Другие неврологические осложнения в виде корешковых болей, явлений межостистого лигаментоза, преходящих нарушений обоняния и слуха были зарегистрированы у 56 (2,1 %) больных.
Поздняя респираторная депрессия отмечена у одного больного через 8 ч после интратекального введения 3 мг морфина (37 мкг/кг) в сочетании с 2 % раствором лидокаина (80 мг). Операция иссечения геморроидальных узлов и анестезия прошли без осложнений. В удовлетворительном состоянии со стабильными показателями гемодинамики и функции внешнего дыхания больной переведен в палату. Респираторная депрессия развилась внезапно, без каких-либо предвестников на фоне относительного благополучия и полного отсутствия боли. Осложнение проявилось в урежении дыхания до 4—5 в минуту, диффузном цианозе и потребовало ИВЛ в течение 8 ч. Исход благоприятный. Причину поздней респираторной депрессии мы склонны объяснить длительной задержкой наркотического аналгетика и его метаболитов в спинномозговой жидкости и мозговой ткани с последующим депрессивным воздействием на дыхательный центр. Превышение стандартной дозы морфина более чем в 3 раза способствовало развитию данного осложнения.
Побочные эффекты СА в виде тошноты и рвоты, транзиторной задержки мочеиспускания, кожного зуда в преобладающем большинстве случаев сопровождали интратекальное введение наркотических аналгетиков, чаще морфина (см. таблицу). Тошнота и рвота возникли у 78 (3 %) больных в ближайшие 2 ч после операции, преимущественно у женщин и ослабленных больных, а также в случаях завышения стандартных доз опиатов, введенных интратекально. Транзиторные расстройства мочеиспускания зарегистрированы у 61 (2,3%) больного и не требовали специального лечения. Кожный зуд отмечен у 43 (1,7 %) пациентов, исчезал самостоятельно или после введения антигистаминных препаратов. Механизмы развития перечисленных выше побочных эффектов подробно описаны в литературе .
Таким образом, СА при грамотном ее выполнении — достаточно безопасный метод обезболивания при условии пункции спинномозгового канала на уровне L2 — L5 Степень выраженности отрицательных гемодинамических эффектов зависит от зоны распространения спинального блока и резко увеличивается при «высокой» СА. Наиболее опасные осложнения СА — высокая спинальная блокада и поздняя респираторная депрессия. Большинство осложнений СА связаны с погрешностями в технике и методике ее выполнения, недооценкой значимости профилактических мероприятий, направленных на предупреждение артериальной гипертензии и высокого спинального блока. Анализ полученных данных позволил нам выделить группу повышенного риска, в которую входят лица пожилого и старческого возраста, больные с выраженной гиповолемией различной этиологии, неудовлетворительными компенсаторными возможностями сердечно-сосудистой системы (скрытая сердечнососудистая недостаточность).
ВЫВОДЫ
- При проведении СА следует неукоснительно соблюдать все существующие правила ее выполнения с обязательным учетом плотности вводимых интратекально препаратов.
- СА наиболее безопасна при операциях на органах малого таза и нижних конечностях. Использование СА при оперативных вмешательствах
на органах верхней части брюшной полости представляет реальную опасность из-за резкой артериальной гипотонии и респираторных
нарушений. - Оптимальная доза лидокаина (тримекаина) для интратекального введения составляет 1 мг/кг, морфина — 10 мкг/кг, фентанила — 0,35 мкг/кг.
- У лиц, относящихся к группе повышенного риска, от СА следует отказаться в пользу другого метода обезболивания.
ЛИТЕРАТУРА
Спинальная анестезия является современным методом обезболивания. По сравнению с общим наркозом, она является в разы безопаснее. Ее можно делать и пожилым людям, и беременным женщинам. Нежелательные результаты спинальной анестезии могут возникать сразу же, после окончания операции, или могут иметь отдаленные последствия.
Содержание
Основные последствия
Спинальную анестезию можно делать при операциях на нижних конечностях и органах малого таза.

Спинальная анестезия иногда сопровождается неприятными последствиями
Несмотря на то, что она является менее опасной, чем общий наркоз, после проведения операции с использованием спинальной анестезии, может развиться ряд осложнений:
- Головная боль. Это самое частое осложнение спинальной анестезии. Обычно, головная боль развивается на фоне сниженного артериального и внутричерепного давления.
- Гипотония, сниженное артериальное кровяное давление.
- Отеки ног.
- Задержка отхождения мочи.
- Воспаление в месте инъекции анестетика.
- Боль в спине.
Боль в голове
Головная боль является осложнением спинальной анестезии более чем у половины пациентов. Как правило, головная боль развивается вследствие снижения артериального кровяного давления во время операции. В норме, боль в голове может сохраняться на протяжении первых суток после операции. Обычно, она не требует специального лечения и проходит самостоятельно.
Сильные головные боли требуют врачебного вмешательства. Они могут быть связаны с негативным влиянием препаратов для наркоза на организм, или же со снижением внутричерепного давления. Эти состояния требуют срочного лечения. В редких случаях, головная боль может сохраняться на протяжении нескольких месяцев после проведенной операции с применением спинального наркоза.

После наркоза иногда появляется головная боль
Как правило, головная боль возникает у пациента, который резко встает с кровати в первые сутки после проведенной операции. Именно поэтому пациентам советуют первые сутки не вставать с кровати и соблюдать строгий постельный режим. Лежать лучше не на подушке, а на ровной поверхности.
Снижение артериального давления
Сниженное артериальное кровяное давление, гипотония. Она может длиться несколько часов, или же иметь длительный характер. Гипотония может быть связана с обезвоживанием организма или с неправильным расчетом анестезиологом дозы введенного препарата в спинномозговой канал.
Снижение кровяного давления является частым осложнением у больных, в возрасте старше 50 лет. У этой группы пациентов нарушена эластичность сосудов, а также очень часто присутствует хроническая сердечная недостаточность. У них иногда развивается резкое и стойкое снижение артериального давления практически сразу же после введения анестетика.

У пожилых людей после анестезии может упасть давление
С целью профилактики данного осложнения анестезиологи проводят внутривенное введение больших объемов жидкости во время операции. Обычно, жидкость вводят в расчете 10-15 миллилитров на килограмм веса за 15 минут.
Отеки на ногах
Отеки на ногах также являются последствиями, которые могут развиться после спинальной анестезии. Они могут быть результатом операции, проведенной на ногах, или же развиваться из-за нарушений оттока лимфы, работы почек и сердечно-сосудистой системы.
Спинальная анестезия является методом выбора при оперативных вмешательствах на ногах. При любой операции происходит травматизация мягких тканей, и в них развивается воспалительный процесс, стаз лимфы. Операции на ногах практически всегда приводят к образованию отеков. Но эти отеки исчезают после заживления.
Отеки ног могут быть симптомом почечной или сердечной недостаточности. Обычно, если отеки на ногах не проходят на протяжении первых двух недель после проведенной операции со спинальным наркозом, пациентам необходимо пройти лабораторное и инструментальное исследование для оценки работы сердца и почек.

Иногда последствием наркоза могут стать отеки ног
При отеках ног обследование состоит из:
- Электрокардиографии. Врач оценивает сердечный ритм и работоспособность сердца. Признаки ишемии или аритмии могут говорить о развитии сердечной патологии.
- Эхо сердца. С помощью этого метода можно оценить объем сердечного выброса и функциональность клапанов. При врожденных или приобретенных пороках клапанов сердца развивается сердечная недостаточность, которая приводит к отекам на ногах.
- Ультразвукового исследования почек. Этот метод позволяет оценить размеры, форму почек, наличие морфологических изменений и нарушений в их структуре. Отеки ног являются важным симптомом, указывающим на почечную недостаточность.
- Общего анализа мочи. Если в моче есть лейкоциты, бактерии – это говорит о наличии инфекции в мочевой системе. Сниженное количество мочи, анурия или олигурия, указывают на почечную недостаточность.
- Биохимического анализа крови на креатинин и мочевину. Повышение этих показателей говорит о нарушениях в работе почек.
Другие осложнения
Кроме вышеперечисленных осложнений, в организме человека могут возникать такие побочные реакции после спинальной анестезии:
- Задержка отхождения мочи. Чаще это осложнение встречается у мужчин. При проведении спинального наркоза органы малого таза прекращают временно иннервироваться. После того как организм начинает отходить от действия анестетика, функции органов, в том числе и мочевого пузыря, могут восстанавливаться на протяжении суток. Именно в этот период в организме возможны функциональные сбои, к которым и относится задержка мочи.
- Воспаление кожи, в месте проведения инъекции для спинального наркоза. Это осложнение возникает при несоблюдении правил асептики и антисептики медицинским персоналом во время проведения наркоза и оперативного вмешательства.
- Боль в спине после спинального наркоза может наблюдаться на протяжении первых двух суток, то есть во время сниженной активности пациента. После того как он начинает расхаживаться, это осложнение наркоза проходит.
Спинальный наркоз является одним из самых безопасных способов обезболивания. Но даже после него могут быть осложнения. Обычно, они проходят самостоятельно через 1-2 недели после наркоза и не требуют специального лечения.




