Перелом позвоночника классификация
Реабилитация после компрессионного перелома в Коломне.
Наш позвоночник состоит из достаточно прочных костных структур — позвонков. Они способны выдержать колоссальную нагрузку в различных экстремальных ситуациях. Но, так случается, что вследствие определенных причин позвонок не «выдерживает» и ломается. Это называется компрессионным переломом позвоночника.
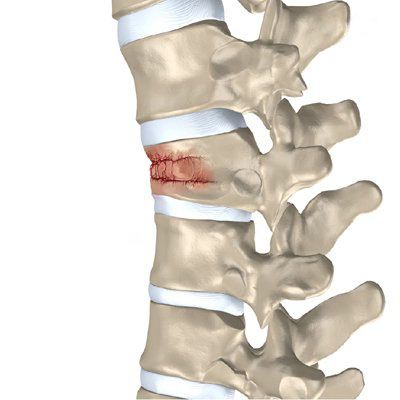
Компрессионный перелом позвоночника — это травма позвоночника, которая происходит при одновременном сжатии и сгибании. При такой травме страдает тело позвонка, оно сдавливается и деформируется, приобретая клиновидную форму с вершиной, направленной вперёд. Чаще всего встречаются компрессионные переломы поясничного и грудного отдела позвоночника.
Причинами данной травмы являются:
— остеопороз (это системное заболевание приводит к потере массы костной ткани, ослабляя кость, делая ее неспособной нести нормальные нагрузки);
— прыжки с высоты (возникает мощная осевая нагрузка, давящая на тело позвонка);
— автомобильные аварии – травматическое разрушение;
— метастазы опухолей в позвоночный столб – разрушение костной ткани клетками опухолей.

Основной жалобой пациента с данным заболеванием является постоянная боль в спине после воздействия травмирующего фактора или выполнения тяжелой физической работы. Больные указывают на резкий болевой синдром в области позвоночника с иррадиацией в верхние и нижние конечности. При повреждении нервных структур позвоночного столба ощущается слабость и онемение конечностей. Если же причиной разрушения позвонка стал остеопороз, то болевой синдром будет иметь тенденцию к нарастанию.
Диагноз ставится на основании осмотра, сбора анамнеза пациента и комплекса диагностических процедур:
— рентгенография позвоночника в двух проекциях (прямой и боковой);
— неврологический осмотр включает в себя проверку функции спинного мозга, нервных корешков и периферических нервов;
— магнитно-резонансная томография;
— компьютерная томография;
— денситометрия.
В первую очередь после постановления диагноза «компрессионный перелом позвоночника» необходимо зафиксировать поврежденный отдел позвоночника, в некоторых случаях назначают постельный режим. Это позволяет избежать многих осложнений. Далее, после того, как тело позвонка срослось, назначается комплексная реабилитация.
В период реабилитации после компрессионного перелома выполняется несколько задач:
— Улучшение кровообращения в области перелома для ускорения процессов регенерации в поврежденном сегменте.
— Укрепление мышечно-связочного аппарата позвоночника, для поддержания тела в правильном положении.
— Снятие мышечных спазмов, возникших в результате постоянного напряжения мышц (процесс компенсации организма: тело напрягает мышцы спины чтобы избежать обострения боли).
— Общее укрепление для восстановления нормальных функций организма.
Методы, используемые в наших центрах для решения этих задач:
— Кинезитерапия — лечение правильным движением. Разрабатывается комплекс специальных упражнений: на тренажерах, с отягощением, в разгрузочных положениях. Инструкторы центра подбирают такие упражнения, которые не вызывают обострений, но эффективно укрепляют необходимые группы мышц. Постепенно, с улучшением динамики состояния пациента, в программу добавляются более сложные упражнения, увеличиваются подходы, количество повторений и разнообразие движений для всеобщего развития организма. Конечно, упражнения при компрессионном переломе позвоночника можно выполнять и в домашних условиях, но занятия под руководством и контролем специалистов дают гораздо больший эффект.
— Массаж — один из наиболее эффективных методов для улучшения кровообращения, как в отдельно взятом участке (например, массаж поясничного отдела), так и во всём организме (общий массаж). Кроме того, массаж способствует снятию мышечного тонуса в перенапряженных мышцах, а также — лимфообращению, улучшая отток жидкости из конечностей.
— Физиотерапия в основном направлена на восстановление мышечного тонуса и уменьшение болевых ощущений. Электростимуляция основывается на воздействии электрического тока переменного характера. Сам процесс можно считать пассивной тренировкой, так как он вызывает непроизвольные мышечные сокращения.
Нужно помнить, что после любой операции следует проводить реабилитацию, так как организму необходим период для восстановления в нормальное состояние всех его функций. В случае, если проигнорировать данный этап, могут появиться серьёзные осложнения, мышечные и связочные контрактуры, плохое сращение позвонка, нарушения в работе других систем и органов.
Для определения тактики лечения переломов позвоночника у детей необходимо выделить группы стабильных и нестабильных переломов.
Согласно представлениям американского вертебролога F.Denis (1981) о «трехколонной» модели строения позвоночного столба, стабильными переломами следует считать те, при которых позвоночный двигательный сегмент на уровне повреждения способен противодействовать передним аксиальным нагрузкам, противостоять задним силам растяжения и ротационным деформациям. Это возможно лишь при неповрежденных элементах средней и задней колонн позвоночного столба (Н.А.Корж и др., 2001).
Вместе с этим, при стабильных переломах не исключается макро- и микроповреждения межпозвонковых дисков, сосудистой сети, корешков и оболочек спинного мозга. Это связано с особенностями строения сложнейшего анатомо-физиологического комплекса, которым является позвоночный столб, состоящий из отдельных позвоночных двигательных сегментов (ПДС).
Среди травм позвоночного столба у растущего организма особое место занимают стабильные (как правило, компрессионные) переломы тел позвонков и определяется это прежде всего эластичностью межпозвонковых дисков и прочностью связок.
Заметим, что среди всех травматических повреждений опорно-двигательного аппарата частота стабильных компрессионных переломы позвонков у детей за последнее десятилетие отчетливо возросла.
Это связано:
— с улучшением диагностики;
— со снижением индекса здоровья детского населения (ювенильный остеопороз, дисплазия костной ткани, недостаточное питание детей);
— с малоэффективной профилактикой травматизма;
— урбанизацией окружающей среды.
По данным Санкт-Петербургского Восстановительного центра детской ортопедии и травматологии (СПб ВЦДОиТ) «Огонек», где получают этапное неоперативное (консервативное) лечение практически все дети города со стабильными компрессионными переломами позвонков, число таких пациентов за последнее десятилетие увеличилась в 1,4 раза (в 1995 году пролечено 275 детей и подростков, а в 2011г — 561 пациента).
У таких пациентов перелом одного позвонка встречается лишь в 6% случаев, двух позвонков – уже в 16%, а число больных с травмой трех-пяти позвонков достигает 75%. Шесть и более позвонков наблюдается всего у 3% детей. Заставляет задуматься то, что число детей дошкольного возраста, как наиболее опекаемых взрослыми, составляют 7,1% от всего контингента такой категории больных, принимаемых за год в клинику СПб ВЦДОиТ.
Опыт нашего Центра, работающий с такими пациентами более 40 лет, позволяет утверждать, что их лечение должно быть своевременным, комплексным, этапным и длительным и тем самымсоответствовать законам хронобиологии поврежденной костной ткани. Только эти принципы в лечении предотвратят тяжелые осложнения, которые присутствуют у пациентов при несвоевременно начатом или недостаточно полном лечении. В мировой и отечественной литературе можно найти сведения, что посттравматические деформации (кифотические, сколиотические), посттравматический остеохондроз со стойким болевым синдромом наблюдаются у каждого третьего-четвертого ребенка в отдаленный посттравматический период. Еще одной особенностью подобных последствий является то, что они возникают, как правило, в периоды интенсивного роста ребенка и могут по времени достаточно длительно дистанцироваться от момента острого периода травмы.
Мы считаем каждый из принципов лечения важным.
Принцип своевременности лечения должен быть обеспечен ранней квалифицированной диагностикой (клинической и инструментальной), ранней госпитализацией в специализированный стационар и ранней разгрузкой позвоночника.
Принцип комплексного лечения предусматривает использование всех факторов неоперативной терапии, таких как: укладки и ортезы, физиотерапевтическое и медикаментозное терапия, лечебная гимнастика и массаж.
Принцип этапности основан на наличии преемственности между различными уровнями оказания лечебной помощи:
1. травмопункт – первичная клинико-рентгенологическая диагностика →
2. стационар – выявление других возможных травм, в том числе и органов брюшной полости и кардио-респираторного комплекса, поскольку обстоятельства травмы, приведшие к перелому костных позвонков, с большой вероятностью приводят к повреждению и мягкотканных органов →
3. реабилитационный центр – при обязательном соблюдении длительного постельного режима (мы рекомендуем до 2-х месяцев посттравматического периода) консервативное комплексное патогенетическое лечение, арсенал которого должен соотноситься с хроно-пато-морфологией компримированного позвонка →
4. поликлиника – наблюдение за пострадавшим в отдаленный посттравматический период, в ходе которого мы рекомендуем совместную работу травматолога-ортопеда, педиатра, кардиолога и невропатолога, что определяется возможным развитием у таких больных достаточно отсроченной постраматической нефропатии, кардиодистрофии, идиопатической гепатопатии и т.п
Принцип длительного лечения основывается на том, что травмированному позвоночнодвигательному сегменту (ПДС) необходим достаточный период времени, за который при самом благоприятном течении процесса восстановления всех его поврежденных тканей (травмируется не только костная ткань, но и связочный аппарат, межпозвонковые диски, суставные капсулы и др.) наступает полное выздоровление до нормального состояния первоначальной их анатомо-морфологической структуры и основных функций ПДС (опорной, рессорной и двигательной).
В С-Петербурге, на практике, после обращения в травмпункт, ребенок госпитализируется в одну из многопрофильных больниц города. Срок его пребывания в стационаре определяется тарифным соглашением со страховыми компаниями (в среднем – 28 дней) и затем он переводятся в Восстановительный центр (ВЦ).
В ВЦ пациенты с компрессионными переломами тел позвонков по показаниям проходят дополнительные диагностические обследования, что позволяет уточнить локализацию, число травмированных позвонков, выявить последствия контузионных поражений других систем и органов. Это достигается с помощью тепловизионной диагностики спины и конечностей в динамике, ЭКГ, ЭМГ, ЭНМГ, ЭЭГ, биомеханического обследования на тензометрических платформах и др.
При формировании комплексного лечебного плана мы ориентируется на возраст пациента, уровень и степень повреждения тел позвонков, а главное – на время, прошедшее со момента травмы (опять привлекаем внимание к хронобиологии костной ткани компримированного позвонка),
Особо отметим, что при проведении диагностических мероприятиях в первый день пребывания ребенка в стационаре ВЦ особое внимание уделяется сердечно-сосудистой системе, ткани которой (это уже было отмечено выше!) в момент травмы тоже получают контузионное повреждение, однако их клинические проявления (немотивированные нарушения ритма, нарушения метаболизма миокарда и др.), могут проявляться не в первые сутки после травмы, а позднее – на 3-4-6-ой недели после травмы.
Помимо внимания к поврежденным позвонкам, при комплексном лечении, проводимом в ВЦ, учитывается сопутствующая патология ОДА (дисплазии, гипотрофии, отставание костного возраста, явления остеопении или остеопороза осевого скелета и т.п.).
Ниже приводится примерная схема стандартов в этапной курации детей и подростков с неосложненными компрессионными переломами тел позвонков. Мы выделяем следующие этапы в лечении, основанные на хронобиологии восстановления поврежденной спонгиозной костной ткани растущего организма (самой инертной из всех тканей, формирующих ПДС).
Основой для выделения этих этапов в лечении являются результаты исследований, полученных сотрудниками Новосибирского НИИТО в эксперименте при изучении репаративного остеогенеза и васкуляризации тела поврежденного («сломанного») позвонка (Цивьян ЯЛ, Рамих ЭФ, Михайловский МВ. 1995г) и результаты наших многолетних клинических наблюдений.
I. Период острой компрессии, некроза и резорбции поврежденной костной ткани
(с первых суток до 25-30-го дня с момента травмы) Этот период в подавляющем большинстве случаев ребенок проводит в стационаре многопрофильной больницы.
Задачей лечения в этот период является максимальная разгрузка поврежденного отдела позвоночника и создание условий для максимально возможного уменьшения постравматических осложнений.
На фоне укладок, направленных на разгрузку вентральных отделов тел позвонков (вытяжение по оси позвоночника на петле за голову либо на лямках за подмышечные впадины и на валиках под компримированные отделы позвоночника), проводится ЛФК по методике Е.Ф. Древинг и В.В.Гориневской, разработанная для этого периода. Все пациенты получают по показаниям массаж мышц нижних конечностей, ягодичной области, живота и туловища и физиотерапевтическое лечение, способствующие снятию болевого синдрома, улучшению кровообращения, ограничению площади повреждения и лечение, направленное на ускорение процессов резорбции поврежденных тканей (магнитотерапия, УВЧ-терапия, ДДТ терапия. Местно УФО и др).
Метод лечебной гимнастики и функционального лечения компрессионных переломов был детально разработан и применен в 1932-1934гг в травматологической клинике института неотложной хирургии им. Н.В.Склифасовского профессором В.В. Гориневской и специалистом по лечебной физкультуре института доцентом Е.Ф.Древинг. Многолетний опыт применения этого метода в нашей клинике и адаптирование его для детей и подростков, подтверждает его уникальность особенно для лечения растущего организма. Применение этого метода позволяет исключить жесткую иммобилизацию позвоночника и сохранить максимальную подвижность позвоночного столба и его способность к росту и регенерации на протяжении всего периода лечения, а главное, максимально предотвратить осложнения, связанные с длительным периодом регенерации костной ткани. Весь комплекс лечебной гимнастики, включающий статические и динамические упражнения, дыхательную гимнастику разделен на этапы (их четыре) согласно временному посттравматическому периоду
В первом периоде — занятия лечебной гимнастикой начинаются со 2-3 дня, после того как ребенок освоится с вынужденным положением на укладке в кровати. Пациент обучается правильному дыханию, выполняет гимнастические упражнения для дистальных отделов конечностей. Постепенно комплекс упражнений усложняется и вводятся упражнения, направленные на укрепление мышечного корсета туловища, а главное на укрепление мышц разгибателей туловища. За счет этого выполняется главная задача этого периода лечения – разгружается травмированный отдел позвоночника. Занятия гимнастикой проводятся 2-3 раза в день, постепенно наращивается длительность и темп.
II. Период интенсивной остеорепарации (с 30-го по 60-й день после травмы и в это время ребенок уже переводится в ВЦ).
Первой составляющей задачей этого этапа является поддержка и стимуляция костеобразовательного процесса, а также восстановление поврежденного связочного аппарата. Второй составляющей задачей этого этапа является подготовка ОДА пострадавшего ребенка к вертикализаци. Каждому пациенту проводится дополнительная диагностика функций всех систем и органов (сердечно-сосудистой, дыхательной, опорно-двигательной и др) и разрабатываются индивидуальные планы реабилитации.
В ВЦДОиТ «Огонек» есть все необходимые условия оборудование и квалифицированные специалисты для точного и полного выполнения этих задач.
Для выполнения этих задач на фоне постоянно проведения ЛФК по методу Е.Ф.Древинг и В.В.Гориневской используются патогенетические методики физиотерапевтического лечения: лекарственные электро- и фонофорозы, фото- и лазеротерапия, тепловые процедуры, стимуляции различных групп мышц (магнитноимпульсные и электрические), тренажерная гимнастика с использованием аппаратов с Биологической Обратной Связью и др.
На этом этапе сохраняется двигательная функция позвоночного столба и закладываются предпосылки для успешного восстановления опорной функции.
III.Период восстановления функциональной структурной зрелости тканей компримированного позвонка (3-10 месяц от момента травмы) Задачей этого периода является восстановить полностью опорную функцию позвоночного столба.
Часть этого периода пациенты с компрессионными переломами проводят как правило тоже в условиях восстановительного центра и поэтому они имеют возможность получить адекватную двигательную и патогенетическую терапию. Лечебная физкультура (4период по методике Е.Ф.Древинг и В.В.Гориневской) обеспечивает формирование хорошего мышечного корсета в вертикальном положении, ребенок обучается правильным двигательным стереотипам ходьбы и сидения с исключением сгибательных движений туловища, обучается правильной ходьбе, самообслуживанию и ношению минимальных тяжестей при максимальной разгрузке вентральных отделов позвоночника. В этот период в компримированных позвонках интенсивно идут процессы остеогенеза, которые можно стимулировать и направлять различными физиотерапевтическими методиками (широкий спектр которых представлен в ВЦ). К концу этого периода структура тела поврежденного позвонка полностью восстанавливается, восстанавливается его механическая прочность. Однако форма тела остается клиновидной и восстановление правильной его формы связано и может быть обеспечено только с успешной функцией ростковых зон тел поврежденных позвонков. Этот процесс (4 период) при всех благоприятных условиях занимает период от 2-х лет с момента травмы.
IV. Период остаточных деформаций (неполное восстановление формы тела) (с 10 мес до 2-х лет с момента травмы). В этот период пациенты наблюдаются и лечатся амбулаторно и по показаниям получают курсовое стационарное лечение в условиях восстановительного центра. Это, как правило, пациенты с большим количеством поврежденных позвонков, с тяжелой степенью их компрессии, с замедленным течением процессов остеорепарации, с ослабленным мышечным корсетом, с явлениями остеопении или остеопароза. В нашем центре для этих больных разработаны комплексы восстановительного лечения, которые обычно дополняют и коррегируют лечение амбулаторного периода. Есть оригинальные методики физиотерапевтического лечения, которые стимулируют ростковые зоны, предупреждают развитие хондроза дисков и вторичных пространственных патологичесих искривлений позвоночника _ э\ф и СМТ\форезы с гумизолью, гальваногрязелечение, минеральные ванны, магнитотерапия низкочастотными и комбинированними полями и др.)
До 2-х лет с момента травмы проводится диспансерное наблюдение детей с компрессионными переломами. Через 2 года после травмы — исход компрессионных переломов тел позвонков:
— полное восстановление;
— неполное восстановление;
— постравматический остеохондроз;
— постравматический сколиоз или кифоз;
— болезнь Кюммеля (травматический спондилит).
При травме поясничных позвонков все сроки ограничения двигательного режима удваиваются: ходьба — через 3 месяца, сидеть — через 6 месяцев.
Компрессионный перелом — наиболее часто встречающаяся травма позвоночника. Чаще всего компрессионные переломы возникают вследствие остеопороза, травм, и опухолевых поражений. Компрессионный перелом возникает при одновременном сгибании и сжатии позвоночного столба. Это приводит к значительному повышению давления на передние структуры позвоночника — на тела позвонков и диски. При возникновении компрессионного перелома тело позвонка в передней части сплющивается, приобретая форму клина. При этом происходит сжатие тела позвонка. Наиболее часто компрессионные переломы позвоночника случаются в нижнегрудном и поясничном отделах позвоночного столба.
Как правило, компрессионный перелом случается при падении человека на ноги, на ягодицы и при форсированном резком сгибании туловища во время спортивных тренировок. Также данный вид переломов обычен при падениях в гололед, особенно для пожилых, при этом сильный удар совершенно необязателен — иногда бывает достаточно просто неудачно сесть. Компрессионные переломы часто бывают у лиц с недостаточным содержанием кальция в крови, в связи с заболеванием, например суставным ревматизмом, или вследствие длительного лечения гормональными препаратами (кортикостероидами), что уменьшает твердость костей скелета. У пострадавших в дорожно-транспортных происшествиях часто наблюдается сдавление одного или нескольких позвонков в результате переломов.
Диагностика компрессионного перелома позвонка
Для подтверждения перелома позвонка необходимо проведение рентгенографии позвоночника. В некоторых случаях для более детального исследования области перелома, выявления повреждений, свидетельствующих о нестабильности позвоночно-двигательного сегмента, необходимо проведение компьютерной томографии (КТ). При подозрении на повреждение нервных структур (спинного мозга, нервных корешков) обязательно выполнение магнитно-резонансной томографии (МРТ).
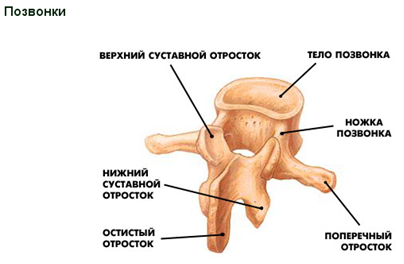
При переломе позвоночника происходит повреждение костных структур (позвонков), мягких тканей (межпозвонковых дисков, связок, мышц, нервных корешков, спинного мозга) и нервных окончаний.
Если при переломе возникает уменьшение высоты тела позвонка, то такой перелом называется компрессионным переломом позвоночника. Он встречается наиболее часто.
Оскольчатый перелом — это взрывной перелом позвонка, когда он раскалывается на несколько небольших обломков и иногда теряет связь с задними структурами.
Различают также повреждения позвоночника по месту его перелома. Например, существуют переломы грудного или шейного отдела позвоночника, переломы остистых и поперечных отростков позвонка.
Симптомы при переломе позвоночника
Если перелом произошел в результате воздействия мощной внешней силы, то в момент травмы больной испытывает сильную боль в спине. В некоторых случаях боль может переходить в руки или ноги. Если повреждены нервные структуры, то возможна слабость или онемение конечностей.
Причины и факторы риска переломов позвоночника
-
Перелом позвонков у лиц молодого и среднего возраста чаще всего возникают при воздействии внешней силы. Наиболее частыми причинами травмы являются автомобильные аварии, падение с большой высоты.
-
Уменьшение плотности костной ткани наиболее часто встречается у женщин пожилого возраста. Это становится причиной прогрессирующей деформации позвоночника (в частности, приводит к образованию горба), а также болей в спине.
-
Метастатическое поражение позвоночника при злокачественных опухолях (в любом возрасте). Метастазами называются отсевы раковой опухоли в другие органы и ткани тела. В этом случае происходит прогрессирующее разрушение тела позвонка, а перелом может произойти при минимальной внешней нагрузке.
Осложнения после переломов позвоночника:
-
Нестабильность позвоночника (неспособность позвоночника переносить физиологические нагрузки без появления боли, деформации или появления неврологических нарушений).
-
Развитие кифотической деформации (т.е. кифоз, искривление позвоночника в переднезаднем направлении, превышающее нормальные физиологические величины).
-
Неврологические нарушения.
-
Гидрокинезотерапия при переломе позвоночника
При переломах позвоночника после периода полной разгрузки позвоночника путем организации специального режима (положение больного лежа на постели со щитом или на реклинационной кроватке) возникает необходимость мобилизации позвоночника, восстановления его силовых качеств, выносливости к статической и динамической нагрузке, общей работоспособности организма больного.
В общем комплексе средств, применяемых для решения этих задач, одним из ведущих является гидрокинезотерапия (физические упражнения в воде, подводный массаж, тренировка в ходьбе в воде, плавание). Показания к применению функциональной гидротерапии и сроки ее начала определяются рядом условий:
-
возрастом больного,
-
локализацией и характером перелома; заинтересованностью нервной системы;
-
способом травматологического лечения.
Гидрокинезотерапия широко используется при повреждениях позвоночника у детей в ранние сроки (1-1 ½ мес после травмы), у больных молодого возраста и, крайне ограниченно, у больных старшего возраста в более поздние сроки (не ранее 2 мес после травмы) в соответствии со строгим индивидуально установленным для больного температурным режимом воды.
Больным не противопоказано плавание в бассейне в более ранние сроки после компрессионного перелома при условии их правильной транспортировки из палаты в бассейн и доставки обратно на каталке в положении лежа, без сгибания позвоночника, и умении больного плавать. Физические упражнения в воде особенно показаны при более выраженных морфологических изменениях — значительной компрессии позвонка или повреждении нескольких позвонков и локализации перелома в поясничном и грудном отделах позвоночника. Мы имеем положительный опыт применения физических упражнений в воде и плавания с хорошим общеукрепляющим эффектом при множественных и недостаточно стабильных компрессионных переломах позвоночника с использованием специального полиэтиленового корсета, фиксирующего позвоночник. Благодаря наличию корсета больные могут плавать в бассейне без боязни ухудшить анатомические взаимоотношения в зоне перелома.
Особенно показаны физические упражнения в воде при травмах позвоночника, сопровождающихся повреждением спинного мозга, в связи с наличием у больных глубоких парезов и параличей, требующих активного восстановительного лечения.
Определенное влияние на показания к использованию и срок начала гидрокинезотерапии оказывает метод травматологического лечения больного: при функциональном методе лечения двигательная функция позвоночника менее нарушена, в то время как при способе постепенной реклинации позвоночника с последующим назначением корсета и особенно при методике раннего применения корсета функциональные нарушения более выражены. Продолжительное ношение корсета приводит к возникновению у взрослых больных вторичных изменений в позвоночнике, проявляющихся мышечной слабостью, ограничением движений, снижением амортизационных качеств, статической выносливости и пластичности позвоночника, а у детей — с отклонениями в осанке (формирование кругловогнутой спины).
Задачи гидрокинезотерапии определяются характером функциональных расстройств, наблюдавшихся у больных после компрессионных переломов. Методика применения гидрокинезотерапии дифференцируется в зависимости от наличия или отсутствия объективных неврологических симптомов, указывающих на повреждение спинного мозга.
При компрессионных переломах позвоночника без клинических признаков корешковых расстройств и повреждения спинного мозга функциональные нарушения выражаются в ограничении амплитуды движений позвоночника, снижении функции мышц, поддерживающих позвоночник, и в некоторых случаях — болевым синдромом (локализованные болевые ощущения в позвоночнике, возникающие при движениях туловищем и связанные с его ригидностью или зависящие от травматизации хрящевого диска).
Больные в условиях лечебного бассейна (в травмотологической клинике, больнице восстановительного профиля, санатории) выполняют группу физических упражнений стоя, плавательные движения у бортика бассейна, придерживаясь руками за поручень, и занимаются плаванием.
Стоя по грудь в воде в исходном положении руки на пояс (а позже на затылок), расставив ноги врозь, больные производят следующие активные движения: боковые наклоны, повороты туловища, разгибание туловища. В ранние сроки ограничивают наклон туловища вперед, а круговые движения туловища производят с акцентом на разгибание в поясничном отделе. Эта группа упражнений в воде предназначена в основном для увеличения размаха движений туловищем. бассейн упражнение перелом позвоночник
У бортика бассейна, взявшись руками за поручень, в положении на груди и спине больные выполняют различные плавательные движения ногами (работа ног стилем «кроль», «брасс»), а также скрещивание ног и движения ими, имитирующие езду на велосипеде. Необходимо следить за правильным (прогнутым) положением туловища без сгибания вперед, чему может помочь надувной круг, фиксируемый в надтазовой области. Эти упражнения используются с целью укрепления мышц спины и живота. С той же целью могут быть применены упражнения из исходного положения стоя с гантелями из пенопласта в руках или ручными ластами, создающими вихревые потоки воды, а именно повороты туловища, попеременный вынос рук вперед и назад, приведение рук к туловищу.
Плавание на груди для предупреждения сгибания туловища лучше проводить, взявшись руками за край плотика. Необходимая степень экстензии позвоночника достигается при плавании на спине вольным стилем или стилем «брасс». Занятия плаванием, начатые в лечебном бассейне, полезны больным на протяжении длительного срока и могут быть продолжены в спортивном бассейне или открытом водоеме.
При компрессионных переломах отдельных позвонков страдает в определенной мере функция диска (что может проявиться болевым синдромом или протекать бессимптомно). В связи с этим больным после компрессионного перелома для предупреждения развития и прогрессирования патологических изменений в межпозвоночном хряще показаны вытягивающие упражнения в воде (больной выполняет полувис, взявшись руками за бортик или поручень, или вис на трапеции). Пребывание в теплой воде в сочетании с упражнениями лечебной гимнастики в воде ведет к устранению болевых ощущений в позвоночнике.
У лиц среднего возраста при компрессионных переломах позвоночника, нередко возникающих на фоне остеохондроза, болевые ощущения могут быть более стойкими. Это служит показанием к применению подводного массажа мышц спины с небольшой величиной давления воды (1—1,5 ат), длительностью до 10 мин, через день или ежедневно, с использованием плоского наконечника или наконечника большого диаметра (0,8 см) при температуре воды 36—37 °С.
Приводим комплекс специальных упражнений при компрессионных переломах без неврологической симптоматики.
Комплекс специальных физических упражнений в воде для больных после компрессионных переломов поясничного отдела позвоночника
-
1-е упражнение. Исходное положение (И.П.) — стоя в воде ноги врозь, руки на пояс; попеременные наклоны туловища вправо и влево (3—4 раза в каждую сторону в медленном темпе).
-
2-е упражнение. И.П. — стоя в воде, руки на затылок; попеременные повороты туловища вправо и влево (3—4 раза в каждую сторону).
-
3-е упражнение. И.П. — стоя в воде, руки вдоль тела, разгибание туловища назад с одновременным отведением рук назад (4—5 раз).
-
4-е упражнение. И.П. — стоя в воде, взявшись руками за бортик бассейна; полуприседание, стремясь растянуть позвоночник (3—4 раза).
-
5-е упражнение. И.П. — стоя в воде с пенопластовыми (водными) гантелями в рука»; попеременное поднимание правой и левой руки в воде, сведение и разведение рук (6—8 раз).
-
6-е упражнение. И.П.— на спине, взявшись руками за поручень; работа ногами вольным стилем (8—10 движений).
-
7-е упражнение. И.П.— на груди, взявшись руками за поручень; работа ног стилем «брасс» (8—10 движений).
-
8-е упражнение. Плавание с работой ног стилем «брасс», взявшись руками за край плотика (25—50 м).
-
9-е упражнение. Плавание на спине вольным стилем (25—50 м).
При нарушении функций спинного мозга у больных после компрессионных переломов позвонков в зависимости от степени его сдавления наблюдаются локализованные нарушения двигательной функции (например, парез мышц, периферических отделов нижних конечностей) или глубокие распространенные параличи (геми-, пара- и тетрапарёзы и параличи), нередко сопровождающиеся нарушением тазовых функций (мочеиспускание, дефекация).
Общие задачи восстановительного лечения (а следовательно, задачи гидрокинезотерапии) у группы «спинальных» больных следующие:
-
улучшение условий кровообращения и трофики тканей;
-
предупреждение развития вторичных изменений в суставах, приводящих к их тугоподвижности;
-
улучшение функции паретичных мышц и расслабление спастически напряженных мышц;
-
улучшение статических и локомоторных функций;
-
оказание положительного влияния на психику больных.
С учетом перечисленных задач желательно использование двух групп физических упражнений в гидрокинезотерапевтической ванне и бассейне.
Клиническая картина, наблюдающаяся у больных после повреждения спинного мозга, зависит от уровня и глубины его поражения. При травме нижнешейного отдела спинного мозга возникает вялый паралич верхних конечностей и спастический — нижних; при повреждении грудного и верхнепоясничного отделов спинного мозга развивается спастический паралич нижних конечностей; травматизация нижнепоясничного отдела спинного мозга, его конуса и конского хвоста ведет к вялому параличу нижних конечностей.
При определении методики проведения гидрокинезотерапии следует учитывать обратимость изменений в спинном мозге (В. М. Угрюмов): у одних больных после устранения сдавления спинного мозга оперативным путем наблюдается восстановление его функций, у других больных восстанавливается лишь часть нарушенных функций. При анатомическом перерыве спинного мозга расстройства его функции носят необратимый характер.
Гидрокинезотерапия целесообразна у больных с обратимыми изменениями функций спинного мозга. У больных с необратимыми изменениями улучшение опорнодвигательной функции нижних конечностей может быть достигнуто путем развития компенсаторных приспособлений (например, восстановление выноса ноги вперед при ходьбе в ортопедическом аппарате за счет поворота таза и туловища).
Учитывая многообразие клинической картины, наблюдающейся у больных с травмой спинного мозга, зависящей от уровня поражения, течения восстановительных и компенсаторных процессов, срока с момента повреждения, приводим лишь общий план проведения гидрокинезотерапии.
Гидрокинезотерапия может быть использована наиболее широко в позднем периоде травматической болезни спинного мозга (4—12 мес и более после травмы). Независимо от характера нарушений функций, наблюдающихся у больных, для сохранения амплитуды движений в суставах производят пассивные упражнения в воде. При параличе нижних конечностей выполняют следующие основные пассивные движения в суставах — сгибание одновременно в тазобедренном и коленном суставах, отведение и приведение в тазобедренных суставах, сгибание и разгибание, приведение и отведение в голеностопных суставах. Сохранение пассивной подвижности в суставах, предупреждение развития контрактур необходимы в связи с возможностью снабжения больного ортопедическими аппаратами для стабилизации суставов.
При наличии спастического паралича нижних конечностей движения производят в медленном темпе с постепенным нарастанием усилия, по возможности полной амплитуды (при температуре воды не ниже 36—37 °С). Спастическое напряжение мышц снижает предварительный непродолжительный (5— 10 мин) ручной и аппаратный подводный массаж нижних конечностей (приемы легкого поглаживания и вибрации).
При сохранении активных движений в суставах нижних конечностей (наличие обратимых изменений) для выявления и развития функции мышц используются активные движения в воде облегченного характера. Выполнению совершаемых больным движений способствует поддержка конечности инструктором, а также использование соответствующих исходных положений. В частности, активное разгибание в коленном суставе облегчается в положении больного на боку со слегка согнутым тазобедренным суставом, разгибание в голеностопном суставе и отведение бедра удается лучше при согнутом коленном суставе и др.
Бассейн создает хорошие условия для тренировки у больных с нарушением стабильности позвоночника и суставов статических функций нижних конечностей и позвоночника (в связи со снижением влияния сил гравитации в водной среде), а также способности переносить массу тела с одной ноги на другую, пассивно замыкать суставы и перемещать тело. Вертикальное положение тела способствует развитию компенсаторных механизмов, необходимых для осуществления локомоторных функций. В водной среде легче восстанавливается циклический, автоматизированный стереотип ходьбы. При параличах нижних конечностей воспитание перечисленных функциональных качеств у больного служит хорошей подготовкой к пользованию ортопедическими аппаратами или к ходьбе без внешней поддержки суставов.
У больного, опирающегося на поручни или пенопластовые плотики, вначале вырабатывается способность «переминаться», попеременно перенося массу тела то на правую, то на левую ногу. Для пассивного замыкания суставов нижних конечностей больной должен, прогнув ноги в коленных суставах, отклонить туловище назад. В дальнейшем стремятся выработать у больного умение сохранять равновесие тела в воде и выносить ногу вперед за счет компенсаторного поворота туловища и таза.
В процессе воспитания навыка ходьбы в воде вначале могут быть использованы вспомогательные средства для фиксации суставов (тутор из полиэтилена, резиновый наколенник) и приспособления для внешней опоры (поручни, костыли, трость, пенопластовые поплавки). Для компенсаторного укрепления мышц верхних конечностей, необходимого для ходьбы с дополнительной опорой, используются упражнения с водными гантелями из пенопласта.
При определенной степени восстановления двигательной функции нижних конечностей проводится тренировка в ходьбе в воде (желательно в специально предназначенном для этой цели узком длинном бассейне).
Укрепление мышц нижних, верхних конечностей, туловища достигается при наличии у больных соответствующих функциональных возможностей также в процессе плавания (температура воды в плавательном бассейне при спастических явлениях в мышцах должна быть не ниже 32—30 °С). При парапарезах нижних конечностей лучше проводить обучение плаванию в положении на спине, дающем возможность сохранить более выпрямленное положение ног.
Нельзя забывать о положительном влиянии на психику этих тяжелобольных пребывания в воде с возможностью (без посторонней поддержки!) плавания. Это вселяет в больного надежду на выздоровление, способствует более активному участию его в процессе лечения.
При длительно сохраняющихся отеках ног, артропатии, контрактурах, а также положительной динамике течения восстановительных процессов показан подводный струевой избирательный массаж суставов и мышц (чаще нижних конечностей) при давлении 0,5—1 ат, насыщении струи воды воздухом при отеках, длительности 10—12 мин. Применяют приемы «поглаживания», «разминания».
При наличии у больного ограничения движений в суставах и контрактурах целесообразно закончить процедуру подводного массажа в ванне коррекцией положением в воде, используя описанную нами выше методику.