Пародонтит и пародонтоз
ПАРОДОНТИТ ИЛИ ПАРОДОНТОЗ? В ЧЕМ РАЗНИЦА?
Пародонтит или пародонтоз? Эти два диагноза путают не только пациенты, но и медики. И эта неразбериха имеет под собой основание. Пародонтит и пародонтоз – это заболевание пародонта — комплекса тканей, удерживающих зуб в кости. Но между пародонтитом и пародонтозом есть существенная разница.
Пародонтит – это воспалительное заболевание тканей пародонта. По данным ВОЗ (всемирной организации здравоохранения) пародонтит встречается у 95% взрослого населения.
Пародонтоз – системное поражение околозубной ткани (пародонта). В отличие от пародонтита, пародонтоз не является воспалительным заболеванием, он проявляется атрофией альвеолярных отростков (зубных ячеек).
Для наглядности представим отличие пародонтита и пародонтоза в виде таблицы:
|
Симптомы |
Пародонтит |
Пародонтоз |
|
Частота распространения |
95% взрослого населения. Очень часто встречается |
Редко встречающееся заболевание, примерно 2% |
|
Характер заболевания |
Может быть, агрессивен и развиваться достаточно быстро |
Очень часто протекает медленно, вялотекущее, бессимптомно |
|
Причины |
Неудовлетворительная гигиена полости рта. Наследственность, ослабленный иммунитет, заболевание органов пищеварения, сердечнососудистой системы и т.д. |
До конца не выяснены. Предполагающими факторами может быть наследственность, также заболевания ЖКТ, атеросклероз, сахарный диабет |
|
Локализация |
Может быть локализованным, т.е. поражает 1 или 2 зуба, или генерализованным – поражением всех зубов |
Всегда поражает все зубы на верхней и нижней челюстях |
|
Кровоточивость десен при чистке зубов |
Присутствует почти всегда |
Почти не наблюдается |
|
Подвижность зубов |
Может наблюдаться даже на начальных стадиях, но при вовремя начатом лечении успешно устранятся |
Проявляется очень поздно, когда данное заболевание поражает пародонт на ½ или больше |
|
Патологические зубодесневые карманы (расстояние между десной и зубом) — ПЗДК |
Отмечается наличие патологических карманов, глубина зависит от тяжести заболевания |
ПЗДК – практически отсутствуют или неглубокие |
|
Отек десны |
При данном заболевании присутствует практически всегда |
Отек десны отсутствует |
|
Повышенная чувствительность зубов |
Может присутствовать в виде оголения шеек зубов (зубы как будто «выросли», стали длиннее) |
Очень часто сопровождается появлением клиновидных дефектов (некариозное поражение эмали), сопровождающиеся повышенной чувствительностью зубов на холодные и химические раздражители |
|
Положение зубов |
Изменение положения зубов (веерообразное расхождение зубов) характерно для пародонтита тяжелой и средней степени тяжести |
Появление промежутков между зубами также характерно для данного заболевания |
|
Лечение |
На аппарате Вектор и\или лазер. |
На аппарате Вектор и\или лазер. |
Итог
Если у Вас присутствует:
— неприятный запах изо рта;
— кровоточивость десен при чистке зубов;
— подвижность зубов, — то, скорее всего, Ваш диагноз звучит как пародонтит.
Если Вы ощущаете:
— повышенную чувствительность зубов от холодного, кислого;
— отмечаете изменения положения зубов, это очень похоже на диагноз пародонтоз.
Поставить точный диагноз и назначить лечение может только врач – стоматолог, используя данные рентгена челюстей, компьютерной томограммы, на основании клинической картины. Не занимайтесь самолечением – обратитесь к врачу-стоматологу. Врач назначит необходимые процедуры (например, лечение лазером или на аппарате Вектор), которые помогут убрать неприятные симптомы и сохранить зубы.
Пародонтологическое лечение
Результаты пародонтологического лечения (фото)
Цены на пародонтологическое лечение в рублях
Содержание
- 6 важных отличий периодонтита от пародонтита
- Одинаковые симптомы
- Характерные признаки периодонтита
- Пародонтит: нюансы лечения
- Что такое «пародонт»
- В чем отличия между пародонтитом и пародонтозом?
- Как проявляется пародонтит
- Классификация и стадии течения заболеваний пародонта
- Формы и стадии пародонтита
- Стадии подвижности зубов при пародонтите: когда есть шансы на спасение
- Причины развития воспалительного процесса
- Факторы развития пародонтита
- Чем опасен пародонтит и к каким последствиям он приводит?
- Как проводится диагностика заболевания
- Какой должна быть правильная диагностика пародонтита?
- Можно ли вылечить пародонтит?
- Как проводится лечение пародонтита в клинике Smile-at-Once?
- Как можно восстановить зубы при пародонтите?
- Можно ли проводить имплантацию при пародонтите?
- Причины пародонтоза
- Симптомы пародонтоза
- Причины пародонтоза
- Виды и стадии пародонтоза десен
- Лечение пародонтоза в «СМ-Стоматология»
6 важных отличий периодонтита от пародонтита
Пародонтит и периодонтит – эти две болезни наиболее часто встречаются в стоматологии. Многие пациенты не понимают разницу между ними, поскольку признаки у них действительно похожи. Но по своей природе это разные недуги, и запускать их не рекомендуется, иначе можно получить серьезные осложнения. Рассмотрим детальнее: пародонтит и периодонтит – что это и какие меры принимаются при их лечении.

Одинаковые симптомы
Сразу стоит разобраться, «кто есть кто». Периодонтит поражает особую ткань – периодонт, которая расположена возле корня зуба и помогает ему держаться в десне. Пародонтит в первую очередь наносит вред деснам. Несмотря на очевидную разницу, эти болезни порой сложно идентифицировать, поскольку симптомы у них очень похожие:
- Зубы меняют цвет. Образуется налет серого или желтого оттенка.
- Десны обретают яркий красный цвет, начинают кровоточить, болезненно реагировать на раздражители.
- Зуб постепенно расшатывается и может выпасть.
- Изо рта неприятно пахнет.
Обе болезни, если их запустить до тяжелой стадии, дают осложнения на другие органы: почки, сердце и пр.
Интересно: периодонтит может развиваться из пародонтита. Принцип таков: при поражении десен инфекция через трещины, перфорации в корне или при пульпите проникает в глубокие ткани зуба. Поэтому важно при первых же признаках болезни обращаться к врачу.

Характерные признаки периодонтита
Несмотря на схожесть основных симптомов, данные болезни различаются по особенностям протекания. Как отличить периодонтит от пародонтита? У первого есть несколько характерных признаков:
- возникает сильная боль. При пародонтите она отсутствует;
- воспаляются лимфоузлы в области пораженного зуба, растут кисты на его корнях;
- в гайморовых пазухах образуются гнойные поражения;
- появляются вялость и слабость.
Также возможно более серьезное поражение десен.
Болезнь может развиваться в 2 формах: острой и хронической. Если не заняться лечением, то начнутся серьезные осложнения. При заболевании в острой форме и отсутствии терапии возникает флюс, а потом гнойные образования на лице. Болезнь может перейти в другие недуги – остеомиелит или гайморит.
Опасность периодонтита в хронической стадии заключается в том, что на пораженном зубе формируются гнойные кисты. Со временем они могут дорасти до гайморовых пазух, поражают десна.
Коварство недуга выражается еще и в том, что при периодонтите образуется очаг инфекции, вызывающий осложнения в работе сердца. Также большую опасность и риски эта болезнь несет для беременных.

Пародонтит: нюансы лечения
Терапевтические меры зависят от формы и срока давности развития заболевания. Чем быстрее обратиться к стоматологу, тем легче пройдет лечение. Врач в числе первых мер убирает налет на пораженных тканях, выполняет глубокую чистку. В случае тяжелого поражения специалист может прописать меры для восстановления десны: массаж и уколы.
Помощью стоматолога процесс лечения не ограничивается. Потребуются еще дополнительные меры – полоскание и соблюдение тщательной гигиены рта. В принципе, пародонтит и периодонтит проще предупредить и излечить на начальных стадиях. Поэтому этих правил ухода придерживаться лучше постоянно, и обязательно нужно регулярно посещать стоматолога для профилактических осмотров.
Что такое «пародонт»
Пародонт – это комплекс тканей, в состав которых входят десны, цемент зуба (расположен вокруг корня), периодонт (своеобразная прослойка между цементом и челюстной костью), а также альвеолярные отростки – то есть верхняя часть челюстной кости. И если гингивит – это воспаление только десен, то пародонтит – это воспаление уже всех тканей, которые входят в комплекс пародонта.
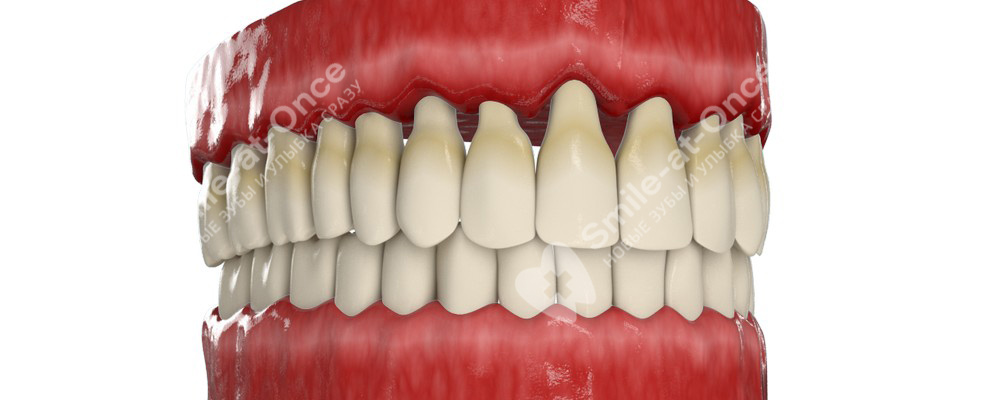
Верхней границей является мягкая слизистая оболочка – десна. Именно с десен в 90% случаев начинается воспалительный процесс, который постепенно переходит на более глубокие ткани – на связочный аппарат и челюстную кость, что приводит к потере зуба. В таких ситуациях основной причиной развития патологического процесса считается ничто иное, как зубной налет, то есть плохая гигиена полости рта. Остальные 10% – это общие заболевания организма, которые приводят к нарушению питания клеток, разрушению костной ткани (например, остеопороз, ревматизм, сахарный диабет, лейкоз).
У тканей пародонта множество функций: они обеспечивают удержание зубов в альвеолах (лунках) и их амортизацию, распределение жевательного давления, обеспечивают питание (как десен, так и непосредственно зубов). Кроме того, ткани пародонта осуществляют барьерную функцию, не пропуская вредоносные бактерии как изнутри организма в полость рта, так и в обратную сторону – в область челюстной кости, лимфатической системы.
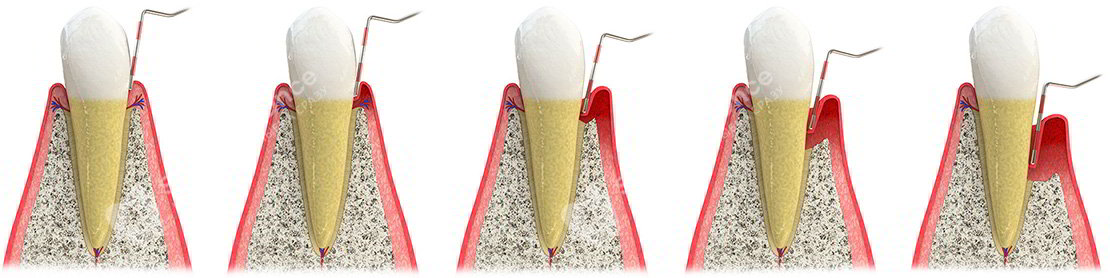
В чем отличия между пародонтитом и пародонтозом?
Часто пациенты данные заболевания путают. Впрочем, многие врачи также не рассматривают пародонтоз как отдельную стоматологическую проблему, тем более что в последней классификации заболеваний она исключена. Но клинически болезнь все-таки существует и в «чистом» виде встречается не более чем у 3-5% пациентов.
Пародонтит – это следствие гингивита, небольшого воспаления десен. Возникает он чаще всего в результате плохой гигиены полости рта, то есть скопления большого количества налета и камня на зубах / под деснами.
А вот причины пародонтоза до конца не определены. С одной стороны, его вызывает общее ослабление организма и нарушение обменных процессов, с другой – заболевание развивается как следствие длительного и сложного лечения пародонтита консервативными методами без применения препаратов, направленных на регенерацию тканей: постоянный кюретаж и травмирование нарушает питание десен и они сокращаются в объемах. В отличие от пародонтита, при пародонтозе отсутствуют объемные пародонтальные карманы, но на шейках и корнях зубов вполне могут быть отложения, десны не кровоточат – напротив, они бледные и белесые. Точно также же происходит оголение зубных корней, то есть сокращение объема слизистой – рецессия десны. И как следствие – возникает повышенная чувствительность, усиление восприимчивости к термическим раздражителям и давлению из-за оголения зубных корней, на которых эмалевый слой практически отсутствует. Чем больше прогрессирует заболевание, тем более ярко выражена подвижность зубов.
Современные методы лечения пародонтита!
Комплексные решения, которые позволяют восстановить до 80% поврежденных тканей пародонта!
Бесплатная консультация
Как проявляется пародонтит
Пародонтит – это воспалительный процесс. В отличие от гингивита, происходит поражение уже не только десен, но также всех тканей периодонта и пародонта, которые обеспечивают функциональность зубов и удержание их в лунках. По мере того, как заболевание прогрессирует, особенно если вы не проходите лечение и не усиливаете гигиену, зубной налет скапливается уже не только вокруг десен, но и проникает глубоко под них, локализуется в области шеек зубов, на их корнях. Из-за обильных отложений десны увеличиваются в размерах, отходят от поверхности зубов – так образуются десневые или пародонтальные карманы. По мере прогрессирования заболевания содержимое таких карманов загнивает, что только усугубляет всю ситуацию – происходит постепенная интоксикация всего организма. Чем тяжелее форма пародонтита, тем ярче все симптомы.
- ноющие боли во время приема пищи – многие пациенты считают, что возник кариес или пульпит, хотя на самом деле так реагируют именно воспаленные десны и оголенные зубные корни,
- кровоточивость десен – она может быть как постоянной, так и возникающей при надавливании на десны,
- покраснение и потемнение десен – они становятся ярко-красными, фиолетовыми или синими, особенно в области десневых сосочков,
- появление пародонтальных карманов – полостей, возникающих из-за отслоения десны от зуба в результате скопления большого количества зубных отложений,
- крайне неприятный запах изо рта, возникающий как следствие присоединения бактериальной инфекции и нагноения содержимого десневых карманов,
- рецессия десны вместе с убылью (разрушением) костной ткани – визуально зубы становятся длиннее из-за сокращения объема слизистой, они принимают клиновидную форму – обнажаются их более тонкие и узкие корни, появляются щели,
- возникает подвижность из-за разрушения связочного аппарата и сокращения объема всех тканей пародонта – от незначительной на I стадии до патологической на II стадии, когда зубы проворачиваются в лунках, смещаются вбок, а также вверх-вниз, то есть находятся на грани выпадения,
- плохое самочувствие, повышение температуры тела, общая слабость.
Пародонтит – причина №1 ранней потери зубов. Согласно данным ВОЗ1 те или иные признаки воспаления встречаются у 86% людей в возрасте от 35 до 44 лет. При этом в этой же возрастной группе порядка 20% пациентам стоматологических клиник ставится диагноз не просто «пародонтит», а «пародонтит тяжелой формы».
Классификация и стадии течения заболеваний пародонта
Пародонтоз – это практически всегда генерализованная форма, заболевание затрагивает весь зубной ряд, поскольку полностью нарушается питание слизистой. Принято выделять три формы пародонтоза: легкую, среднюю и тяжелую. Если две последние – это, как правило, следствие пародонтита, то легкая стадия заболевания может развиваться самостоятельно.
А вот воспаление тканей пародонта (т.е. пародонтит) встречается в довольно большом многообразии форм – в зависимости от степени тяжести заболевания, его распространения и обратимости патологических процессов.
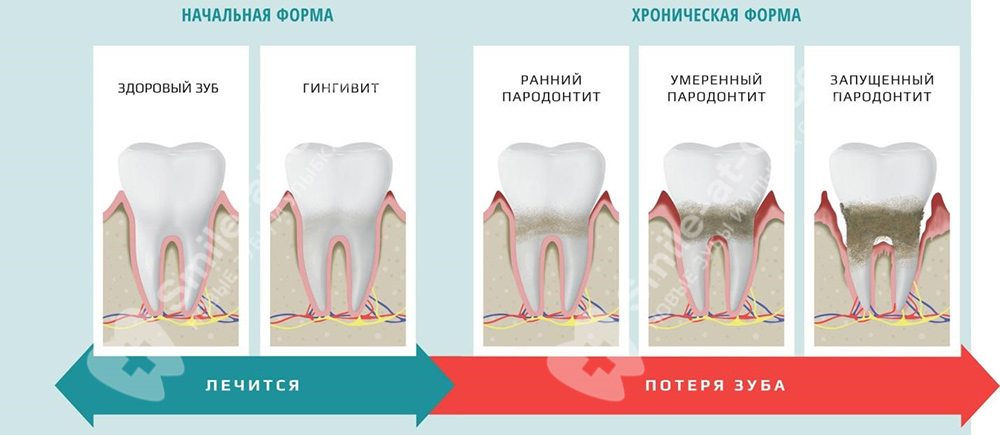
Формы и стадии пародонтита
По степени проявления
По проявлениям пародонтит может быть острым (вся симптоматика заболевания проявляется максимально ярко), а также хроническим – в этом случае проявления немного сглаживаются. Как правило, это вялотекущий и относительно легкий процесс, который себя особенно никак не проявляет. Но при этом воспаление продолжают разрушать ткани пародонта.
По обратимости процесса
При начальной форме воспаление носит поверхностный характер, но распространилось уже глубже, чем при гингивите. Проявляется болезненностью при чистке и во время еды, наблюдаются небольшие десневые карманы. Если вовремя обратиться к специалисту за помощью, то заболевание данной формы можно очень быстро и легко вылечить, предотвратив его дальнейшее развитие. Но зачастую пациенты даже к стоматологу не обращаются – максимум к народным средствам, полосканиям и ограничиваются сменой зубной щетки и пасты.
Из-за отсутствия комплексного и качественного лечения воспалительный процесс распространяется по всему зубному ряду и «уходит» вглубь, постепенно затрагивая весь комплекс тканей пародонта – это уже хроническая форма. Пациенты обычно жалуются только на кровоточивость десен, ноющую боль и запах изо рта. Некоторые могут заметить начинающуюся подвижность зубов, быстрое образование зубного камня, изменившийся внешний вид улыбки. Если не проводить систематическое лечение, то все проявления пародонтита только нарастают.
По распространенности процесса
Воспаление в районе 1-2 зубов – это локализованный пародонтит, если распространяется на весь зубной ряд – генерализованный. Естественно, последняя форма более опасна для зубов и требует больших усилий при лечении.
Стадии развития пародонтита
I стадия – легкая или начальная. В эту форму переходит гингивит – поверхностное воспаление десен, на которое пациент не обращал внимания. В этот период нет сильной боли, а первыми признаками служат кровоточивость десен, небольшой зуд, отечность слизистой, изменение оттенка с розового на алый. Глубина десневых карманов не более 3,5 мм, подвижности зубов пока нет. Подробнее о начальной стадии читайте в отдельной статье.
II стадия – средняя. Первые признаки усиливаются – количество зубного налета увеличивается, он опускается под десны, что провоцирует образование еще более массивных пародонтальных карманов. Их глубина уже достигает 4-5 мм. Внутри скапливается гной, поэтому запах изо рта становится крайне неприятным. Постепенно разрушается костная ткань, появляется небольшая подвижность зубов (I степени), возникают щели между ними. Подробнее .
III стадия – запущенная или тяжелая. Для нее характерно увеличение пародонтальных карманов от 5 мм и более, присоединение бактериальной инфекции и гнойное воспаление содержимого. Происходит разрушение костной ткани, зубы сильно подвижны. Подробнее о симптоматике и возможностях лечения и протезирования при данной стадии читайте .
Стадии подвижности зубов при пародонтите: когда есть шансы на спасение
Подвижность бывает обычной или естественной, которая нужна для амортизации во время жевательных нагрузок, а бывает патологической, то есть ненормальной. И основной причиной считается как раз пародонтит. По мере прогрессирования заболевания патологическая подвижность становится одним из наиболее ярких клинических проявлений и доминирующим над всеми остальными – кровоточивостью десен, разрушением костной ткани.
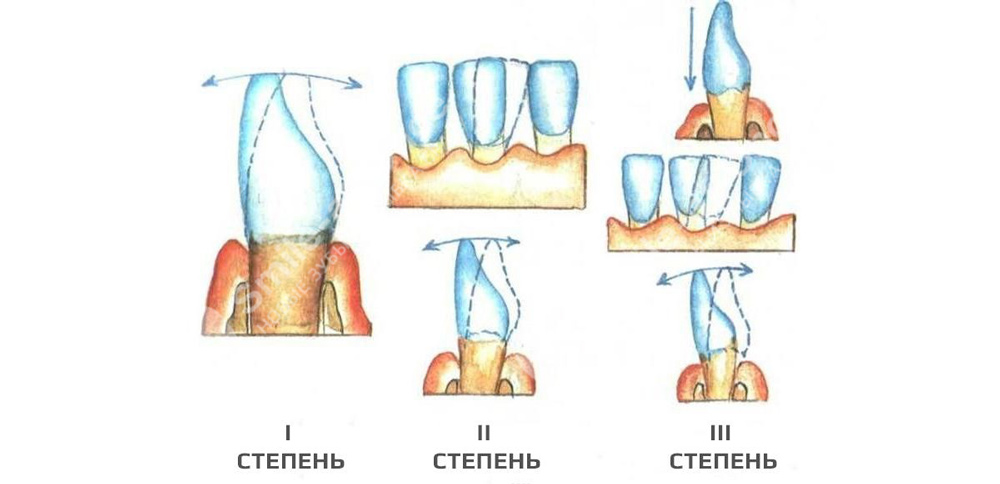
- I степень: подвижность до 1 мм в направлении от языка до щеки/губ, иногда также зубы двигаются вбок. Шансы сохранить зубы высокие,
- II степень: подвижность в тех же направлениях, но отклонения уже более 1 мм. Шансы на сохранение средние – терапия будет длительной,
- III степень: зуб подвижен уже во всех направлениях, в том числе в вертикальном. Сохранить зубы крайне сложно.
В некоторых классификациях также отдельно выделяют IV степень, при которой зубы проворачиваются в лунках и находятся на грани полного выпадения. Тут уже показано их удаление – пытаться сохранять даже не стоит.
«Часто пациенты не верят, что пародонтит зашел далеко, ведь зубы внешне порой выглядят вполне нормально, немного разъехались, но еще стоят и служат. На самом деле если посмотреть на снимок, то отчетливо видна атрофия костной ткани, насколько глубокие десневые карманы и как атрофировалась кость. В этих карманах под десной как раз и развивается патогенная среда, которая разрушает все ткани буквально изнутри».
Орлова Елена Владимировна,
стоматолог-терапевт,
Стаж работы более 31 года
Причины развития воспалительного процесса
Самая главная причина развития пародонтита (также, как и его предшественника – гингивита) – это обильные микробные отложения, то есть налет и твердый камень. Патогенные бактерии, из которых они состоят, выделяют токсины, запускающие воспалительный процесс. А образование налета в свою очередь происходит из-за недостаточно качественной и регулярной гигиены полости рта.
Полезно знать! Даже если вы чистите зубы утром и вечером, но не удаляете остатки еды, либо процесс гигиены занимает всего секунд 20-30 вместо положенных 2 минут, налет все равно скапливается. А значит велик риск развития пародонтита.
Но бывают ситуации, когда человек зубы не чистит или проводит гигиену редко, но зубы и десны у него в хорошем состоянии. И наоборот – гигиена на высшем уровне, а пародонтит все равно прогрессирует. Тут на арену выходят сторонние факторы – например, нарушение обменных процессов, неправильный прикус, у женщин – гормональные проблемы и т.д.
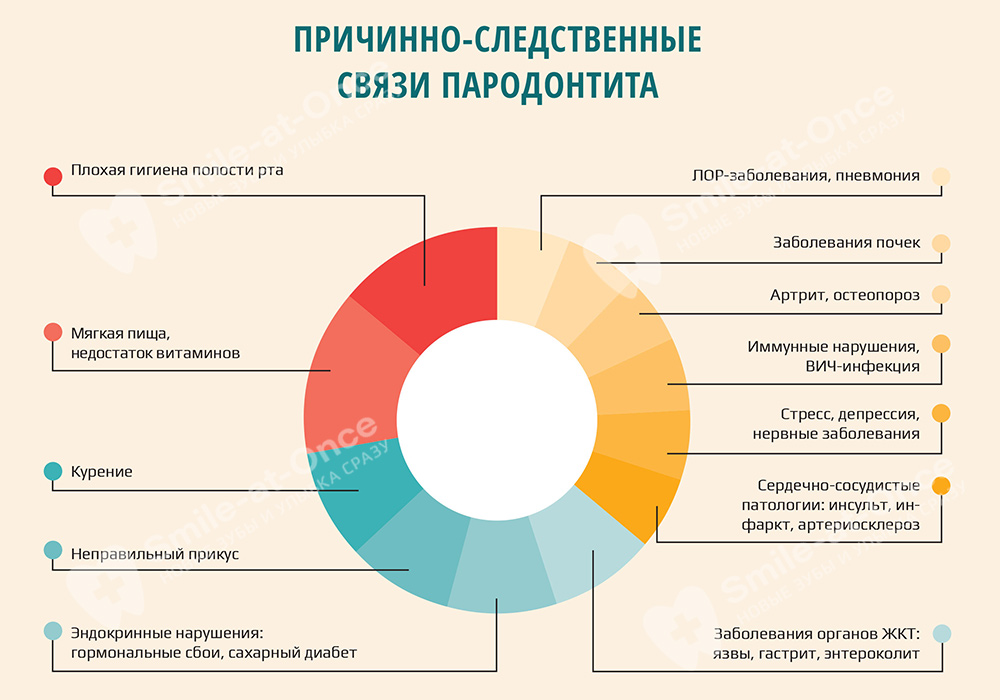
Факторы развития пародонтита
Местные (связанные с состоянием полостью рта)
- скопление налета и камня из-за некачественной гигиены полости рта. Отложения – это пристанище для патогенных микроорганизмов, которые запускают воспалительные процессы,
- нарушения прикуса, которые препятствуют нормальному очищению зубов, чем провоцируют повышенное скопление налета. Бывает, что проблемы с прикусом перегружают часть зубов, из-за чего они быстрее выходят из строя вместе с окружающими их тканями,
- мелкое преддверие полости рта, короткая уздечка языка или губы – из-за чрезмерного натяжения меняется положение десен, зубы оголяются, возникает атрофия кости,
- постоянное травмирование слизистой: коронками, пломбами, брекетами,
- ротовое дыхание, которое приводит к пересушиванию и гипоксии слизистых – даже несмотря на то, что кислород поступает напрямую в полость рта (этого не хватает, поскольку клеткам необходимо питание изнутри),
- стираемость и гиперминерализация эмали, а также наличие микротрещин говорят об окклюзионной травме, что ведет к образованию расщелины Штильмана и гирлянде Маккола (разновидности рецессии десны).
Общие факторы (связанные с состоянием организма в целом)
- авитаминоз, в частности, недостаток витаминов D и C,
- эндокринные патологии: гормональные нарушения, сахарный диабет, гипо- и гипертиреоз, при которых возникают нарушения обменных процессов во всех тканях организма,
- патологии кроветворной системы: лейкемия, гемофилия и т.д.) – здесь опять же нарушаются обменные процессы между клетками,
- сосудистые нарушения, которые негативно влияют на микроциркуляцию крови,
- тяжелые иммунодефицитные состояния,
- остеопороз, который приводит к быстрому разрушению костной ткани всего организма,
- болезни органов ЖКТ, почек, системные инфекции. В частности – ГЭРБ или рефлюксная болезнь, когда происходит заброс кислотного содержимого желудка в пищевод,
- вредные привычки: курение, злоупотребление алкогольными напитками,
- возрастные изменения,
- генетическая предрасположенность.
Согласно многочисленным исследованиям уже доказан тот факт, что как пародонтит вызывает некоторые заболевания организма, так и проблемы со здоровьем приводят к пародонтиту. Известны случаи, когда у пациента с сахарным диабетом на протяжении многих лет уровень глюкозы был катастрофически высоким (на отметке 12), но после удаления зубов он снижался до 7-8 ммоль. Сахарный диабет отягощает течение пародонтита, а пародонтит, напротив, отягощает течение сахарного диабета. Таким образом удаление зубов разрывает этот «порочный круг» и приводит к улучшению самочувствия пациента.
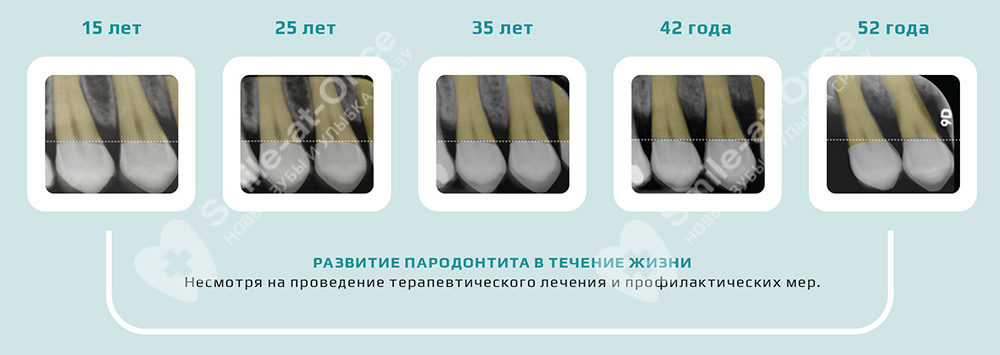
Чем опасен пародонтит и к каким последствиям он приводит?
Помимо того, что пародонтит разрушает десны и зубы, очаг инфекции в полости рта становится угрозой для всего организма. Бактерии, которые с большой скоростью развиваются в пародонтальных карманах, при глотании и приеме пищи попадают и в желудок, нарушая работу органов ЖКТ – возникают боль и постоянный дискомфорт.
Поражаются органы желудочно-кишечного тракта – они страдают в первую очередь, т.к. бактерии изо рта в процессе употребления пищи проникают в желудок. Результатом этого может стать несварение, боли и рези в органах ЖКТ, постоянный дискомфорт, плохое переваривание пищи, изжога, вздутие. По обратной цепной реакции проблемы с желудком вызывают нарушение питания тканей всего организма и еще больше ослабляют ткани пародонта.
Научно доказано, что пародонтит повышает вероятность появления пиелонефрита (воспаления почек) и заболеваний сердца в 6 раз. Механизм развития пиелонефрита заключается в том, что патогенные бактерии, проникая из воспаленного пародонта вместе с кровотоком вырабатывают белки, сходные по строению с клетками почек. При иммунной атаке на патогены попутно разрушаются и собственные клетки почек. Помимо пиелонефрита нередкими становятся такие заболевания, как гломерулонефрит, хроническая почечная недостаточность.

Бактерии и токсины, которые вызывают хроническое воспаление дёсен, попадают в общий кровоток даже при небольшой кровоточивости десен. Современные исследования доказывают, что большинство бактерий, живущих в зубном налете, оказывают общее отрицательное влияние на организм и могут приводить к образованию сгустков крови – тромбов. Когда сгустки попадают в общий кровоток, возникает риск развития инфаркта миокарда и других сердечно-сосудистых заболеваний.
Также пародонтит способствует развитию атеросклероза, в 6 раз усиливает вероятность сахарного диабета и инсульта, на 14% увеличивает риск развития рака груди. При беременности риск выкидыша повышается в 7 раз. Вынашивание оказывается под угрозой из-за всё тех же бактерий, которые проникают в околоплодную жидкость. Они способны вызывать необратимые отклонения у будущего ребенка вплоть до отставания в развитии, недобора веса и даже развития аутизма.
Как проводится диагностика заболевания
К сожалению, крайне редко сегодня в клиниках проводится точная диагностика заболевания – как правило, врачи ограничиваются визуальным и рентген-осмотром. Между тем очень важно оценить степень разрушения тканей пародонта, установить конкретного возбудителя воспалительного процесса, а также провести дифференциальную диагностику, то есть понять, что именно является катализатором развития пародонтита – налет или системные проблемы организма.
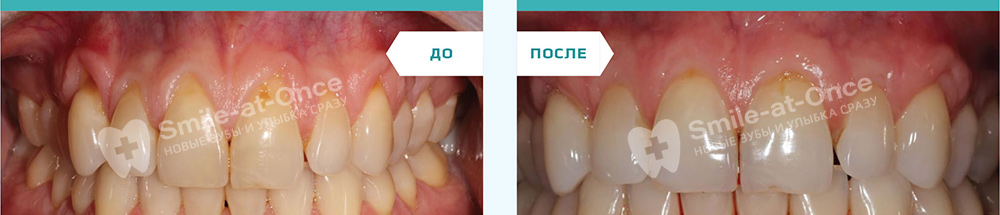
В центрах Smile-at-Once лечение пародонтита проводится не только курсами, но и комплексно – используются все те методы, которые нужны для выздоровления. Мы делаем большой упор на корректной и качественной диагностике, которая позволяет нам подбирать те лекарственные препараты, которые будут точечно воздействовать на возбудителя воспалительного процесса, а значит лечение будет эффективным.
Какой должна быть правильная диагностика пародонтита?
- визуальный и инструментальный осмотр, оценка глубины пародонтальных карманов, количества отложений на зубах,
- сбор анамнеза, то есть общение с пациентом на предмет длительности течения воспалительного процесса, наличия/отсутствия каких-либо заболеваний организма, регулярности проведения гигиены полости рта,
- компьютерная томография (КТ) для оценки степени разрушения костной ткани,
- посев содержимого десневых (пародонтальных карманов) на аэробную микрофлору и чувствительность к препаратам,
- анализы крови – общий и на сахар, при необходимости – на уровень гормонов и витаминов.
Более подробно о каждом виде диагностики читайте в отдельной статье на сайте.
Можно ли вылечить пародонтит?
Самое первое и самое важное, что нужно знать – это то, что лечение возможно только в комплексе. Многие пациенты действительно стараются решить проблему с зубами – периодически ходят на гигиену или кюретаж десен, поддерживают гигиену, иногда обращаются к врачу для назначения лекарственных повязок или проведения инъекций. Но, по сути, такое лечение только симптоматическое и помогает на пару месяцев – например, если провести кюретаж десен и шинирование зубов, но после этого не проводить гигиену (как самостоятельную, так и у пародонтолога), не делать инъекции и не использовать препараты, стимулирующие рост собственных клеток десневой и костной ткани, не будет никакого эффекта – шина попросту выпадет вместе с подвижными зубами.
Отличные новости! Пациенты с диагнозом «пародонтит» легкой и средней степени тяжести не безнадежны! Остановить прогрессирование болезни и стабилизировать результат можно на долгие годы. Но только при комплексном подходе с использованием новейших достижений в области пародонтологии и регенерирующих биоматериалов.
Комплексные решения Smile-at-Once для лечения пародонтита – это возможность сохранить до 80% разрушенных тканей!
- вы сохраните зубы и улучшите внешний вид улыбки,
- вы станете более здоровыми, ведь мы полностью купируем распространение инфекции,
- мы восстановим костную ткань и остановим подвижность зубов,
- вы ощутите эффект сразу: первые результаты заметны уже через 7 дней; до 80% восстановленных тканей – за первый год,
- для каждой стадии – свой курс с индивидуальными препаратами,
- максимальная прозрачность – все процедуры включены в стоимость,
- при благоприятном исходе вы даже сможете провести имплантацию без риска отторжения и с сохранением собственных зубов!
Оберегаем зубы и десны от потери!
Возвращаем к жизни и гарантируем результат! Методы и препараты, которые помогли более 2 млн. пациентов по всему миру.
Как проводится лечение пародонтита в клинике Smile-at-Once?
Мы наработали достаточный опыт для того, чтобы вывести лечение пародонтита на новый уровень. Цель наших комплексных решений – не просто купировать проявления заболевания, но и восстановить разрушенные ткани.
За основу мы взяли все существующие методы классической терапии, а также биоматериалы нового поколения (в первую очередь компании Straumann), обогащенные факторами роста. Они позволяют не только обратить процесс разрушения вспять, но и восстановить цемент зуба, объем десны, а также костную ткань. И в основном за счет активации собственных регенеративных функций организма.
Для каждой стадии пародонтита – свой комплексный подход!
Каждый из комплексов рассчитан на 1 год. Какие-то процедуры проводятся однократно, другие – курсом до 10 манипуляций. Но мы не опускаем ни одну манипуляцию, поскольку каждая из них важна для достижения положительного результата лечения.
Манипуляции, которые входят в комплексы для лечения пародонтита:
- комплексная диагностика: компьютерная томография, анализы, посев на микрофлору,
- комплексная гигиена полости рта – очищение от налета и камня, полировка поверхности пастой, укрепление эмали фторлаком,
- шинирование зубов эстетичной нитью (до кюретажа десен),
- закрытый кюретаж области всех зубов с антисептической и антибактериальной обработкой пародонтальных карманов – при глубине до 4 мм (щадящий вариант, без отслаивания лоскута),
- открытый кюретаж с использованием диодного лазера, с антисептической и антибактериальной обработкой пародонтальных карманов – при глубине более 4 мм (с отслаиванием десны). Сочетается с акваабразивной обработкой поверхности зубных корней,
- наложение пародонтологической повязки заживляющего действия,
- курс плазмолифтинга – инъекции плазмой из собственной крови пациента,
- индивидуальный курс инъекционной витаминотерапии,
- лазерная терапия для восстановления клеток мягких тканей,
- применение препаратов гиалуроновой кислоты Revident и Revident+ для устранения рецессии, питания десен,
- восполнение костного объема препаратами BoneCeramic® от Straumann, Bio-Oss® с коллагеновой мембраной или Creos™ от Nobel,
- использование APRF мембран, полученных из крови самого пациента (тромбоцитарная масса),
- использование препарата Straumann Emdogain® для стимулирования роста десневой и мягких тканей пародонта,
- набор средств гигиены и обучение правильной чистке в домашних условиях,
- наблюдение пародонтолога в течение года (ежемесячно).
Подробнее о комплексных решениях Smile Recovery читайте в отдельном материале на сайте.
Важно помнить, что пародонтит – это хроническое заболевание. И после 1-го года лечения, когда частично восстановятся ткани и купируется заболевание, в дальнейшем все равно нужно проходить осмотры у пародонтолога минимум раз в полгода, а также по показаниям поддерживающую терапию.
Как можно восстановить зубы при пародонтите?
Убыль костной ткани, потеря зубов и хроническое воспаление создают достаточно запутанную ситуацию: протезирование на этом фоне провести сложно, но проблему отсутствия зубов нужно как-то решать.
Почему неэффективны мостовидные протезы?
Зубные мосты – это, пожалуй, самый плохой вариант восстановления зубов при пародонтите (и даже начальной стадии). При данной патологии происходит постепенное расшатывание и подвижность зубов, а мостовидные протезы используют их в качестве опоры. Но такие зубы не способны выдержать повышенную нагрузку, что приводит к подвижности моста вместе с опорами. Даже после комплексного лечения остаются высокие риски разрушения зубодесневых связок, поэтому установка такого протеза – это пустая трата денег, времени и быстрый вывод из строя оставшихся зубов.
Каждый год фиксируется от 30 до 40% случаев потери зубов вместе с «мостами» уже через 1-2 года после протезирования – на фоне повышенной нагрузки на зубы и связочный аппарат даже после вмешательства пародонтолога и прохождения курса лечения разрушение кости будет продолжаться.
Можно ли ставить съемные протезы?
А вот съемное протезирование, в отличие от зубных мостов, будет лучшим решением для пациентов с пародонтитом. Но только на временной основе – пока длится курс лечения, то есть заболевание не будет стабилизировано, а также в тех ситуациях, если даже при тяжелой стадии пациент хочет сохранить зубы, но имплантацию проводить опасно – высокие риски отторжения имплантов.
Но на перспективу съемные протезы лучше не рассматривать – слишком много минусов. В частности – они будут оказывать повышенное давление на воспаленные десны, могут мешать проведению терапевтического лечения, приводить к расхождению швов, мешать приживаться костному материалу, создавая компрессию на кость, которая должна восстанавливаться естественным образом. Ну и среди стандартных недостатков съемных протезов – продолжение атрофии челюстной кости, долгое привыкание, изменение речи, болезненность и натирание десен, плохая фиксация и так далее.
Можно ли проводить имплантацию при пародонтите?
Одновременно с лечением пародонтита мы создаем условия для успешной интеграции (приживления) имплантов в костной ткани. Здесь срабатывает принцип «цепной реакции» – питая и поддерживая среду для роста и восстановления клеток, мы одновременно создаем благоприятные условия не для безопасного и качественного приживления имплантов.
Поэтому если вы проходите лечение, строго следуете всем рекомендациям своего врача-пародонтолога, и мы видим, что комплексный подход дает результаты, имплантацию с сохранением своих зубов провести можно. Но важно понимать, что опять же придется после восстановления зубов не просто усилить гигиену полости рта, а довести ее до совершенства. Потребуется также обязательно проводить регулярное терапевтическое лечение, чтобы не запустить снова воспалительный процесс и тем самым не подвергнуть риску отторжения установленные импланты.
«Если пародонтит находится на запущенной стадии, родных зубов осталось мало и если после диагностики мы понимаем, что воспаление будет только прогрессировать, все-таки лучшим решением будет удаление собственных зубов и их одновременная замена на импланты. Ведь наши зубы имеют пористую структуру – именно на их поверхности скапливается налет (для этого проводится тщательная полировка эмали коронковой части и в области корней при проведении терапевтического лечения). Поэтому если удалить зубы, вместе с ними уйдет и причина развития воспаления. Но, естественно, если их осталось немного, они разрушены и смысла их сохранять нет».
Копылов Иван Павлович,
челюстно-лицевой хирург, имплантолог,
стаж работы более 14 лет
Но не все методы и не все бренды имплантов подойдут для установки в условиях воспаления. Подробнее о технологиях и моделях читайте в статье «Имплантация при пародонтите и пародонтозе».
1 ВОЗ – Всемирная организация здравоохранения.
Посещение стоматолога обычно связано с лечением заболеваний зубов и реже — с профилактикой. Притом не менее важно следить непосредственно за состоянием ткани, окружающей зуб, — пародонта. Пародонтоз и пародонтит, поражающие зубное «окружение», характерны практически для каждого взрослого и для большинства детей. К сожалению, многие из нас не уделяют патологиям пародонта должного внимания. Зубная ткань перестает выполнять функцию удерживания, зубы начинают выпадать, и встает вопрос об имплантации — в запущенных случаях это оптимальный способ решения проблемы отсутствия зубов. Сегодня поговорим подробнее о том, почему это так.
Причины пародонтоза
Что скрывается за термином «пародонтоз» определить отнюдь не просто. Даже многие стоматологи не рассматривают это заболевание как самостоятельную проблему, объединяя пародонтоз и пародонтит. Что уж говорить о пациентах. Тем не менее разница есть и существенная.
Как мы уже сказали выше, ткани, окружающие зуб, — это пародонт. К нему относятся десна, периодонтальная связка, которая укрепляет корень зуба в лунке, костная ткань альвеолярных отростков и цемент корня зуба. Плохая гигиена полости рта может привести к тому, что в тканях начнется воспалительный процесс. Следствием незначительного воспалительного процесса и является пародонтит.
Пародонтоз же представляет собой такое невоспалительное поражение пародонта, в результате которого зубы теряют прочную связь с тканями десны и могут выпасть. В отличие от пародонтита, который разрушает зубные ткани за несколько лет, пародонтоз может длиться более десятилетия, постепенно и незаметно развиваясь. Благодаря этой особенности, пациенты, как правило, не обнаруживают болезнь до тех пор, пока она не перейдет в запущенную форму — распространится на весь зубной ряд (верхнюю и нижнюю челюсти).
Обратите внимание!
Пародонтит и пародонтоз, несмотря на созвучие названий, — разные заболевания, которые проявляются разными симптомами. Основные признаки пародонтита: покраснение и потемнение десен вследствие воспаления, появление пародонтальных карманов — полостей, которые возникают в результате отслоения тканей десны от зуба. Следствием воспаления может быть общее ухудшение самочувствия, повышение температуры тела, иногда — образование гноя.
На данный момент достоверно неизвестно, что вызывает патологию. Среди основных причин пародонтоза называют:
- Терапию пародонтита. В ряде случаев лечение заболевания приводит к нарушению питания десен, а затем к сокращению объема костной ткани.
- Атеросклероз сосудов, питающих ткани пародонта.
- Наследственность.
- Заболевания, такие как сахарный диабет, нарушения работы ЖКТ.
Суть проблемы
Специалисты замечают, что классические формы пародонтоза встречаются сравнительно редко, примерно у 10% пациентов. Фиксация зубов в десне при этом может и не страдать, однако шейки обнажаются, образуются клиновидные дефекты. Чувствительность зубов повышается, пациенты жалуются на неприятные ощущения, которые напоминают зуд в деснах. При этом на рентгене хорошо видно уменьшение объема костной ткани. Если не уделять своему состоянию должного внимания, фиксация зуба в десне нарушается, обнажится уже не только шейка, но и корень зуба.
Основные признаки пародонтоза прогрессируют по мере развития заболевания:
- На ранней стадии пациенты не жалуются на дискомфорт, изменения сначала касаются только тканей пародонта.
- На второй стадии заболевания становятся тоньше межзубные перегородки, между зубами постоянно остаются кусочки пищи. Иногда десны кровоточат во время чистки зубов. Пациенты жалуются на зуд в деснах, они могут стать болезненными. В отличие от пародонтита, когда десна воспаляется, при пародонтозе десны выглядят светлыми.
- На третьей стадии кровоточивость и болевые ощущения становятся сильнее, зубы расшатываются, ткани пародонта атрофируются. На этой стадии практически неизбежна потеря зубов.
К сожалению, пародонтоз плохо поддается лечению, избавиться полностью от него невозможно. Современная стоматология тем не менее предлагает несколько вариантов борьбы с недугом: в результате лечения уменьшаются симптомы пародонтоза, улучшается питание тканей пародонта, патологические процессы замедляются.
В комплекс терапевтических мер входят:
- Лечение кариеса, который часто начинается на оголенных шейках зубов.
- Снятие зубного камня — для предотвращения распространения бактерий.
- Медикаментозная терапия. Нередко пародонтоз и пародонтит развиваются вместе, поэтому пациенту назначаются противовоспалительные препараты, а также средства для улучшения трофики тканей пародонта.
- Физиотерапия. Все возможные методы воздействия, в том числе лазерное, позволяющие улучшить состояние тканей пародонта.
- Ультразвуковое лечение. Воздействие на зубы и ткани вокруг них при помощи ультразвука. Основные эффекты, которые дает такая обработка, — очищение поверхностей зубов и десен, а также антисептическая обработка. Если же пародонтоз сопровождается пародонтитом, то ультразвук способствует очищению пародонтальных карманов.
- Шинирование, позволяющее укрепить подвижные зубы. На поздних стадиях пародонтоза зубы расшатываются, занимают неестественное положение. Для их укрепления накладывается шина, обычно имеющая вид тонкой нити. Шинированию подвергаются или передние зубы, открывающиеся при улыбке, или все. В результате несколько замедляется расшатывание зубов, а нагрузка на них благодаря шине распределяется более равномерно.
- Хирургические операции по пересаживанию десневых лоскутов. Операция носит эстетический характер, может выполняться как при локальных формах заболевания, так и при поражении всей десны. За счет пересаживания лоскута ткани исправляется эстетический вид зубного ряда, однако проблема поражения тканей не решается.
Стоит подчеркнуть еще раз, что пародонтоз, достигнув поздней стадии, обычно приводит к генерализованному поражению тканей десны, атрофии костной ткани и выпадению зубов, не считая таких неприятных проявлений, как запах изо рта, нарушение прикуса и т.д. Все перечисленные выше способы лечения в данном случае оказываются бессильны, и единственным вариантом является имплантация зубов.
Имплантация как ключевой метод лечения запущенного пародонтоза
Так что же делать, если пародонтоз достиг той стадии, когда выпадение зубов или началось, или вот-вот начнется, а ткани пародонта серьезно пострадали? В этом случае рекомендуется одномоментная имплантация с немедленной нагрузкой. Собственные расшатанные или неплотно зафиксированные зубы удаляются, оставшиеся лунки санируются, устанавливаются имплантаты.
Традиционная имплантация в случае пародонтоза связана с одним серьезным затруднением: если началась резорбция костной ткани, кость придется наращивать. А это длительная процедура, причем не гарантирующая долговременного результата. Поэтому в случае запущенного пародонтоза наилучшим методом является одномоментная имплантация. Ее главное отличие от прочих — крепление имплантатов в базальные слои костей челюсти и черепа.
В зависимости от сложности случая может быть рекомендован один из трех видов одномоментной имплантации:
- All-on-4. При потере нескольких (а иногда и всех) зубов ряда устанавливается так называемый мультиюнит абатмент, то есть один протез на несколько зубов. Для их крепления используются четыре имплантата: два из них находятся в передней части челюсти и по одному — по бокам, в районе 5–6-го зуба. Имплантаты закрепляются в базальном слое кости: штифты надежно вкручиваются, а особый материал служит своеобразным активатором метаболизма в тканях. Через 2–3 дня после установки имплантатов надеваются абатменты, и таким образом восстановление зубного ряда происходит буквально в один момент.
- All-on-6. Аналогичная методика, но имплантатов устанавливается не четыре, а шесть: по два в боковых частях челюсти и два фронтальных. Применяется при выраженной атрофии кости. Например, имплантаты системы All-on-4 не всегда можно установить именно в районе 5–6 зуба — кость бывает сильно деформирована. Тогда нагрузка на челюсть распределяется неравномерно и система All-on-6 оказывается предпочтительной. Крепление шести имплантатов может производиться в том числе в костях черепа, в частности, в скуловой кости.
- Базальная имплантация зубов. Если потери костной ткани крайне велики и необходимо наиболее прочное крепление, то в одну челюсть (а также в кости черепа) устанавливается от 8 до 12 имплантатов, на которые через несколько дней закрепляются абатменты.
К сведению
Помимо имплантатов, людям, потерявшим пару зубов или все, могут быть рекомендованы соответственно частичные и полностью съемные протезы. Они, конечно, восстанавливают жевательную функцию, речь и форму лица, но при этом разрушение костной ткани они не остановят. Кроме того, даже такие незамысловатые конструкции недешево стоят и к тому же требуют тщательного ухода.
Основные преимущества одномоментной имплантации — возможность восполнить зубной ряд при отсутствии нескольких или даже всех зубов, равномерное распределение нагрузки на челюсть, а также возможность произвести процедуру даже в тех случаях, когда классический способ не разрешен, например, при сахарном диабете. Противопоказаниями для процедуры служат инфекционные, кардиологические заболевания, беременность, лактация, нарушения свертываемости крови и ряд других состояний.
Заболевания пародонта встречаются очень часто: некоторые специалисты считают их вторыми по распространенности после кариеса. К сожалению, пародонтоз обычно обнаруживается на поздней стадии, что приводит к потере зубов во взрослом возрасте. Удаление пострадавших зубов и установка имплантатов, в том числе и полностью восстанавливающих зубной ряд, — это оптимальный способ лечения пародонтоза осложненной формы. Таким образом, одномоментная имплантация становится едва ли не панацеей для пациентов с запущенным пародонтозом.
Профилактика пародонтоза
«Пародонтоз и пародонтит часто связаны между собой, одно заболевание усугубляет течение другого, — отмечает хирург-имплантолог, пародонтолог центра Smile-at-Once Джутова Аида Владимировна. — Именно поэтому хорошей профилактикой пародонтоза служит профессиональная гигиена полости рта и зубов: чистка и регулярные осмотры у стоматолога. Если же диагноз «пародонтоз» уже стоит и заболевание достигло поздней стадии, то рекомендую пройти протезирование зубов с использованием имплантатов. Современная стоматология — отличный способ быстро восстановить зубной ряд и получить достойный результат. В нашей клинике Smile-at-Once большое внимание уделяется безопасности всех манипуляций, точности следования медицинским протоколам, а также эстетической стороне. Мы располагаем собственной зуботехнической лабораторией, благодаря чему можем предоставить пациентам расширенные гарантийные обязательства, более того — пожизненную гарантию на имплантаты, которые поставили у нас. Большой опыт работы с современными биосовместимыми материалами от ведущих производителей позволяет нам предлагать пациентам самые подходящие варианты в каждом конкретном случае. Наши врачи — последователи школы имплантации с немедленной нагрузкой, основанной Международным фондом имплантации (International Implant Foundation), обладатели сертификатов многих курсов повышения квалификации и интенсивов, например, Российской ассоциации стоматологической имплантологии. А сама клиника имеет статус «Инновационный центр стоматологической ассоциации России». Все это говорит о высоком профессионализме наших специалистов».
Лицензия № ЛО-77-01-013995 от 14 марта 2017г. выдана Департаментом здравоохранения города Москвы

Пародонтоз представляет собой невоспалительное хроническое заболевание тканей, которые окружают зуб: десен, периодонта, цемента, альвеолярных отростков.
Пародонтоз представляет собой невоспалительное хроническое заболевание тканей, которые окружают зуб: десен, периодонта, цемента, альвеолярных отростков.
Характеризуется атрофией отдельных участков пародонта, склеротическими изменениями костной ткани, приводящими к обнажению шеек зубов. Особенность данного заболевания — в медленном развитии и отсутствии болевого синдрома, что нередко оттягивает обращение пациента к стоматологу. Однако при отсутствии своевременного лечения пародонтоз постепенно приводит к расшатыванию зубов и патологическому повышению их чувствительности.
Симптомы пародонтоза
Опасность данного заболевания состоит в том, что начинается оно бессимптомно, а пациент замечает его появление только при заметном уменьшении объема тканей вокруг зуба. Зачастую патологический процесс скрывают зубные камни, плотно прилегающие к шейкам зубов, и диагноз становится очевидным лишь после их удаления.
Степень проявления симптомов зависит от стадии заболевания. В целом же очевидными признаками парадонтоза являются:
- оголение шейки зуба и корней;
- бледный оттенок десен;
- повышение чувствительности зубов к холодному, горячему, соленому;
- дефекты зубной эмали и изменение ее цвета;
- склероз костной ткани (особенно заметный на рентгеновских снимках);
- визуальное увеличение межзубных промежутков;
- зуд в области десен;
- расшатывание зубов.
Отметим, что для пародонтоза в основном не характерны кровоточивость десен, воспалительные процессы и образование десневых карманов, хотя на поздней стадии не исключены и эти симптомы.
Причины пародонтоза
Медицина не называет точные причины данной патологии, так как она во многом носит системный характер. Это могут быть различные процессы в организме, вызывающие рассасывание десны, костной ткани. В частности, способствовать развитию пародонтоза может атеросклеротическое нарушение кровообращения в челюстной и сонной артериях, питающих пародонт. Или проблемы с обменом веществ, приводящие к нарушениям обменных процессов в слизистых ротовой полости. Немаловажен и наследственный фактор.
Тем не менее, известны наиболее распространенные причины заболевания:
- дефекты прикуса;
- травмы пародонта;
- нарушения гигиены рта;
- недостаток в организме витаминов, минералов;
- низкий уровень иммунитета;
- эндокринные патологии, которые приводят к сбоям при выработке гормонов;
- увлечение вредными привычками;
- неврологические проблемы.
Примечательно, что зубной камень, который нередко образуется при пародонте, является более следствием, нежели причиной болезни.
Виды и стадии пародонтоза десен
Болезнь может принимать хроническую или острую форму. А в зависимости от распространения патологии выделяют следующие виды пародонтоза:
- локализованный пародонтоз — с оголением зубных шеек на определенном участке челюсти;
- генерализованный пародонтоз — с характерными симптомами на протяжении всего зубного ряда.
Заболевание может развиваться годами, поэтому в стоматологии принято делить его развитие на несколько стадий.
- Начальная. Едва заметные изменения в тканях пародонта, определить которые может только специалист.
- Первая. Незначительное опущение десны. Зубы изредка реагируют на холодное, горячее.
- Вторая. Значительное оголение шеек зубов, повышение их чувствительности, появление межзубных щелей, а на некоторых участках — цемента вместо эмали.
- Третья. Опущение десны более чем на 50%. Прием пищи часто вызывает неприятные ощущения. Зубы постепенно начинают расшатываться.
- Четвертая. Запущенное заболевание с опущением десны более чем на 65%. Зубы расшатаны, что мешает принимать пищу и разговаривать. На рентгене заметно, что их удерживает в кости лишь верхушка.
Лечение пародонтоза в «СМ-Стоматология»
Основная задача специалистов «СМ-Стоматология» — сохранить ваши зубы и улучшить состояние и функциональность зубочелюстной системы. Для успешного лечения симптомов пародонтоза наш стоматолог должен выявить причину патологического разрушения пародонта. Для этого мы предлагаем консультации врачей общих и смежных специальностей, а также разрабатываем индивидуальную программу обследований для каждого пациента.
Для того чтобы устранить дальнейшее развитие заболевания, специалист «СМ-Стоматология» проведет мероприятия по устранению источников инфекции,профессиональной чистке ротовой полости ультразвуком, посредством аппарата Air Flow, диодным лазером Opus 5 и Velur S9. Затем вам предложат эффективную терапию наиболее эффективными импортными препаратами, витаминно-минеральными комплексами, способствующими заживлению и укреплению пародонта. В нашем арсенале — современные физиотерапевтические процедуры, аппаратный массаж десен.
Если подвижность зубов уже достигла значительной степени, мы предложим на выбор несколько видов качественных съемных протезов, которые надежно сберегут ваши естественные зубы.
Также в «СМ-Стоматология» вы получите детальные рекомендации относительно поддержания гигиены рта для препятствования развитию патологии пародонта.
Если вы ищете в Москве качественную стоматологическую клинику и специалиста с высокой квалификацией, который решит ваши проблемы с пародонтозом, обращайтесь в «СМ-Стоматология». Запишитесь на консультацию посредством формы обратной связи на сайте или по телефону: +7 (495) 777-48-06.
Хотите, мы Вам перезвоним?

