Острый периостит челюсти
Периостит – это стоматологическое заболевание, характеризующееся воспалением надкостницы, покрывающей челюстную кость. Обычно развивается в продолжение таких заболеваний, как пульпит и периодонтит, когда воспаление в отсутствии лечения проникает всё глубже, достигая челюсти. Реже периостит возникает в результате перелома челюсти или заноса инфекции током крови или лимфы.
Различают острый и хронический периостит. Последний развивается в результате неадекватно проведённого лечения острого периостита или отсутствия лечения. Острый периостит может в свою очередь осложняться остеомиелитом челюсти, сепсисом, нагноительными заболеваниями в мягких тканях лица, шеи и грудной клетки (острый медиастинит).
Причины
Воспаление тканей надкостницы верхней или нижней челюсти возникает в результате проникновения в неё инфекции, часто смешанной: стрептококки, стафилококки, грамположительные и грамотрицательные палочки, нередко гнилостные бактерии. Часто переход инфекции происходит с верхушки корня зуба на периодонт, и далее на окружающие ткани. Развитию заболевания способствует наличие хронических заболеваний, состояний, сопровождающихся снижением иммунитета, сахарного диабета.
Клиники и отделения: Клиника болезней уха, горла и носа
Данное заболевание представляет собой заболевание, в основе которого лежит воспалительный процесс слизистой оболочки среднего уха. Вызывается гнойный средний отит вирусной бактериальной и грибковой инфекцией. Как правило инфекционный процесс распространяется в среднее ухо из полости носа и носоглотки, и как осложнение простуды, ОРЗ, гайморита, ангины и других заболеваний верхних дыхательных путей.
Содержание
- Основные проявления острого гнойного среднего отита следующие.
- Что способствует возникновению острого гнойного среднего отита
- Особенности течения и лечения острого гнойного среднего отита
- Причины острого гнойного периостита.
- Симптомы острого гнойного периостита.
- Лечения острого гнойного периостита
- Профилактика
Основные проявления острого гнойного среднего отита следующие.
1. До возникновения гноетечения из уха возникает острая боль в ухе, как правило постоянная, которая постепенно нарастает и особенно усиливается в вечернее время. Это так называемая катаральная стадия гнойного среднего отита. Боль возникает потому, что отек слизистой оболочки и скапливающиеся в среднем ухе при воспалении слизь или гной оказывают давление на нервные окончания, которых особенно много на барабанной перепонке. Больного беспокоит слабость, снижается аппетит, как правило поднимается высокая температура. Дети грудного возраста отказываются от еды, так как сосательные движения усиливают болевые ощущения. Если в этот момент не оказать лечебного воздействия, отит переходит в следующую стадию.
2. Любой гнойный процесс имеет свойство прорываться, так как выработка гноя идет при воспалении достаточно долго. Как правило гнойный процесс расплавляет барабанную перепонку и у больного начинает «бежать» из уха. В зависимости от степени выраженности воспалительного процесса из слухового прохода может выделяться слизь гной, сукровица или смешанное отделяемое. На этой стадии правомочен диагноз острый гнойный средний отит. Однако, прорыв гноя не всегда происходит наружу. В ряде ситуаций, воспалительный процесс переходит на костную ткань височной области и сосцевидного отростка височной кости. Развивается заболевание – мастоидит, которое требует более серьезного врачебного вмешательства. Поэтому, в период описанной выше катаральной стадии, и если сохраняется и нарастает чувство боли в ухе врач-оториноларинголог как правильно выполняет прокол барабанной перепонки – парацентез. Это позволяет выпустить из среднего уха гной наружу, предотвратив тем самым развитие осложнений от прорыва гноя в другие области головы. После проведения этой процедуры состояние пациента быстро улучшается. Парацентез – процедура болезненная и проводится под местной анестезией. У детей целесообразным является проведение прокола барабанной перепонки под наркозом, так как дети боятся, плачут и не могут сидеть спокойно, а для проведения парацентеза необходимо, чтобы пациент оставался неподвижным. Парацентез, выполненный по показаниям, и проведенный квалифицированным ЛОР-врачом, не несет за собой абсолютно никаких последствий и не влияет на слух.
3. После произвольного или выполненного врачом прорыва барабанной перепонки воспалительный процесс начинает стихать и больной выздоравливает. Однако это не означает, что отит можно не лечить. На весь период заболевания пациенту должно быть назначено консервативное лечение, включающее антибактериальную, местную, физиотерапию и другие методы лечения. Весь период течения острого гнойного среднего отита, при правильном лечении, длится от 5 до 10 дней. После выздоровления обязательно должна проводится восстановительная и рассасывающая терапия, которую как правило назначает врач поликлиники.
Что способствует возникновению острого гнойного среднего отита
1. Заболевания носа, придаточных пазух носа, носоглотки. Сюда относятся острые и хронические риниты, искривления носовой перегородки, у детей – аденоиды. Это происходит потому, что для нормальной работы структур среднего уха, нос должен дышать свободно. При затруднении носового дыхания не происходит нормального оттока из среднего уха и создаются благоприятные условия для развития инфекционного воспаления (подробнее этот механизм описан в разделе – аденоиды). Поэтому пациенты, перенесшие гнойный отит должны быть тщательно обследоваться на предмет заболеваний носа. Детям следует удалять аденоиды.
2. У детей первого года жизни причиной гнойного отита может стать попадание смеси или грудного молока через слуховую трубу в среднее ухо, что является благоприятной средой для возникновения инфекции. Это происходит потому, что ребенка как правило кормят в лежачем положении, поэтому очень важно, чтобы питание ребенка было правильным, с использованием грудного молока. которое по своей природе не содержит инфекционного начала или специальных смесей. Посуда, используемая для кормления должна быть обязательно термически обработана. Здесь же важным моментом является возможность ребенка дышать свободно дышать носом, поэтому обязательным является проведение туалета полости носа, для удаления слизи и корочек, которые очень часто образуются у маленьких детей в полости носа.
3. Фактором, провоцирующим возникновение острого гнойного отита, является переохлаждение. Практика показывает, что в летний период повышается количество больных, обращающихся за помощью к ЛОР-врачу по поводу отита. Связано это с тем, что люди начинают купаться в реках морях и других водоемах, где при нырянии грязная и содержащая бактерии вода попадает в слуховые проходы и вызывает воспалительный процесс. Поэтому, категорически не рекомендую нырять в открытых водоемах, что особо относится к детям.
4. Причиной отита может стать травма, как случайная бытовая, так и нанесенная пациентом самому себе. У детей, случается что родители чересчур стараются почистить ребенку ухо и случайно травмируют барабанную перепонку. при этом очень несложно занести инфекцию, что и становится причиной дальнейшего воспаления.
Возможно развитие отита и по другим причинам, которые встречаются реже. В любом случае, если даже пациент хорошо осведомлен о том, что такое острый гнойный отит и знает, как его лечить – это не является поводом для отказа от осмотра врача. Больной с отитом должен быть обязательно осмотрен оториноларингологом, поскольку при отсутствии или проведении неадекватного лечения возможно развитие осложнений. Актуально также то, что необходимо установить причину возникновения отита. Как было отмечено выше, основная причина – проблемы с носовым дыханием. Вот почему важно проходить лечение у квалифицированного оториноларинголога, способного провести профилактику осложнений и повторных возникновений отита.
Лечение по поводу острого гнойного среднего отита назначает врач, который осматривает и в дальнейшем работает с больным. Остановлюсь только на некоторых особенностях терапии этого заболевания.
Особенности течения и лечения острого гнойного среднего отита
1. Очень распространенным методом лечения при возникновении боли в ухе является проведение прогревающих процедур. Пациенты обычно используют сухое тепло, спиртовые капли, компрессы и другие физические способы. К этому методу нужно относиться осторожно. Использовать его можно только в первые часы заболевания, до начала гноетечения из уха. Отсюда вытекает следующая особенность.
2. Категорически не рекомендую проводить тепловые процедуры при наличии гноетечения из уха. Тем более. ни в коем случае здесь нельзя закапывать в ухо капли на спиртовой основе. так как ими можно сжечь слизистую оболочку. Лечение должен назначить врач.
3. У детей острые гнойные средние отиты развиваются очень быстро. порой даже молниеносно. Поэтому гноетечение у них может возникать уже в первые сутки с начала заболевания. Очень часто, особенно у детей первых месяцев жизни педиатром устанавливается диагноз отита путем надавливания на козелок уха пальцем. Ребенок при этом реагирует плачем. Хочу заметить, что у малышей боль при этой манипуляции может встречаться и в норме.
4. Если врач установил показания для проведения прокола барабанной перепонки, он должен быть произведен в кратчайшие сроки, для избежания осложнений.
5. Одним из условий эффективного лечения является удаление гноя или слизи из слухового прохода, т.е. проведение его туалета. Это можно проводить самостоятельно, но категорически не рекомендую использовать подручные средства, такие как спички, железные шпильки, или готовые ватные палочки, имеющиеся сейчас в продаже. Можно повредить кожу слухового прохода и в рану может попасть гнойное отделяемое, что может привести к возникновению наружного отита, или дополнительной травме барабанной перепонке. Особое значение это имеет у детей, которые имеют очень нежную кожу слухового прохода. Для проведения туалета слухового прохода лучше использовать ватные жгутики, смоченные 3% раствором перекиси водорода, или 0,9% раствором хлорида натрия. Но лучше всего, когда эту процедуру проводит квалифицированная мед.сестра или врач под контролем зрения.
6. Если врачом назначены тепловые процедуры на область уха, можно использовать прогревание синей лампой (рефлектором), а также использовать полуспиртовые (спирт с водой 1 к 2 или 1 к 3) или водочные компрессы. Для проведения последних следует взять марлевую салфетку, квадратной или овальной формы, размер которой должен выходить за пределы ушной раковины на 1,5-2 см. Посередине салфетки делается разрез через которые «продевается» ушная раковина. Салфетка смачивается раствором, затем «одевается» на ухо, поверх ее кладется полиэтилен, затем слой ваты или одевается вязаная шапочка. компресс следует держать, пока он оказывает тепловое воздействие. Обычно оно длится не менее 2-х часов.
7. При лечении отита обязательным компонентом является применение сосудосуживающих капель (нафтизин или его аналоги) в нос, для снятия отека слизистой оболочки полости носа и носоглотки.
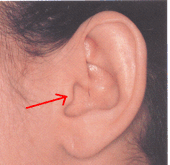
8. При наличии отделяемого из слухового прохода (гноетечении), после проведения тщательного его туалета, как правило должны применяться лечебные капли (кроме спиртовых). Их можно использовать так называемым методом нагнетания. Перед его проведением необходимо закапать в нос сосудосуживающие капли. Причем при отитах это имеет свои особенности. Пациент должен лечь на бок, закапать капли в половину носа, на которой лежит и оставаться в таком положении как минимум 5-10 минут, затем нужно лечь на другую сторону и повторить процедуру. После этого можно применить метод нагнетания. Необходимо лечь на сторону, противоположную больному уху, закапать несколько капель лекарственного раствора в слуховой проход. После этого, положить палец на козелок и совершать надавливающие движения таким образом, чтобы закрывать козелком (показан стрелкой на рисунке) слуховой проход, т.е. нагнетать лекарство в среднее ухо. Если через несколько секунд пациент чувствует, что жидкость попала в горло – процедура выполнена правильно. Проконсультируйтесь у своего врача.
Клиники и отделения: Клиника болезней уха, горла и носа
Болезнью под названием » периостит» называют воспаление надкостницы, которое возникает по многим причинам и сопровождается сильной зубной болью. Надкостница — это пластина, которая скрывает большую часть кости. Она имеет большое количество нервов и сосудов. Через надкостницу также крепятся мышцы и сухожилия.
Вернемся к заболеванию этой важной части челюсти. Оно имеет еще одно название, более распространенное среди народа. Его называют флюсом, от немецкого слова «fluss», что переводиться, как поток или течение.
Причины острого гнойного периостита.
Периостит редко возникает отдельно, обычно начинается как осложнение заболеваний рта или гортани. Частой причиной периостита может быть пародонтит, воспаление зубов мудрости..
Одной из причин возникновения периостита, также, есть неверное лечение периодонита ( воспаление корня зуба) . При этом инфекция вызывает отеки мягких тканей и надкостницы.
Также к причинам периостита можно отнести такие:
- Заболевания зубов или прямое попадание инфекции в корни зуба, из-за неверного лечения или его полного отсутствия.
- Травмы челюсти, при которых возникают разрывы мягких тканей и инфекция попадает в открытые раны. Например, открытый перелом.
- Бактериями, которые живут в районе миндалин и с кровью попадают в челюсть.
Симптомы острого гнойного периостита.
Первым возникает серозный периостит, а потом спустя 1- 2 дня на его фоне развивается гнойная форма. Она проявляется тем, что возле больного зуба на десне возникает гнойник. Во время этого возникают острые, а иногда пульсирующие боли. Болевые ощущения могут отдавать в глаз, висок или в ухо. Больные отмечают, что боль затихает, если приложить что-то холодное.
В общем, периостит имеет такие главные симптомы:
- сильная зубная боль;
- возникновение отека десны и мягких тканей;
- стремительное повышение температуры до 38-39 градусов.
Если не начать лечение, то боль только усиливается, охватывает соседние зубы и даже челюсть. Она мучительная и не утихает ни на минуту из-за роста гнойника.. Появляются головные и мышечные боли, увеличиваются лимфатические узлы под челюстью и на шее.
Периостит развивается быстро и промедление с его лечением может плохо сказаться на состоянии зубов и организма в целом.
Лечения острого гнойного периостита
Одонтогенный периостит лечат различными методами, выбор которых зависит от степени тяжести болезни. Если серозный периостит еще не перешёл в гнойный, то врач только проводит удаление нерва зуба и промывает рану антисептиками или антибиотиками.
При возникновении гнойного периостита врач, еще попробует сохранить больной зуб. Он проведет операцию, сделав полость в больном зубе и через нее гной вытечет наружу. Но такая методика лечения проводиться на ранних стадиях болезни и помогает, лишь малому проценту больных. В иных случаях зуб первым делом вырывают, его уже не спасти.
Если отток гноя происходит плохо , то врач может вскрыть через десну абсцесс, что находится у корня зуба. Делает дренаж и промывает образовавшуюся полость антибактериальными растворами. Далее дренаж нужно каждый день менять и промывать рану антисептиками.
После хирургического вмешательства необходимо терапевтическое лечение для предотвращения осложнений.
Врач может приписать антибактериальные и противовоспалительные препараты, витамины и минералы, особенно необходимы кальций, витамин С, фтор и цинк для быстрого и полноценного заживления тканей. Эти препараты нужно принимать 3-4 дня, для полного исчезновения симптомов. Также врач может приписать физиотерапевтические процедуры, чтобы успокоить потревоженные ткани.
Без оказания медицинской помощи периостит может спровоцировать возникновение свища на десне или возникновение абсцесса или флегмоны.
Профилактика
Как и для всех остальных заболеваний ротовой полости профилактические меры аналогичны общей профилактике.
Профилактика острого гнойного периостита включает следующее:
- правильная чистка зубов;
- 1 раз в 3-5 месяцев нужно посещать стоматолога;
- немедленно лечить любые, даже самые небольшие, проблемы с зубами (например, кариес и пародонтит);
- не есть много твердой пищи, слишком горячей и холодной;
- употреблять богатые на витамины продукты;
- отказаться от курения и алкоголя;
- регулярно укреплять иммунитет организма.
При соблюдении всех этих норм никто не гарантирует, что вас не тронет ни одна болезнь. Но уход за ротовой полостью точно уменьшит риск подхватить заболевание.




