Мигрень триптаны
На консультации наши врачи подберут подходящие именно вам препараты для профилактики и купирования приступов.
Как сделать так, чтобы триптаны работали лучше
Триптаны эффективны в любой фазе приступа, но наибольший эффект будет при приеме в начале мигренозной атаки. Идеально придерживаться следующих правил приема триптанов :
- Примите одну таблетку при легкой или умеренной головной боли.
- Вторую дозу триптанов можно принять через 2 часа.
- Не принимайте более двух доз в течение суток.
- Не используйте триптаны чаще двух дней в неделю.
Побочные эффекты триптанов
От триптанов могут быть такие побочные эффекты: тошнота, ощущение стягивания или сдавливания шеи, нижней челюсти, грудной клетки, сердцебиение, общая слабость, ощущение покалывания в конечностях, чувство жжения на коже.
Несмотря на то, что эти побочные эффекты отмечаются часто, триптаны – очень безопасный класс лекарственных средств, если их использовать по показаниям. И побочные эффекты развиваются реже, если триптан принимать в начале приступа .
Что важно знать о триптанах
- эффективны не для всех людей, страдающих мигренью;
- даже если для вас триптаны эффективны, они могут купировать не все приступы;
- если один триптан оказался неэффективен, надо пробовать другой – он может больше подойти именно для вашей мигрени .
Противопоказания
Триптаны противопоказаны при ишемической болезни сердца, инсульте в анамнезе, неконтролируемой артериальной гипертензии, при приеме некоторых лекарств. Обязательно расскажите врачу, какие препараты вы используете, чтобы убедиться, что триптаны безопасны .
Важно помнить, что триптаны, как и любые другие препараты для купирования головной боли, нужно принимать исключительно по назначению врача. Самостоятельный неконтролируемый прием триптанов может привести к развитию осложнений, например, к возникновению абузусной головной боли.
Литература:
 Едва ли не каждый из нас, независимо от профессии, возраста и места жительства, периодически жалуется на головную боль. При этом «спасение» зачастую ищут у нестероидных противовоспалительных препаратов или ненаркотических анальгетиков. Однако причин возникновения головной боли, как и заболеваний, симптомом которых она может быть, — невероятное множество. Поэтому важно удостовериться, что вы не стали жертвой мигрени, а если это случилось, то лечение подобрано в соответствии с современными стандартами, а препараты — качественные, эффективные и безопасные.
Едва ли не каждый из нас, независимо от профессии, возраста и места жительства, периодически жалуется на головную боль. При этом «спасение» зачастую ищут у нестероидных противовоспалительных препаратов или ненаркотических анальгетиков. Однако причин возникновения головной боли, как и заболеваний, симптомом которых она может быть, — невероятное множество. Поэтому важно удостовериться, что вы не стали жертвой мигрени, а если это случилось, то лечение подобрано в соответствии с современными стандартами, а препараты — качественные, эффективные и безопасные.
В последнее время повышенным вниманием среди врачей-неврологов и специалистов общей практики пользуется такое заболевание, как мигрень. Чем это обусловлено?
Содержание
Коротко о проблеме мигрени
 Мигрень считается одним из наиболее распространенных и социально значимых неврологических заболеваний, которое поражает до 14% населения в мире (Морозова О.Г., 2016). Всемирная организация здравоохранения (ВОЗ) относит мигрень к 20 основным причинам, приводящим к дезадаптации из-за влияния на качество жизни и работоспособность (Садоха К.А. и соавт., 2017).
Мигрень считается одним из наиболее распространенных и социально значимых неврологических заболеваний, которое поражает до 14% населения в мире (Морозова О.Г., 2016). Всемирная организация здравоохранения (ВОЗ) относит мигрень к 20 основным причинам, приводящим к дезадаптации из-за влияния на качество жизни и работоспособность (Садоха К.А. и соавт., 2017).
Пациенты с частой эпизодической или хронической (головная боль отмечается более 15 дней в месяц) мигренью, зачастую теряют работу, имеют проблемы со взаимоотношениями в семье (Азимова Ю.Э., 2017). Кроме того, мигрень характеризуется еще и высокой вероятностью развития тяжелых осложнений, например, церебрального инсульта.
Мигрень зачастую не диагностируется среди пациентов с первичной головной болью. По данным Международного общества борьбы с головной болью (International Headache Society — IHS), диагноз «мигрень» устанавливают только у 48% пациентов, головная боль которых полностью соответствует критериям этой патологии. К тому же многие пациенты не обращаются с проблемой головной боли за помощью к врачу (Морозова О.Г., 2016).
Причиной развития заболевания на сегодня принято считать первичную дисфункцию центральной нервной системы. Мигрень классифицируют на два основных типа: с аурой и без нее. Распознать недуг можно по наличию следующих характерных признаков:
- односторонняя локализация головной боли;
- пульсирующий характер;
- значительная интенсивность и повторяемость;
- тошнота и/или рвота;
- фото- и звукочувствительность;
- ухудшение состояния при физической нагрузке.
Как правильно лечить мигрень?
Эффективное купирование мигренозного приступа является приоритетной задачей при лечении пациентов с данным заболеванием (Азимова Ю.Э., 2017). Для этих целей используют препараты группы триптанов и эрготамин. Доказанная клиническая эффективность делает триптаны препаратами выбора при лечении мигрени. Эти специфические противомигренозные средства являются селективными антагонистами серотониновых 5НТ1-рецепторов. Триптаны позволяют не только устранить болевые ощущения, но и избавиться от тошноты, рвоты, свето- и звукобоязни, а также предотвратить центральную сенситизацию (Азимова Ю.Э., 2017).
Общей рекомендацией при назначении любых лекарственных средств, купирующих мигрень, в том числе триптанов, является как можно более ранний прием препарата (как только пациент уверен, что у него начался приступ мигрени, но боль еще слабая).
В современной терапевтической практике широкое применение получили три вида триптанов: суматриптан, золмитриптан и ризатриптан. Среди других представителей своей группы применение ризатриптана имеет ряд преимуществ:
- скорость наступления эффекта. При мигрени устранение болевого синдрома необходимо осуществить как можно быстрее. Для этого рационально использовать средство с максимально быстро наступающим терапевтическим эффектом. Так, при пероральном приеме ризатриптан начинает действовать уже через 30 мин. Тогда как при таком же способе применения суматриптана и золмитриптана терапевтический эффект отмечается через 45–60 мин (Becker W.J., 2015);
- выраженность и продолжительность эффекта. Исследования показали, что прием 10 мг ризатриптана перорально более эффективен, чем 100 мг суматриптана, 2,5 мг золмитриптана. Критериями эффективности были определены отсутствие боли в течение 2 ч, отсутствие симптомов в течение 2 ч и 24-часовой устойчивый обезболивающий ответ.
РИЗОПТАН® — победим мигрень вместе!
При выборе любого лекарственного средства важно, чтобы оно было эффективным, безопасным и доступным для пациента. Исходя из этих соображений, среди противомигренозных препаратов украинскому потребителю следует обратить особое внимание на лекарственное средство отечественного производства — РИЗОПТАН®.
Препарат РИЗОПТАН® производства компании «Фарма Старт», швейцарской фармацевтической группы «ACINO», содержит ризатриптан в дозировке 10 мг и обладает изученной биоэквивалентностью относительно оригинального ризатриптана.
Доказанная эффективность и безопасность по более доступной цене — вот, что предлагает РИЗОПТАН® украинскому потребителю. Препарат показан к применению при неотложном купировании фазы головной боли при приступах мигрени с аурой или без нее.
Важно помнить, что применять препарат необходимо только по назначению врача и лишь пациентам с четко установленным диагнозом мигрени.
РИЗОПТАН® — скажи мигрени нет!
Пресс-служба «Еженедельника АПТЕКА»
Информация для профессиональной деятельности медицинских и фармацевтических работников
РИЗОПТАН® (RIZOPTAN). Состав. 1 таблетка содержит ризатриптана бензоата 14,53 мг в пересчете на ризатриптан 10 мг. Код АТХ N02C C04. Показания. Неотложная терапия фазы головной боли при приступах мигрени с аурой или без. Противопоказания. Гиперчувствительность к ризатриптану или любому вспомогательному веществу. Одновременное применение с ингибиторами моноаминоксидазы (МАО) или применения в течение 2 нед с момента прекращения лечения ингибиторами MAO. Тяжелая печеночная или тяжелая почечная недостаточность. Нарушение мозгового кровообращения или транзиторная ишемическая атака в анамнезе. Умеренная или тяжелая артериальная гипертензия, а также нелеченная легкая артериальная гипертензия. Установленная болезнь коронарных артерий, в том числе ишемическая болезнь сердца (стенокардия, инфаркт миокарда в анамнезе или зафиксированная бессимптомная ишемия), признаки и симптомы ишемической болезни сердца или стенокардия Принцметала. Заболевания периферических кровеносных сосудов. Одновременное применение ризатриптана и эрготамина, производных алкалоидов спорыньи (включая метисергид) или других агонистов рецептора 5-HT1B/1D. Побочные реакции. Бессонница, головокружение, сонливость, парестезии, головная боль, гипестезия, снижение умственной активности, сердцебиение, приливы, дискомфорт в горле, тошнота, сухость во рту, рвота, диарея, диспепсия, покраснение, ощущение тяжести, астения/усталость, боль в животе или груди (раздел сокращен, для детальной информации см. инструкцию по применению). Р.с. № UA/15160/01/01 от 18.05.2016 г. по 18.05.2021 г. С полной информацией о препарате можно ознакомиться в инструкции по применению.
Головная боль является одной из распространенных проблем в современной медицине. Это наиболее частая жалоба, с которой пациент обращается к врачу. На сегодня известно более 500 заболеваний, которые сопровождаются данным симптомом.
Головные боли принято делить на первичные и вторичные. Среди первичных наиболее распространенной является мигрень. По критериям Международной классификации головных болей 3-го пересмотра (МКГБ III 2013 г.), мигрень определяется как пароксизмальные состояния, проявляющиеся интенсивной головной болью пульсирующего характера, периодически повторяющиеся, локализующиеся преимущественно в одной половине головы, в основном в глазнично-лобно-височной области, сопровождающиеся в большинстве случаев тошнотой, рвотой, плохой переносимостью яркого света, громких звуков (фото- и фонофобия), сонливостью, вялостью после приступа.
Согласно данным, представленным на 7-м Международном конгрессе по головным болям, в развитых странах Европы и Америки мигренью страдает от 3 до 16% населения, а по некоторым данным, и до 30%. Среди женщин мигренью болеют 18%, среди мужчин – 6%, среди детей – 4%.
У женщин приступы мигрени возникают в 2–3 раза чаще, чем у мужчин. Наиболее часто мигренью болеют лица трудоспособного возраста – 35–40 лет. Эпидемиологические исследования последних лет выявили тенденцию к увеличению числа больных мигренью.
Провоцировать приступы мигрени могут факторы, способные изменять пороговую возбудимость болевых рецепторов сосудов:
— изменения гормонального статуса: менструация, овуляция, гормональные контрацептивы или заместительная гормональная терапия;
— алиментарные: пища, богатая нитритами, глютамат натрия, аспартам, выдержанный сыр, консервированное мясо, сардины, сельдь, соевый соус, помидоры, сельдерей, цитрусовые, бананы, сухофрукты, орехи, бобы, семена подсолнечника, яйца, молоко, шоколад, алкоголь (сухие красные вина, шампанское, пиво), чай, кофе, какао, кока-кола и др.;
— психоэмоциональные: стресс, послестрессовый период, длительный отдых, тревога, беспокойство, депрессия;
— физико-химические: яркий свет, сверкающие огни, визуальная стимуляция, изменения погоды, световые блики монитора, флюоресцентное освещение, громкий или монотонный шум, сильные запахи;
— нарушения биологических ритмов: недосыпание, избыточный сон, смена часовых поясов, режима «день/ночь», режима питания;
— фармакологические препараты: расширяющие или сужающие сосуды мозга (нитроглицерин, гистамин, резерпин, ранитидин, гидралазин, эстроген), оральные контрацептивы, нитраты;
— прочие: гипо- или гипергликемия, черепно-мозговая травма, химическая интоксикация, переутомление, хронические заболевания, физические нагрузки, запоры.
В современной МКГБ-3 бета выделены следующие формы мигрени:
– мигрень без ауры (ранее – простая мигрень), которая встречается в 70% случаев;
– мигрень с аурой (ранее – ассоциированная), т. е. форма, при которой приступу боли предшествует комплекс фокальных неврологических симптомов (зрительные, чувствительные, двигательные нарушения); наблюдается в 30% случаев;
– хроническая мигрень.
Приступ мигрени клиницисты условно разделили на 4 фазы, которые незаметно переходят одна в другую на протяжении всего приступа или атак: продрома, аура, головная боль и восстановительная фаза. Однако у многих больных могут присутствовать только некоторые из этих фаз, т. е. может развиваться аура без головной боли или только головная боль без каких-либо других фаз.
Многочисленные клинические и молекулярно-биологические исследования свидетельствуют о важной роли генетического фактора в возникновении мигрени. Несмотря на значительный прогресс в изучении патогенеза приступа мигрени, многие аспекты этой проблемы остаются невыясненными.
В настоящее время очевидно, что одну из существенных ролей в генезе этого заболевания играет нейромедиатор серотонин. Важно отметить, что серотонин, с одной стороны, оказывает выраженное влияние на мозговые сосуды, с другой – участвует в проведении болевых импульсов.
Для лечения больных мигренью используются лекарственные препараты, относящиеся к различным группам фармакологических веществ: адреноблокаторы, антидепрессанты, блокаторы кальциевых каналов, противосудорожные, ненаркотические анальгетики и др. Среди них особое место занимают препараты, воздействующие как селективные агонисты 5-НТ1B/1D серотониновых рецепторов – триптаны.
Открытие триптанов совершило определенный переворот в лечении мигренозного приступа. Триптаны (агонисты серотонина) были первыми препаратами, специально разработанными для лечения мигрени, и являются наиболее важными лекарствами от мигрени в настоящее время. Они помогают сдерживать уровень серотонина в мозге.
Наиболее эффективным препаратом из группы триптанов является золмитриптан, обладающий выраженным двойным механизмом действия и высокой селективностью к серотониновым рецепторам 5-НТ1D и 5-НТ1В типа.
Мигрепам® – единственный отечественный противомигренозный препарат с действующим веществом золмитриптан.
Золмитриптан обладает максимальной биодоступностью, ранним началом действия (15—20 мин), малым количеством побочных эффектов, высокой противоболевой эффективностью (95%) и хорошей переносимостью у пациентов. Золмитриптан воздействует на стволовое ядро тройничного нерва, ингибируя проведение болевых импульсов, дилатацию мозговых сосудов и нейрогенное воспаление, вызывает вазоконстрикцию, угнетает высвобождение нейропептидов (вазоактивного интестинального пептида, субстанции Р и др.). Сравнительный анализ триптанов показал раннее начало действия золмитриптана, его стабильную эффективность при приступах и различных формах мигрени.
Основные преимущества золмитриптана (Мигрепам®):
1. Минимальная доза для достижения терапевтического эффекта, в сравнении с другими триптанами. Достаточно 1 таблетки – 2,5 мг во время приступа мигрени независимо от приема пищи. Действие начинается через 15–20 мин и достигает максимума в течение 1 ч. Почти у 80% больных в течение 1 ч значительно уменьшаются или полностью исчезают головные боли. Необходимость повторного применения золмитриптана возникает не более чем у 20% больных.
2. Меньшее вазоконстрикторное влияние на коронарные сосуды – возможность применения у пациентов с сердечно-сосудистыми заболеваниями.
3. Меньшее количество побочных эффектов. Неблагоприятные реакции носят легкий или умеренный характер, разрешаются спонтанно, без отмены лечения.
4. При длительном применении золмитриптана его клиническая эффективность не снижается.
5. Устраняет менструальную мигрень.
При лечении препаратом, наряду с уменьшением или полным прекращением головной боли, значительно уменьшаются тошнота, фото- и фонофобия. Высокоэффективен в комплексном лечении мигренозного статуса, приступов мигрени продолжительностью 2–5 сут.
Информационная справка о компании:
АО «Фармацевтическое предприятие «Оболенское» (OBL Pharm) основано в 1994 г. на базе Государственного центра прикладной микробиологии. В 2013 г. предприятие стало частью группы компаний «Алванса» (Alvansa Group), акционерами которой являются Газпромбанк и инвестиционный фонд UFG Private Equity. АО «ФП «Оболенское» производит лекарственные препараты и изделия медицинского назначения в соответствии с международными требованиями GMP и ISO. Предприятие обладает всеми необходимыми лицензиями и сертификатами на производство лекарственных препаратов и осуществление фармацевтической деятельности:
• лицензия на осуществление производства лекарственных средств (№ 00165-ЛС);
• лицензия на осуществление фармацевтической деятельности (ФС-99- 02-003805);
• сертификат соответствия системе менеджмента качества применительно к производству нестерильных лекарственных средств (ГОСТ Р ISO 9001-2015);
• санитарно-эпидемиологическое заключение № 50.ПР.02.000.М.000022.06.16, удостоверяющее проведение диагностических работ с микроорганизмами III–IV групп патогенности в микробиологической лаборатории АО «ФП «Оболенское».
Компания производит более 100 наименований лекарственных препаратов, которые отвечают современным требованиям качества, эффективности и безопасности.
АО «ФП «Оболенское» зарегистрировало более 50 торговых марок.
Медицинский совет, № 10, 2015
В.А. ГОЛОВАЧЕВА, В.А. ПАРФЕНОВ, д.м.н., профессор, Первый Московский государственный медицинский университет им. И.М. Сеченова, кафедра нервных болезней и нейрохирургии лечебного факультета
Мигрень — одно из самых распространенных неврологических заболеваний, которое проявляется тяжелыми приступами головной боли и составляет одну из частых причин нетрудоспособности у лиц молодого и среднего возраста. Практически все пациенты (98%) нуждаются в купировании приступов мигрени. Наиболее часто используются безрецептурные анальгетики, при этом только 9-10% пациентов удовлетворены эффектом терапии. Значительно более высокую эффективность имеют триптаны — противомигренозные средства, которые, к сожалению, редко используются в нашей стране. В статье обсуждаются основные принципы применения триптанов. Отмечается, что элетриптан — один из самых эффективных и хорошо переносимых триптанов в терапии приступов мигрени. Представлены данные клинической эффективности и безопасности элетриптана.
Мигрень — распространенное (20,3% больных в России ) хроническое заболевание нервной системы, которое рассматривается Всемирной организацией здравоохранения (ВОЗ) как одна из двадцати основных причин дезадаптации человека в обществе . Во время приступа мигрени у 3/4 пациентов наблюдаются нарушение трудоспособности и снижение повседневной активности, примерно 1/3 пациентов вынуждены находиться в постели . Экономические затраты, связанные с диагностикой и лечением мигрени, огромны и сопоставимы с таковыми при сердечно-сосудистых заболеваниях .
Общие подходы к лечению мигрени
В лечении мигрени применяют два основных подхода: предупреждение приступов мигрени (профилактическая терапия) и их купирование . Профилактическая терапия мигрени включает фармакотерапию (антидепрессанты, антиконвульсанты, бета-блокаторы, блокаторы кальциевых каналов, ботулотоксин типа А) и нелекарственные методы лечения (когнитивно-поведенческая терапия, биологическая обратная связь, методы релаксации) . Большое значение в предупреждении приступов мигрени имеет изменение образа жизни, направленное на исключение или ослабление факторов, которые провоцируют мигрень .
Для лечения приступа мигрени используют препараты с неспецифическим механизмом действия (нестероидные противовоспалительные средства (НПВС), простые и комбинированные анальгетики) и препараты со специфическим, противомигренозным механизмом действия (триптаны, эрготамин, дигидроэрготамин) .
Терапия приступа мигрени: взгляд пациентов
По результатам опроса 70% пациентов с мигренью не удовлетворены применяемым препаратом для терапии приступа мигрени из-за длительного периода ожидания начала действия (87% пациентов), неполного обезболивающего эффекта (84%), непостоянства эффекта (84%), рецидива головной боли (71%) и побочных эффектов (35%) . Среди причин неэффективности терапии приступа мигрени — применение обезболивающих препаратов, обладающих низкой клинической эффективностью; прием недостаточных, неадекватных доз препаратов .
Доказано превосходство триптанов над обезболивающими препаратами других фармакологических групп . Так, эффектом от приема простых и комбинированных анальгетиков удовлетворены 9—10% пациентов, НПВС — 25-27%, эрготаминов — 31-39%, триптанов — 62-66% пациентов . Однако как показывают результаты статистических исследований и практические наблюдения пациенты по-прежнему отдают предпочтение безрецептурным анальгетикам, чья эффективность значимо уступает эффективности триптанов в терапии приступа мигрени . По данным международного исследования MAZE, включавшего 5 553 пациента с мигренью из Франции, Германии, Италии, Великобритании и США, от 22 до 54% пациентов используют безрецептурные анальгетики и только 3-13% пациентов — триптаны . По результатам российского популяционного исследования, проводимого в Ростове-на-Дону, лишь 2,5% пациентов применяют триптаны для лечения мигрени . Среди российских пациентов, обращающихся в специализированные клиники лечения болевых синдромов, опыт применения триптанов наблюдался у 18% пациентов . В России большинство пациентов отдает предпочтение безрецептурным анальгетикам , а часть пациентов (15%) используют препараты, вообще не предназначенные для терапии приступа мигрени — спазмолитики, бета-блокаторы, антидепрессанты, анксиолитики .
Под нашим наблюдением находится 40 пациентов с мигренью. Для терапии приступов большинство из них (37 пациентов, 92,5%) до последнего времени использовали только комбинированные анальгетики или НПВС, потому что не знали о существовании триптанов, специальных противомигренозных средств. При этом только небольшая часть пациентов (6 человек, 15%) отмечали уменьшение головной боли на фоне приема комбинированных анальгетиков или НПВС. В дальнейшем они стали эффективно купировать приступы мигрени, используя триптаны. Полученные данные отражают низкую информированность пациентов, страдающих мигренью, о возможности применения триптанов в период приступа мигрени.
Становится очевидной необходимость более широкого распространения в России образовательных программ и школ для пациентов с мигренью, а также образовательных программ по лечению и диагностике мигрени для врачей.
По мнению пациентов, главные качества, которыми должен обладать препарат для купирования приступа мигрени, — клинически значимый обезболивающий эффект, быстрое его наступление и стойкость (отсутствие рецидива мигрени в течение 24 ч от момента приема препарата) . С точки зрения самих пациентов, триптаны, в частности элетриптан, в высокой степени удовлетворяют данным критериям .
Триптаны в терапии приступов мигрени
Триптаны — специфические противомигренозные препараты, обладающие селективным агонистическим действием на серотониновые 5-HT 1b-, 1d-, 1f-рецепторы. В стенке сосудов мозговых оболочек находятся 5-HT 1b-рецепторы. Воздействие триптанов на данные рецепторы вызывает сужение расширенных во время приступа мигрени сосудов и уменьшает периваскулярное нейрогенное воспаление. На пресинаптических окончаниях волокон тройничного нерва расположены 5-HT 1d- и 1f-рецепторы, активация которых препятствует выделению вазоактивных белков, расширяющих сосуды .
Триптаны применяются для купирования приступов мигрени и не должны использоваться для терапии других видов головной боли, за исключением кластерной головной боли . На сегодняшний день существует 7 видов триптанов: суматриптан, золмитриптан, наратриптан, ризатриптан, алмотриптан, элетриптан и фроватриптан . Эффективность триптанов была доказана в крупных плацебо-контролируемых исследованиях и имеет самый высокий уровень доказательности для терапии приступа мигрени . У 60% пациентов с мигренью, ранее не отвечавших на терапию НПВС, триптаны оказались эффективны . По данным метаанализа 53 рандомизированных исследований, где изучалась эффективность пероральных форм триптанов, самой высокой клинической эффективностью обладают 80 мг элетриптана, 10 мг ризатриптана и 12,5 мг алмотриптана . В нашей стране зарегистрировано 5 триптанов: суматриптан, золмитриптан, наратриптан, элетриптан и фроватриптан.
Принципы применения триптанов
1) Показания к назначению. Триптаны предназначены для купирования приступов мигрени с аурой и без ауры, а также могут применяться для купирования кластерной головной боли . Триптаны рекомендуются для терапии приступов мигрени с умеренной или сильной выраженностью головной боли или при любой выраженности головной боли в случае неэффективности других безрецептурных обезболивающих препаратов .
2) Время приема. Триптаны можно применять в любой момент приступа мигрени . Однако эффективность терапии триптанами значительно выше при их раннем применении — в течение 30 мин от момента развития головной боли . Клиническая эффективность триптанов достоверно выше при их приеме на стадии слабой головной боли, чем на стадии умеренной и сильной головной боли . Обезболивающий эффект (процент пациентов с полным регрессом головной боли через 2 ч после приема препарата) и его стойкость (процент пациентов с полным регрессом головной боли и отсутствием ее рецидива в течение 24 ч) имеют высокие уровни — 85 и 66% пациентов соответственно при приеме триптанов на стадии слабой головной боли . Вероятности рецидива головной боли и необходимости повторного приема обезболивающих препаратов снижаются более чем на 50% при использовании триптанов на стадии слабой головной боли в сравнении с применением их на стадиях умеренной и сильной головной боли . Результаты ряда рандомизированных двойных слепых плацебо-контролируемых исследований показывают, что сам факт приема триптана при низкой интенсивности боли имеет большее значение в эффективности терапии, чем время между появлением головной боли и моментом приема препарата . Данная стратегия — прием триптана на стадии слабой головной боли — позволяет снизить частоту приема повторных доз триптана и дополнительных обезболивающих препаратов, а также количество посещений врача и вызовов скорой помощи, что, несомненно, имеет большое экономическое значение . С точки зрения безопасности триптаны не следует применять в течение ауры . Это связано с тем, что в фазу мигренозной ауры происходит сужение мозговых сосудов, которое может усиливаться за счет вазоконстрикторного действия триптанов . Однако результаты проведенных исследований продемонстрировали тот факт, что прием триптанов в фазу ауры до развития головной боли безопасен, но не эффективен в терапии мигрени .
3) Использование эффективной терапевтической дозы триптанов. Частая причина отказа пациентов от определенных обезболивающих препаратов, в частности триптанов — это применение неадекватной, недостаточной дозы препарата . Каждый триптан имеет определенные, доказательно эффективные дозы. Так, для пероральных форм препаратов адекватными терапевтическими дозами считаются следующие: 25-100 мг для суматриптана, 2,5-5 мг для золмитриптана, 2,5 мг для наратриптана, 10 мг для ризатриптана, 12,5 для алмотриптана, 20—80 мг для элетриптана и 2,5 мг для фроватриптана .
4) Использование оптимального способа приема триптанов. Выраженные тошнота и рвота могут препятствовать пероральному приему препаратов и снижать их всасываемость в кишечнике. В данном случае целесообразно использование особых форм триптанов (растворов для подкожных введений, назальных спреев и ректальных суппозиториев) и противорвотных средств (метоклопрамид, домперидон) . В нашей стране зарегистрирован суматриптан в форме назального спрея и ректальных суппозиториев.
5) Возможность повторного приема триптанов или дополнительных обезболивающих средств. Одна из распространенных проблем в терапии приступа мигрени — его рецидив в течение 24 ч после эффективного купирования . По данным различных исследований, от 15 до 40% пациентов, принимающих триптаны в таблетированной форме, отмечают рецидив мигрени в течение 24 ч после приема препарата . Прием второй дозы триптана оказывается эффективным в большинстве случаев . Вторую дозу триптана рекомендуется применять не ранее, чем через 2 ч от приема первой . Считается, что в случае абсолютной неэффективности первой дозы триптана, прием его второй дозы нецелесообразен . Имеются данные об эффективности комбинации триптана с НПВС (суматриптана с напроксеном), которая снижает риск рецидива головной боли .
6) Выбор препарата триптанового ряда. Эффективность и безопасность всех триптанов подтверждена результатами рандомизированных двойных слепых плацебо-контролируемых исследований . Важно отметить, что пациенты могут не отвечать на одни триптаны и получать эффект от других триптанов . Предполагают, что различия между эффективностями триптанов связаны с различиями в фармакокинетических свойствах . Важно информировать пациента о необходимости индивидуального подбора триптана, эффективного для терапии его приступов мигрени. На сегодняшний день не разработано каких-либо доказательных стратифицированных подходов в выборе определенных триптанов , поэтому индивидуальная клиническая эффективность конкретного триптана определяется только практическим способом.
7) Оценка эффективности триптанов. К общепринятым критериям оценки клинической эффективности триптанов относятся:
• снижение интенсивности головной боли (от умеренной или сильной до легкой) или ее полное купирование в течение 2 ч;
• стабильная эффективность как минимум в 2 из 3 приступов;
• отсутствие рецидива головной боли или необходимости повторного приема обезболивающих препаратов в течение 24 ч после приема триптана (так называемый стойкий обезболивающий эффект);
• значимое улучшение функциональной активности.
8) Противопоказания к назначению триптанов: неконтролируемая артериальная гипертензия, ишемическая болезнь сердца, болезнь Рейно, наличие ишемического инсульта в анамнезе, беременность, лактация, тяжелые нарушения функции печени или почек .
При отсутствии противопоказаний к назначению триптанов прием данной группы препаратов не повышает риск развития сердечно-сосудистых заболеваний (инфаркт миокарда, кардиальная аритмия и ишемический инсульт) .
Эффективность и безопасность элетриптана в купировании приступов мигрени
Элетриптан — селективный агонист 5-HT(1B/1D)-рецепторов, эффективный и хорошо переносимый триптан, предназначенный для купирования приступов мигрени у взрослых . Элетриптан обладает быстрой скоростью всасывания в кишечнике, относительно высокой биодоступностью — 50% (в сравнении с биодоступностью суматриптана — 14%) и высоким сродством к 5-HT(1B/1D)-рецепторам . Данные свойства объясняют его быстрое начало действия (элетриптан в дозе 40 и 80 мг превосходил плацебо уже через 30 мин от момента его приема), клиническую эффективность в отношении головной боли и сопутствующих ей симптомов, а также стойкость терапевтического эффекта в течение 24 ч .
Последний Кохрановский систематический обзор, посвященный терапии мигрени элетриптаном, был опубликован в 2010 г. . Авторы сделали вывод, что элетриптан в дозах 20, 40 и 80 мг эффективен и безопасен в терапии приступов мигрени. Эффективность и переносимость препарата зависят от дозы. При повышении дозы элетриптана отмечается статистически значимое увеличение клинической эффективности по таким параметрам, как полное купирование головной боли через 2 ч и стойкость эффекта в течение 24 ч. Однако при увеличении дозы его переносимость может ухудшаться. Частота малых побочных эффектов (тошнота, общая слабость, ощущение дискомфорта в грудной области) выше при приеме 80 мг элетриптана, чем 40 мг. При этом частота развития малых побочных эффектов при приеме 20 мг элетриптана была сравнима с плацебо, а при приеме 40 мг — лишь незначительно выше плацебо. При терапии приступа мигрени элетриптаном в дозах от 20 до 80 мг не отмечалось возникновения значимых побочных эффектов и серьезных нежелательных явлений.
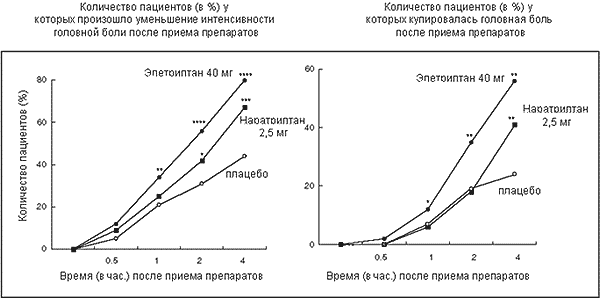
Проведен ряд рандомизированных двойных слепых плацебо-контролируемых сравнительных исследований, результаты которых демонстрируют превосходство элетриптана над другими триптанами в терапии приступа мигрени. Элетриптан 40 мг достоверно эффективнее суматриптана 100 мг в лечении приступа мигрени по результатам рандомизированного двойного слепого плацебо-контролируемого исследования, включавшего 2 113 пациентов с мигренью с аурой и без ауры . Методом рандомизации больные были разделены на группы терапии: 40 мг элетриптана, 100 мг суматриптана или плацебо для лечения одного приступа мигрени. Клинически значимое (≥ 50%) уменьшение или полный регресс головной боли через 2 ч от приема препарата наблюдались достоверно чаще в группе элетриптана (67% пациентов), чем в группах суматриптана (59%; p < 0,001) и плацебо (26%; р < 0,0001) (рис. 1). Полный регресс головной боли через 2 ч от приема препарата достоверно чаще отмечался в группе элетриптана (36%), чем в группах суматриптана (27%; p < 0,001) и плацебо (5%; р < 0,0001) (рис. 2). Терапия приступа мигрени элетриптаном 40 мг была эффективнее терапии суматриптаном 100 мг по таким клиническим показателям, как клинически значимое уменьшение головной боли через 1 ч после приема препарата, регресс сопутствующих симптомов (тошноты, фото- и фонофобии), повышение функциональной активности, отсутствие необходимости в дополнительном приеме обезболивающего препарата и стойкость противоболевого эффекта (p < 0,05). Во всех трех группах частота побочных эффектов была низкой. Единственный побочный эффект — тошнота — встречался у 4,9% пациентов в группе элетриптана, у 4,2% — в группе суматриптана и у 2,8% — в группе плацебо.
Элетриптан 40 мг достоверно эффективнее суматриптана 100 мг в лечении приступа мигрени по результатам рандомизированного двойного слепого плацебо-контролируемого исследования, включавшего 2 113 пациентов с мигренью с аурой и без ауры . Методом рандомизации больные были разделены на группы терапии: 40 мг элетриптана, 100 мг суматриптана или плацебо для лечения одного приступа мигрени. Клинически значимое (≥ 50%) уменьшение или полный регресс головной боли через 2 ч от приема препарата наблюдались достоверно чаще в группе элетриптана (67% пациентов), чем в группах суматриптана (59%; p < 0,001) и плацебо (26%; р < 0,0001) (рис. 1). Полный регресс головной боли через 2 ч от приема препарата достоверно чаще отмечался в группе элетриптана (36%), чем в группах суматриптана (27%; p < 0,001) и плацебо (5%; р < 0,0001) (рис. 2). Терапия приступа мигрени элетриптаном 40 мг была эффективнее терапии суматриптаном 100 мг по таким клиническим показателям, как клинически значимое уменьшение головной боли через 1 ч после приема препарата, регресс сопутствующих симптомов (тошноты, фото- и фонофобии), повышение функциональной активности, отсутствие необходимости в дополнительном приеме обезболивающего препарата и стойкость противоболевого эффекта (p < 0,05). Во всех трех группах частота побочных эффектов была низкой. Единственный побочный эффект — тошнота — встречался у 4,9% пациентов в группе элетриптана, у 4,2% — в группе суматриптана и у 2,8% — в группе плацебо.
 Превосходство эффективности элетриптана 40 мг над суматриптаном 100 мг в лечении приступа мигрени было подтверждено результатами метаанализа трех рандомизированных двойных слепых плацебо-контролируемых исследований . Метаанализ включал 2 906 пациентов с мигренью с аурой и без ауры. В исследованиях проводилось лечение одного приступа мигрени. Пациенты принимали элетриптан 40 мг (n = 1 132), суматриптан 100 мг (n = 1 129) или плацебо (n = 645). В группе элетриптана достоверно чаще, чем в группе суматриптана, наблюдалось клинически значимое уменьшение или полный регресс головной боли через 2 ч после приема препарата (67 пациентов против 57% соответственно; p < 0,0001) и через 1 ч после приема препарата (34 пациентов против 26% соответственно; p < 0,0001). Элетриптан был эффективнее суматриптана по таким показателям, как полный регресс головной боли через 2 ч от приема препарата (35 против 25% соответственно; p < 0,0001), повышение функциональной активности (67 против 58% соответственно; p < 0,0001) и стойкость клинического эффекта (42 против 34%, соответственно; p < 0,0001).
Превосходство эффективности элетриптана 40 мг над суматриптаном 100 мг в лечении приступа мигрени было подтверждено результатами метаанализа трех рандомизированных двойных слепых плацебо-контролируемых исследований . Метаанализ включал 2 906 пациентов с мигренью с аурой и без ауры. В исследованиях проводилось лечение одного приступа мигрени. Пациенты принимали элетриптан 40 мг (n = 1 132), суматриптан 100 мг (n = 1 129) или плацебо (n = 645). В группе элетриптана достоверно чаще, чем в группе суматриптана, наблюдалось клинически значимое уменьшение или полный регресс головной боли через 2 ч после приема препарата (67 пациентов против 57% соответственно; p < 0,0001) и через 1 ч после приема препарата (34 пациентов против 26% соответственно; p < 0,0001). Элетриптан был эффективнее суматриптана по таким показателям, как полный регресс головной боли через 2 ч от приема препарата (35 против 25% соответственно; p < 0,0001), повышение функциональной активности (67 против 58% соответственно; p < 0,0001) и стойкость клинического эффекта (42 против 34%, соответственно; p < 0,0001).
В терапии приступа мигрени 40 мг элетриптана эффективнее, чем 2,5 мг наратриптана, по результатам рандомизированного исследования, включавшего 548 пациентов с мигренью с аурой и без ауры . Клинически значимое уменьшение интенсивности или полный регресс головной боли через 2 и 4 ч после приема препарата отмечались в группе элетриптана у 56 и 80% пациентов соответственно, в группе наратриптана — у 42 и 67% (p < 0,01 по двум временным показателям), и в группе плацебо — у 31 и 44% (p < 0,0001 в сравнении с двумя активными веществами, по двум временным показателям). Также элетриптан превосходил наратриптан по таким клиническим показателям, как полный регресс головной боли через 2 ч от приема препарата (35 и 18% пациентов соответственно; p < 0,001), стойкость клинического эффекта в течение 24 ч (38 и 27% пациентов соответственно; p < 0,05). У пациентов, принимающих элетриптан, реже возникала необходимость в дополнительном приеме обезболивающего препарата в течение 24 ч в сравнении с пациентами, принимающими наратриптан (15 и 27% пациентов соответственно; p < 0,01). Отмечена хорошая переносимость как элетриптана, так и наратриптана.
Результаты рандомизированного двойного слепого плацебо-контролируемого сравнительного исследования демонстрируют превосходство клинической эффективности элетриптана в дозах 40 и 80 мг над золмитриптаном в дозе 2,5 мг . 1 312 пациентов с мигренью с аурой и без ауры после рандомизации на группы получали терапию одного приступа мигрени элетриптаном 40 мг, элетриптаном 80 мг, золмитриптаном 2,5 мг или плацебо. Через 2 ч после приема препарата клинически значимое уменьшение или полный регресс головной боли отмечался у 74% пациентов, принимавших элетриптан 80 мг, у 64% — принимавших элетриптан 40 мг, у 60% — принимавших золмитриптан (p < 0,0001, в сравнении с элетриптаном 80 мг) и у 22% — принимавших плацебо (p < 0,0001, в сравнении со всеми активными веществами). Элетриптан в дозе 80 мг продемонстрировал превосходство эффективности над золмитриптаном по всем клиническим показателям, оцениваемым через 1, 2 и 24 ч после приема препарата. Элетриптан в дозе 40 мг имел сходную эффективность с золмитриптаном по клиническим показателям, оцениваемым в первые часы после приема препаратов, однако терапия элетриптаном 40 мг обеспечивала достоверно более низкие показатели рецидивов мигрени и необходимости приема дополнительных обезболивающих препаратов в течение 24 ч в сравнении с терапией золмитриптаном.
Элептриптан в дозе 40 и 80 мг был эффективен в терапии приступа мигрени у пациентов, которые ранее не отмечали эффект от приема суматриптана или плохо его переносили . Об этом свидетельствуют результаты рандомизированного двойного слепого плацебо-контролируемого исследования, включавшего 446 пациентов с аурой и без ауры. У всех пациентов отмечалась неэффективность суматриптана в купировании приступа мигрени или его плохая переносимость. Методом рандомизации пациенты были разделены на группы терапии: элетриптан 40 мг, элетриптан 80 мг или плацебо. В исследовании проводилась терапия до трех приступов мигрени у каждого пациента. Клинически значимое уменьшение или полный регресс головной боли через 2 ч после приема препарата отмечались у 59% пациентов, принявших 40 мг элетриптана, у 70% пациентов, принявших 80 мг элетриптана, и у 30% пациентов из группы плацебо (p < 0,0001 для двух доз элетриптана против плацебо; p < 0,05 для элетриптана 80 мг против элетриптана 40 мг). Элетриптан 40 мг и элетриптан 80 мг значимо превосходили плацебо в полном купировании головной боли через 2 ч после приема (35, 42 и 7%; p < 0,0001). Элетриптан 40 мг и элетриптан 80 мг продемонстрировали значимое превосходство над плацебо в постоянстве ответа (клинически значимое уменьшение или полный регресс головной боли через 2 ч после приема препарата отмечался как минимум в 2 из 3 приступов мигрени) — 66, 72 и 15% случаев соответственно (p < 0,0001). Побочные эффекты (тошнота, рвота, общая слабость и ощущение дискомфорта в грудной области) были легкими по своей выраженности и дозозависимыми.
Элетриптан в дозе 40 и 80 мг в сравнении с суматриптаном 100 мг и плацебо в большей степени снижает вероятность рецидива приступа мигрени в течение 24 ч от момента приема препарата в группе пациентов с высоким риском развития рецидива . На это указывают результаты анализа 10 рандомизированных двойных слепых плацебо-контролируемых исследований эффективности элетриптана 40 мг, элетриптана 80 мг и суматриптана 100 мг в купировании приступов мигрени. Из 4 312 пациентов, ответивших на терапию приступа мигрени через 2 ч после приема препарата, у 1 232 (29%) пациентов отмечался рецидив мигрени в течение 24 ч. Авторы определили три предиктора рецидива приступа мигрени: женский пол, возраст ≥ 35 лет и исходная высокая интенсивность головной боли. Так, в группе пациентов с высоким риском рецидива приступа мигрени элетриптан 40 мг и элетриптан 80 мг в сравнении с плацебо и суматриптаном 100 мг продемонстрировали значимо большую продолжительность клинического эффекта и поддержания состояния без боли в течение 24 ч после приема препарата (p < 0,05).
Таким образом, два основных подхода в лечении мигрени — предупреждение приступов мигрени (профилактическая терапия) и купирование развившегося приступа мигрени. Если профилактическая фармакотерапия необходима только части пациентам с мигренью, то в терапии для купирования приступа мигрени нуждаются практически все (98%) пациенты. Из обезболивающих препаратов для терапии приступа мигрени большинство пациентов предпочитают безрецептурные анальгетики и значимо меньшая часть — триптаны, при этом последние имеют доказательное терапевтическое превосходство над другими классами безрецептурных обезболивающих препаратов. Лишь 10% пациентов удовлетворены эффективностью безрецептурных анальгетиков. Терапией триптанами удовлетворены 62—66% пациентов. Среди пациентов с мигренью продолжает наблюдаться необоснованное применение препаратов, обладающих недостаточной эффективностью в лечении приступа мигрени. Неэффективное лечение приступов мигрени — одна из распространенных проблем, которая может приводить к развитию у пациентов лекарственно индуцированной (абузусной) головной боли, хронификации мигрени, увеличению количества вызовов скорой помощи, обращений в медицинские учреждения и числа госпитализаций. Все это приводит к значимому возрастанию финансовых затрат со стороны здравоохранения. Подбор препарата, эффективного в терапии приступов мигрени, — одно из ключевых звеньев успешного лечения пациентов и предупреждения хронификации мигрени. Триптаны — препараты первого выбора для терапии приступов мигрени умеренной или высокой интенсивности или любой интенсивности в случае неэффективности других безрецептурных обезболивающих препаратов. Эффективность и безопасность триптанов подтверждена результатами крупных рандомизированных двойных слепых плацебо-контролируемых исследований и данными метаанализов. Знание основных принципов применения триптанов — залог успешного лечения приступов мигрени. Элетриптан — один из самых эффективных и безопасных триптанов. Для купирования приступа мигрени применяют 20, 40 или 80 мг элетриптана. Эффективность и переносимость зависят от дозы, однако возможные побочные эффекты выражены незначительно, а частота их возникновения (при приеме 40 мг элетриптана) составляет менее 5%. Элетриптан демонстрирует высокую эффективность в предупреждении рецидивов мигрени в течение 24 ч после приема препарата, при этом отсутствует необходимость повторного приема обезболивающих препаратов.
Литература
Основные показания:
- Мигрень
Особенности:
Противомигренозные препараты действуют на особые рецепторы сосудов головного мозга. Эффективны только для улучшения самочувствия при начавшемся приступе мигрени. В случаях другого происхождения головной боли и как средство профилактики не действуют.
Наиболее частые побочные эффекты:
Ощущение покалывания, тепла и давления в различных частях тела, покраснение кожи, головокружение, снижение артериального давления, сонливость.
Основные противопоказания:
Индивидуальная непереносимость, возраст старше 65 лет, тяжелая гипертония, стенокардия, нарушения мозгового кровообращения, инсульт, кормление грудью.
Важная информация для пациента:
Лекарства применяются только по назначению врача, причем первые 2–3 приема препаратов следует проводить под врачебным наблюдением.
Препараты этой группы могут иногда вызывать сонливость, поэтому нужно соблюдать осторожность при вождении автомобиля и работе с опасными механизмами.
Во время лечения необходимо регулярно питаться, исключить из рациона продукты, содержащие тирамин (шоколад, какао, орехи, цитрусовые, бобы, помидоры, сельдерей, сыры), отказаться от приема алкогольных напитков и вести здоровый образ жизни.
| Торговое название препарата | Диапа- зон цен (Россия, руб.) |
Особенности препарата, о которых важно знать пациенту |
|---|---|---|
| Действующее вещество: Суматриптан | ||
| Амигренин (Верофарм) Имигран (ГлаксоСмитКляйн) Сумамигрен (Польфарма) Суматриптан (Канонфарма) |
131,3–288 449–1010 170–386,8 88–170 |
Самый изученный препарат данной группы. Эффект обычно отмечается через 30 минут после приема таблетки и через 15 минут после использования спрея, распыляющего лекарство в полости носа. Нельзя применять совместно с противомигренозными препаратами, содержащими эрготамин. |
| Действующее вещество: Золмитриптан | ||
| Зомиг (АстраЗенека) |
592,8–1170 |
Современный противомигренозный препарат. Действие начинается через 15–20 минут. Хорошо устраняет менструальную мигрень. Допустимо использование при беременности. Возможно сочетание с другими противомигренозными средствами. |
| Действующее вещество: Элетриптан | ||
| Релпакс (Пфайзер) |
338–636 |
Современный препарат, обладающий достаточно мощным действием и невысокой частотой побочных эффектов. Эффективность проявляется в течение 30 минут. Допустимо использование при беременности. Может вступать в неблагоприятные реакции лекарственного взаимодействия с некоторыми антибиотиками и противогрибковыми средствами. |
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495) 646-57-57 или по электронной почте ls@aif.ru с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон)
Читайте в соцсетях!