Лимфоузлы на молочной железе
Американский Колледж Радиологии опубликовал 1-ю версию лексикона BI-RADS (система анализа и протоколирования результатов лучевых исследований молочной железы) для УЗИ в 2003 г. с целью стандартизации диагностического описания объемных образований молочной железы. После 10 лет применения в клинической практике некоторые показатели продемонстрировали высокую специфичность и чувствительность, в то время как другие оказались вообще неприемлемы для диагностических целей. В 2013 г. были опубликованы 2-я версия лексикона BI-RADS для УЗИ и 5-е издания атласа BI-RADS.
Для адекватного описания и классификации необходимо визуализировать образование в двух перпендикулярных плоскостях.
Согласно лексикона каждое образование описывают с учетом его формы, ориентации, контуров, эхо-структуры и дорзальных артефактов, а также изменений со стороны окружающих тканей, и, далее, классифицируют в независимую категорию, которая указывает на рекомендованную клиническую стратегию (см. таблицу и комментарии). По причине широкой вариабельности возможности малигнизации, 4-я категория была подразделена на подкатегории 4a, 4b и 4c, вероятность малигнизации в которых составляет 2-10%, 10-50% и 50-95% соответственно (American College of Radiology 2013).
Содержание
Описание ультразвукового лексикона BI-RADS
Таблица. Ультразвуковой лексикон BI-RADS.
| Структура МЖ | |
|---|---|
| а) Однородная — преимущественно жировая. б) Однородная — фиброзно-железистая. в) Неоднородная. |
|
| Объемное образование | |
| Форма | круглая — овальная — неправильная. |
| Контуры | четкие ровные или нечеткие неровные: нечеткие, угловатые, микродольчатые, со спикулами. |
| Ориентация | параллельная — не параллельная. |
| Эхо-структура | анэхогенная — гиперэхогенная — смешанная кистозно-солидная гипоэхогенная — изоэхогенная — гетерогенная. |
| Дорзальные артефакты | нет — звукоусиление — звукоослабление/тень — смешанный. |
| Кальцинаты | |
| В образовании — за пределами образования — внутрипротоковые. | |
| Ассоциированные симптомы | |
| Нарушение общей архитектоники МЖ — изменения в протоках — утолщение кожи — втяжение кожи — отек — характера васкуляризации (отсутствует, внутри образования, вокруг образования) — эластичность. | |
| Особые случаи | |
| Простая киста — сгруппированные кисты — осложненная киста — образование в коже или на коже — инородное тело (в т.ч. импланты) — интрамаммарный лимфоузел — артериовенозная аномалия — болезнь Мондора — послеоперационное скопление жидкости — стеатонекроз. | |
Ориентация образования определяется как параллельная (доброкачественное) или не параллельная (подозрительный признак) коже.
Эхогенность вносит определенный вклад в оценку образования вместе с другими признаками, но сама по себе обладает низкой специфичностью.
Дорзальные артефакты, отражающие такие характеристики как звукоослабление и звукопроведение опухоли, имеют дополнительное значение, но сами по себе обладают низкой специфичностью.
Кальцинаты плохо видны при УЗИ по сравнению с маммографией, но могут определяться как эхогенные включения, в том числе внутри образования.
К особым случаям отнесены образования, которые имеют уникальные патогномоничные ультразвуковые признаки.
Классификация
BI-RADS 0 — необходимо дополнительное обследование методами визуализации и/или пересмотр предшествующих маммограмм для сравнения. Рекомендуется избегать этой категории, сразу выполнив дополнительное обследование или пересмотр маммограмм с вынесением окончательного заключения.
ДА
- Используйте, если необходима дополнительная маммография с дополнительными проекциями, точечной компрессией.
- Используйте, если дополнительное УЗИ или маммография необходимы, но оборудование или персонал недоступны, или пациент не может ждать.
- Используйте, если предыдущая маммография или УЗИ необходимы для вынесения окончательного заключения и выносите дополнительное заключение с учетом повторного исследования.
НЕТ
- Не используйте эту категорию, если предшествующая маммограмма не доступна, но не требуется для вынесения окончательного заключения.
- Не используйте, если предыдущая маммограмма или УЗИ неактуальны, потому что образование уже подозрительно.
- Не используйте для образований, которые требуют дальнейшего обследования с помощью МРТ, выносите заключение до проведения МРТ.
BI-RADS 1 — отрицательное: молочные железы симметричны, без очагов и образований, без нарушения архитектоники и без кальцинатов.
ДА
- Используйте BI-RADS 1, если нет патологических признаков у пациента с пальпируемым образованием, в т.ч. пальпируемым раком, но обязательно добавьте, что необходима консультация хирурга-онколога или гистологическая верификация по клиническим показаниям.
BI-RADS 2 — доброкачественное образование. Эта категория схожа с BI-RADS 1, однако, в заключение отражается наличие доброкачественного образования, в том числе:
- Контрольное наблюдение после органосохраняющей операции на МЖ.
- Инволютивная кальцинированная фиброаденома.
- Множественные крупные палочковидные кальцинаты.
- Интрамаммарные лимфоузлы.
- Сосудистые кальцинаты.
- Импланты.
- Нарушение архитектоники, которое очевидно связано с предшествующей операцией на МЖ.
- Жиросодержащие образования типа жировых кист, липом, галактоцеле и смешанной плотности гамартом. Все они имеют характерные доброкачественные признаки.
ДА
- В случае групповой врачебной практики для описания доброкачественных образований в отчете УЗИ.
- При скрининге или диагностике, когда обнаружены доброкачественные образования.
- При двусторонней лимфаденопатии реактивной или воспалительной этиологии.
При диагностической визуализации в случае абсцесса или гематомы и разрыва импланта или в случае других инородных тел.
НЕТ
- Не используйте, если доброкачественное образование есть, но не описано в отчете — в таком случае используйте категорию BI-RADS 1 (прим.: вероятно, не актуально для РФ — нет сонограферов).
- Не рекомендуйте МРТ для дальнейшего обследования по поводу доброкачественного образования.
BI-RADS 3 — вероятно доброкачественное образование. Выставление этой категории предполагает короткий период контрольного наблюдения. Образование, отнесенное к данной категории, имеет менее чем 2% риск малигнизации. Предполагается, что оно не изменится за период наблюдения, однако, врач предпочитает убедиться в его стабильности. Образования, надлежащим образом отнесенные к данной категории, могут включать:
- Непальпируемые округлые образования на исходной маммограмме (если только не было показано наличие кисты, интрамаммарного лимфоузла или другого доброкачественного образования).
- Локальная асимметрия, которая становится менее плотной при точечной компрессии.
- Солитарная группа точечных кальцинатов.
ДА
- Необходимо контрольное исследование через 6 месяцев. При подтверждении стабильности образование выполняется второе контрольное исследование через 6 месяцев (включая двустороннюю маммографию). При подтверждении стабильности образования следующее контрольное исследование выполняется через 1 год и, возможно, еще через 1 год. Далее образование относится к категории 2.
- Следует понимать, что вынесение заключения о доброкачественности образования, может быть сделано раньше указанного выше срока наблюдения, если, по мнению врача лучевой диагностики, образование не имеет признаков озлокачествления, а значит, может быть отнесено к категории 2.
- Используйте эту категорию, если на маммограммах обнаружено некальцинированное округлое солидное образование, локальная асимметрия, солитарная группа точечных кальцинатов.
- Используйте, если при УЗИ обнаружена типичная фиброаденома, изолированная осложненная киста, сгруппированные микрокисты.
- Используйте в случае вероятно доброкачественного образования, если пациент или лечащий врач остаются настроены на биопсию. В заключение добавьте: «Несмотря на результаты контрольного наблюдения, будет выполнена биопсия по настоянию пациента или лечащего врача».
НЕТ
- Не используйте, если вы не уверены в том, что образование доброкачественное (категория 2) или подозрительное (категория 4). В таком случае образование относится к категории 4.
- Не используйте при скрининге.
- Не используйте при диагностическом исследовании, если необходим дополнительный метод визуализации для установления окончательного диагноза.
- Не используйте, если образование категории 3 увеличилось в размерах или распространенности, например, когда образование при УЗИ увеличилось на 20% или более в наибольшем измерении. В таком случае образование относится к категории 4.
- Не следует рекомендовать МРТ для дальнейшей оценки вероятно доброкачественного образования.
BI-RADS 4 — подозрение на малигнизацию с вероятностью 2 — 95%. В эту категорию относят образования, которые не обладают всеми классическими признаками озлокачествления, но достаточно подозрительны, чтобы рекомендовать биопсию.
Данная категория 4 подразделяется на подкатегории 4A, 4B и 4C с разной вероятностью малигнизации.
ДА
- Используйте для образований достаточно подозрительных, чтобы рекомендовать биопсию.
- Используйте для образования достаточно подозрительных, чтобы рекомендовать биопсию, если пациент или лечащий врач отказывается от биопсии из-за противопоказаний. Добавьте в заключение: «Биопсия должна быть выполнена при отсутствии клинических противопоказаний».
- Используйте при наличии односторонней подозрительной лимфаденопатии без видимых изменений в молочной железе.
- Использование подкатегорий 4A, 4B и 4C не рекомендуется для врачей-диагностов первичного звена с малым опытом из-за низкой воспроизводимости.
BI-RADS 5 — высоко подозрительно на малигнизацию с вероятностью >95%. Текущее обоснование использования категории 5 заключается в том, что, если результаты биопсии указывают на отсутствие малигнизации, это автоматически должно рассматриваться как противоречие.
ДА
- Используйте, если есть комбинация высоко подозрительных признаков:
— Образование неправильной формы со спикулами.
— Сегментарно или линейно расположенные тонкие линейные кальцинаты.
— Образование неправильной формы со спикулами ассоциированное с плейоморфными кальцинатами. - Используйте для образования, в случае которого любая биопсия без признаков малигнизации автоматически рассматривается как противоречие.
- Используйте для образования, признаки которого достаточны для отнесения к категории 5, но пациент или лечащий врач отказывается от биопсии из-за противопоказаний. Добавьте в заключение: «Биопсия должна быть выполнена при отсутствии клинических противопоказаний».
НЕТ
- Не используйте если есть только высокое подозрение на малигнизацию. Такое образование следует отнести к категории 4 (4c).
BI-RADS 6 — гистологически верифицированное злокачественное образование.
ДА
- Используйте после нерадикальной резекции.
- Используйте для контроля за ответом на неоадъювантную химиотерапию.
НЕТ
- Не используйте после попытки хирургической эксцизии с подтвержденным ростом опухоли по линии резекции и визуализации только признаков рубца после операции. Используйте категорию 2 и добавьте в заключение отсутствие маммографической корреляции с патоморфологией.
- Не используйте для видимых образований, демонстрирующих иные признаки кроме установленного рака, далее используйте категорию 4 или 5.
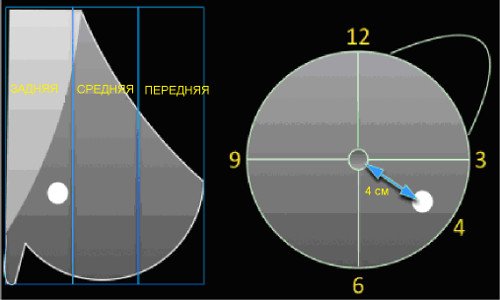
Локализация образования молочной железы.
При описании локализации образования следует указать его положение:
- В правой или левой молочной железе.
- Квадрант и положение по циферблату.
- Для УЗИ следует указать положение датчика с помощью метки тела.
- Глубина: передняя, средняя или задняя треть (только маммография).
- Расстояние до соска.
При использовании разных методов визуализации убедитесь, что речь идет об одном и том же образовании. Например, образование обнаруженное при УЗИ может быть не тем образованием, которое обнаружено маммографически или пальпаторно.
Написание заключения
- Показания для УЗИ (скрининг, диагностика, контрольное исследование).
- Описание структуры железы в целом (железистая, жировая, смешанная).
- Наличие объемных образований с их описанием, наличие асимметрии, нарушения архитектоники, кальцинатов и пр.
- Сравнение с предыдущим исследованием.
- Заключение с указанием категории по BI-RADS.
- Рекомендации по дальнейшему ведению.
- Указание на состоявшийся диалог с лечащим врачом по поводу нестандартных находок.
S-Detect Breast™ — технология для автоматического описания и классификации образований молочной железы с использованием лексикона, и шкалы BI-RADS. Технология разработана с использованием алгоритмов «глубокого обучения» системы на основании более 10 000 изображений и результатов биопсий молочной железы, полученных в референсных клиниках. Диагностическая точность S-Detect Breast™ составляет более 90% и превышает среднюю диагностическую точность врачей УЗД с рабочим стажем 20+ лет.
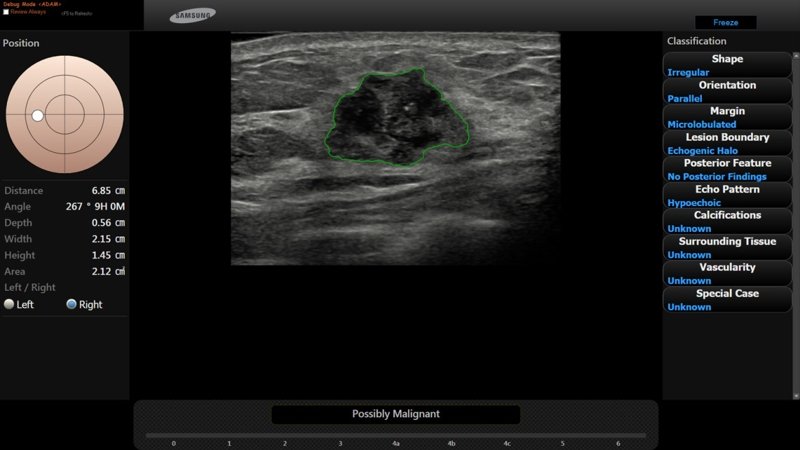
S-Detect Breast™ — ультразвуковая диагностика образований молочной железы у женщин.
Технология S-Detect Breast™ доступна на УЗ сканерах Samsung Medison экспертного уровня HS70A, WS80A и RS80A.
Иллюстрации к системе BI-RADS
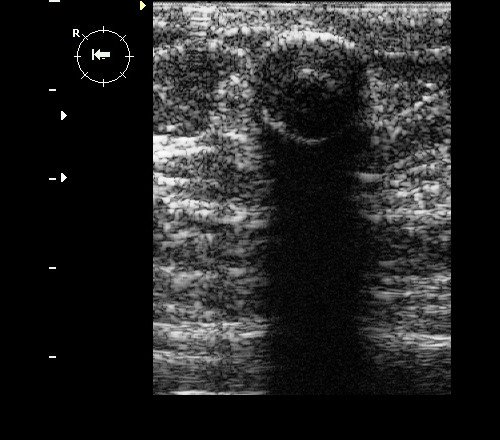
Рис. 1. Фиброаденома с кальцинированной капсулой: округлое гипоэхогенное образование с гиперэхогенным ободком и дистальной акустической тенью.
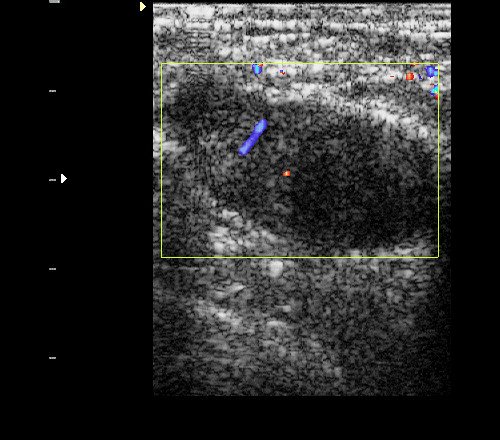
Рис. 2. Фиброаденома: гипоэхогенное овальное горизонтально ориентированное образование с четкими ровными контурами и единичными линейными сосудистыми локусами при ЦДК.
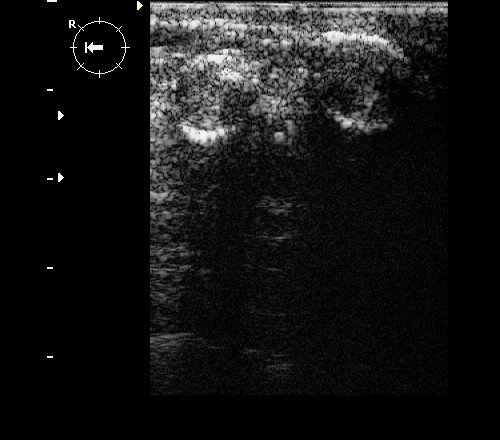
Рис. 3. Фиброаденомы с кальцинированной капсулой: округлые гипоэхогенные образования с гиперэхогенным ободком и дистальной акустической тенью.
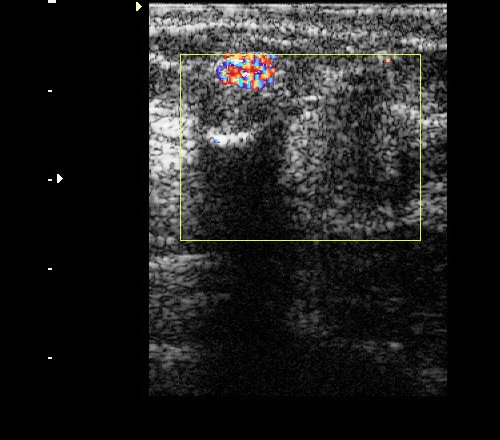
Рис. 4. То же, что на рис. 3: при ЦДК определяется мерцающий артефакт, характерный для кальцинатов.
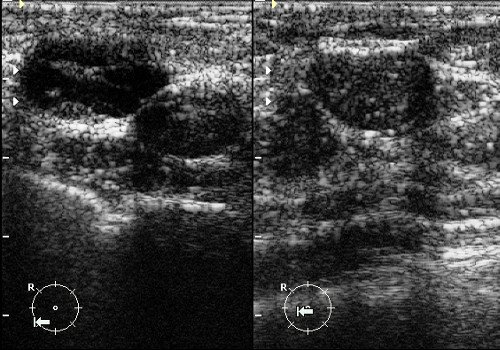
Рис. 5. Фиброаденомы молочной железы: овальные гипоэхогенные горизонтально ориентированные неоднородные образования с четкими мелкобугристыми контурами.
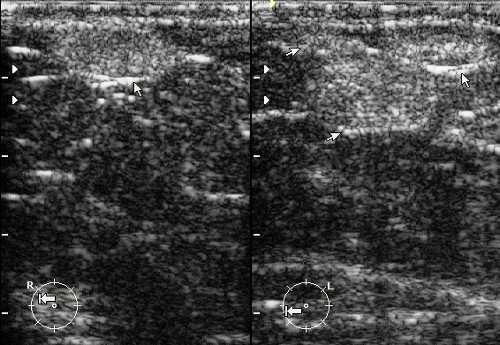
Рис. 6. Липомы молочной железы: овальные горизонтально ориентированные образования повышенной эхогенности с четкими ровными контурами.
Рис. 7. Осложненная киста молочной железы: овальное гипоэхогенное образование с эхогенной подвижной взвесью внутри и дистальным звукоусилением.
Рис. 8. Папилломы в кисте: овальное анэхогенное жидкостное образование с эхогенными пристеночными образованиями с сосудистыми локусами внутри при ЦДК.
Рис. 9. Интрамаммарный лимфоузел при ЦДК.
Рис. 10. Интрамаммарный лимфоузел.
Рис. 11. Острый локальный мастит: гипоэхогенный участок неправильной формы с неровными нечеткими контурами и локальной гиперемией при ЦДК в виде линейных цветовых локусов.
Рис. 12. Острый локальный мастит: гипоэхогенный участок неправильной формы с неровными нечеткими контурами и локальной гиперемией при ЦДК в виде линейных цветовых локусов.
Рис. 13. Инвазивный протоковый рак: гипоэхогенное вертикально ориентированное образование неправильно-овальной формы с размытыми неровными контурами (1) + метастатический аксиллярный лимфоузел (2) с утолщенной корой.
Рис. 14. Инвазивный протоковый рак: гипоэхогенное вертикально ориентированное образование неправильно-овальной формы с размытыми неровными контурами и дистальной акустической тенью.
Рис. 15. Инвазивный протоковый рак: гипоэхогенное вертикально ориентированное образование неправильной формы с нечеткими неровными контурами и дистальным звукоослаблением.
Рис. 16. Инвазивный протоковый рак: гипоэхогенное образование неправильной формы с размытыми неровными контурами и дистальным звукоослаблением.
Рис. 17. Инвазивный протоковый рак: гипоэхогенное вертикально ориентированное образование неправильной формы с нечеткими лучистыми контурами и дистальным звукоослаблением.
Рис. 18. Инвазивный протоковый рак: гипоэхогенное вертикально ориентированное образование треугольной формы с четкими ровными контурами и слабо выраженным дистальным звукоослаблением.
Рис. 19. Инвазивный протоковый рак: гипоэхогенное вертикально ориентированное образование неправильно-овальной формы с размытыми неровными контурами.
Рис. 20. Тот же случай (рис.19) при ЦДК: извитые аневризматически расширенные сосуды с высокоскоростным кровотоком.
Внимание: Данная статья носит ознакомительный характер и не может считаться рекомендательной.
Статья написана на основании данных образовательного ресурса Общества радиологов Голландии (www.radiologyassistant.nl).
С 2017года на базе лаборатории реконструктивно-восстановительной хирургии и онкомаммологии РНПЦ ОМР им. Н.Н. Александрова применяется радиоизотопный метод биопсии сигнальных лимфатических узлов при ранних заболеваниях молочной железы (cT1-2N0M0).
Биопсия сигнальных лимфатических узлов – один из современных методов ранней диагностики изменений в лимфатических узлах при заболеваниях молочной железы. Во время проведения процедуры лимфатический узел идентифицируется, удаляется и исследуется для определения наличия в нем опухолевых клеток.
Сигнальный лимфатический узел (Соргиуса) – первый узел, в который злокачественные клетки распространяются из первичной опухоли молочной железы. Сигнальными могут быть более одного лимфатического узла. Локализация их может быть различна, но наиболее типичным расположением являются: край большой грудной мышцы по передней подмышечной линии, парастернальная область (по ходу a.thoracica interna).
Схема лимфооттока молочной железы:
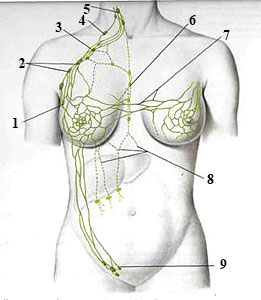
1 — узел Соргиуса;
2 — центральные подмышечные лимфатические узлы;
3 — подключичные лимфатические узлы;
4 — надключичные лимфатические узлы;
5 — глубокие шейные лимфатические узлы;
6 — парастернальные лимфатические узлы;
7 — перекрестные лимфатические пути, соединяющие лимфатические системы обеих молочных желез;
8 — лимфатические сосуды, идущие в брюшную полость;
9 — поверхностные паховые лимфатические узлы.
Как проводится биопсия сигнального лимфатического узла?
Ход операции: за сутки до планируемой процедуры выполняется параареолярное (4 точки инъекции) введение радиофармпрепарата 99mTc-сенти-сцинт (наноколлоид альбумина), 50-100МБк. Затем выполняется лимфосцинтиграфия с последующей накожной маркировкой зоны локализации подмышечного сигнального лимфатического узла. Интраоперационно, с использованием навигационной системы SurgicEye – declipseSPECT (Germany), производится детекция и удаление сигнального узла из подмышечной области. Производится гамма-контроль удаленного материала. Макропрепарат отсылается на срочное гистологическое исследование, результат которого позволяет во время операции решить вопрос о целесообразности полной подмышечной лимфодиссекции. Биопсия сигнального лимфатического узла обычно проводится одновременно с удалением первичной опухоли молочной железы. Процедура также может быть выполнена до или после удаления опухоли.
Отрицательный результат биопсии сигнального лимфатического узла означает, что опухоль не способна метастазировать в близлежащие лимфатические узлы или другие органы.
Важно!!! При отрицательном результате биопсии нет необходимости удалять все регионарные лимфатические узлы.
Положительный результат биопсии указывает на то, что опухолевые клетки присутствуют в сигнальном лимфатическом узле и могут обнаруживаться в других близлежащих регионарных лимфатических узлах и, возможно, в других органах. При положительном результате удаляются все регионарные лимфатические узлы.
Преимущества выполнения биопсии сигнального лимфатического узла:
-возможность избежать обширных операций на регионарных лимфатических узлах;
-отсутствие отека верхней конечности после операции;
–сохранение чувствительности кожи и подвижности конечности на стороне операции;
–отсутствие серомы (скопления лимфатической жидкости в зоне операции).
Биопсия сигнального лимфатического узла не выполняется при:
–местном распространении (T3/T4), агрессивном характере роста опухоли;
–инфламаторной (воспалительной) форме заболевания молочной железы (ложноотрицательный уровень результатов биопсии высок ввиду затрудненного оттока лимфы по патологически измененным подкожным лимфатическим сосудам);
–клинически определяемых и подтвержденных биопсией пораженных подмышечных лимфатических узлах (N1):
–заболеваниях молочной железы на фоне беременности.
Я не могу сказать, что пациентки часто приходят с паникой о лимфоузлах, хотя конечно, когда ты смотришь и говоришь женщине, что лимфоузлы структурные реактивные, она сразу начинает паниковать. В принципе проблемы нет. Лимфоузлы у всех, как стражники.
Что касается молочной железы, в наш прием обязательно включен осмотр молочных узлов в аксиллярной зоне, то есть в подмышках. Это первая зона лимфооттока. В первую очередь мы исключаем злокачественную патологию, а потом уже находим причину, разбираемся в дисгормональных доброкачественных патологиях молочной железы. Зона лимфооттока смотрится, чтобы там не было никаких патологических изменений. Все остальные лимфоузлы имеют право быть в размерах до двух сантиметров.
Что такое структурные лимфоузлы? У них есть центральная корковая часть, они очень похожи на фасоль. Когда у нас есть любая инфекция, например, органов дыхания, лимфоузлы не пропускают через себя большое количество инфекции от головы к молочной железе. Они просто набухают, увеличиваются и тем самым стараются затормозить распространение инфекционного процесса. Поэтому мы видим их в аксиллярных зонах практически у всех женщин. Они не должны превышать двух сантиметров, они подвижные, но, когда вы болеете, они увеличиваются. Из-за этого могут ощущаться боли.
Тэги: Маммология , онкология , боли в молочной железе
УЗИ молочных желез и лимфоузлов – метод ультразвукового эхосканирования тканей молочной железы и регионарной зоны лимфотока. Метод позволяют максимально детализировать структуру тканей желез любого размера и строения, а также оценить регионарные лимфоузлы (надключичные, подмышечные, подключичные, переднегрудные, загрудинные). Ультразвуковое исследование молочных желез является как самостоятельным методом выявления доброкачественных и злокачественных процессов в молочной железе, так и дополнительным, применяемым в совокупности с рентгеновской маммографией у женщин после 40 лет. Кроме того, УЗИ используется для динамического наблюдения за уже выявленными доброкачественными образованиями молочной железы, чтобы определить, не произошло ли каких — либо изменений.
Метод позволяет:
- выявить кисты, представляющие анэхогенное образование, стенки, которой прослеживаются достаточно плохо;
- определить инфекционные процессы;
- выявить аномалиии формы, деформации молочных желез;
- диагностировать доброкачественные заболевания молочных желез (фиброаденомы, фиброзно-кистозная мастопатия, железистая мастопатия, внутрипротоковые паппиломы, типичные и атипичные кисты);
- выявить лактационные и нелактационные маститы, лактостазы;
- выявить злокачественные заболевания молочных желез (рак);
Показания к проведению:
- жалобы на боль в молочных железах или неприятные ощущения;
- наличие выделений из сосков, их втянутость;
- ассиметрия молочных желез, их гипертрофия (увеличение) и гипотрофия (уменьшение, недоразвитость);
- наличие уплотнений в молочной железе;
- выявление кист и других образований;
- обследование молочных желез у молодых женщин до 35-40 лет, а также у девочек и девушек, детей и подростков, женщин предменопаузального периода (скриниговое исследование);
- обследование молочных желез после травмы или при воспалении;
- обследование молочных желез у беременных и кормящих матерей;
- оценка состояния силиконовых протезов молочных желез;
- при комплексном обследовании женской половой сферы;
- как дополнение при неоднозначных заключениях результатов маммографии;
Подготовка к исследованию:
- исследование не требует специальной подготовки пациента.
1. Абрамов М.Г. Гематологический атлас. М.: Медицина. 1985. 344 с.
2. Автандилов Г.Г. Морфометрия в патологии. М.: Медицина, 1973. 248 с.
3. Автандилов Г.Г. Введение в количественную патологическую морфологию. М.: Медицина, 1980. 216 с.
6. Автандилов Г.Г. Медицинская морфометрия. М.: Медицина, 1990. 384 с.
7. Автандилов Г.Г. Введение в количественную патологическую морфологшо. -М.: Медицина, 2002. 238 с.
8. Анисимова Л.О. Иммунологическая характеристика изменений регионарных лимфатических узлов при раке молочной железы. Автореферат дисс. . канд. мед. наук. Л., 1983. 18 с.
9. Аничков Н.М., Борисов A.B., Габуния У.А. Лимфатические пути и метаста-зирование рака. Тбилиси, 1989. 128 с.
13. Банул Н.В. Структура стенки тонкой кишки и ее лимфатического региона в условиях применения химиотерапевтических средств с последующей коррекцией экстрактом курильского чая в эксперименте: Дисс. . канд. мед.наук. Новосибирск, 2005. 257 с.
14. Баринов В.В., Блюменберг А.Г., Богатырев В.Н. и др. Опухоли женской репродуктивной системы. — М.: Медицина, 2007. 376 с.
15. Башмакова Т.В. Лимфатический регион матки крыс после введения химио-терапевтических средств с коррекцией экстрактом Pentaphylloides fruticosa: Дисс. . канд. мед. наук. Новосибирск, 2005. 201 с.
17. Бородин Ю.И., Григорьев В.Н. Лимфатический узел при циркуляторных нарушениях. Новосибирск: Наука, 1986. 272 с.
19. Буянов В.М., Алексеев A.A. Лимфология эндотоксикоза. М.: Медицина, 1990. 272 с.
20. Вейбель Э.Р. Морфометрия легких человека. М.: Медицина, 1970. 176 с.
21. Винницкая В.К. Пути лимфогенного метастазирования и реактивность лимфатических узлов при раке шейки матки: Автореферат дисс. . канд. мед. наук. Киев, 1967. — 21 с.
25. Войцицкий В.Е. Патоморфология лимфатического аппарата матки, тонкой и толстой кишки при действии цитостатических препаратов и коррекции био-флавоноидами (экспериментальное исследование): Дисс. . докт. мед. наук. Новосибирск, 2006. 601 с.
26. Выренков Ю.Е. Актуальные проблемы лимфологии. // Клиническая лимфо-логия.-М., 1986.-С. 10-17.
27. Гареев P.A., Ким Т.Д., Лучинин Ю.С. Факторы лимфооттока. Алма-Ата: Наука, 1982. 128 с.
28. Гонсальво П. Дифференцированное лечение больных предклиническим раком шейки матки: Автореферат дисс. . канд. мед. наук. Киев, 1989. 24 с.
29. Горчаков В.Н. Морфологические методы исследования сосудистого русла. Новосибирск: СО РАМН, 1997. 440 с.
30. Егоров В.А. Структурная организация паховых лимфатических узлов человека при первичной лимфедеме нижних конечностей: Дисс. . канд. мед. наук. Новосибирск, 1999. 140 с.
31. Жданов Д.А. Общая анатомия и физиология лимфатической системы. Л.: Медгиз, 1952. 336 с.
34. Иванник Б.П., Рябченко H.H., Дзиковская Л.А., Хорохорина В.А., Рябченко
38. Катинас Г.С., Полонский Ю.З. К методике анализа количественных показателей в цитологии. // Цитол. 1970. — Т. 12. — № 3. — С. 399-403.
46. Лебкова Н.П. Влияние раздельного и комбинированного применения 5-метокситриптамина и цистамина на миелограмму и дегенерацию клеток в кровотворных органах облученных мышей. // Радиобиол. — 1966. Т. 6. — № 1.-С. 105-108.
47. Левшин В.Ф. Закономерности распространения рака молочной железы. // Маммология. 1994. — № 4. — С. 15-22.
48. Лилли Р. Патогистологическая техника и практическая гистохимия. М.: Мир, 1969. 648 с.
54. Майбородин И.В, Домников A.B., Ковалевский К.П. Количество тучных клеток как индикатор ангиогенеза в аутотрансплактированных тканях. //
55. Морфология. 2003. — T. 124. — № 6. — С. 66-70.
59. Майбородина В.И. Лимфатический регион тонкой и толстой кишки крыс после полихимиотерапии. Дисс.канд. мед. наук. Новосибирск, 2003. 224 с.
63. Михеенко Т.В. Количественная и функциональная характеристика моно-нуклеарных фагоцитов при ревматоидном артрите: Автореф. дисс. . канд. мед. наук. Новосибирск, 1989. 20 с.
69. Павлюк Е.Г. Морфологические и клинические аспекты изменений структурной организации паховых лимфатических узлов при циркуляторных нарушениях нижних конечностей: Дисс. . докт. мед. наук. Новосибирск, 2005. 546 с.
70. Панченков Р.Т., Ярема И.В., Сильманович H.H. Лимфостимуляция. М.: Медицина, 1986. 240 с.
71. Петров Р.В., Хаитов P.M., Пинегин Б.П. и др. Методические рекомендации. // Иммунология. 1992. — № 6. — С. 51-62.
72. Пирс Э. Гистохимия теоретическая и прикладная. М.: Изд-во иностр. лит., 1964. 964 с.
73. Плохинский H.A. Биометрия. М.: Изд-во Московского ун-та, 1970. 368 с.
76. Поликар А. Физиология и патология лимфоидной системы. М. : Медицина, 1965. 210 с.
79. Прокофьев В. Ф. Лимфоузлы при артериальной ишемии. // Лимфатические и кровеносные пути. Новосибирск, 1976. — С. 143-144.
82. Сапин М.Р., Юрина H.A., Этинген Л.Е. Лимфатический узел. М.: Медицина, 1978. 272 с.
83. Сапин М.Р., Борзяк Э.И. Внеорганные пути транспорта лимфы. М.: Медицина, 1982. 264 с.
84. Саркисов Д.С., Перов Ю.Л. Микроскопическая техника: Руководство для врачей и лаборантов. М.: Медицина, 1996. 544 с.
85. Семиглазов В.Ф. Лечение рака молочной железы. СПб., 1993. 39 с.
86. Серов A.A. Функциональная активность лимфатической системы у онкологических больных. // Клин мед. 1978. — Т. 56. — № 2. — С. 125-127.
90. Сидоренко Ю.С., Неродо Г.А. Оптимизация методов лечения рака вульвы.
91. Ростов-на-Дону, 1997. 383 с.
93. Сокольников М.Е. Состояние лимфоидной ткани трахеобронхиальных лимфоузлов у крыс после инкорпорации в органах дыхания низкотранспортабельного 239Ри. //Радиац. биол. и радиоэкол. 1996. — Т. 36. — № 1. — С. 133-138.
96. Терещенко И.П., Кащулина А.П. Патофизиологические аспекты злокачественного роста. М.: Медицина, 1983, 256 с.
102. Христолюбова Н.Б., Шилов А.Г. Возможности применения стереологиче-ского анализа в изучении структурной организации клеток и тканей. // Применение стереологическнх методов в цитологии. Новосибирск, 1974. -С. 54-62.
108. Черенкова М.М. Структура подмышечных лимфатических узлов и лимфо-рея после неоадъювантного лечения при раке молочной железы: Дисс. . канд. мед. наук. Новосибирск, 2008. 185 с.
114. Шуркус В.Э., Шуркус Е.А., Роман Л.Д. Ультразвуковая оценка состояния лимфатических узлов у больных раком молочной железы. // Рак молочной железы: Актуальные вопросы диагностики и лечения. Архангельск, 1998.
124. Anderson R.E., Warner N.L. Ionizing radiation and the immune response. // Adv. Immunol. 1976. — Vol. 24. — P. 215-335.
128. Asai S., Tsukada K. Therapy of cervical lymph node tuberculosis. // Chiryo. -1963.-Vol. 45.-P. 2101-2104.
130. August D.A., Rea T., Sondak V.K. Age-related differences in breast cancer treatment. //Ann. Surg. Oncol. 1994. — Vol. 1. — № 1. — P. 45-52.
132. Basset L.W. Mammographic analysis of calcifications. //Radiol. Clin. North Am. 1992. — Vol. 30. — P. 93-105.
133. Bradley A.L., Sharp K.W. Breast disease. //Office Gynecol. 1995. — Vol. 79. -P. 1443.1445.
134. Bellin A. X-ray in the treatment of cervical adenopathy. // Sem. Hop. 1953. -Vol. 29. — № 36. — P. 1829-1830.
139. Browse N.L. The diagnosis and management of primary lymphedema. // J. Vase. Surg. 1986. — Vol. 3. -№ 1. — P. 181-184.
152. Congdon C.C. The destructive effect of radiation on lymphatic tissue. // Cancer Res. 1966. — Vol. 26. — № 6. — P. 1211-1220.
159. Engeset A. Local roentgen irradiation of lymph nodes. // Nord. Med. 1963. -Vol. 70. — P. 1127-1128.
164. Fabi M., Vita G. Functional behavior of lymph glands exposed to irradiation. // Arcisp. S, AnnaFerrara. 1962. — Vol. 15. — P. 61-71.
170. Ford C.E., Micklem H.S. The thymus and lymph-nodes in radiation chimaeras. //1.ncet. 1963. — Vol. 1. — P. 359-362.
180. Grewe M. Chronological ageing and photoageing of dendritic cells. // Clin. Exp. Dermatol. 2001. — Vol. 26. — № 7. — P. 608-612.
194. Hart L.E. Total lymphoid irradiation to treat rheumatoid arthritis? // CMAJ. -1986. Vol. 134. — № 3. — P. 218-219.
222. Klug H. On the cellular radiation reaction of lymphatic organs. // Radiobiol. Ra-diother. (Berl). 1963. — Vol. 11. — P. 685-698.
223. Kohler J. Radiotherapy in lymphadenitis colli tuberculosa. // Dtsch. Gesund-heitsw. 1955. — Vol. 10. — № 6. — P. 222-224.
237. Marcolongo R. Therapy of rheumatoid arthritis. // Clin. Ter. 1991. — Vol. 139. -№5-6.-P. 255-256.
238. Massoud G. El-D. Concentrated radiotherapy of tuberculous lymphadenitis. // J.
239. Egypt. Med. Assoc. 1957. — Vol. 40. — № 2. — P. 91-101.
242. Michel L., Arock M., Dubertret L. Studying the mast cell. Recent data. // Pathol. Biol. (Paris). 1992. — Vol. 40. — № 2. — P. 147-159.
248. Vol. 296. № 5574. — P. 1869-1873.
260. Nicoll P., Taylor A. Lymph formation and flow // Ann. Rev. Physiol. 1977. -Vol. 39. — P. 73-95.
266. Ottaviani G. Biological and clinical consideration of the lymphatic system. // Forum Medici. 1970. — Vol. 2. — P. 5-7.
271. Parbhooa S. Lymphoedema in young patients with breast cancer. // Breast. -2006. Vol. 15. -Suppl2. — P. S61-S64.
273. Partsch H. Investigations on the pathogenesis of venous leg ulcers. // Acta Chir. Scand. Suppl. 1988. — Vol. 544. — P. 25-29.
280. Pollard M., Matsuzawa T. Radiation-induced leukemia in germfree mice. // Proc. Soc. Exp. Biol. Med. 1964. — Vol. 116. — P. 967-971.
289. Sack H. Radiation management of the lymph drainage passages. // Sonderb. Strahlenther. Onkol. 1987. — Vol. 81. — P. 63-68.
293. J. Radiat. Oncol. Biol. Phys. 1995. — Vol. 33. — № 1. — P. 83-88.
297. Schroer H., Hauck G. Fluid and substance pathway through the extracellular space. // Biol. Anat. 1977. — Vol. 15. — P. 231-233.
302. Gakkai Zasshi. 1978. — Vol. 38. — № 10. — P. 936-939.
303. Shuttleworth C.A. Type VIII collagen. // Int. J. Biochem. Cell. Biol. 1997. -Vol. 29. — № 10. — P. 1145-1148.
311. Smith T. Fatty replacement of lymph nodes mimicking lymphoma relapse. // Cancer. 1986. — Vol. 58. — № 12. — P. 2686-2688.
312. Sondik E.J; Breast cancer trends. // Cancer. 1994. — Vol. 74. — № 3. — Suppl. — P. 995-999.
316. Sterns E., Doris P. Studies on indirect lymphography in the dog. // Canad. J. Surg. 1967. — Vol. 93. — N 2. — P. 208-217.
326. Ujiki G.T., O’Brien P.H., Putong P.B., Towne W.S. Effect of tumor infusion on irradiated lymph nodes. // Surg. Forum. 1968. — Vol. 19. — P. 77-78.
332. Weibel E.R. Stereological methods. London: Academic Press, 1979. 415 p.
338. Wolfe H., Rutt D., Kinmonth J. The role of nodal disease in primary lymphoe-dema. // The Br. J. Surg. 1979. — Vol. 66. — P. 369.




