Лимфоузлы брюшной полости

Содержание
- Лимфатические узлы желудочно-кишечного тракта (Японская классификация лимфатических узлов JSED)
- Описание
- Симптомы
- Диагностика
- Лечение
- Лекарства
- Народные средства
- Причины гиперплазии лимфатических узлов
- Диагностика гиперплазии лимфатических узлов
- Лечение гиперплазии лимфатических узлов
- Медицинский прогноз при гиперплазии лимфоузлов
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
При хроническом лимфолейкозе в патологический процесс вовлекаются многие органы и системы, наблюдается увеличение лимфатических узлов различных регионов, в том числе внутрибрюшных. Однако на первых порах увеличение печени, селезенки, лимфатических узлов может быть минимальным и недоступным физикальным методам исследования. Между тем важность выявления истинных размеров печени и селезенки, определения выраженности лимфаденопатии диктуется необходимостью уточнения прогноза болезни и выбора адекватной терапии . В клиническом течении хронического миелолейкоза выделяют 3 фазы: хроническую, прогрессирующую и фазу бластного криза. Первичная диагностика хронического миелолейкоза может совпадать с клинической картиной, присущей любой из них. Однако чрезвычайно важно верифицировать хронический миелолейкоз в хронической фазе, т.е. на начальных этапах становления болезни, когда лечение более эффективно. Характерным признаком хронического миелолейкоза является гепатоспленомегалия, хотя на начальных этапах болезни увеличение этих органов минимально, что весьма трудно, а иногда и невозможно обнаружить физикальными методами обследования. Выявление в лейкограмме небольшого лейкоцитоза, зачастую регистрируемого случайно, может быть расценено как признак бактериальной инфекции. В таких ситуациях весьма актуальным представляется определение размеров селезенки и печени при помощи ультразвукового метода. При прогрессировании хронического миелолейкоза бластные клетки выходят за пределы костного мозга и метастазируют не только в селезенку, печень, но и в лимфатические узлы, другие органы, что также можно выявить ультразвуковым методом .
Цель настоящего исследования — разработка дифференциально-диагностических ультразвуковых признаков поражения печени, селезенки и лимфатических узлов при хроническом миело- и лимфолейкозе.
Материалы и методы
Ультразвуковое исследование (УЗИ) проведено у 200 больных хроническим лимфолейкозом и 100 больных хроническим миелолейкозом. Больные хроническим лимфолейкозом разделены на 2 группы: 1 группу составили 60 пациентов с длительностью заболевания от 3 мес. до 5 лет, 2 — 140 больных с длительностью болезни 5-12 лет. Международная система классификации (11) выделяет следующие стадии хронического лимфолейкоза: А, В, С. В наших исследованиях больные в стадиях А и В объединены в 1 группу, так как по ультразвуковым характеристикам они практически не отличались, а больные в стадии С отнесены ко 2 группе.
Больные хроническим миелолейкозом в зависимости от фазы опухолевого процесса распределены на 3 группы. В 1 группу вошли 30 больных, находящихся в хронической фазе, длительностью заболевания 1-4 мес. (эти пациенты обследованы до начала цитостатической терапии); 2 группу составили 50 больных, у которых диагностирована прогрессирующая фаза. Длительность заболевания варьировала от 1,5 до 8 лет. В 3 группу вошли 20 больных в фазе бластного криза, длительность их заболевания колебалась от 1,5 до 8 лет. Всем больным производили эхографию печени, селезенки, оценивали их размеры и эхоструктуру, одновременно исследовали забрюшинное пространство с целью выявления увеличенных лимфатических узлов. При измерении размеров правой и левой доли печени определяли также угол наклона левой доли печени .
Результаты
При УЗИ у всех больных 1 группы хроническим лимфолейкозом выявлено увеличение правой доли печени и у 70% — левой. Нормальные размеры селезенки определялись только в 13% случаев. У 66,6% больных в брюшной полости обнаруживаются увеличенные лимфатические узлы. Однако угол наклона левой доли печени мало отличался от физиологического и составлял 45-50º. В то же время при прогрессировании лимфопролиферативного процесса наблюдалось утолщение левой доли и расширение ее угла наклона, который у больных 2 группы достигал 60-70º. При этом отмечалось и более отчетливое увеличение размера правой доли с закруглением ее краев. Анализ гепатограмм показал, что у больных 1 группы эхогенность органа снижалась, иногда обнаруживались участки, резко обедненные эхоструктурами, а звукопроводимость их возрастала (рис. 1). При прогрессировании болезни одновременно с ростом печени, заметно усиливалась ее эхогенность (рис. 2). В паренхиме печени выявлялось большое количество звуковых сигналов крупного и среднего размера, что объясняется разрастаниями в печени соединительной ткани и ее фиброзированием. Отмечалось повышение уровня сигналов от стенок сосудов и портальных трактов. Количество сосудов уменьшалось, особенно у пациентов, страдающих хроническим лимфолейкозом более 5-6 лет, вены плохо наполнялись кровью и нередко были смещены и разветвлялись под тупым углом.
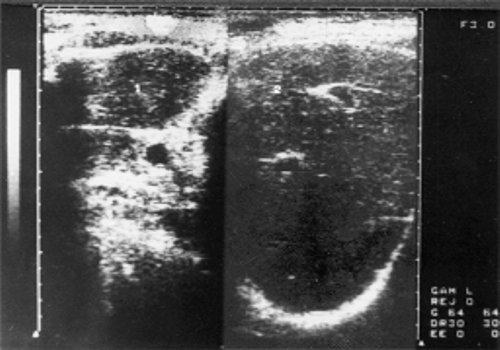
Рис. 1. Эхограмма печени больной хроническим лимфолейкозом (стадия А).
1 — левая доля печени; 2 — правая доля печени.
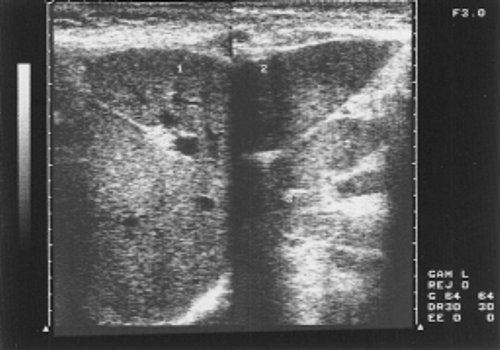
Селезенка определялась увеличенной, но у больных 1 группы — это умеренная спленомегалия. Эхоструктура характеризовалась однородностью, малым количеством звуковых сигналов, а звукопроводимость органа повышалась (рис. 3). У больных 2 группы контур селезенки лоцировался выпуклым, неровным, в паренхиме визуализировались соединительно-тканные включения, множество крупных эхосигналов (рис. 4). При исследовании вен портальной системы обнаруживалось их расширение, более заметное у больных с длительным течением опухолевого процесса. Весьма важным признаком является расширение нижней полой вены, которая нередко достигает 26 мм (норма до 15 мм), причем теряется способность вены реагировать на фазы вдоха и выдоха. Одновременно у больных этой группы значительно чаще обнаруживались увеличенные лимфатические узлы в брюшной полости (89%). Они образовывали крупные «пакеты» или конгломерты (рис. 5), сдавливали и смещали сосуды, желудок, кишечник, мочевой пузырь, что сопровождалось болями в животе, чувством тяжести и дискомфорта, учащением мочеиспускания. Между спаянными узлами выявлялись гиперэхогенные перегородки. У больных 1 группы лимфатические узлы представлялись небольших размеров и реже образовывали крупные «пакеты». Увеличенные лимфатические узлы при хроническом лимфолейкозе располагались у 30% больных вдоль аорты, у 25% — в области ворот селезенки, у 27,5% — по ходу подвздошных сосудов, у 10% — в области ворот почек, у 30% — в области ворот печени. Лимфатические узлы, обнаруженные в воротах печени, нередко сдавливали устье желчного пузыря и нарушали отток желчи, что способствовало образованию конкрементов (рис. 6). Такую картину чаще мы наблюдали у больных 2 группы, при этом конкременты обнаруживались в 30% случаев, против 10% у больных 1 группы. Одновременно отмечалось расширение холедоха и утолщение стенки желчного пузыря.
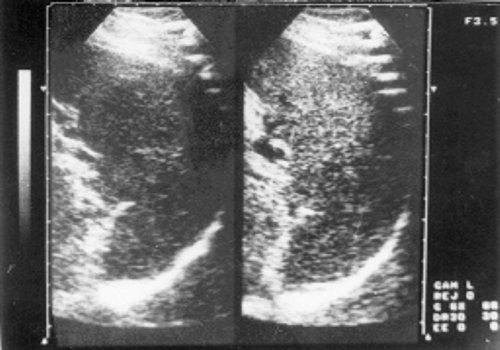
Рис. 3. Эхограмма селезенки больного хроническим лимфолейкозом (стадия А).
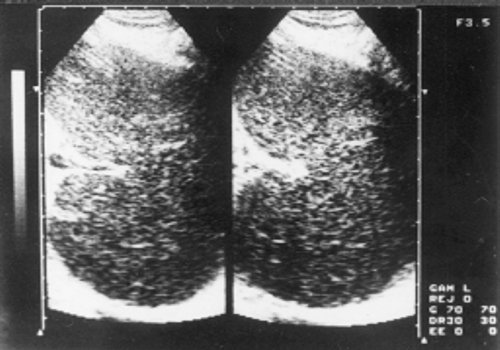
Рис. 4. Эхограмма селезенки больного хроническим лимфолейкозом (стадия С).
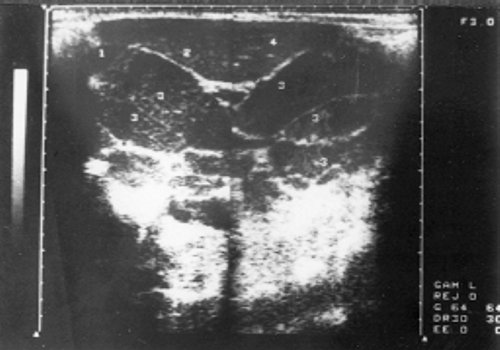
Рис. 5. Эхограмма лимфатических узлов у больного хроническим лимфолейкозом (стадия С).
1 — желчный пузырь; 2 — правая доля печени; 3 — лимфатические узлы; 4 — левая доля печени.
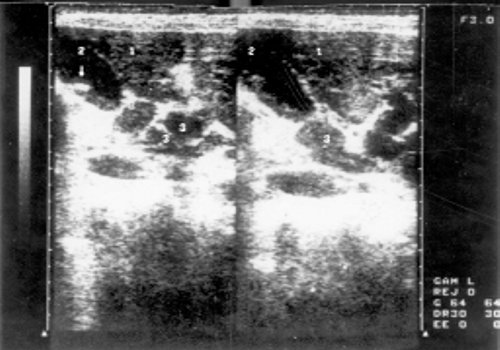
Рис. 6. Эхограмма лимфатических узлов у больного хроническим лимфолейкозом (стадия С).
1 — правая доля печени; 2 — желчный пузырь; 3 — лимфатические узлы; слева стрелкой показан мелкий конкремент.
При ультразвуковом исследовании брюшной полости у большинства больных 1 группы хроническим миелолейкозом определялось увеличение печени и селезенки, а у больных 2 и 3 групп гепатоспленомегалия регистрировалась во всех наблюдениях. При оценке сонограмм органов на первых порах трудно выявить какие-либо характерные признаки, отмечается лишь равномерное и умеренное повышение их эхогенности (рис. 7). Но при прогрессировании миелопролиферативного процесса акустическая плотность органов возрастала, снижалась их эластичность. В паренхиме обнаруживались крупные эхосигналы, особенно в области ворот печени. У больных 2 группы регистрировалось повышение эхогенности селезенки и печени (рис. 8), появление очагов фиброза, расширялись вены портальной системы. Чем значительнее были размеры печени и селезенки, тем больше выявлялось крупных эхосигналов и очагов фиброза. Селезенка у таких больных постепенно принимала круглую форму, орган представлялся на экране монитора твердым, контуры его отчетливы, внутренние эхосигналы высокого уровня (рис. 9). У больных 3 группы наряду с гепатомегалией, гепатограммы характеризовались чередованием зон различной отражательной способности (рис. 10). Обнаруживалась неоднородность эхоструктры селезенки, наблюдались признаки портальной гипертензии. Ниже представлена ультразвуковая семиотика различных фаз хронического миелолейкоза.
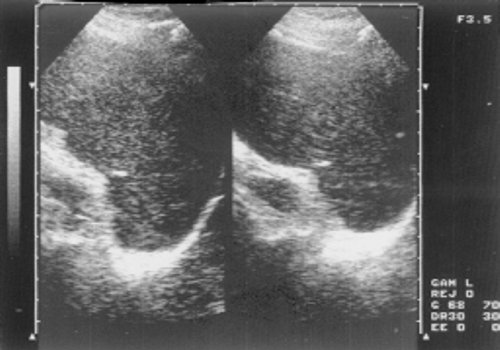
Рис. 7. Эхограмма селезенки больной хроническим миелолейкозом (хроническая фаза).
Рис. 8. Эхограмма печени больного хроническим миелолейкозом (прогрессирующая фаза).
1 — правая доля печени; 2 — левая доля печени; 3 — хвостатая доля.
Рис. 9. Эхограмма селезенки больной хроническим миелолейкозом (прогрессирующая фаза).
1 — расширенная селезеночная вена; 2 — селезенка.
Рис. 10. Эхограмма печени больного хроническим миелолейкозом (фаза бластного криза).
1 — правая доля печени, 2 — левая доля печени.
Хроническая фаза:
- увеличение размеров печени — в 85%, селезенки — в 95% случаев;
- равномерное и умеренное повышение эхогенности паренхимы органов;
- умеренное расширение вен портальной системы.
Прогрессирующая фаза:
- увеличение размеров печени, селезенки — в 100% случаев;
- усиление эхоструктуры органов, эхопозитивная исчерченность селезенки, уплотнение стенок внутрипеченочных сосудов, билиарных протоков, появление очагов фиброза;
- существенное расширение вен портальной системы.
Фаза бластного криза:
- гепатограммы характеризуются чередованием зон различной отражательной способности (печень выглядит «пестрой»);
- неоднородность селезенки, большое количество эхосигналов среднего и крупного калибра;
- ригидность внутриорганных сосудов, признаки портальной гипертензии.
Следует отметить, что иногда бластной криз дебютирует внекостно-мозговыми проявлениями, в виде поражения внутрибрюшных лимфатических узлов. При этом другие клинико-гематологические признаки (результаты анализов периферической крови, миелограммы, гистологического исследования) могут соответствовать либо хронической либо прогрессирующей фазе. Между тем выявление у больных хроническим миелолейкозом увеличенных лимфатических узлов свидетельствует о внекостно-мозговом варианте бластного криза и требует соответствующего лечения. В качестве иллюстрации приведем краткую выписку из истории болезни.
Больная Е., 40 лет, поступила в клинику с жалобами на слабость, похудение, тяжесть в левом подреберье, периодическое повышение температуры. После гематологического обследования больной поставлен диагноз прогрессирующей фазы хронического миелолейкоза. При УЗИ отмечалось увеличение размеров печени (правая доля 17,3 см, левая 6,1 см), наблюдалось усиление эхоструктуры и повышение акустической плотности паренхимы, регистрировалось множество крупных и средних эхосигналов. Селезенка больших размеров, внутренний контур выпуклый, передний край остроконечный, в паренхиме определялись сигналы высокого уровня. Как в печени, так и в селезенке визуализировались участки различной отражательной способности. Наряду с этим в области ворот селезенки был обнаружен «пакет» из увеличенных лимфатических узлов размером 5,7 см x 3,5 см. Таким образом, результаты эхографии предполагали выраженную лейкозную инфильтрацию печени и селезенки. Но наиболее важным представлялось обнаружение опухолевых инфильтратов в виде поражения внутрибрюшных лимфатических узлов, что, на наш взгляд, было признаком трансформации хронического миелолейкоза в фазу бластного криза. Предпринята попытка лечения больной по программе прогрессирующей фазы, которая, однако, оказалась безрезультатной. Поэтому больной было проведено 2 курса лечения по программе терапии бластного криза. В результате восстановились показатели крови и улушилось состояние костно-мозгового кроветворения. При эхографии обнаружено уменьшение размеров печени (правая доля 15 см, левая 5,7 см) и на 10 см — селезенки. «Пакет» из увеличенных лимфатических узлов в воротах селезенки не выявлялся.
Обсуждение
Таким образом, изложенные данные показывают, что ультразвуковое исследование — необходимый метод обследования больных хроническим миелолейкозом и хроническим лимфолейкозом, особенно на начальных стадиях болезни. Использование УЗИ позволяет выявить не только увеличение размеров печени и селезенки, но и оценить сонограммы этих органов, которые имеют существенные различия в зависимости от тяжести, длительности и фазы лейкозного процесса. У больных хроническим лимфолейкозом длительностью заболевания более 5 лет наблюдается заметное увеличение размеров печени, угла наклона левой доли печени, закругление ее краев, уменьшается количество внутриорганных сосудов, которые плохо наполняются кровью, смещаются и имеют непостоянный калибр. Отличительной особенностью таких больных является потеря способности нижней полой вены изменять свой диаметр при дыхании. Существенной перестройке подвергается эхоструктура селезенки. Если в начальной стадии лейкозного процесса наблюдается ослабление эхогенности селезенки, то в дальнейшем параллельно нарастанию тяжести состояния больных и стадии заболевания эхогенность органа увеличивается. Гепатоспленомегалия и нарушение эхоструктуры органов обусловлены инфильтрацией печени и селезенки лейкозными клетками лимфоидного ряда, что отображается на сканограммах снижением эхогенности. С нарастанием инфильтрации, формированием соединительной ткани и фиброзированием паренхимы в результате как основного заболевания, так и действия проводимой химиотерапии наблюдаются повышение эхогенности и неоднородность органов.
У больных хроническим миелолейкозом в хронической фазе в отличие от больных хроническим лимфолейкозом в стадии А отмечается повышение эхогенности печени и селезенки. С прогрессированием миелопролиферативного процесса происходят фибротизация паренхимы этих органов, значительное повышение эхогенности, расширение просвета портальных вен и нарушение их функциональных свойств. У больных в фазе бластного криза существенно нарушалась эхоструктура печени и селезенки, которые на экране монитора зачастую выглядели «пестрыми». Появление опухолевых инфильтратов в брюшной полости — важный признак внекостно-мозгового бластного криза хронического миелолейкоза.
Подводя итоги изложенного материала по ультразвуковому исследованию брюшной полости у больных хроническими лимфолейкозом и миелолейкозом, следует отметить, что существуют четкие дифференциально-диагностические признаки, свойственные этим заболеваниям (таблица). Итак, проведенные нами исследования позволяют рекомендовать эхографию брюшной полости в качестве дополнительного метода диагностики хронических миелолейкоза и лимфолейкоза. Метод высокоинформативен, доступен и значительно расширяет диагностические возможности врачей-гематологов.
Таблица. Основные дифференциально-диагностические критерии хронического миело- и лимфолейкоза по данным ультразвукового исследования.
| Критерий | Норма | Хроническая фаза хронического миелолейкоза |
Прогрессирующая фаза хронического миелолейкоза |
Хронический лимфолейкоз А и В стадии |
Хронический лимфолейкоз С стадия |
|---|---|---|---|---|---|
| Эхоструктура печени | Мелко- зернистая, гомогенная | Мелко- зернистая, гомогенная, эхогенность повышена | Средне- крупно- зернистая, эхогенность высокая | Мелко- зернистая, гомогенная, эхогенность снижена | Средне- зернистая, эхогенность высокая |
| Эластичность | Эластичная | Эластичная | Значительно снижена | Эластичная | Снижена |
| Толщина стенки желчного пузыря, мм | 2-3 | 3-4 | 5-8 | 5-6 | 6-9 |
| D холедоха, мм | 4-6 | 4-6 | 4-6 | 4-6 | 7-8 |
| Эхоструктура селезенки | Мелко- зернистая, гомогенная | Мелко- зернистая, эхогенность умеренно повышена | Крупно- зернистая, эхогенность высокая | Мелко- зернистая, эхогенность снижена | Средне- зернистая, эхогенность повышена |
| Край селезенки | Ровный, четкий | Двояко- выпуклый | Передний край остроконечный | Двояко- выпуклый | Передний край закруглен |
Литература
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Лимфатические узлы желудочно-кишечного тракта (Японская классификация лимфатических узлов JSED)
Олег Круглов
Чтобы вернуться на исходную страницу или поделиться ей, Вы можете отсканировать QR-код или использовать ссылку.
Версия для печати и мобильных устройств.
Лицензия: CC BY-NC 4.0
Только для медицинских работников.
В настоящее время большей популярностью пользуется классификация регионарных и отдаленных групп лимфоузлов Японского общества по изучению заболеваний пищевода (JSED, 1978-2004). Эта классификация едина для опухолей пищеварительного тракта. 9-я редакция (2004 год) выделяет следующие группы лимфатических узлов: абдоминальные лимфоузлы, поверхностные шейные лимфоузлы, глубокие шейные лимфоузлы, грудные и средостенные лимфоузлы.
Абдоминальные лимфоузлы
- 1 — правые паракардиальные
- 2 — левые паракардиальные
- 3 — вдоль малой кривизны
- 4 — вдоль большой кривизны
- 5 — супрапилорические
- 6 — инфрапилорические
- 7 — левой желудочной артерии
- 8 — общей печеночной артерии
- 9 — чревного ствола
- 10 — ворот селезенки
- 11 — селезеночной артерии
- 12 — гепатодуоденальной связки
- 13 — ретропанкреатические (позади головки поджелудочной железы)
- 14 — по ходу верхних брыжеечных сосудов
- 15 — по ходу средних толстокишечных сосудов
- 16 — по ходу брюшной аорты
- 17 — по передней поверхности головки поджелудочной железы
- 18 — по нижнему краю поджелудочной железы
- 19 — поддиафрагмальные
- 20 — пищеводного отверстия диафрагмы
Поверхностные шейные лимфоузлы
- 100-spf — поверхностные лимфоузлы шеи
- 100-sm — подчелюстные лимфоузлы
- 100-tf — лимфоузлы шейного отдела трахеи
- 100-ас — лимфоузлы добавочного нерва
Глубокие шейные лимфоузлы
- 101 — шейные параэзофагеальные
- 101-uр — верхние — выше бифуркации сонной артерии
- 101-mid — средние — от перстневидного хряща до бифуркации сонной артерии
Грудные и средостенные лимфоузлы
- 102 — верхние парафарингеальные
- 103 — надключичные
- 104 — верхние параэзофагеальные
- 106 — грудные паратрахеальные лимфоузлы
- 106-rес L — левого возвратного нерва
- 106-rес R — правого возвратного нерва
- 106-рrе — претрахеальные
- 106-tb L — левые трахеобронхиальные
- 106-tb R — правые трахеобронхиальные
- 107 — бифуркационные
- 108 — средние параэзофагеальные
- 109 — ворот легкого
- 110 — нижние параэзофагеальные
- 111 — наддиафрагмальные
- 112 — лимфоузлы заднего средостения
- 112-ао — по ходу нисходящей аорты и грудного протока
- 112-pul — легочной связки
- 113 — артериальной (боталовой) связки
- 114 — переднего средостения
Описание
Мезаденит- воспалительное заболевание лимфатических узлов брыжейки тонкого кишечника.
В брюшной полости находится самый длинный отдел кишечника- тонкий кишечник. Всю его поверхность покрывает специальная оболочка, которая с одной стороны собирается в складку и крепится к задней стенки кишечника. В этой складке находится много сосудов и лимфатических узлов, которые способствуют нормальному функционированию кишечника.
Всего в брюшной полости больше пятисот лимфатических узлов. Они нужны для того, чтобы не допустить прохождение любых вредных бактерий через стенку кишечника и, тем самым, предотвратить попадание бактерий в кровоток. Если инфекции поражают сами лимфоузлы, то начинается воспаление, которое называется мезаденитом. Во время воспаления нарушается непосредственная функция лимфатических узлов, прекращается фильтрация вредоносных бактерий, поэтому они беспрепятственно проникают в кишечник.
Заболевание развивается при попадании инфекции в лимфатические узлы брыжейки, где происходит размножение микроорганизмов. В ответ на это возникает воспаление лимфоузлов. Причиной могут быть как бактерии (кишечная палочка, стафилококки, стрептококки, сальмонелла, микобактерия туберкулеза), так и вирусы (энтеровирус, аденовирус, вирус Эпштейна-Барр, цитомегаловирус).
В зависимости от течения заболевания различают острый и хронический мезаденит. Острая форма характеризуется внезапным развитием и яркой симптоматикой. Хроническое течение сопровождается менее выраженной клинической картиной в течение длительного времени.
Мезаденит чаще возникает у детей, чем у взрослых. Это объясняется тем, что детский организм не способен в полной мере справляться с атаками инфекций. Заболевание чаще выявляется в осенне-зимний период, когда увеличивается количество больных ОРВИ.
Симптомы
Фото: womanjour.ru
Заболевание начинается с появления болей в животе. При острой форме возникают продолжительные схваткообразные боли в околопупочной области или в верхней части живота. Достаточно быстро характер боли меняется, становится тупой, умеренной интенсивности. Боль может усиливаться при резких поворотах тела, поднятии тяжести, кашле. Может появиться тошнота, рвота (чаще однократная), жидкий стул или запор. Организм отвечает на воспалительный процесс симптомами интоксикации: незначительным повышением температуры, увеличением числа сердечных сокращений (тахикардией) и общей слабостью.
При нагноении лимфатических узлов формируется гнойный мезаденит. Общее состояние ухудшается, нарастают симптомы интоксикации. Хроническое течение заболевания протекает с менее выраженной симптоматикой. Боли слабо выражены, без четкой локализации, возникают приступообразно и быстро затихают. Чаще провоцируются чрезмерными физическими нагрузками.
Осложнения
При длительном течение гнойного мезаденита может произойти расплавление и прорыв гнойника в брюшную полость, что приведет к развитию перитонита.
Также длительно протекающее заболевание опасно формированием спаечной болезни органов брюшной полости. Наличие спаек приводит к хроническим болям в животе, угрожает развитием кишечной непроходимости.
Диагностика
Фото: ru-babyhealth.ru
Наличие болей в животе характерно для многих заболеваний, поэтому постановка диагноза вызывает некоторые трудности и требует проведение диагностических манипуляций в полном объеме.
Диагностика начинается с кабинета врача-хирурга. После беседы с пациентом и выявления у него соответствующих симптомов врач приступает к пальпации (ощупыванию) живота. При пальпаторном исследовании живота могут определяться плотные бугристые образования различной локализации. Также выявляются положительные симптомы Клейна (миграция боли справа налево при повороте пациента со спины на левый бок) и Мак-Фаддена (болезненные ощущения по наружному краю прямой мышцы живота).
Для подтверждения наличия инфекционного процесса в организме берется общий анализ крови.
Для точного подтверждения заболевания используются инструментальные методы исследования. К ним относятся:
— УЗИ брюшной полости (позволяет увидеть увеличение лимфатических узлов. В ходе УЗИ также осматриваются органы брюшной полости (желчный пузырь, поджелудочная железа, селезенка и т.д.) для исключения заболеваний со схожими симптомами);
— МРТ брюшной полости (является наиболее информативным и современным методом диагностики. Позволяет не только подтвердить наличие заболевания, но и определить точное местоположение, размеры и количество пораженных лимфатических узлов);
— диагностическая лапароскопия- малоинвазивная хирургическая операция, которая позволяет с помощью специального инструмента (лапароскопа) увидеть своими глазами состояние органов брюшной полости. Применяется в случае, когда предыдущие методы исследования не дали достаточной информации. Позволяет определить наличие пораженных лимфатических узлов, их размеры, количество и локализацию, а также оценить состояние органов брюшной полости для исключения других заболеваний.
Мезаденит следует отличать от острого аппендицита, панкреатита, холецистита, обострения язвенной болезни желудка. При болях внизу живота не стоит забывать о возможности наличия такой гинекологической патологии, как аднексит и апоплексия яичника.
Лечение
Фото: ru-babyhealth.ru
Лечение мезаденита начинается с соблюдения режима. В острый период заболевания назначается строго постельный режим, при хроническом течение — режим общий, но с ограничением физических нагрузок.
Большое внимание уделяется питанию. Необходимо отказаться от жирных, жареных, копченных, сильно соленых блюд, мучных изделий, кофе, крепкого чая, алкоголя. Предпочтение следует отдать нежирным сортам мяса и рыбы, кашам, овощным супам, компотам из сухофруктов, морсам. Пища принимается небольшими порциями 4-5 раз в день. Также рекомендуется обильное питье для выведения токсинов из организма и отказ от курения.
Для непосредственного воздействия на источник инфекции назначаются антибактериальные препараты (антибиотики). Выбор препарата зависит от вида возбудителя.
Для устранения болевого и интоксикационного синдромов назначаются спазмолитики, противовоспалительные и обезболивающие препараты. При интенсивных болях, которые не проходят под действием обезболивающих средств, проводят паранефральную блокаду (введение анестетика в околопочечное пространство). Выполняется редко, так как требуются необходимые навыки и присутствует риск развития осложнений.
При гнойном мезадените показано исключительно хирургическое лечение. Проводят вскрытие и дренирование абсцесса с последующей ревизией брюшной полости.
В качестве вспомогательной терапии назначается физиотерапевтическое лечение: УВЧ-терапия, магнитотерапия.
Лекарства
Фото: prostatit.guru
Антибактериальные препараты являются обязательным компонентом лечения мезаденита, так как направлены на устранение причины заболевания. Назначаются антибиотики широкого спектра действия (цефалоспорины 3 поколения (цефотаксим, цефтриаксон, цефиксим), фторхинолоны 2 поколения (ципрофлоксацин, офлоксацин)).
Из группы спазмолитиков предпочтение отдается таким препаратам, как дротаверин, папаверин. Их действие направлено на снятие спазма и, как следствие, устранение боли. Из обезболивающих препаратов используют анальгин и кеторолак (при более интенсивных болях).
Следует помнить, что подбором лекарственных средств занимается врач. Прием препаратов без рекомендаций врача строго запрещается, так как каждый препарат подбирается индивидуально с учетом особенностей течения заболевания и наличия сопутствующей патологии.
Народные средства
Фото: wallpaperscraft.com
С таким заболеванием не стоит надеяться на то, что с ним получится справиться в домашних условиях. Требуется квалифицированная помощь врача и незамедлительное назначение необходимого лечения. Однако можно помочь своему организму в борьбе с заболеванием. Следует начать с соблюдения режима. В период обострения он строго постельный, при хроническом течение нужно воздержаться от интенсивных физических нагрузок, поднятия тяжести. Также необходимо перейти на щадящий режим в питании. Питание должно быть дробным, не менее 4х раз в день. Блюда следует готовить в измельченном или пюреобразном виде. В период обострения особое внимание уделяется обильному питью. Это необходимо для выведения токсинов из организма, как следствие, уменьшаются симптомы интоксикации.
Хорошую помощь окажут настои и отвары трав. Наибольшим эффектом при данном заболевании обладает отвар из корня ежевики. Полезные свойства ежевики известны еще с древних времен. Она имеет жаропонижающий, общеукрепляющий, противовоспалительный и бактерицидный эффекты, что значительно помогает в лечении мезаденита.
Как известно, отвары и настои с ромашкой и календулой обладают обезболивающим и противовоспалительным эффектами, что поможет в снижении болевого синдрома и окажет благоприятное воздействие на течение заболевания.
Отвар тмина поможет в нормализации функции кишечника. Используется как отвар, так и настой семян тмина. У детей до 7 лет и в острой стадии заболевания у взрослых предпочтение отдается отвару, в остальных случаях можно использовать настой семян.
Следует помнить, что перечисленные варианты народных средств помогают лишь в облегчении симптомов, но для полного выздоровления следует обратиться к врачу и строго соблюдать его рекомендации.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Еще одна большая проблема современной клинической медицины – это гиперплазия лимфоузлов. Что представляет собой данное патологическое состояние? В этой статье мы постарались разобраться.
Гиперплазия лимфоузлов – это патологическое увеличение объема лимфоидной ткани, для которого характерно бесконтрольное размножение клеток. Именно такое чрезмерное деление клеток, как правило, приводит к образованию опухолей. Впрочем, гиперплазия лимфатических узлов – это не первичная патология, а лишь симптом, который сигнализирует о том, что в организме проходит воспалительный процесс и произошло бактериальное или вирусное заражение.
Причины гиперплазии лимфатических узлов
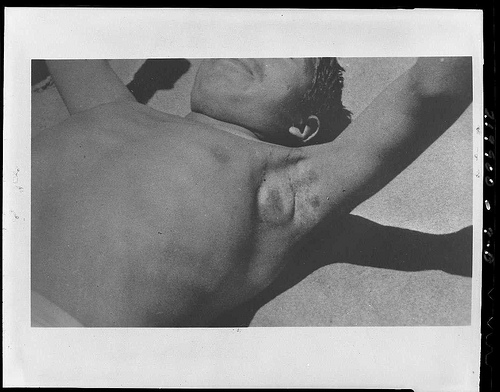
medicalmuseum Flickr
Стоит оговориться, что лимфатические узлы есть не только в лимфатической системе, но и в костном мозге, ЖКТ, слизистых органах дыхания, органах мочеполовой системы и т.д. В случае, если те или иные органы поражены инфекционным агентом, а также когда имеет место воспалительный процесс, происходит разрастание лимфоидной ткани, так как вирусы и бактерии провоцируют выработку защитных антител и увеличение количества лимфоцитов.
В данном случае, мы будем говорить не о таких состояниях, а о гиперплазии регионарных лимфатических узлов. Причин такой гиперплазии может быть множество:
- наличие антигенов;
- бактериальная атака;
- вирусные поражения;
- новообразования различного генеза и т.д.
В случае если организм поражен бактериями или вирусами, именно в лимфоузлах скапливаются продукты жизнедеятельности этих микроорганизмов, что, собственно и вызывает увеличение лимфатических узлов. Стоит заметить, что локализация гиперплазии может рассказать о многом, ведь регионарные лимфоузлы располагаются рядом с теми или иными органами или их системами и могут указать врачам, где именно нужно искать патологические изменения.
Таким образом, можно резюмировать, что гиперплазия лимфоузлов может иметь следующее происхождение:
- реактивное;
- инфекционное;
- злокачественное.
Если гиперплазия имеет инфекционную этиологию, то она является следствием поражения организма следующими инфекционными агентами:
- краснуха;
- вирусный гепатит;
- ВИЧ-инфекция;
- мононуклеоз;
- хламидиоз;
- сифилис;
- ветряная оспа;
- туберкулез;
- цитомегалия;
- лимфаденит, вызванный стафилококками и стрептококками.
И это далеко не полный перечень патологических состояний, которые могут стать причиной гиперплазии лимфоузлов.
Злокачественная гиперплазия лимфоузлов может быть первичной или вторичной. Первичной формой патологии являются лимфомы. Среди других причин гиперплазии – онкопатологии различных органов и систем. В этом случае в патологический процесс могут быть вовлечены те или иные лимфатические узлы по всему телу пациента. По локализации патологического процесса можно сделать предположения о характере злокачественных изменений:
- надключичные лимфоузлы, как правило, бывают увеличены при онкопатологиях лёгких, плевры, кишечника, желудка или пищевода;
- подключичные лимфоузлы бывают увеличены при опухолях кровеносной системы, лёгких, средостения, плевры, лимфоме и метастазировании других раковых патологий;
- шейные лимфоузлы чаще бывают увеличены из-за локальных воспалительных процессов и реже при онкологических заболеваниях челюстно-лицевой области, а также при меланоме, которая локализуется в области шеи или головы;
- гиперплазия подмышечных лимфоузлов сигнализирует об онкопатологиях легких, молочных желез, метастазировании или лимфоме;
- паховые лимфоузлы и лимфоузлы брюшной полости могут быть увеличены при онкологических заболеваниях органов малого таза, почек, надпочечников, мочевого пузыря, матки, яичников, простаты, кишечника, а также при лейкозе и т.д.
Реактивная гиперплазия лимфатических узлов, как правило, является следствием различных аутоиммунных заболеваний, таких как ревматоидные артриты, системная красная волчанка, грануломатоз и другие. Кроме того, патологическое состояние может стать следствием болезней накопления, таких как эозинофильная гранулема. Наблюдается реактивная гиперплазия лимфатических узлов при лучевой терапии, химиотерапии, лечении сывороточными препаратами, которые имеют животное происхождение. Реактивная гиперплазия, как правило, вовлекает в патологический процесс шейные лимфоузлы, а также лимфоузлы нижней челюсти.
Впрочем, увеличение лимфоузлов в той или иной области может быть свидетельством функциональных нарушений органов или их систем, а потому пациенту непременно показано полное обследование и дифференциальная диагностика.
Диагностика гиперплазии лимфатических узлов
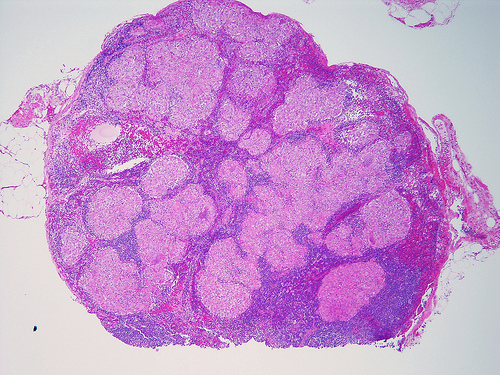
Pulmonary Pathology Flickr
Диагностика такой патологии как гиперплазия лимфатических узлов требует дифференциального подхода и учета многих факторов. По этой причине для постановки уточненного диагноза пациентам необходимо полное обследование и консультация квалифицированных специалистов. Если у вас увеличены какие-либо лимфатические узлы, то вам необходимо первым делом обратиться к врачу-инфекционисту.
После визуального осмотра, пальпации лимфатических узлов и сбора анамнеза пациенту выдают направления на различные диагностические процедуры и клинические лабораторные исследования. Так для правильной диагностики необходимо всестороннее обследование, в которое входит:
- общий анализ крови;
- биохимия;
- серологические исследования на ВИЧ и гепатит;
- общий анализ мочи;
- иммунограмма;
- исследование на опухолевые маркеры;
- анализ на токсоплазмоз;
- проба Манту на туберкулез;
- мазки из зева и влагалища у женщин;
- лимфосцинтиграфия;
- пробы на саркоидоз;
- рентгенологические исследования легких;
- УЗИ лимфатической системы;
- биопсия лимфоузла с последующим лабораторным исследованием полученного биоптата и т.д.
Это не полный перечень исследований и дополнительные методы диагностики могут быть применены в определенных клинических случаях, если врач считает их необходимыми. Самый информативный метод диагностики, по мнению многих специалистов – это именно пункция лимфатического узла. Этот метод позволяет поставить точный диагноз в половине из всех клинических случаев.
Лечение гиперплазии лимфатических узлов
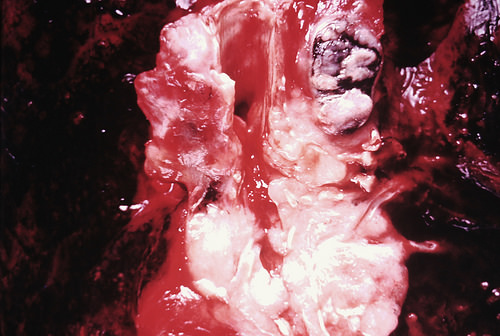
Pulmonary Pathology Flickr
В лечении гиперплазии лимфатических узлов нет единой терапевтической схемы, что объясняется тем, что данное состояние является не причиной, а следствием тех или иных патологических состояний. Поэтомы лечить следует, прежде всего, не саму гиперплазию лимфоузлов, а причину, по которой эта гиперплазия возникла.
Если гиперплазия имеет вирусную или бактериальную этиологию, то лечение должно быть направлено на то, чтобы помочь организму пациента справиться с инфекцией. Для этого проводят пробы на чувствительность к антибиотикам и назначают адекватную антибактериальную терапию. Когда обострение заболевания останется позади, эффективными могут показать себя некоторые методы физиотерапии, такие как УВЧ. Пациенту рекомендуется, кроме прочего, принимать поливитаминные комплексы, в особенности, богатые витаминами группы В. При специфических инфекциях, таких как ВИЧ или туберкулез, назначаются соответствующие специфические препараты в индивидуальном порядке с учетом результатов лабораторных исследований и других факторов.
Если диагностированы аутоиммунные заболевания или злокачественные перерождения клеток, то антибиотики здесь не помогут. В этом случае нужна специфическая терапия, которая подбирается индивидуально для каждого пациента.
Медицинский прогноз при гиперплазии лимфоузлов
Медицинский прогноз также зависит от того, по каким именно причинам возникла гиперплазия. При неспецифической инфекционной этиологии – прогноз благоприятный и терапия не представляет сложности.
При некоторых аутоиммунных заболеваниях прогноз оценивается как условно неблагоприятный. Прогноз при злокачественных опухолях различных органов зависит от стадии развития патологического процесса. При первых стадиях заболевания – прогноз условно благоприятный.
Самолечение при увеличении лимфоузлов абсолютно недопустимо и лимфоузлы ни в коем случае нельзя согревать или предпринимать другие манипуляции, которые популярны в народной медицине. При любых изменениях настоятельно рекомендуем обратиться к врачу для того, чтобы установить причину гиперплазии лимфоузлов той или иной локализации.
Попав в организм, коварная инфекция может вести себя спокойно, и человек не чувствует никаких признаков болезни. Но в межсезонье ослабевают защитные силы организма, и тут бактерия переходит в наступление.
Ферменты и токсины, которые выделяют эти микроорганизмы, вызывают воспаление слизистой оболочки желудка. В результате возникает гастрит. Если появились боли в животе, изжога, отрыжка, нужна срочная консультация специалиста. Методов обнаружения хеликобактера сегодня много.
Например, актуален серологический анализ крови, который выявляет антитела к хеликобактеру. Возможно, понадобится другой, более чувствительный метод анализа крови – ПЦР. Он позволяет обнаружить как опасные штаммы бактерии, так и безобидные ее варианты.
Возможно, врач также порекомендует пройти специальные дыхательные тесты, гастроскопию и другие анализы. Ну а если все чисто? Боли в животе и прочие симптомы далеко не всегда означают, что это именно гастрит. Однако всегда важно найти причину. И главное – вовремя. Иначе гастрит может перейти в хроническую форму.
Коварный дуэт
Спровоцировать хроническое течение болезни может и вирус Эпштейна-Барр из семейства герпесвирусов. Проникнув в организм, герпесная инфекция никогда уже его не покидает. При сбое иммунитета вирус Эпштейна-Барр активизируется, наносит дополнительный удар по иммунной системе, поражает клетки слизистых оболочек желудка. В результате развивается аутоиммунный гастрит.
Врачи называют его молчащим, так как классические симптомы болезни наблюдаются редко. Пациент жалуется на неприятные ощущения в животе, у него держится температура 37 градусов, иногда увеличиваются лимфоузлы. Самый неприятный вариант болезни – когда к вирусу присоединяется хеликобактер. Этот дуэт действует очень агрессивно, поэтому у пациента может начаться язвенный процесс, причем даже в очень раннем возрасте.
Язва иногда проявляется приступом, а иногда, при скрытом течении заболевания, может зарубцеваться самостоятельно, оставив на слизистой рубец. Для выявления герпесной инфекции медики проводят сложные исследования, выявляющие ее вид и степень активности.
Химическая атака
Тревожным сигналом для врача является нарушение моторной функции желудочно-кишечного тракта. Специалисты называют такой гастрит химическим. Содержимое двенадцатиперстной кишки с желчными кислотами забрасывается в желудок, происходит кислотный ожог его слизистой, и начинается воспалительный процесс.
Какие причины ломают правильный порядок пищеварения? Они могут быть самыми разными – врожденные аномалии (плохо работает клапан между двенадцатиперстной кишкой и желудком), заболевания ЖКТ, синдром вегетативной дисфункции и другие. Иногда виновато и неправильное питание, особенно если в меню слишком много продуктов, активизирующих выработку кислоты.
Для контроля процесса доктор может назначить суточный мониторинг кислотности. Пациенту через нос вводится тончайший зонд, который не мешает есть и пить, а специальный прибор записывает показания.
Схема лечения
Гастриты лечат по-разному, в зависимости от возбудителя болезни, степени поражения слизистой, осложнений, возраста пациента. Что в самых общих чертах следует знать? При хеликобактерной инфекции специалисты нередко используют антибиотики. Чтобы они эффективнее работали в кислой среде, добавляют препараты, снижающие кислотообразование, то есть антациды.
Назначаются и лекарства, создающие тонкую защитную пленку на поврежденном участке слизистой. Поскольку антибиотики наносят урон микрофлоре, после окончания курса обязательно нужно принимать пробиотики, содержащие лактобактерии, а также препараты-пребиотики, которые помогают быстрее восстановить баланс микрофлоры.
При аутоиммунном хроническом гастрите, вызванном вирусом Эпштейна-Барр, в схему лечения включаются противовирусные препараты. При химическом гастрите используют средства, стимулирующие моторику желудочно-кишечного тракта, ускоряющие удаление пищи из желудка. Актуальны антациды – препараты, защищающие слизистую. В любом случае индивидуальную схему лечения подбирает только врач.
Вкус здоровья
В периоды обострения болезни необходимы жесткие ограничения в еде. После окончания лечения, когда состояние пациента нормализуется, строгая диета, в принципе, отменяется.
Но есть три неизменных запрета – жирное, жареное и острое. Это значит следующее: когда варите суп, на поверхности не должно быть наваристой пленки. Возьмите за правило сливать первый бульон, так уйдут вредные вещества. Не добавляйте в суп бланшированные в масле овощи. Мясо и рыбу запекайте или отваривайте. Яйца лучше есть всмятку.
Самое главное – принципы здорового питания должны стать нормой для всей семьи, а не только для того, кто соблюдает особую диету. Есть, конечно, и нюансы. Например, при гастрите с низкой кислотностью необходимо стимулировать выработку желудочного сока, при повышенной – наоборот. Подробные рекомендации, касающиеся правильного питания, даст вам гастроэнтеролог.
Каша против чипсов
Уже несколько лет ученые разных стран работают над созданием вакцины против хеликобактера – самой частой причины гастрита. Но пока вопрос остается открытым. Существуют ли реальные способы защититься от болезни?
В первую очередь укрепляйте иммунитет и избегайте стрессовых ситуаций, советуют врачи. Не менее важны правильные гигиенические и пищевые привычки, а также режим дня. Возьмите за правило завтрак начинать с каши. Пусть это будет хотя бы несколько ложек, и только потом – бутерброд.
Старайтесь соблюдать ритм питания: еда в одно время, чтобы желудок настраивался на правильную работу. Не допускайте длинных перерывов между приемами пищи, есть рекомендуется четыре раза в день. Отучитесь кусочничать, сидеть у компьютера с чипсами, орешками, сухариками.