Коксартроз тазобедренного сустава 2 степени лечение
Содержание
- Артроз тазобедренного сустава или коксартроз – симптомы, диагностика, лечение
- Симптомы коксартроза и его диагностика
- Почему развивается заболевание?
- Как распознать патологию тазобедренного сустава?
- Современные методы и направления лечения коксартроза тазобедренного сустава
- Начало лечения заключается в модификации факторов риска. Для этого врач рекомендует следующие мероприятия:
- Оперативное вмешательство при коксартрозе
Артроз тазобедренного сустава или коксартроз – симптомы, диагностика, лечение
Коксартроз – это хроническое заболевание, проявляющееся поражением тазобедренного сустава, начиная с суставного хряща и заканчивая его связочным аппаратом. Эта патология, раз возникнув, уже не исчезает, постепенно прогрессируя и приводя к стойкой инвалидизации пациента. Во всем мире принята классификация любой формы артроза, основанная на результатах рентгенологического исследования соответствующего сустава. Создали ее в 1957 году Келлгрен и Лоуренс, а в 1987 году она была адаптирована под улучшившиеся возможности рентгенодиагностики. Согласно ей существует 5 степеней коксартроза:
- 0 степень — полное отсутствие каких-либо изменений на рентгенограмме;
- 1 степень — костные разрастания (остеофиты) по краю сустава, которые невозможно интерпретировать, как артроз;
- 2 степень – остеофиты выражены, размер суставной щели не изменен;
- 3 степень – выраженные остеофиты, размер суставной щели умеренно уменьшен;
- 4 степень – выраженные остеофиты, суставная щель резко сужена, отмечаются склеротические изменения под суставным хрящом (уплотнение кости).
Симптомы коксартроза и его диагностика
Основным симптомом любой формы артроза является боль в пораженном суставе. Болевые ощущения появляются:
- при механической нагрузке на сустав, усиливаются к вечеру и стихают при физическом покое и во время сна;
- при первых шагах пациента, быстро стихают, а потом постепенно нарастают в течение дня при продолжительных нагрузках на сустав.
Кроме того, для данной патологии характерна «блокадная» боль, обусловленная попаданием между суставных поверхностей кусочка омертвевшего хряща («суставная мышь»). Боль резкая, исчезающая при смещении «мыши». Возможна блокировка движения в суставе. В случаях далеко зашедшего коксартроза появляется крепитация (хруст) в суставе, его деформация из-за костных разрастаний и уплотнений, ограничение подвижности сустава, хромота, атрофия мышц бедра, нарушения осанки, изменение походки, вплоть до появления «утиной» походки. Диагноз коксартроза ставят при наличии нескольких признаков:
- боль в области сустава в течение 2 недель и более. На рентгенограмме видны остеофиты и сужение суставной цели, в анализе крови СОЭ в норме;
- уменьшение наружной ротации бедра. При этом наблюдается недолговременная утренняя скованность в суставе (менее часа) и боль при внутренней ротации.
При выявлении этих признаков и наличии описанной выше симптоматики диагноз коксартроза можно считать достоверным. Чтобы обойтись при коксартрозе без операции или максимально оттянуть срок ее проведения, врач преследует в лечении болезни несколько целей:
- обучение пациента бережному отношению к суставу (избегание длительного стояния, приседаний, прыжков и т.д.);
- уменьшение интенсивности болей;
- обучение физическим упражнениям, направленным на сохранение функции сустава;
- улучшение состояния тазобедренного сустава;
- предотвращение дальнейшего разрушения суставных поверхностей.
Для этого следует перейти к здоровому образу жизни со снижением массы тела до нормы (рекомендованы диеты со сниженной калорийностью) и дозированным физическим нагрузкам под руководством врача ЛФК. Также оправдано использование трости со стороны, противоположной пораженному суставу. Среди медикаментозных средств наиболее широко применяются нестероидные противовоспалительные, позволяющие значительно уменьшить боль – парацетамол, нимесулид, диклофенак, мелоксикам и т.д. Учитывая отсутствие доказательств эффективности хондропротекторов на основе хондроитина или глюкозамина, назначение их при коксартрозе не оправдано. Операции при коксартрозе показаны при значительном снижении качества жизни пациента, его инвалидизации, сильном болевом синдроме. Основным и наиболее радикальным вмешательством является эндопротезирование сустава. В ходе операции удаляется часть тазовой и бедренной костей, формирующих сустав, и на их место помещают металлический протез. Результат такой операции весьма положителен, прогноз после нее очень благоприятен – люди возвращаются к нормальной жизни, хотя вначале им приходится пройти довольно сложный период реабилитации. К сожалению, при коксартрозе операция эндопротезирования – дело не всегда легкодоступное. Поэтому на первом плане всегда стоит профилактика самой болезни и предотвращение ее прогрессирования. А для этого сайт Dobrobut.com рекомендует, как минимум, сбросить вес и беречь пораженный сустав.
Начало болезни — постепенное, развивается медленно. Может затрагивать один сустав или оба. Является наиболее распространенным видом артроза.
Почему развивается заболевание?
Коксартроз у некоторых пациентов сопровождает естественный процесс старения организма и является дистрофией тканей тазобедренного сустава. На его возникновение влияют такие факторы:
- сниженное питание тканей;
- врожденная аномалия тазобедренного сустава, в частности, дисплазия;
- перенесенная травма тазовой области;
- постинфекционный коксартроз;
- асептический некроз головки тазобедренного сустава;
- болезнь Пертеса (остеохондропатия).
К сожалению, определить причину болезни не всегда удается и патология тазобедренного сустава называется идиопатическим коксартрозом — то есть таким, причины которого не установлены. Это является стимулом для постоянного исследования проблемы. Ведутся научные работы в данной сфере и врачи пришли к выводу, что более высокий риск коксартроза наблюдается у следующих пациентов пациентов:
- Наследственная склонность к патологии. Пациенты, чьи родители страдали заболеваниями хрящевой и костной ткани, в большинстве случаев тоже будут иметь подобные проблемы;
- Избыточный вес. Значительная масса тела является нагрузкой на суставы, которые и без того регулярно подвергаются механической работе;
- Обменные нарушения, сахарный диабет. Это приводит к некачественному поступлению кислорода и полезных веществ в ткани сустава, из-за чего они теряют свои свойства.
Зная основные факторы риска заболевания, можно спланировать профилактические меры по его предупреждению.
Как распознать патологию тазобедренного сустава?
Симптоматика коксартроза зависит от анатомических особенностей опорно-двигательного аппарата, причин патологии и стадии процесса. Рассмотрим основные клинические проявления:
- болезненность сустава;
- иррадиация боли в колено, бедро, паховую область;
- скованность движения;
- ограниченная подвижность;
- нарушения ходьбы, хромота;
- снижение массы мышц бедра;
- укорочение поврежденной конечности.
Клиническая картина соответствует внутренним изменениям в тканях сустава. Симптомы нарастают постепенно и на первых стадиях пациент не уделяет им должного внимания. Это опасно, ведь именно в начале процесса лечение приносит больший эффект.
Клинические и рентгенологические степени коксартроза
Ниже перечислены симптомы болезни, характерные для каждой степени.
- 1 степень. Пациент ощущает периодическую болезненность и дискомфорт. Неприятные ощущения беспокоят после физических нагрузок, длительного положения в статической позе. Болезненность локализована в зоне сустава и проходит после отдыха. На этой стадии процесса не нарушена походка и нет укорочения ноги. Изменения заметны на рентгенограмме — сужается суставная щель, появляются остеофиты (костные разрастания).
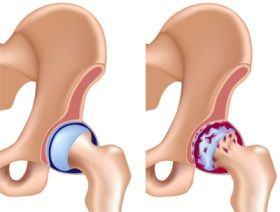
- 2 степень. Увеличивается интенсивность боли, она может появляться во время отдыха и иррадиирует в соседние участки тела. Появляется хромота после того, как человек долго ходил или перенапрягся. Ограничивается объем движений в суставе. Параллельно развиваются изменения рентгенологической картины: значительно сужается межсуставная щель, смещается головка бедренной кости, остеофиты растут на внутреннем и внешнем краях вертлужной впадины.
- 3 стадия. Болезненность приобретает постоянный характер, появляется в дневное и ночное время. Значительно ухудшается походка, появляется постоянное прихрамывание. Резко снижается двигательная функция, атрофируются мышцы ноги. изменение мышечной ткани приводит к тому, что нога немного «подтягивается” и становится короче. Это приводит к деформации осанки и искривлению тела. Рентгенограмма на данной стадии процесса: тотальное сужение щели между поверхностями сустава, деформация головки бедренной кости, значительный рост остеофитов.
Диагностическая программа при заболевании
Основной метод диагностики — рентгенологический. С его помощью можно определить наличие заболевания и его стадию. На рентгенографии анализируют структуры сустава на предмет сужения суставной щели, остеофитов, разрушения головки тазобедренной кости.
Если есть необходимость в исследовании состояния мягких тканей — проводится магниторезонансная томография. Она позволяет детально исследовать состояние хрящевых участков сустава, а также мышц тазобедренной области.
Современные методы и направления лечения коксартроза тазобедренного сустава
Лечение коксартроза может быть консервативным и хирургическим. Лечение коксартроза направлено на достижение следующих целей:
- снижение болевых проявлений;
- восстановление двигательной активности;
- реабилитация и восстановление трудоспособности;
- профилактика осложнений;
- повышение качества жизни пациента.
Начало лечения заключается в модификации факторов риска. Для этого врач рекомендует следующие мероприятия:
- нормализация массы тела;
- отказ от вредных привычек;
- полноценное питание;
- нормализация физической активности;
- сбалансированный питьевой режим;
- здоровый сон.
Консервативное лечение различают: медикаментозное и немедикаментозное. Медикаментозное лечение включает в себя нестероидные противовоспалительные препараты, анальгетики, хондропротекторы. Они снижают воспалительный процесс в тканях сустава, устраняют отек и болезненность, восстанавливают объем движений и улучшают состояние хрящевой ткани.
Немедикаментозное лечение включает, помимо прочего, массаж пораженного участка. Это стимулирует работу мышц, противостоит их дистрофии и является профилактикой укорочения конечности. Полноценный и профессиональный массаж стимулирует кровоток в зоне сустава, а это, в свою очередь, приводит к нормализации обмена веществ в тканях. Обратите внимание, что массаж не всегда полезен при коксартрозе — его проводят лишь между обострениями и на некоторых стадиях процесса. Назначить его может лечащий врач, порекомендует приемы массажа, кратность процедуры и длительность курса.
Обязательное условие лечения — лечебная физкультура. Это профилактика контрактур и прогрессии заболевания. Упражнения должны проводится ежедневно, только тогда они имеют эффект. Гимнастика подбирается в индивидуальном порядке и назначается врачом реабилитологом. Упражнения улучшают общее самочувствие, снижают риск эмоциональных расстройств, укрепляют силы организма.
Физиотерапия — еще один метод, который применяет при коксартрозе. Это может быть грязелечения, лечебные ванны и душ, магнитотерапия. Применяется электро- и фонофорез с лекарственными веществами.
Если перечисленные методы лечения не принесли эффекта или применялись несвоевременно — требуется хирургическое лечение.
Оперативное вмешательство при коксартрозе
Хирургическое лечение применяется при неэффективности консервативных методов. Особенно это актуально при поздней постановке диагноза. Современные оперативные методики и качественное оснащение операционной позволяют восстановить структуру и функцию сустава, вернуть человеку объем движений и нормальное качество жизни. Наиболее эффективным методом хирургического лечения является эндопротезирование сустава.
Показаниями к оперативному вмешательству являются:
- коксартроз 2-3 степени;
- отсутствие эффекта терапии;
- тотальное ограничение движений, ходьбы.
Противопоказания, которые не позволяют выполнить операцию:
- декомпенсированное состояние почек, сердца, печени;
- психические болезни;
- острая стадия воспалительного процесса в организме.
Именно для этого проводится предоперационная диагностика. Однако если есть возможность корректировать состояние — пациент готовится к операции и после этого проводится вмешательство.
Операция заключается в удалении пораженных тканей и установке протеза. Существуют различные модели эндопротезов. Различаются методы их крепления в кости – цементная и бесцементная, материалом, из которого изготовлен эндопротез. О всех особенностях эндопротеза и тонкостях оперативного вмешательства можно получить информацию на консультации у лечащего врача.
Период восстановления после хирургического лечения
С первого дня после операции проводится реабилитация под контролем врача. Сначала она заключается в выполнении пассивных движений, затем нагрузки постепенно увеличиваются. Ходьба в первое время допускается только с костылями, разрешается сидение и приседание.
Естественно, в первое время после операции существуют ограничения по нагрузкам. Этого не стоит бояться — ведь без операции эти ограничения сохранились бы до конца жизни. Снижение физической активности после хирургического лечения необходимо для укрепления положения эндопротеза, восстановление целостности кости, заживления ран. В течении 2-х месяцев должны быть исключены спортивные занятия, физические нагрузки на сустав, длительная ходьба и некоторые виды упражнений. После полного восстановления человек возвращается к полноценной жизни, может заниматься спортом и активными видами отдыха.
Сроки службы эндопротеза: большинство фирм обозначает выживаемость около 90% на сроках наблюдения до 15 лет.