Кашель приступообразный
Кашель, сохраняющийся не более 2 нед., рассматривается как острый, сохраняющийся в течение 3–4 нед. – как подострый и более 4 нед. – как хронический. Кашель, сохраняющийся более 4 нед. или повторяющийся более 4 раз в году, требует расширенных диагностических вмешательств. Кашель у новорожденных и детей грудного возраста всегда трактуется как патологический и требует расшифровки. Кашель, особенно рецидивирующий или персистирующий, может быть признаком хронического заболевания легких, что требует оптимально построенной диагностической тактики, учитывающей механизмы его возникновения и системы неспецифической защиты дыхательного тракта.
Кашель как физиологическая реакция. Каждый кашлевой толчок обусловлен механическим, химическим или воспалительным раздражением кашлевых рецепторов, передачи сигнала по афферентным нервам в продолговатый мозг, оттуда – по эфферентным нервам к мускулатуре.
Кашлевые рецепторы располагаются в гортани, трахее, бронхах (максимальная плотность рецепторов – в области киля (шпоры) трахеи (carina tracheae)), плевре, слуховом проходе (афферентный и эфферентный нервы – блуждающий); в слизистой носа и придаточных пазух (афферентный нерв – тройничный, эфферентные – спинальные); глотке (афферентный нерв – языкоглоточный, эфферентный – диафрагмальный); в перикарде, диафрагме (афферентный и эфферентный нервы – диафрагмальный). Кашель реализуется в несколько этапов. Вначале следует усиленный вдох, завершающийся смыканием голосовой щели. Тут же активируется экспираторная мускулатура, внутригрудное давление возрастает до 60–300 мм рт.ст. Голосовая щель резко открывается, и воздушный поток устремляется по трахее со скоростью 100–280 м/с, что в полости рта соответствует объемной скорости 10 л/с. Такой резкий выброс воздуха при нормальных вязкости и объеме мокроты обеспечивает очищение бронхиального дерева .
Клинические характеристики кашля разнообразны. В зависимости от наличия или отсутствия мокроты кашель может быть продуктивным или, соответственно, непродуктивным. Непродуктивный кашель развивается при химическом, механическом или термическом раздражении дыхательных путей, атрофических процессах, часто полностью прекращается после снятия раздражителя. В качестве механических причин могут выступать инородные тела, давление на воздухоносные пути опухолей, метастазов, аневризматически расширенной аорты, подтягивание легочной паренхимы при фиброзирующих процессах. Выделяют кашель в покое или связанный с физической нагрузкой, дневной или ночной, в положении лежа, при еде или питье, при вдыхании холодного или загрязненного воздуха, приступообразный или повторяющийся, острый или хронический и т.д. Особенности кашля в сочетании с другими клиническими и лабораторно–инструментальными признаками позволяют склониться к тому или иному диагнозу.
Мелкое, частое покашливание типично для раздражения плевры. Важное значение имеет характер кашлевого толчка. Лающий кашель патогномоничен для эпиглоттита или ларингита. Приступообразный кашель со стридорозным вдохом типичен для коклюша, ночной кашель – свидетель сердечной недостаточности. Утренний кашель наблюдается при хронических бронхитах с бронхоэктазами. Кашель, регулярно повторяющийся во время или сразу же после еды, заставляет думать о грыжах пищеводного отверстия диафрагмы, дивертикулах пищевода или неврогенных расстройствах. Такой же кашель, но с отхождением пенистой мокроты, у детей раннего возраста типичен для пищеводно–бронхиальных свищей. Пароксизмальный кашель может за счет повышения внутригрудного давления вести к пневмотораксу, кровоизлияниям в коньюнктиву или мозг, а за счет резкого уменьшения возврата крови в левый желудочек с уменьшением, соответственно, выброса – приводить к обморочным состояниям. Дополнительные симптомы важны для уточнения причин кашля. Например, ретростернальные боли при кашле типичны для вирусных трахеобронхитов, слабость и потеря веса сопутствуют кашлю при опухолях и туберкулезе.
Отношение врача к каждому симптому или синдрому и построение дифференциально–диагностической схемы определяются формулировкой академика Е.М. Тареева: «Частые болезни встречаются часто, а редкие – редко». Врач всегда начинает дифференциальную диагностику с наиболее частых заболеваний, жизнеугрожающих состояний, после исключения этих двух групп остается время на спокойную работу.
Острый кашель чаще является проявлением острых респираторных инфекций. Простудные заболевания (риносинусит, бронхит) обычно вызываются вирусами, хотя возможна и бактериальная (пневмококки, гемофильная палочка) инфекция. Если общая клиническая картина соответствует неосложненному течению острой респираторной инфекции, нет смысла проводить дополнительные исследования. Состояние ребенка радикально улучшается в ближайшие 6–14 дней. После этого кашель сохраняется, например, при наличии синусита, раздраженных бронхов или аденоидита с затеканием слизи в дыхательные пути («постназальная капель»). В последнем случае родители отмечают приступ кашля после укладывания ребенка в постель, иногда эпизод завершается рвотой с отхождением слизи, после чего ребенок успокаивается и засыпает.
При дальнейшей работе с пациентом следует помнить о вероятности аллергического ринита, аспирации, бронхиальной астмы, коклюша и многих других состояний, в том числе внелегочных (например, сердечная недостаточность, травма грудной клетки).
Хронический кашель требует серьезных дифференциально–диагностических подходов. В поликлинических условиях самой частой причиной хронического кашля являются повторные респираторные инфекции. Ребенок 3–5 лет, посещающий детский сад, за счет постоянных новых контактов может болеть 5–8 раз в году. Даже если представить себе идеальную картину полного завершения респираторной инфекции за 14 дней, то получается, что фактически треть года ребенок непрерывно кашляет. Рецидивирующие или тяжело протекающие респираторные инфекции ведут к повреждению и слущиванию эпителия дыхательных путей, в результате чего поверхностные кашлевые рецепторы оказываются фактически обнажены. Реактивность бронхов резко увеличивается, появляется упорный сухой кашель, усиливающийся в загрязненной атмосфере, при пассивном курении или смене температуры.
Хронический, преимущественно ночной, сухой раздражающий кашель может быть вариантом одышки при бронхиальной астме у детей младшего возраста. Такие дети длительно ошибочно наблюдаются в диспансерной группе «часто болеющих детей». Для малосимптомной бронхиальной астмы характерны усиление кашля при физической нагрузке, отсутствие воспалительных изменений в анализах крови, безуспешность антибиотикотерапии, положительный эффект ингаляционных кортикостероидов. В связи с низкой кооперативностью детей младшего возраста и невозможностью спирографического исследования (бодиплетизмография применяется в очень ограниченном числе учреждений) показана бронхофонография.
Аспирация инородных тел свойственна, как правило, детям первых 3–х лет жизни. Обычно тут же после аспирации развивается тяжелый упорный кашель, постепенно ослабевающий. Иногда удается прослушать локализованные односторонние хрипы, сочетающиеся с ослаблением дыхательных шумов.
Когда–то хронический тяжелый кашель автоматически подводил врача к диагнозу туберкулеза. В современных условиях на первый план выдвигаются интерстициальные процессы в легких, бронхоэктатическая болезнь, муковисцидоз, α1–антитрипсиновая недостаточность и другие генетические болезни.
Осложнения кашля. Аллегорически, но очень образно, внешний вид человека с тяжелым хроническим кашлем прекрасно представлен на картине Дж. Арчимбольдо (рис. 1). Хорошо видны «малиновый цианоз» (признак легочной гипертензии), отечные веки, вздувшаяся грудная клетка, напряженные яремные вены, лимфатические узлы.
Кашель, особенно хронический, существенно снижает качество жизни, нарушает сон, вызывает обмороки за счет резкого уменьшения возврата крови в левый желудочек с уменьшением, соответственно, выброса. На высоте кашлевых толчков возможны недержание мочи, пневмоторакс и эмфизема. Напряжение дыхательной мускулатуры выливается в тендомиозиты диафрагмы и межреберных мышц, повышение концентрации креатинфосфокиназы. Существует вероятность брадикардии, атриовентрикулярного блока. Пароксизмальный кашель может за счет повышения внутригрудного давления привести к кровоизлияниям в конъюнктиву или мозг. В прежние времена вовсе не казуистическим осложнением коклюша у детей были инсульты.
В связи с этим перед врачом стоит проблема выбора оптимального препарата, исходя из общего состояния больного и причин и характеристик кашля.
Выбор противокашлевого средства должен определяться тем, что кашель – не болезнь, а проявление многих заболеваний. Лечение собственно кашля – симптоматическое. Необходимо выбрать препарат, снимающий нежелательные характеристики (вязкая мокрота, болезненность кашлевых толчков и т.д.), но сохраняющий защитные физиологические механизмы. Выбор противокашлевого препарата, как и любого препарата, должен проводиться по принципам доказательной медицины с учетом механизмов кашля, независимым определением возможных побочных и отдаленных эффектов. В качестве иллюстрации бездоказательных подходов к лечению можно привести рекламу 1885 г., рекомендующую в качестве детского противокашлевого средства кокаин1 (рис. 2).
Патофизиологические, реологические и клинические проявления большинства заболеваний верхних дыхательных путей свидетельствуют о важности секреторных нарушений как патогенетического звена. Так, воспаление сопровождается гипертрофией, гиперплазией, гиперфункцией бокаловидных железистых клеток с усилением секреции слизи, значительным увеличением количества фукомуцинов, уменьшением сиаломуцинов. Все это приводит к повышению вязкости слизи. Последнее неизбежно ведет к застою, способствует размножению бактерий. В этих условиях реснитчатый эпителий работает с избыточной нагрузкой, но не в состоянии обеспечить должный транспорт слизи. Длительная перегрузка приводит к истощению мукоцилиарного аппарата, дистрофии и атрофии эпителия. Это, в свою очередь, в еще большей степени угнетает неспецифическую защитную систему дыхательного тракта.
Порочный круг способны разорвать мукоактивные вещества, косвенно сказывающиеся и на неадаптивном (неспецифическом) иммунитете. Мукоактивные вещества действуют на секреторную активность слизистой и/или на сам секрет. В зависимости от механизма действия мукоактивные препараты подразделяются на препараты прямого действия на секрет (муколитики, мукогидратанты) и препараты непрямого действия (мукорегуляторы).
Существует большой арсенал средств, влияющих на слизеобразование в дыхательных путях. Однако некоторые из этих препаратов могут оказать раздражающее влияние, применение ряда из них (например, ДНК–аза) оправданно при тяжелых состояниях (например, муковисцидоз).
В условиях педиатрического участка предпочтение нередко отдается растительным препаратам. Но несертифицированные растительные сборы трудно контролируются по дозе действующего вещества, наряду с желаемым компонентом возможны иные соединения, вплоть до токсических. Интервал между лечебной и токсической дозами может оказаться очень небольшим. Так, при повышении дозы такие растительные препараты способны вызвать рвоту (например, солодка), повысить артериальное давление или спровоцировать аллергическую реакцию.
С этих позиций желателен выбор препарата доступного, обладающего минимальными побочными действиями и оказывающего влияние на различные механизмы патогенеза. К таким препаратам относится сложный по составу сироп Суприма–бронхо, растительные компоненты которого (адатода васика, солодка, куркума, базилик, имбирь, паслен, перец длинный, кардамон) даны в строго фиксированных дозах, обладают муколитическим, бронхолитическим, жаропонижающим и противовоспалительным действием . Наличие кардамона обеспечивает вирусостатическое и бронхолитическое действие, что важно у детей, склонных к бронхообструктивному синдрому. Детям 3–6 лет препарат назначают по ½ чайной ложки 2–3 р./сут., детям 4–14 лет – по 1 чайной ложке 3 р./сут. При приеме Суприма–бронхо уже на 3–5–й день от начала терапии мокрота становилась менее густой, легко удалялась при кашлевых толчках. К 7–10–му дню кашель уже не регистрировался.
Заключение. Таким образом, Суприма–бронхо оказывает влияние на частоту кашля, быстро уменьшая его выраженность при хорошей переносимости препарата и отсутствии побочных реакций. Кашель быстро трансформируется из сухого во влажный с легкоотделяемой мокротой, что облегчает дренаж трахеобронхиального дерева. Многокомпонентный состав препарата Суприма–бронхо позволяет рекомендовать его как эффективное симптоматическое средство при воспалительных заболеваниях респираторного тракта. Современные мукоактивные многокомпонентные препараты наряду со своим непосредственным эффектом оказывают неспецифическое иммуностимулирующее действие, что делает их препаратами выбора при лечении заболеваний дыхательной системы у детей.
1 И в этом нет ничего удивительного. До 30–х годов ХХ века настойка опия свободно продавалась в аптеках как противодиарейное средство и воспринималась так же, как сейчас имодиум. В самых дорогих обувных магазинах США стояли небольшие рентгеновские аппараты, куда каждый желающий мог вставить ступню и проверить, не деформирует ли обувь его ногу.

Дыхание позволяет клеткам в организме получать кислород для их метаболизма, а организм выделяет в окружающую среду углекислый газ, который образуется во время процесса метаболизма в клетках. Клетки нуждаются в кислороде для процессов обмена веществ и для производства энергии и тепла в организме.
Кашель — нормальный рефлекс и защитный механизм дыхательной системы. Кашель удаляет посторонние частицы, которые непреднамеренно входят в дыхательные пути во время вдоха (пыль, частицы пищи). Кашель также удаляет мертвые клетки и избыток слизи, который вырабатывается при воспалении в клетках, покрывающих внутренние дыхательные пути. Таким образом, кашель помогает поддерживать здоровые дыхательные пути и легочные альвеолы.
Было установлено, что для нормального/ физиологичного прохождения и функционирования дыхательной системы здоровый ребенок должен кашлять по меньшей мере 11 раз в день.
В отличие от взрослых дыхательные пути и нервная система детей еще развивается анатомически и физиологически, поэтому центр кашля у них более чувствителен к некоторым раздражителям из окружающей среды.
Раздражители, провоцирующие возникновение кашля у детей: сигаретный дым, сухой воздух в закрытых помещениях, резкие запахи (например, растения, духи), стресс (например, когда ребенок впервые идет в детский сад), загрязнение воздуха.
При лечении кашля у детей и мамы и педиатры отдают предпочтение натуральным растительным средствам: при сравнимой эффективности они более безопасны.
Если у ребенка нет температуры и заложенности носа, не нарушен сон и аппетит, необходимо сначала попытаться уменьшить влияние раздражающих факторов из окружающей среды.
Более частый и продолжительный кашель может быть признаком болезни.
Большинство детей с симптомом кашля можно лечить дома, поэтому родители должны знать, как правильно оценить состояние ребенка. Для эффективного и безопасного лечения кашля у детей необходимо ответить на следующие вопросы:
Кашель сухой или продуктивный?
-
Непродуктивный, сухой, раздражающий кашель – отсутствует слизь/ мокрота
Слушайте звук сухого кашля!
-
Продуктивный, влажный кашель – производство и накопление слизи/ мокроты
Слушайте звук влажного кашля!
Если вы не уверены, какой тип кашля у вашего ребенка или если вы подозреваете, что могут быть осложнения, связанные с кашлем, обратитесь к врачу.
Опубликовано в журнале:
«Русский медицинский журнал» 2008, ТОМ №16, № 3, с. 129-132
Профессор В.М. Делягин
РГМУ, ФГУ Федеральный научно-клинический центр детской гематологии, онкологии и иммунологии Росздрава, Москва
В медицине есть вечные проблемы, потому что они построены на базовых санационных и патогенетических основах. Меняются только воззрения, нюансы, подходы. К таким проблемам относится и кашель.
Кашель возникает при воспалительном, механическом, химическом и термическом раздражении кашлевых рецепторов. При воспалении из-за отека и экссудативных процессов происходит раздражение слизистой оболочки дыхательных путей. Подобные раздражители могут исходить как из собственно дыхательных путей, как, например, при ларингите, трахеите, бронхите и бронхиолите, так и из альвеол, например, при пневмонии или абсцессе легкого. Механическими раздражителями являются вдыхаемые с воздухом мельчайшие частицы, например, пыль, или нарушение проходимости дыхательных путей вследствие их сдавления или повышения тонуса.
Считается, что кашель — это защитная реакция, направленная на очищение трахеобронхиального дерева от обильного секрета или ингалированных чужеродных тел.
Однако в ряде случаев кашель может и не быть связан с заболеваниями органов дыхания. Так, кашель может развиваться при патологическом раздражении рецепторов кашлевого центра продолговатого мозга (кашель центрального генеза) и периферических рецепторов п. vagus при заболеваниях сердечно-сосудистой системы, ЖКТ и органов средостения.
При проведении диагностических мероприятий следует учитывать является кашель острым или хроническим, продуктивным или сухим.
Остро развивающийся кашель типичен для вирусных, реже бактериальных поражений верхних дыхательных путей, инородных тел.
Учитывая разнообразие причин острого кашля перед врачом, особенно в первичном звене медицинской службы, встают непростые задачи.
Как врач должен строить дифференциально-диагностическую тактику? Эта деятельность невозможна без алгоритмизации (рис. 1).
Рис. 1. Тактика врача при наличии острого кашля у детей
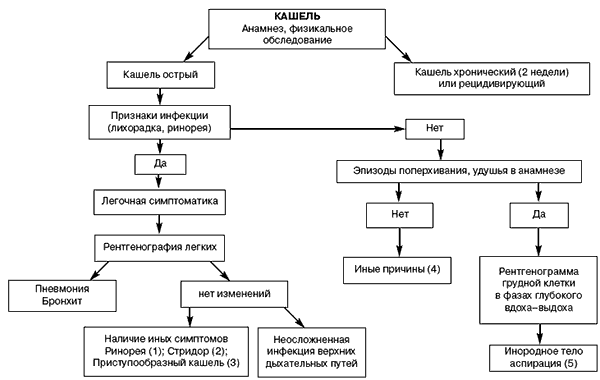
- Одной из частых причин кашля у детей является синусит, аденоидит. Кашель в этих ситуациях больше выражен в положении лежа, связан с затеканием слизи из носоглотки. Ринорея, неспецифические симптомы поражения верхних дыхательных путей, у старших детей — чувство боли или распирания над областью проекции синусов носа заставляют исключать синусит.
- Круп, надсвязочный ларингит, чаще наблюдается у детей в возрасте до 2-3 лет. Повторные эпизоды крупа типичны для детей с гастроэзофагеальным рефлюксом, атопией, глистной инвазией. Неотложного исключения (табл. 1) требует эпиглоттит (надсвязочный ларингит), прогноз которого значительно тяжелее .
- Приступообразный (пароксизмальный) кашель, нередко завершающийся рвотой, сопровождающийся гиперлимфоцитозом является признаком коклюша. Для детей первых 3 месяцев жизни не характерен громкий кашель, репризы, но велика опасность апноэ. Нередко в окружении ребенка удается обнаружить взрослого с длительным неспецифическим кашлем. Рентгенографическая картина может сводиться к вздутию легочной ткани или появлению ателектазом и /или инфильтратов в области ворот легкого.
- В качестве иных причин поперхивания, приступов удушья можно назвать велофарингеальную недостаточность, миопатический синдром, патологию сердечно-сосудистой или центральной нервной системы.
- Аспирация пищи или секрета присуща прежде всего детям с неврологическими заболеваниями. Им свойственен интермиттирующий характер аспирации, что затрудняет диагноз.
Таблица 1. Неотложные состояния
|
Признак |
Эпиглоттит (J05.01) | Ларингит (J05.0) |
| Возраст | 3-6 лет | 1-2 года |
| Время года | Любое | Поздняя осень и весна |
| Продрома | Нетипична | Вирусная инфекция |
| Начало стридора | Остро | Постепенно |
| Температура | >39°С | 38-39°С |
| Дополнительные проявления | Боли в горле, одинофагия, дисфагия, страх | Кашель, ринорея |
| Голос | Норма; приглушен; беззвучный | Хриплый, грубый |
| Положение | «Загнанная собака», нет возбуждения | Разбитость |
| Окклюзия дыхания | Неожиданно | Прогнозируется по степени тяжести крупа |
| Лабораторные находки | Нейтрофилез со сдвигом влево | Лейкоцитов норма или лимфопения |
| Рентген | Отечный надгортанник, возможна гиповентиляция, кардиомегалия | Отек области голосовых складок, возможна гиповентиляция, кардиомегалия |
| Эндоскопия | Гиперемированный отечный надгортанник | Гиперемированные, отечные подгортанные ткани |
| Этиология | У младших детей — гемофильная палочка, реже -пневмококки. У старших детей и взрослых — пневмококки | Вирусы парагриппа (эпидемия), другие вирусы спорадично |
Как видно из таблицы 1, в этом случае прежде всего исключаются сложные и наиболее частые заболевания. Кроме того, при работе с остро возникшим кашлем необходимо исключить следующие состояния:
- травма грудной клетки. Клиническая симптоматика может быть как острой, так и отсроченной. Самый первый рентгеновский снимок при контузии легкого может оказаться неизмененным;
- гастроэзофагеальная рефлюксная болезнь, аспирация. Трудно контролируемая астма также может быть результатом гастроэзофагеального рефлюкса;
- внешние причины (пыль, ирританты)
- бронхиальная астма.
Под термином хронический кашель понимают кашель, длящийся более 2-3 недель. Хронический кашель наблюдается при хронических бронхитах, бронхоэктазах, бронхиальной астме, туберкулезе, опухолях легких. Среди взрослых 72% хронически кашляющих страдают аденоидными разрастаниями на задней стенке глотки, аллергическими назофарингитами или орофарингитами. Поэтому при любом кашле всегда необходимо оценить прежде всего состояние верхних дыхательных путей.
Кроме того, следует исключить те же причины, которые известны и для острого кашля (поражения носоглотки, бронхиальная астма, гастроэзофагеальная рефлюксная болезнь и т.д.). В качестве хронического кашля может ошибочно восприниматься постинфекционный кашель, который наблюдается на протяжении 8-12 недель. Наряду с этим причиной хронического кашля могут быть медиастинальные процессы (опухоль, лимфаденит), лекарственные препараты (в частности, ингибиторы ангиотензинпревращающего фермента), иммунодефициты, муковисцидоз, недостаточность a1-анти-трипсина и т.д. В последнюю очередь следует думать о психогенном кашле.
По характеру отделения секрета выделяют 2 вида кашля. Продуктивным называется кашель при наличии бронхиального секрета. Он наблюдается при острых и хронических воспалительных заболеваниях бронхов и легких.
Непродуктивный кашель развивается при химическом, механическом или термическом раздражении дыхательных путей, атрофических процессах, часто полностью прекращается после снятия раздражителя. В качестве механических причин могут выступать инородные тела, давление на воздухоносные пути опухолей, метастазов, аневризматически расширенной аорты, а также подтягивание легочной паренхимы при фиброзирующих процессах (ателектазы, фиброз).
Важное значение имеет характер кашлевого толчка. Мелкое, частое покашливание характерно для раздражения плевры. Лающий кашель патогномоничен для эпиглоттита или ларингита. Приступообразный кашель со стридорозным вдохом типичен для коклюша, ночной кашель — свидетель сердечной недостаточности. Утренний кашель наблюдаетсяу курильщиков и при хронических бронхитах с бронхоэктазами. Кашель, регулярно повторяющийся во время или же сразу после еды, заставляет думать о грыжах пищеводного отверстия диафрагмы, дивертикулах пищевода или неврогенных расстройствах. Такой же кашель, но с отхождением пенистой мокроты, у детей раннего возраста типичен для пищеводно-бронхиальных свищей. Пароксизмальный кашель за счет повышения внутригрудного давления может вести к пневмотораксу, кровоизлияниям в конъюнктиву или мозг, а за счет резкого уменьшения возврата крови в левый желудочек с уменьшением, соответственно, выброса, приводить к обморочным состояниям. Дополнительные симптомы важны для уточнения причин кашля. Например, ретростернальные боли при кашле типичны для вирусных трахеобронхитов, слабость и потеря веса сопутствуют кашлю при опухолях и туберкулезе.
Выбор метода лечения зависит от причины кашля. Назначение противокашлевых препаратов центрального действия показано при сухом непродуктивном кашле, а также при продуктивном кашле, когда он интенсивный, изнуряющий, ухудшает качество жизни пациента и может сопровождаться нарушением сна, аппетита, рвотой или же в случаях бронхореи, когда появляется угроза попадания слизи в легкие, бронхи и их обтурации. В этих случаях возникает проблема выбора препарата, способного снять раздражение дыхательных путей и, одновременно, облегчить отхождение мокроты. Этим требованиям отвечает комбинация гвайфенезина и бутамирата, известная под названием Стоптуссин (фармацевтическая компания «Тева»).
Стоптуссин — комбинированный препарат, оказывающий противокашлевое, муколитическое и отхаркивающее действие. Противокашлевое действие обусловлено входящим его состав бутамирата цитратом, который относится кнеопиоидным противокашлевым веществам центрального действия и ингибирует кашлевой центр продолговатого мозга. Бутамирата цитрат безопасен, так как лишен побочных эффектов, свойственных опиоидным противокашлевым веществам, которые могут вызывать центральное торможение, подавлять дыхательный центр и угнетать функцию ЖКТ. Кроме того, бутамирата цитрат обладает периферическим местно анестезирующим воздействием на рецепторы бронхов, что обеспечивает периферический противокашлевый эффект.
Бутамирата цитрат обладает также бронхолитическим эффектом за счет снижения возбудимости легочных рецепторов растяжения. Это приводит к ослаблению бронхоспазма, играющего большую роль в затруднении отхождения мокроты из бронхов.
За счет действия гвайфенезина обеспечивается муколитическое и отхаркивающее действие Стоптуссина. Гвайфенезин повышает секрецию бронхиальных желез и снижает вязкость слизи. Повышение секреции вызывается как прямым действием на бронхиальные железы (гвайфенезин поддерживает секреторную функцию этих желез и стумилирует элиминацию кислых гликопротеинов из ацинарных клеток), так и рефлекторным путем, когда происходит раздражение слизистой оболочки желудка, ведущее к стимуляции афферентных парасимпатических волокон, оказывающих влияние на дыхательный центр — так происходит повышенное влияние вагуса на бронхиальную секрецию. Слизь, отошедшая от бронхиальных желез, усиливает активность реснитчатого эпителия, вследствие чего облегчается транспортировка слизи и ее откашливание.
Таким образом, Стоптуссин воздействует на все звенья патологического процесса, вызывающего кашель.
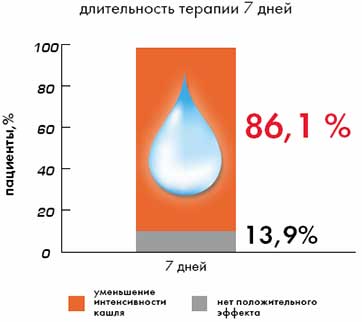
В мультицентровом рандомизированном исследовании, проведенном в Чешской республике в 2002 г. и включающем 1032 человека была показана высокая клиническая эффективность Стоптуссина при применении его у пациентов с сухим раздражающим кашлем при инфекциях верхних и нижних дыхательных путей. Так, при терапии Стоптуссином в течение 7 дней у 88,7% пациентов снизилась частота кашля (рис. 2), у 86,1% -снизилась интенсивность кашля (рис. 3) и у 59,8% больных улучшилось отхождение мокроты.
Рис. 2. При терапии Стоптуссином у 88,7% пациентов снижается частота кашля
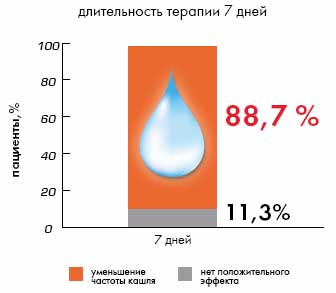
Рис. 3. При терапии Стоптуссином у 86,1% пациентов снижается интенсивность кашля
Также была доказана высокая безопасность Стоптуссина. Среди 4326 пациентов, принимавших участие в исследовании, проведенном в Чехословакии, побочные эффекты отсутствовали в 98,61 % случаев.
Удобство применения данного препарата у детей основывается на существовании двух лекарственных форм — капель для приема внутрь и таблеток. Капли показаны детям от 1 года и взрослым, а таблетки назначаются взрослым и детям старше 12 лет.
Дозировки препарата устанавливают индивидуально, в зависимости от массы тела пациента (табл. 2). Соответствующее количество капель растворяют в 100 мл жидкости (вода, чай, фруктовый сок).
Таблица 2. Расчет дозировки Стоптуссина в зависимости от массы тела пациента
| Масса тела | Разовая доза в каплях | Кратность приема |
| до 7 кг | 8 капель | 3-4 раза |
| 7-12 кг | 9 капель | 3-4 раза |
| 12-20 кг | 14 капель | 3 раза |
| 20-30 кг | 14 капель | 3-4 раза |
| 30-40 кг | 16 капель | 3-4 раза |
| 40-50 кг | 25 капель | 3 раза |
| 50-70 кг | 30 капель | 3 раза |
| 70-90 кг | 40 капель | 3 раза |
Важно, что препарат не содержит сахарозу и может быть использован у больных с сахарным диабетом.
Причиной неэффективности продуктивного кашля является наличие густой трудноотделяемой мокроты и бронхоспазм. В этом случае необходимо назначать отхаркивающие препараты, которые усиливают секрецию слизи, способствуют выведению мокроты из легких и обладают бронхолитическим действием. Наличие патологической мокроты создают условия для рецидивирования кашля, раздражения дыхательных путей, поддержания воспаления. Практический врач ежедневно сталкивается с проблемой выбора мукоактивного вещества.
Часто в медицинской практике используются природные отхаркивающие лекарственные средства. Одним из таких препаратов является Стоптуссин-Фито. Этот препарат выпускается в виде сиропа и содержит экстракты тимьяна, чабреца, подорожника, а также очищенный от основных аллергенов (пыльца, воск) мед.
Трава тимьяна обыкновенного (Thymus vulgaris L.) и чабрец (Thymus serpyllum L.) содержат эссенциальные масла, которые усиливают секрецию слизи, оказывая отхаркивающее действие. Эссенциальные масла также обладают легким спазмолитическим эффектом в отношении гладкой мускулатуры дыхательных путей. Тимол, основной компонент эссенциальных масел, обладает антисептическим эффектом.
Благодаря содержанию слизи экстракт листьев подорожника обладает смягчающим действием при сухом раздражающем кашле. Образуя тонкий слой, слизь механически защищает оболочку дыхательных путей от раздражителей, которые вызывают кашлевой рефлекс. Аукубин, содержащийся в экстракте подорожника, обладает бактериостатическим эффектом и уменьшает инфицированность верхних отделов дыхательных путей.
Очищенный пчелиный мед, входящий в состав Стоптуссин-Фито, обладает противомикробным, противовоспалительным, отхаркивающим и общеукрепляющим действием.
Таким образом, назначение Стоптуссин-Фито оправдано при продуктивном кашле с затруднением откашливания густой и вязкой мокроты, а также в случаях сухого непродуктивного кашля, сопровождающего простудные и воспалительные заболевания дыхательных путей. Стоптуссин-Фито назначается детям от 1 года и взрослым. Дозируется Стоптуссин-Фито в зависимости от массы тела.
Клиническая эффективность Стоптуссин-Фито в педиатрической практике была доказана в исследовании, проведенном в НПЦ ТМГ МЗ РФ в 2001 г. В исследовании приняло участие 52 ребенка в возрасте от 1,5 до 15 лет. Было показано, что применение Стоптуссин-Фито позволяет сократить продолжительность ОРЗ, ОРВИ с явлениями фарингита, трахеита, трахеобронхита в среднем на период до 4 дней.
Таким образом, при лечении кашля и сопутствующих ему симптомов необходим индивидуальный подход. Важно помнить, что при острых заболеваниях регуляцию секреции необходимо начинать с момента постановки диагноза и при появлении первых симптомов заболевания.
Во время простуды кашель мало у кого вызывает беспокойство, а вот беспричинные приступы кашля вынуждают волноваться даже тех, кто считает себя абсолютно здоровым. Ведь кашель — это не болезнь, а симптом болезни, попытка легких избавиться от раздражителя. Врач-пульмонолог сети медицинских клиник «Афло-Центр» Полина Владимировна Рябова рассказывает о самых распространённых причинах кашля, вызванного не простудой.
1. Дрип-синдром
Дрип-синдром (drip-синдром) – стекание секрета из полости носа по задней стенке глотки в дыхательные пути – одна из самых частых причин хронического кашля. Он бывает при рините и синусите, то есть при любом насморке, в том числе аллергическом и медикаментозном, но иногда и при новообразованиях. В ряде случаев специалист сможет определить причину дрип-синдрома, посмотрев на особенности выделения из носа. Остановить постназальные затекания сможет только устранение причины хронического насморка.
2. ГЭРБ
Это сокращение гастроэзофагиальной рефлюксной болезни, регулярно повторяющегося заброса в пищевод содержимого желудка или двенадцатиперстной кишки. Чаще всего заболевание проявляется изжогой, срыгиванием кислоты, чувством жжения в подложечной области. Менее известны легочные проявления ГЭРБ, в их числе — кашель, одышка, они часто возникают, когда человек лежит.
Диагностикой ГЭРБ занимается врач-гастроэнтеролог. В нашем центре принимает врач-гастроэнтеролог высшей категории Жанна Александровна Крупина.
Иногда лечению помогает банальное изменение образа жизни: отказ от курения и тесной одежды, избавление от лишних килограммов, а также исключение из рациона провоцирующих заболевание продуктов. В любом случае, проконсультируйтесь с лечащим врачом: некоторые лекарства тоже могут провоцировать ГЭРБ, например, бета-адреноблокаторы, нитраты, трициклические антидепрессанты.
3. Глисты
Более миллиарда человек в мире заражены кишечными нематодами – микроскопическими червями. Самое распространенное заболевание – аскаридоз: может вызывать сухой кашель и жжение за грудиной, усиливающееся при глубоком вдохе. Кашель также может сопровождать трихинеллез и токсокароз, которыми человек заражается от собак. Паразиты могут годами жить в организме, заражая орган за органом, и никак себя не проявляя, так что кашель должен стать поводом обратиться к врачу. Для выявления глистов необходимо сдать кал или кровь в лабораторию.
4. Нейрогенный кашель
Кашель может быть вообще не связанным с заболеванием внутренних органов, его называют нейрогенным, или психологическим. Первая его разновидность – индуктивный, то есть заразительный. Например, феномен, описанный профессором Ганноверского университета Андриасом Вагинером, – «кашель на концерте», когда люди кашляют в два раза чаще.
Вторая разновидность этого явления – кашель тревожного ожидания: описан у людей с неврозом, из-за опасения куда-то опоздать или перед публичным выступлением.
Третий – алекситимический кашель: встречается у лиц, не способных выражать свои мысли и эмоции. Ну и четвертый – громкий демонстративный кашель, который является эквивалентом истерической реакции. В этих случаях на помощь приходят психологи и психиатры. В нашем центре принимает психолог Александр Евгеньевич Вотинцев.
5. Хроническая сердечная недостаточность
У трети больных хронической недостаточностью встречается кашель, при этом они редко приходят с этой жалобой к врачу, считая, что кашель может быть только заболеванием легких. Как его распознать? Чаще всего это сухой кашель, который возникает после физической или эмоциональной нагрузки, часто ночью. Принимать лекарства от кашля в этой ситуации бессмысленно, помогут только средства для лечения сердечной недостаточности.
В данном случае может помочь кардиолог, а также аритмолог. У нас ведёт приём врач высшей категории, кардиолог-аритмолог Антон Сергеевич Рябов.
6. Нарушения ритма
Кашель может стать первым признаком нарушений ритма. Любое внеочередное сокращение сердца может проявляться «необходимостью покашлять».
7. Стенокардия
Многие слышали, что ишемическая болезнь сердца проявляет себя как «грудная жаба» – загрудинными болями, которые возникают при физическом усилии. Эквивалентом этих болей может быть появление сухого кашля. Особенно внимательными к этим симптомам, указывающим на патологию сердца, должны быть люди старше 45 со здоровыми легкими.
8. Лекарства
Кардиологические препараты сами по себе могут стать причиной кашля. Например, ингибиторы АПФ вызывают кашель преимущественно у женщин и некурящих. Это сухой, непродуктивный кашель, сопровождающийся першением в горле, поэтому многие путают его с кашлем, возникающим при простуде. Как правило, исчезает он в течение 4 дней после отмены препарата, иногда через месяц или чуть позже. Вызвать кашель могут бета-блокаторы и даже статины, применяемые для борьбы с атеросклерозом.
9. Инородные тела
Самая тревожная проблема – кашель у детей. Если у малыша упорный кашель, возобновляющийся без видимой причины, нужно сразу же исключить попадание инородного тела в дыхательные пути. Дети вдыхают монеты, скрепки, шурупы, колпачки от ручек, пуговицы, кусочки игрушек, орехи, косточки и многое другое. Самое опасное – попавшие в дыхательные пути или пищевод батарейки.
Часто выявить и удалить инородное тело способен ЛОР-врач. Эндоскопия позволяет воочию увидеть инородное тело.
10. Серная пробка
Большая сухая плотная серная пробка может раздражать кожу слухового прохода и вызывает кашель. Иногда причину кашля долго не находят, поскольку пациент идет к другим специалистам – терапевту, пульмонологу, даже к онкологу. Если же обратиться к отоларингологу, пробка удаляется, и кашель проходит сам собой.
В сети медицинских клиник «Афло-центр» принимает лор высшей категории Александр Леонидовичу Семаков.
Таким образом, если вы относительно здоровы, но у вас внезапно появился кашель, это серьёзный повод насторожиться и обратиться к специалисту. Ведь кашель не от простуды может говорить о скрытых проблемах со здоровьем. Не стоит бояться визита к специалисту, ведь только доктор сможет определить истинную причину недуга и назначить действенное лечение.
В сети медицинских клиник «Афло-Центр» вы сможете пройти полный осмотр, диагностику, а также лечение того или иного заболевания. Консультация врачей-специалистов, а также выполнение стандартного обследования позволит сохранить здоровье и предотвратить возможные неблагоприятные последствия. Будьте здоровы!

Чтобы понять, как вылечить бронхит и избежать его появления, нужно подробнее разобраться, что представляет собой эта болезнь. В данной статье приведены основные симптомы и причины возникновения болезни у взрослых и даны рекомендации по ее профилактике.
Содержание
Что такое бронхит и чем он опасен, если его не лечить
Бронхи человека — это пути, благодаря которым воздух согревается до температуры тела, очищается, а затем попадает в легкие. Если в организме начинается воспалительный процесс или попадает инфекция, то циркуляция воздуха нарушается.
По длительности и остроте протекания болезни принято выделять острый и хронический бронхит.
- Острый бронхит представляет собой резкое воспаление бронхов и характеризуется кратковременным развитием, когда сначала больной страдает сухим, а затем мокрым кашлем с выделением слизи (мокроты). Если запустить или не долечить острую форму бронхита, то есть большая вероятность, что он перерастёт в хронический.
- Хронический бронхит сегодня является наиболее распространенным заболеванием дыхательных путей. Он характеризуется периодами обострения и ремиссий. В данном случае происходит постепенное изменение и нарушение функций бронхов.
Как уже было отмечено выше, острый бронхит может перейти в хроническую форму и вызвать со временем пневмонию, эмфизему лёгких и затем и бронхиальную астму. В результате изменений в тканях бронхов могут возникнуть необратимые болезни сердца. Именно поэтому важно проводить своевременное и комплексное лечение бронхита.
Каковы симптомы бронхита
Симптомы этого заболевания, как правило, проявляются уже с первых дней. К основным симптомам бронхита следует отнести:
- Слабость, першение в горле. Развитие бронхита происходит по аналогии с простудой. Сначала у человека появляется общее недомогание, сопровождающееся слабостью, температурой и головными болями.
- Кашель. В зависимости от стадии развития болезни, кашель может быть либо сухим, либо влажным с выделением мокроты ( с развитием болезни прозрачная слизь приобретает желто-зеленоватый оттенок).
- Боль в груди. Из-за приступов кашля больной начинает ощущать боль в области грудной клетки.
- Хрипы и отдышка. Возникают в результате сужения прохода в бронхах. Хрипы могут проявляться не только в хронической, но и острой форме бронхита.
- Учащение дыхания. В результате сужения прохода в бронхах возникает чувство нехватки воздуха из-за невозможности сделать глубокий вздох.
Каковы причины бронхита
На сегодняшний день можно сделать вывод о том, что бронхит вызывается совокупностью факторов, которые располагают к данному заболеванию. Сочетание нескольких факторов способно вызвать воспалительный процесс в бронхах:
- Ослабленный иммунитет. Бронхит чаще всего диагностируется с приходом холодов, когда из-за нехватки солнечного света и витаминов падает иммунитет. Ослабленный организм не в силах противостоять вирусам и бактериям.
- Переохлаждение. Сильное переохлаждение организма способно вызвать воспалительные процессы. Происходит это вследствие централизации кровообращения (поступление крови к центру от периферии, по этой причине у человека мёрзнут конечности на холоде) и снижения активности реснитчатого эпителия в бронхах.
- Курение. При курении у человека раздражается слизистая оболочка бронхов, на их поверхности образовываются язвочки и рубцы. В результате того, что бронхи утрачивают свои защитные свойства, возникает воспалительный процесс и развитие хронического бронхита. Отметим, что пассивное курение также негативно влияет на работу бронхов.
- Неблагоприятная окружающая среда. Сюда стоитотнести вдыхание пыли и вредных веществ, которые со временем осаждаются на ресничках слизистой бронхов, снижая их основную функцию — очищение воздуха.
- Инфекции, передающиеся воздушно-капельным путем. Вирусы (вирус гриппа, парагрипп, аденовирус и др.) и бактерии (стафилококки, пневмококки, спрептококки и др.) являются наиболее частыми возбудителями бронхита.
Каким образом можно диагностировать бронхит
Обычно диагноз заболевания основывается на жалобах пациента и результатах клинического обследования (осмотр грудной клетки врачом). Но в некоторых случаях требуется проведение более тщательных исследований:
- Аускультация. Этот метод проводится с использованием стетоскопа. Врач проверяет наличие хрипов, свистов и иных шумов, которые характерны для данного заболевания.
- Анализ крови. При вирусном и бактериальном бронхите происходит изменение уровня определённых веществ в крови, который можно диагностировать, проведя общий анализ крови.
- Рентгенография легких. При наличии патологии на снимке легкие будут отображаться не однородным цветом, а пятнами различной интенсивности.
- Химический анализ мокроты. Проверяется наличие вирусных или бактериологических организмов.
Как правильно лечить бронхит
Отметим, что при подозрении на бронхит, самолечением заниматься не стоит. Специалист поможет выявить данное заболевание и назначить соответствующее лечение.
Антибиотики, как правило, в лечении этого недуга применяются в редких случаях (если только заболевание не дало осложнение и стало причиной других заболеваний).
Медикаментозное лечение бронхита включает в себя:
- Отхаркивающие средства
- Лекарства, снижающие вязкость мокроты
- Препараты, укрепляющие иммунитет
- Витамины
- Реже – препараты, которые подавляют кашель
Помимо лекарственных препаратов, справиться с болезнью позволяют простые процедуры (назначаются специалистом):
- Лечебная физкультура
- Физиотерапия
- Ингаляции
Немаловажную роль при лечении бронхита имеет соблюдение определенного режима:
- Обильное питье. Большое количество жидкости снижает воздействие токсинов на организм и способствует разжижению мокроты.
- Постельный режим. Бронхит часто сопровождается повышением температуры, поэтому важно соблюдать спокойный режим и не забывать про частую смену постельного белья.
- Исключить из рациона острую и пряную пищу. Она вызывает раздражение носоглотки и способствует обезвоживанию организма.
- Отказ от курения
- Увлажнение воздуха в помещении. Сухой воздух, особенно в отопительный сезон, способен лишь усугубить ситуацию.
Как лечить бронхит народными методами
Перед применением народных средств для лечения бронхита необходимо посоветоваться с врачом
Вылечить бронхит могут помочь не только лекарственные препараты, но и растительные средства. Существует множество рецептов народной медицины, позволяющей справиться не только с острой, но и хронической формой бронхита. Большинство из них вбирает в себя комплекс целебных трав, которые порой являются эффективнее аптечных медикаментов.
- Снятие жара. Самым эффективным средством для устранения этого симптома считаются травяные отвары из ромашки, липового цвета, осиновых почек и зверобоя. Они снимают воспаление и абсорбируют инфекцию.
- Смягчение кашля. Сухой кашель доставляет больному колоссальный дискомфорт, поэтому необходимо как можно скорее его смягчить. В этом может помочь отвар душицы в сочетании с ромашкой и липой.
- Для отхаркивания. Если сухой кашель перешел в мокрый, то нужно помочь организму выводить мокроту. В данном случае на помощь придут отвар подорожника и настойка корня солодки.
- Ингаляции. Если у вас дома не оказалось небулайзера – на помощь снова придут различные настойки и отвары. Действенными компонентами для таких процедур станет отвар шалфея, чабреца, ромашки и эвкалипта.
Профилактика бронхита
Для того чтобы снизить вероятность появления бронхита, следует соблюдать ряд несложных правил:
- Отказ от курения. Всем известно, что отказ от пагубных привычек положительно сказывается не только на состоянии легких, но и на здоровье человека в целом.
- Минимизировать воздействие возбудителей бронхита. Нужно постараться, ограничить (на сколько это возможно) влияние вредных веществ и газов, которые попадают в организм.
- Поддерживать необходимый уровень влажности в помещении. Норма влажности воздуха в теплый период – 30-60%, в холодный период – 30-45%.
- Поддерживать иммунитет. В холодное время года нужно особенно заботиться о своем здоровье и всячески поддерживать иммунитет: не только аптечными препаратами, но и растительными средствами.
- Своевременное лечение простудных заболеваний
- Активный образ жизни, закаливание и регулярные физические нагрузки способны значительно укрепить общее состояние организма.
Мнение редакции
При появлении первых признаков бронхита важно не запускать болезнь, дабы не допустить ее перехода в острую стадию. В этот период важно соблюдать постельный режим, предписания врача и помогать организму противостоять болезни, укрепляя иммунитет (в краткосрочной перспективе для этой цели подойдут лекарственные травы).




