Гипс при переломе шейки бедра
Статья посвящена результатам консервативного лечения диафизарных переломов бедренной кости у детей раннего возраста с помощью видоизмененной тазобедренной гипсовой повязки.
Ключевые слова: бедренная кость, диафизарные переломы, тазобедренная гипсовая повязка.
Актуальность. Переломы диафиза бедра являются наиболее тяжелой патологией опорно-двигательного аппарата и составляют от 12 до 25 % всех переломов костей у детей. Высокий процент переломов бедренной кости связан с увеличением в последние десятилетия числа множественных и сочетанных травм у детей. Многочисленные работы отечественных и зарубежных авторов свидетельствуют о том, что переломы бедренной кости у детей в значительной степени отличаются от таковых у взрослых, как по течению, так и по результатам лечения .
Если диагностика диафизарных переломов бедра у детей обычно не вызывает трудностей, то в вопросах лечения имеется большое разнообразие мнений. Анализ литературных источников показал, что авторы часто связывают это с анатомо-физиологическими особенностями детского организма, обладающего выраженной пластичностью костной ткани, способностью к перестройке . В то же время, имеет место переоценка регенеративных возможностей растущего организма, а также необоснованность выбора метода лечения без достаточного учета способности восстановления формы и структуры деформированной кости у детей. В настоящее время предложен целый ряд методов лечения переломов диафиза бедра от закрытой репозиции и иммобилизации гипсовой повязкой или наложения вытяжения до различных методов остеосинтеза.
Внедрение в практику лечения переломов компрессионно-дистракционного метода внесло свои коррективы в тактику лечения переломов бедра у детей. В связи с широким распространением метода закрытого чрескостного остеосинтеза альтернативные методы лечения не получили должного развития. Однако, данный метод, как и любой другой, имеет свои недостатки . Принимались во внимание существующие разногласия по поводу лечения детей с диафизарными переломами бедренной кости, недостаточность исследований, посвященных вопросам консолидации фрагментов и перестройки костной ткани в зависимости от характера излома и возраста больных.
Материалы иметоды. Внастоящей работе представлены материалы изучения клинико-рентгенологических результатов лечения диафизарных переломов бедренной кости у 50 детей раннего возраста, лечившихся в последние 2 года в клинике Ташкентского педиатрического медицинского института.
Анализ данных изученных детей переломы бедренной кости у мальчиков наблюдаются в 1,4 раза чаще, чем у девочек. Мальчиков было 29 (58 %), девочек 21 (42 %). По возрасту: 24 случая (48 %) наблюдали у детей до 1 года, 26 случаев (52 %) — у детей от 1 до 3 лет. В возрастном аспекте соотношение полов имеет тенденцию к росту числа пострадавших мальчиков. Так, соотношение мальчиков и девочек в возрасте до 1 года составило 1,1:1,0, у детей 1–3 лет — 1,6:1,0. Таким образом, чем взрослее становятся мальчики, тем выше частота перелома, что, очевидно, связано с возрастающей с годами физической активностью последних.
У детей раннего возраста переломы возникали, в основном, в быту — 37 наблюдений (74 %). Неправильный уход и недостаточный присмотр за ребенком стали причиной падений с рук, кроватки и т. п. В условиях детского дошкольного учреждения травмированы 6 детей (12 %); вследствие уличной травмы пострадали 7 (14 %) пациентов. Наличие смещений, безусловно, во многом определяет тяжесть клинической картины перелома, а своевременное и точное выявление возникших смещений совершенно необходимо при осуществлении консервативного лечения. Поэтому мы изучили 50 переломов и в 42 наблюдениях (84,0 %) выявили смещения костных отломков; распределение переломов по видам смещений представлено в таблице.
Таблица 1
Распределение переломов диафиза бедренной кости по виду смещения
|
Вид смещения |
Число наблюдений |
|
|
абсолютное |
процентное |
|
|
Смещение отломков по длине |
||
|
Смещение отломков по длине и под углом |
||
|
Смещение отломков по ширине |
||
|
Смещение отломков под углом |
||
|
Всего |
||
|
Ротационное смещение отломков |
||
Изолированного смещения по длине (10 %), а также под углом (28 %) оказалось не так много, как традиционно принято. Значительно чаще встречалось комбинированное смещение — по длине и под углом (44 %). Как видно, такие смещения составили более половины переломов со смещением, что подтверждает целесообразность предпринятого деления. Выделение в отдельный, комбинированный, вид данного смещения важно не только вследствие частой встречаемости. Наличие одновременно двух смещений отягчает картину перелома и усложняет лечение. Для репозиции требуется не только тракция по оси или исправление угловой деформации, а сочетанное приложение усилий. Ротационное смещение обнаружено в 66 % переломов.
Как показал материал исследования, диафизарные переломы бедра у детей раннего возраста разнообразны и по характеру линии излома и уровню расположения. Косой перелом определен в 21 случае (42 %), поперечный — в 8 (16 %), косопоперечный — в 10 (20 %), оскольчатый — в 3 (6 %), поднадкостничный — в 8 (16 %).
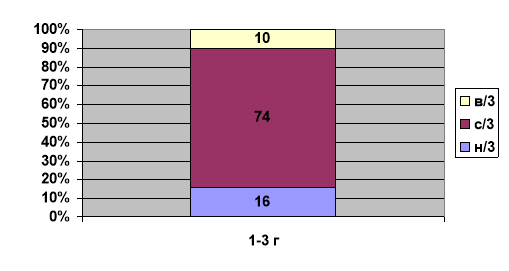
По уровню перелома превалировали переломы с/3 (74 %); н/3 (16 %) и в/3 тела бедра (10 %).
Распределение переломов по уровню локализации
Результаты иобсуждение.После окончания вытяжения, при наличии достаточно состоятельной костной мозоли, лечение продолжали видоизмененной тазобедренной гипсовой повязкой. При модифицировании повязки учитывались недостатки традиционной, особенности биомеханики диафизарного перелома бедра. Принцип тазобедренной гипсовой иммобилизации состоит в следующем.
При переломах в/3 и с/3 бедра со смещением, после прекращения вытяжения, бедро сгибают и отводят под углами, соответствующими смещению (кнаружи и кпереди, кпереди, кнаружи) проксимального отломка; колено сгибают под углом 900–1100. При переломе н/3 со смещением конечность сгибают в смежных суставах под углом 900, что способствует расслаблению икроножной мышцы, бедро отводят до 65–700.
Ватно-марлевую подстилку используют для защиты костных выступов и профилактики пролежней. Затем приступают к наложению лонгет, для чего первую гипсовую лонгету укладывают на поясничную область и наружно- боковую поверхность передней брюшной стенки больного так, чтобы верхний край лонгеты лежал на уровне нижнего края подреберий. Вторую лонгету укладывают по передней поверхности поврежденной конечности от одноименного подреберья до уровня 2,0 см проксимальнее лодыжек. Третьей короткой лонгетой укрепляют две предыдущие в области тазобедренного сустава. Далее повязке придают прочность циркулярными турами гипсовых бинтов.
Модифицированная тазобедренная повязка, на наш взгляд, сравнительно полнее соответствует требованиям гипсовой иммобилизации, так как:
- Элиминируется необходимость одномоментного перевода вытягиваемого сегмента из положения сгибания бедра в разогнутое;
- Приданое положение сгибания бедра и колена способствует наибольшему расслаблению мышц конечности;
- Положение сгибания бедра и колена является более физиологичным для травмированной конечности, чем предлагаемое в традиционной повязке.
Наблюдения показали полное соответствие параметров видоизмененной тазобедренной гипсовой повязки биомеханическим данным о том, что при согнутых под углом 80–900 бедре и голени отведение бедра увеличивается более чем в 2 раза, достигая 65–700, объем ротационных движений также увеличивается вдвое, достигается наибольшее расслабление наружных ротаторов. Стопа не нуждается в иммобилизации; пребывание стопы в состоянии естественного подошвенного сгибания (в пределах 10–200) в сочетании с прямым углом в колене способствует максимальному расслаблению икроножной мышцы.
Видоизмененная тазобедренная гипсовая повязка обладает следующими преимуществами:
- Обеспечивает придание дистальному отломку положения проксимального;
- Обеспечивает придание обеим отломкам наружной ротации;
- Иммобилизует два смежных сустава; движения в голеностопном суставе и пальцах стопы сохраняются в полном объеме;
- Делает более доступным визуальный контроль периферического кровообращения и иннервации травмированной конечности;
- Упрощает уход за больным, так как повязка не подвергается загрязнению физиологическими отправлениями, сохраняет опрятный вид и прочность в период иммобилизации;
- Реализовывает идею наибольшей «мобильности» больного — ребенок может сидеть, повязка не обрекает его на строгий постельный режим.
По материалам нашего исследования, средний срок иммобилизации модифицированной повязкой составил 28–30 дней. У 5 больных видоизмененную повязку применили в качестве элемента комбинированного лечения после накожного вытяжения. 15 детям в возрасте от 5 месяцев до 3 лет модифицированная повязка была использована в качестве самостоятельного метода. Иммобилизацию осуществляли после предварительного обезболивания места перелома и одномоментной закрытой репозиции отломков.
В основном на излечении находились дети с поднадкостничными переломами, причем у 5 детей выявлено угловое смещение. Детей с поперечным переломом было 5, в том числе со смещением — 2; все 4 случая косого перелома были с удовлетворительным стоянием отломков.
В результате применения видоизмененной гипсовой повязки у детей раннего возраста не наблюдали вторичного смещения отломков. Отломки удерживались в правильном положении в течение всей иммобилизации, которая составила 4–6 недель и зависела от возраста и линии излома. Сказанное подтверждают следующие клинические наблюдения.
Подытоживая вышесказанное, нужно отметить, что при применении модифицированной гипсовой повязки свою задачу мы видели в восстановлении здоровья ребенка в короткие сроки и самыми щадящими методами. Наши наблюдения показали, что расчеты на самокоррекцию деформаций не оправданы, ротационные и угловые смещения остаются, ведя к различным искривлениям конечности, нарушению осанки. В итоге у нас сформировалось твердое убеждение, что у ребенка раннего возраста после консервативного лечения диафизарного перелома бедра осложнений быть не должно, и каждый случай такого осложнения следует рассматривать как результат той или иной ошибки.
Выводы.
- Причинами вторичных и остаточных смещений является ряд недостатков, имеющих место в технике и методике традиционного лечения, к которым относятся при гипсовой иммобилизации — нефизиологическая фиксация разогнутой в смежных суставах конечности.
- При переломе диафиза бедренной кости у детей раннего возраста закрытую репозицию и последующую стабильную фиксацию отломков необходимо выполнять в соответствии с плоскостью деформации и значениями углов смещенного проксимального отломка.
- Способ иммобилизации видоизмененной тазобедренной гипсовой повязкой учитывает углы смещения проксимального отломка, полнее обеспечивает индивидуальный подход и преемственность этапов лечения, поэтому имеет основание считаться усовершенствованным.
- Оценка исходов переломов показала эффективность модифицированной гипсовой повязки, так как после лечения ею степень анатомо-функционального восстановления бедренного сегмента в ближайшие сроки на 13,5 %, в отдаленные сроки — на 21,3 % оказалась выше по сравнению с традиционным лечением.
Литература:

 Травмы пагубно влияют на качество жизни. Они привносят свои неудобства и очень важно влиться в привычный ритм жизни. Перелом шейки бедра встречается у 80% пожилых людей. Их подвижность и так ограничена и сковывание движений чревато нарушениями обменных процессов. Деротационный сапожок — это приспособление для временной иммобилизации поврежденного сустава и может быть аналогом гипсовой повязки. Он фиксируется в виде на голеностопе и не дает ноге перекручиваться.
Травмы пагубно влияют на качество жизни. Они привносят свои неудобства и очень важно влиться в привычный ритм жизни. Перелом шейки бедра встречается у 80% пожилых людей. Их подвижность и так ограничена и сковывание движений чревато нарушениями обменных процессов. Деротационный сапожок — это приспособление для временной иммобилизации поврежденного сустава и может быть аналогом гипсовой повязки. Он фиксируется в виде на голеностопе и не дает ноге перекручиваться.
Деротационный сапожок при переломе имеет складную конструкцию и универсальный размер, который подойдет каждому независимо от ноги. Может накладываться доктором или в домашних условиях при соблюдении инструкции пользования. Сапожок при переломе бедра производиться преимущественно натуральных материалов, например хлопка. Он сохраняет стабильный баланс кожи, отлично пропускает воздух, прост в уходе. Если регулярно делать массаж, физиологические процедуры Вы быстро заметите результат.
Деротационный сапожок — это непростой бандаж, которая надевается на нижнюю треть голени и доходит аж до пальцев стопы. Дополнительно прилагается поперечная деревянная перекладина, которая предотвращающий боковое смещение стопы и всей ноги. Снабжен дополнительными фиксирующими ремнями с липучками на концах, которые ограничивают сгибательные движения.
Принцип заключается в том, чтобы он не дал острым костным обломкам в области перелома смещаться и причинять болевые ощущения. Рекомендуют применять когда у пациента есть противопоказания для оперативного лечения в силу пожилого возраста или других особенностей или если невозможно эндопротезирование металлическими конструкциями назначают. Есть варианты которые производят из пластика с махровой подкладкой внутри. Они более практичные и легкие, надевать и снимать не затруднит даже пожилых людей. А подушка во внутренней части убережет даже чувствительную кожу от потертостей и раздражения.
 Рассмотрим основные рекомендации
Рассмотрим основные рекомендации
— перелом шейки бедра;
— острые травмы голеностопа лодыжки и стопы;
— после операции на голени;
— восстановительный период после эндопротезирования;
— вялая стопа как следствие пареза и паралича;
— пациентам после перенесенных инсультов или других нервных поражений;
Если у Вас наблюдается хотя бы один из перечисленных симптомов рекомендуем купить деротационный сапожок, он надежно зафиксирует бедро в неподвижном состоянии.
На сайте интернет-магазина товаров для здоровья medlinia.com.ua Вы сможете купить деротационный сапожок в широком ассортименте по низкой цене. Каждая единица товара тщательно проверятся на предмет соответствия показаниям. Мы рады будем предложить доставку по Киеву и других городах Украины. Вышлем Ваш заказ на сапожок при переломе бедра в Харьков, Запорожье, Николаев, Днепр, Львов и т.д
Мы предлагаем деротационный сапожок только от проверенных и сертифицированных производителей ортопедических товаров – Fosta (США), Medi (Германия), Тривес (Россия), Алком, Ребилитимед, Тиса-Киев (Украина).
В связи с неуклонным старением населения в нашей стране, количество переломов шейки бедренной кости увеличивается. По статистике, переломы шейки бедра составляют до 6% от числа переломов всех костей скелета. До 90% переломов этой локализации наблюдаются у лиц пожилого и старческого возраста. У женщин переломы этой локализации наблюдаются в два раза чаще, чем у мужчин. У 20% больных (в основном, это люди пожилого возраста) эти переломы приводят к летальному исходу. Перелом шейки бедренной кости у пожилых пациентов это не просто сломанная кость, это состояние, которое угрожает их жизни. Сам перелом не является опасным и проблемы в лечении не составляет. Жизнеугрожающими для пожилого пациента становятся осложнения от длительного обездвиживания и пребывания в постели после травмы.
Переломы шейки бедра у молодых гораздо более редкое явление, которое в меньшей степени угрожают их жизни. В связи с большой распространенностью переломов данной локализации среди пожилых людей, проблема лечения этих пациентов не только медицинская, но и социальная. В этой статье мы рассмотрим анатомию бедренной кости, причины способствующие переломам шейки бедра, а также способы лечения этой травмы.
Анатомия
Тазобедренный сустав по строению шаровидный, поэтому движения в нем возможны во многих плоскостях. Сустав образован вертлужной впадиной, образуя как бы глубокую чашу и головкой бедренной кости, которая имеет форму шара.
Головка бедренной кости соединена с основной ее частью (диафизом) с помощью короткого участка кости, называемым шейка бедренной кости. Сильные и толстые мышцы и сухожилия окружают сустав. Поверхности вертлужной впадины и головки бедренной кости покрыты суставным хрящом.
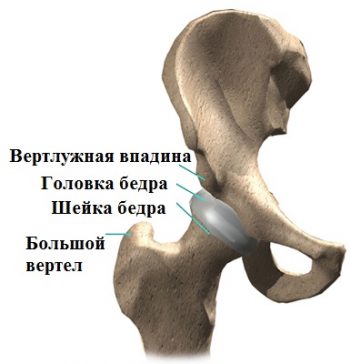
Суставной хрящ — жесткий и гладкий материал, покрывающий кости в области сустава. Суставной хрящ позволяет покрытым им костям плавно скользить друг относительного друга, не повреждаясь.
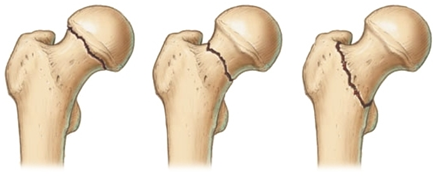
В зависимости от расположения линии перелома по отношению к головке бедренной кости переломы шейки бедренной кости делят на:
- субкапитальные — переломы вблизи перехода головки в шейку
- чресшеечные – проходят через шейку
- базальные – линия перелома располагается в области основания шейки
Все кровоснабжение головки бедренной кости, а также хряща ее покрывающего происходит через сосуды проходящие в области шейки бедренной кости.
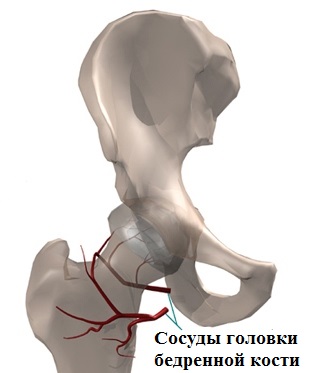
Если эти сосуды повреждаются, питание головки бедренной кости нарушается и она разрушается.
Знание расположения линии перелома помогает выбрать верную оперативную технику, а также спрогнозировать течение данного заболевания.
Известно, что головка бедренной кости кровоснабжается из нескольких источников:
- сосудов собственной (круглой) связки головки бедренной кости – ligamentum teres
- сосудов, проходящих в капсуле сустава – capsular retinacula
- сосудов, идущих в самой бедренной кости – nutrient artery
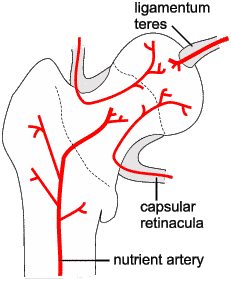
Схематическое изображение кровоснабжения головки и шейки бедренной
Сращение перелома также не может состояться в связи с отсутствием кровоснабжения данной области.
При переломе шейки бедренной кости сосуды питающие головку бедренной кости, как правило повреждаются. Головка бедренной кости не получает питание в связи с чем начинает разрушаться.
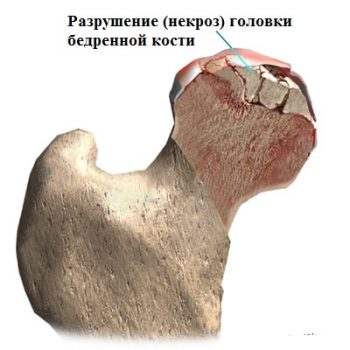
Сращение не наступает, а головка со временем рассасывается. Опороспособность ноги резко уменьшается. Пациент не может передвигаться без дополнительной опоры в виде костылей или ходунков.
Причины перелома
Очевидной причиной перелома шейки бедра является травма. Пожилые люди часто теряют равновесие и падают. Причиной падения также могут быть различные неврологические и сердечные заболевания, которые могут спровоцировать внезапную потерю сознания и падение.
Переломы шейки бедренной кости почти всегда происходят при падении больного на бок, на область тазобедренного сустава. Иногда они могут наступать и от легкого толчка или даже от обычного наклона туловища. В последнем случае такие переломы поздно диагностируются и иногда долго лечатся как воспаление седалищного нерва.
Остеопороз является одной из причин широкого распространения переломов у пожилых людей.
При остеопорозе происходит вымывание минеральных веществ из костей. Кости становятся хрупкими и ломкими, что увеличивает склонность к переломам даже при небольших травмах. Остеопороз наиболее распространен среди пожилых женщин с лишним весом.
К фактором предраспологающим к развитию остеопороза можно отнести злоупотребление алкоголя, табакокурение, прием некоторых видов лекарств, а также малоактивный и сидячий образ жизни.
У молодых пациентов перелом шейки бедренной кости как правило является следствием высокоэнергичной травмы при ДТП или падении с высоты.
Симптомы перелома
Перелом шейки бедра, как и любой перелом вызывает резкую боль. Опороспособность нижней конечности нарушается. Человек не может встать и опереться на ногу. Если пожилой человек живет один в квартире, после падения он не может добраться до телефона и вызвать помощь. Как правило такие пациенты доставляются в стационар через несколько часов и даже дней после травмы в состоянии сильного обезвоживания, что может быть для них смертельноопасным.
Диагноз
Диагноз устанавливается на основании собранного анамнеза, физикального осмотра и данных инструментальных методов обследования.
Переломы шейки бедренной кости сопровождаются многими симптомами, наиболее распространенными из которых являются:
- резкая боль, которая возникает при попытке активных и пассивных движений и/или при поколачивании по пятке, определяется немного ниже паховой складки и усиливается при пальпации
- Характерный вынужденное положение ноги — она повернута так, что наружный край стопы лежит на кровати (наружная ротация)
- Симптом «прилипшей пятки» — невозможность поднять поврежденную ногу, при этом пятка скользит по поверхности кровати
- Отек и гематома — признаки, которые появляются спустя несколько дней после травмы. Они могут достигать больших размеров, образуя припухлость в виде галифе (симптом «галифе»)
- Укорочение нижней конечности на несколько сантиметров, которое возникает за счет смещения и неправильного стояния отломков
Как правило диагноз перелом шейки бедра устанавливается без особых сложностей. Рентгенография позволяет уточнить характер перелома и степень смещения отломков.
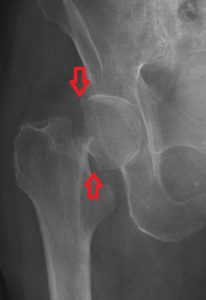
Важно, чтобы доктор получил информацию о наличии и выраженность сопутствующих заболеваний у пациента, что является важным для определения тактики дальнейшего лечения перелома. Например высокий сахар крови или повышенное артериальное давление у пациента может стать причиной для переноса сроков операции.
Возможные осложнения
Перелом шейки бедренной кости – это травма, при которой велик риск таких осложнений, как несращение перелома (образование ложного сустава), асептический некроз головки бедренной кости. Кроме того из-за длительного постельного режима особенно у пациентов пожилого возраста велика вероятность присоединений таких осложнений как пневмонии, пролежней, образование тромбов и достаточно высокий процент летальных исходов.
Все вышеперечисленное указывает на то, что оптимальным (а зачастую жизнесохраняющим) выходом из такой ситуации является скорейшая активизация пациента, что достигается при помощи операции (остеосинтез или эндопротезирование сустава). К сожалению, после проведения операции остеосинтеза сращение отломков происходит не всегда, в силу сопутствующих неблагоприятных факторов. Поэтому ведущим оперативным методом лечения переломов шейки бедренной кости является эндопротезирование тазобедренного сустава (однополюсное, тотальное или биполярное).
Консервативное лечение
Существуют консервативные и оперативные методы лечения переломов шейки бедренной кости. Без операции можно лечить пациентов, состояние которых позволяет сесть в постели в течении нескольких дней после травмы, а в последующем встать с кровати и передвигаться при помощи костылей. Таким пациентам операция может быть выполнена в плановом порядке при необходимости после дополнительной подготовки. Также консервативное лечение может быть показано ослабленным пациентам с выраженной сопутствующей патологией, для которых риск анестезии и операции может быть крайне высоким.
Ухаживающий должен быть настойчивым в активизации больного и уделять ему много внимания, иначе больные, особенно в старческом возрасте, быстро теряют активность, перестают самостоятельно заниматься лечебной физкультурой, и благоприятный исход заболевания становится сомнительным.
Что же делать в данной ситуации? При этом лечении необходима максимально возможная подвижность пациента на фоне обезболивания. Деротационный сапожок, наложенный в больнице можно, по желанию пациента, использовать периодически, он требуется для предотвращения вращения, ротации стопы, что может приносить пациенту боль,дискомфорт,с.Можно и нужно садиться в постели (деротационный сапожок на это время снимается или же , при отсутствии боли, вообще не применяется), становиться на ноги на ходунах, костылях, допускается даже опора на поврежденную ногу. При настойчивости пациент вначале ходит с ходунами или 2 мя костылями в течение 1 – 2 мес, затем с одним костылем и далее- переход к ходьбе с тростью. Проводится профилактика пневмонии – дыхательная гимнастика – надувание надувной игрушки по 5 – 10 минут каждого часа. Профилактика пролежней – подвижность, использование памперсов, протирание кожных покровов спиртсодержащими жидкостями, камфорным спиртом, водкой. Проводится тромбопрофилактика- бинтование ног эластическим бинтом ( можно использовать противоварикозный трикотаж в виде чулков ), а также применяются препараты низкомолекулярного гепарина (фрагмин, клекасан – в инъекциях и ксарелта, продакса- в таблетированной форме, согласно инструкции по применению).
При этом лечении перелом не срастается, в его зоне формируется ложный сустав,
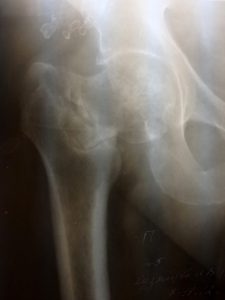
происходит укорочение конечности на 3 – 4 см за счет смещения бедренной кости кверху до достижения опоры малого вертела и головки бедренной кости друг с другом, болевой синдром с течением времени нивелируется и исчезает. Укорочение конечности можно компенсировать ортопедичсекой обувью, заказав ее в ортопедической мастерской. В итоге, при определенной настойчивости происходит компенсация, пациент осваивает новые навыки и может самостоятельно передвигаться, активно себя обслуживать. Что дает возможность, при наличии противопоказаний к операции, избежать летальных осложнений и быть , на сколько это возможно, активными в своем жизненном пространстве.
Хирургическое лечение при переломах шейки бедра
Существует несколько способов хирургического лечения переломов шейки бедра.
У молодых пациентов существует высокая вероятность сращения переломе шейки бедренной кости при правильном лечении. Операция должна быть произведена как можно быстрее после травмы.
Пациент фиксируется на специальном операционном столе, осуществляется закрытая коррекция положения отломков (репозиция) под рентгенконтролем, далее через небольшие проколы кожи перелом фиксируется тремя специальными винтами.
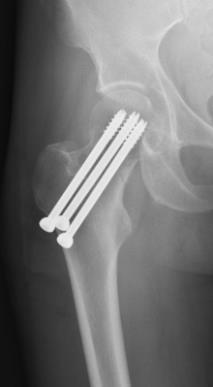
В сроки до полугода перелом чаще всего срастается. Таким же способом у пожилых людей можно лечить переломы шейки бедра без смещения отломков.
Однако стоит отметить что риск не сращения переломов шейки бедра у пожилых людей выше чем у молодых. Также переломы шейки бедра без смещения отломков встречаются гораздо реже.
При переломах шейки бедра со смещением у пожилых пациентов наиболее часто используемым методом хирургическим лечения является эндопротезирование тазобедренного сустава. Остеосинтез (фиксация перелома винтами или пластинами) чаще всего бесперспективна, в связи с нарушением кровоснабжения головки бедренной кости.
Решение об операции принимает врач совместно с пациентом. После выяснения анамнеза, врач выполняет тщательный клинический осмотр, чтобы измерить уровень болевого синдрома, функциональные возможности пациента. Во время осмотра пациента, врач-хирург изучает рентгенограммы, а также данные КТ и МРТ исследований.
Также потребуется тщательное и полное медицинское обследование перед операцией. Это делается для того, чтобы во время операции максимально снизить риск развития осложнений. Если предполагается длительная операция или уровень гемоглобина пациента ниже нормальных значений, после или во время операции может потребоваться переливание крови.
Обязательно назначается профилактика тромбоэмболических осложнений.
Виды эндопротезов
Существует несколько основных типов эндопротезов — бесцементные и цементные.
Цементные эндопротезы удерживаются в кости с помощью специального цемента, который фиксирует металл к кости. Поверхность бесцементных протезов выполнена таким образом, что костная ткань со временем врастает в нее, за счет чего протез и удерживается в кости. Для того чтобы эндопртоез прирос, кость обрабатывается специальными инструментами.
Оба вида фиксации эндопротезов широко применяются в медицинской практике. Также в некоторых случаях может использоваться комбинация, когда например вертлужный компонент (чашка) фиксируется с помощью цемента, а бедренный компонент (ножка) бесцементно. Решение о том, использовать цементный или бесцементный эндопротез принимает хирург, основываясь на возрасте, образе жизни пациента и качестве его костей.
Эндопротез состоит из двух основных частей.
Вертлужный компонент (чашка) заменяет суставную поверхность вертлужной впадины. Оболочка вертлужного компонента изготовлена из металла, внутрь которого помещен пластиковый или керамический вкладыш, который непосредственно соприкасается с бедренным компонентом.
Бедренный компонент заменяет головку и шейку бедренной кости, обычно изготовлен из металла полностью. В некоторых конструкциях эндопротеза головка может быть выполнена из керамики.
Эндопротезирование может быть тотальным, когда заменяется оба компонента, и однополюсным. При однополюсном эндопротезировании (гемиартропластики) меняется только бедренный компонент. Гемиартропластика обычно выполняется при переломах шейки бедренной кости у пожилых и ослабленных пациентов.
При данном виде эндопротезирования допускается наиболее ранняя вертикализация пациента, уже на следующий день. Тем самым значительно уменьшается риск тромобоэмболических и гипостатических осложнений у пожилых ослабленных пациентов с переломами шейки бедренной кости.
Системе реабилитационных мероприятий максимально позволяет пациентам вернуться к активному образу жизни.
В результате успешно проведенной операции эндопротезирования тазобедренного сустава полностью восстанавливается подвижность в тазобедренном суставе, что дает возможность приступить к ранней активной реабилитации пациента и избежать возникновения многих возможных осложнений, которые обычно приводят к летальным исходам.
Применяемые на сегодняшний день прогрессивные методики и новые материалы позволяют оперировать пациентов практически любых возрастных групп и не задумываясь пользоваться «новым» суставом от 20-ти лет и более.




