Гиперпролактинемия: что это?
Содержание
- (Гиперпролактинемия)
- Пролактинома. Разновидности.
- Пролактинома симптомы у женщин.
- Пролактинома. Симптомы у мужчин.
- Пролактинома. Диагностика.
- Пролактинома. Лечение.
- Причины возникновения гиперпролактинемии
- Симптомы заболевания
- Диагностика гиперпролактинемии в «СМ-Клиника»
- Лечение гиперпролактинемии в «СМ-Клиника»
(Гиперпролактинемия)
Пролактинома — синдром гиперпролактинемии (СГ) является как проявлением самостоятельного
гипоталамогипофизарного заболевания, так и одним из самых распространенных синдромов при различных эндокринных, соматических, нервнорефлекторных нарушениях.
Установлено, что пролактинома сопровождает каждый третий случай женского бесплодия. Чаще всего ГП встречается у молодых женщин 25-40 лет, значительно реже у мужчин того же возраста. Описаны случаи гиперпролактинемии у подростков и пожилых людей.
Пролактинома. Разновидности.
Пролактинома подразделяется на физиологическую и патологическую.
Физиологическая пролактинома наблюдается у женщин при беременности, во время родов, лактации, стрессовой ситуации, при физической нагрузке, при венепункции, у новорожденных.
Физиологические факторы, способные вызвать пролактиномию, следующие:
- сон;
- пол (у женщин чаще, чем у мужчин);
- стимуляция сосков;
- половой акт;
- стресс;
- физические упражнения;
- гипогликемия;
- общий наркоз;
- дегидратация;
- прием пищи;
- беременность;
- неонатальный период.
Распространенность патологической пролактиномы составляет 17 человек на 1000 человек населения.
Причины, приводящие к патологической гиперсекреции пролактина, разнообразны.
Это могут быть:
- опухоли гипофиза (аденома гипофиза, краниофарингиома, глиома);
- нейроинфекции;
- травмы мозговой ткани различной локализации и этиологии;
- гипотиреоз;
- недостаточность функции надпрочечников;
- синдром поликистозных яичников;
- хроническая почечная недостаточность;
- цирроз печени;
- хронический простатит;
- герпес;
- воздействие фармакологических препаратов и др.
Пролактинсекретирующие аденомы гипофиза (пролактиномы) наиболее часто встречающийся тип аденом гипофиза. Они вызывают у больного изменение обмена веществ, называемое гиперпролактиемией (ГП, синдром гиперпролактинемии (СГ)).
Пролактинома симптомы у женщин.
Пролактиномы чаще всего развиваются у молодых женщин. Симптоматика
проявляется развитием синдрома лактореиаменореи (выделения молозива из молочных желез с нарушением менструального цикла). Помимо аменореи может развиться бесплодие на фоне регулярных (или не регулярных месячных) без овуляции.
У женщин, как правило, диагностируются пролактиномы на ранних стадиях, поскольку у женщин имеется более объективная симптоматика нарушение менструального цикла, что в более ранние сроки приводит их к врачу.
Пролактинома. Симптомы у мужчин.
Пролактинома занимает одно из важных мест при половых расстройствах у мужчин. Среди состояний, вызывающих пролактиному у мужчин, на первый план выступают пролактиномы, затем другие опухоли хиазмальноселлярной области, которые деформируют ножку гипофиза и вызывают функциональную пролактинома (так называемый эффект пересеченной ножки гипофиза) — псевдопролактиномы.
В случае, если причиной пролактиномы у мужчин является макроаденома гипофиза, в клинической картине заболевания могут преобладать симптомы выпадения тропных гормонов гипофиза и признаки распространенности или супраселлярного роста опухоли (головные боли, нарушение зрительных функций).
Диагностика пролактиномы у мужчин затруднена тем, что характерные жалобы (бесплодие, снижение либидо и потенции) не всегда ассоциируются с наличием серьезных эндокринных нарушений. Имеет место поздняя диагностика, т.к. у мужчин симптоматика снижения половой функции более субъективна, и в силу определенных черт характера, в зависимости от типа половой конституции что приводит к тому, что опухоли гипофиза могут вырастать до значительных размеров. В связи с этим ранняя диагностика пролактиномы у мужчин является решением важной проблемы.
Помимо развития синдрома лактореиаменореи (у женщин) и нарушений половой функции у мужчин, пролактинома вызывают целый ряд клинических проявлений в виде увеличения веса, появления слабости, сонливости, развивается остеопороз.
Гиперпролактинемия (пролактинома)
Аденомы гипофиза, как секретирующие, так и не секретирующие пролактин, в зависимости от своей локализации могут вызывать признаки и симптомы объемного процесса. Такие признаки головные боли, нарушения зрения и другие.
У больных с пролактиномами, как и у больных с другими аденомами гипофиза, в 15-20% случаев происходят спонтанные кровоизлияния в гипофизарную опухоль (апоплексия), что может сопровождаться головной болью, нарушением зрительных функций (ограничение полей зрения, снижение остроты зрения, двоение в глазах) и другими неврологическими симптомами.
Пролактинома. Диагностика.
При обследовании и сборе анамнеза следует обратить внимание на особенности нарушения менструальной, репродуктивной функций, наличие головной боли, не прекращающейся при приеме анальгетиков, нарушение сна, раздражительность, слабость, утомляемость, снижение либидо, изменение массы тела, особенно после начала половой жизни, выделения из молочных желез, зрительные нарушения, уточнить характер нарушения менструальной функции, причину и возраст, в котором оно возникло. На генез заболевания указывает прекращение менструаций после приема комбинированных эстрогенгестагенных препаратов, циклической гормонотерапии, начала половой жизни, а также после абортов, родов или продолжительной и обильной лактации.
Ключевым маркером опухоли является уровень пролактина, чаще от 2500 до 35000 мЕд/л и выше. Проводятся различные фармакологические пробы с с блокатором дофамина метоклопрамидом и стимулятором секрециитиролиберином.
Несмотря на то, что основным диагностическим критерием служит повышение пролактина в сыворотке крови, важно знать, что однократное обнаружение в крови больного или больной повышенного уровня пролактина еще не равнозначно установлению диагноза. Сам факт посещения врачебного кабинета может стать причиной стрессорной транзиторной пролактиномы, так как ПРЛ считается «стрессорным» гормоном и умеренное транзиторное повышение его уровня в сыворотке крови может наблюдаться после венепункции, при физической нагрузке, судорогах и множестве других физических и психологических стрессов. Чтобы определить, является ли повышение уровня пролактина случайным или хроническим, необходимо повторно определять его содержание в сыворотке крови.
Хроническая пролактинома указывает на нарушение регуляции секреции ПРЛ.
Концентрация ПРЛ выражается в нг/мл или в мЕд/л. Для перевода концентрации в мЕд/л необходимо использовать следующее соотношение: 1 нг/мл=30,3 мЕд/л.
Содержание ПРЛ в сыворотке крови здоровых женщин не превышает 20 нг/мл (600 мЕд/л), а у мужчин 1315 нг/мл (450 мЕд/л). При значительном увеличении уровня ПРЛ выше 3000 мЕд/л информативно даже однократное его определение.
При незначительном превышении нормативных показателей до 1000 мЕд/л рекомендуется трехпятикратное исследование.
Умеренная пролактинома обнаруживается при гипотиреозе или в тех случаях, когда повышение уровня ПРЛ обусловлено приемом лекарственных средств.
Даже небольшое повышение уровня ПРЛ может быть причиной недостаточности желтого тела, ановуляторных циклов и бесплодия. Повышение уровня ПРЛ до 2000 мЕд/л вызывается преимущественно «функциональными» причинами и чаще характерно для гиперпролактинемиипри синдроме пустого турецкого седла, гормональнонеактивной опухоли гипофиза, идиопатической пролактиномы и симптоматических форм. Уровень выше 2000 мЕд/л обычно характерен для гиперпролактинемии опухолевого генеза (пролактиномы), хотя эти показатели часто перекрываются.
Лабораторно-инструментальное обследование функции дыхательной системы, желудочно-кишечного тракта, мочевыделительной системы и периферических эндокринных желез позволяет подтвердить или исключить вторичную форму СГ.
После исключения вторичной пролактиномы уточняется состояние гипоталамуса и аденогипофиза.
Учитывая, что клиника СГ может маскировать субклинические стадии некоторых заболеваний, необходимо проведение определения тропных гормонов гипофиза.
Всем больным с клиникой пролактиномы необходимо проводить рентгенологическое обследование черепа, компьютерную и\или магнитнорезонансную томографию головного мозга для выявление возможного наличия опухоли гипофиза. Пролактинсекретирующие опухоли гипофиза примерно чуть больше, чем в половине случаев имеют небольшие размеры, не выходящие за пределы турецкого седла, тогда как остальные новообразования характеризуются распространением их в кавернозные синусы и инфраселлярно с разрушением дна турецкого седла и вовлечением в пазухи основной кости.
Пролактинома. Лечение.
При лечении больных с пролактиномой требуется выполнение следующих задач: нормализация уровня пролактина, восстановление фертильности, достижение регрессии аденомы, стабилизации роста либо удаление опухоли; элиминация галактореи, нормализация менструального цикла, устранение сосудистых, эндокриннообменных и эмоциональноличностных нарушений.
Для выполнения данных задач применяются три метода терапии:
— медикаментозная терапия,
— хирургическое лечение,
— лучевая терапия.
В настоящее время подавляющее большинство пролактином лечатся медикаментозно. Существует большой спектр препаратов агонистов дофамина, таких как бромкримтин, абергин, парлодел, норпролак, достинекс. Подбор терапии должен проводится специалистом эндокринологом после выполнения тщательного обследования на предмет причин возникновения гиперпролактинемии.
Показаниями к оперативному лечению (аденомэктомии) при пролактиномах являются неэффективность либо непереносимость агонистов дофамина.
Лучевая терапия проводится при отказе пациентов от оперативного лечения, при рецидиве заболевания после операции либо при наличии противопоказаний к хирургическому лечению.
Для консультации с нейрохирургом свяжитесь со мной.
Вернуться в начало страницы «Пролактинома»
Лечением данного заболевания занимается Гинеколог
Нужна дополнительная информация? Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
+7 (495) 777-48-49 Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время Гиперпролактинемия – это заболевание, при котором уровень гормона пролактина в крови существенно выше нормальных значений. Этот гормон называют «молочным» и в первую очередь связывают его действие с увеличением и секрецией молочных желез, стимуляцией лактации (выработки молока). На самом деле пролактин участвует во многих биохимических процессах, регулирующих деятельность организма женщины. Он играет важную роль в функционировании репродуктивной системы, регулировании метаболизма, коррекции психоэмоционального состояния. Поэтому патологическое повышение его уровня может вызвать нарушения менструального цикла, бесплодие, фригидность (отсутствие полового влечения), аноргазмию (невозможность получения оргазма), ожирение, остеопороз, повышенную секрецию инсулина и т. д.
Следует отличать физиологическое (нормальное) повышение уровня пролактина у женщин от патологического. Пролактин продуцируется в повышенных объемах во время беременности, после родов, во время кормления грудью, во сне и даже при усиленной физической нагрузке. В этом случае мы не говорим о заболевании – это нормальное временное физиологическое состояние, не требующее лечения.
Причины возникновения гиперпролактинемии
Данное патологическое состояние может возникнуть в результате действия фармакологических, патологических и идиопатических факторов.
Фармакологические факторы. Уровень пролактина может повыситься в результате приема некоторых препаратов:
- транквилизаторов; антидепрессантов;
- оральных контрацептивов, содержащих эстроген;
- нейролептиков;
- лекарств, понижающих давление;
- ингибиторов и блокаторов дофамина;
- противосудорожных и других.
Также нарушению нормального уровня пролактина может способствовать употребление опиатов и курение.
Патологические факторы, вызывающие повышение уровня пролактина в крови, можно разделить на органические и функциональные.
К органическим чаще всего относят доброкачественные опухоли гипофиза, в основном аденомы и пролактиномы. Они провоцируют увеличение выработки пролактина. Такие опухоли обычно очень маленького размера (до 10 мм), практически не увеличиваются в объеме со временем или увеличиваются очень медленно и хорошо поддаются медикаментозному лечению.
Функциональными факторами называют заболевания, ставшие первопричиной увеличения уровня пролактина в крови. Это заболевания щитовидной железы, яичников (поликистоз), надпочечников, печени (цирроз), почек (хроническая недостаточность). Причиной могут стать также травмы и операции в области груди.
Идиопатические факторы. В их случае гипофиз без каких-либо понятных причин начинает вырабатывать гормон пролактин в повышенном объеме. Почему это происходит, до конца еще не изучено.
Симптомы заболевания
Гиперпролактинемия, в основном, проявляется в нарушении функционирования репродуктивной системы женщины, метаболических процессов и психоэмоционального состояния.
Репродуктивные нарушения часто приводят к бесплодию. Это может быть:
- полное отсутствие менструаций,
- маленькая длительность менструаций (не более двух дней),
- малое количество менструальной крови;
- длинный менструальный цикл (свыше 35 дней);
- длительный перерыв между менструациями (от нескольких месяцев до полугода);
- отсутствие овуляции;
- гипоплазия матки (слишком тонкий слой эндометрия – внутренней слизистой оболочки);
- снижение либидо и невозможность получить оргазм;
- галакторея (выделение молока или молозива из груди, при том что пациентка не кормит грудью);
- нарушение баланса мужских и женских гормонов, рост волос на теле по мужскому типу.
Метаболические нарушения:
- ожирение (часто со снижением чувствительности к инсулину);
- остеопороз;
- повышение уровня холестерина в крови;
- угревая сыпь и т. д.
Психоэмоциональные симптомы:
- бессонница;
- быстрая утомляемость;
- эмоциональная нестабильность и т. д.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Диагностика гиперпролактинемии в «СМ-Клиника»
На первом этапе диагностики гиперпролактинемии в медицинском холдинге «СМ-Клиника» (Москва) вам сделают анализ содержания пролактина в крови. Потребуется сдать венозную кровь (утром, на 5-8 день менструального цикла). Если результат анализа положительный, мы проводим еще несколько контрольных исследований – для исключения временного повышения уровня гормона в результате других факторов (стресс, физические нагрузки, активная сексуальная жизнь и тому подобных).
При подозрении, что данная патология вторична, то есть вызвана другим заболеванием, врач может назначить дополнительные анализы – для определения состояния щитовидной железы, надпочечников, печени.
Диагностика органической гиперпролактинемии в медицинском холдинге «СМ-Клиника» проводится с применением современных высокоинформативных и безопасных для пациента методов: КТ (компьютерной томографии) и МРТ (магнитно-резонансной томографии). С их помощью можно выявить опухоли гипофиза, провоцирующие повышенную выработку пролактина. КТ и МРТ также помогут определить патологии надпочечников, яичников и других органов, которые способствуют возникновению гиперпролактинемии.
Лечение гиперпролактинемии в «СМ-Клиника»
Квалифицированные эндокринологи-гинекологи медицинского холдинга «СМ-Клиника» на основании собранных диагностических данных назначают наиболее оптимальную схему лечения. Она зависит от причины возникновения гиперпролактинемии, от общего состояния организма женщины и других факторов.
Высокий уровень пролактина, вызванный приемом определенных препаратов, корректируется отменой такого препарата и подбором другого, без влияния на выработку пролактина.
В большинстве случаев, когда причина заболевания – аденома или пролактинома гипофиза, лечение назначается медикаментозное. Оперативного вмешательства обычно не требуется. Лучевая терапия применяется редко, так как опухоли в основном доброкачественные и почти не прогрессируют.
Иная схема терапии выбирается в том случае, если аденома повлияла на зрение. Тогда подбор методов осуществляется после консультации с офтальмологом.
Если гиперпролактинемия является следствием другого заболевания, мы лечим первопричину, так как в этом случае повышение уровня пролактина – всего лишь симптом. Идиопатическую форму данного заболевания врачи медицинского холдинга «СМ-Клиника» лечат путем коррекции гормонального фона.
В медицинском холдинге «СМ-Клиника» работают высококвалифицированные врачи с многолетним опытом, постоянно совершенствующие свои знания и обменивающиеся опытом с зарубежными коллегами. У нас более 10 клиник в Москве и области, все они работают 7 дней в неделю до 21.00 – 22.00. Вы сможете попасть на прием даже при напряженном рабочем графике.
Качественный сервис, современное оборудование, уютные палаты для послеоперационного отдыха – все это к вашим услугам в холдинге «СМ-Клиника» . Мы работаем для вас c 2002 года!
Записаться на прием можно по телефонам, указанным на сайте или с помощью формы обратного звонка – оставьте ваш телефон и мы перезвоним. Наши преимущества: Более 22 ведущих гинекологов
Более 22 ведущих гинекологов Все специалисты
Все специалисты
в одной клинике Передовое медицинское оборудование
Передовое медицинское оборудование Гарантия качества обслуживания
Гарантия качества обслуживания
Хотите, мы Вам перезвоним? Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
Клиническая картина
Диагностика
Лечение
Выводы
Гиперпролактинемия – это повышение уровня пролактина в сыворотке крови. До 1970 г. существование специфического лактогенного гормона человека ставилось под сомнение и предполагалось, что его функцию выполняет соматотропный гормон человека. Однако после получения очищенного пролактина и разработки высокоспецифичного радиоиммунологического метода его определения работа по изучению этого гормона значительно ускорилась. Пролактин, молекулярная масса (ММ) которого составляет 20 кДа, синтезируется в виде прогормона (ММ 40 кДа) лактотрофами передней доли гипофиза.
Пролактин находится под непосредственным контролем гипоталамуса, и его физиологическая секреция имеет импульсный характер, значительно повышается во время сна, что связано с циркадными биологическими ритмами. Выработку гормона усиливает действие эстрогенов, тиреолиберина, нервных импульсов при стимуляции сосков и постоянно тормозит гипоталамический гормон дофамин (рис.).
.jpg)
Рисунок. Регуляция секреции пролактина
Выявлены следующие основные изоформы циркулирующего пролактина:
- «малый» пролактин (ММ 23 кДа) представляет собой мономерную форму гормона и обладает высокой биологической активностью и способностью связываться с рецепторами;
- «большой» пролактин (ММ 50 кДа) предположительно имеет димерную и тримерную формы;
- «большой-большой» пролактин (макропролактин), ММ которого – около 100 кДа;
- гликозилированная форма пролактина с ММ 25 кДа.
Гетерогенные формы пролактина обнаружены как в норме, так и при гиперпролактинемических состояниях. «Большой» и «большой-большой» пролактин, видимо, имеют более низкое сродство к рецепторам и, следовательно, обладают невысокой биологической активностью. Этим объясняется отсутствие клинических признаков гиперпролактинемии при наличии в сыворотке крови таких его изоформ.
Причины молекулярной гетерогенности пролактина различны: посттрансляционные модификации его молекул (например расщепление полипептидной цепи специфическими протеазами); образование ковалентных и нековалентных димерных и полимерных форм; дезаминирование, гликозилирование, фосфорилирование полипептидной цепи.
Наиболее характерной особенностью регуляции секреции пролактина является ингибиторное влияние дофамина на этот процесс. Поскольку уровень пролактина снижается при непосредственном введении дофамина в воротные сосуды гипофиза, ряд исследователей считают, что именно этот катехоламин является пролактинингибирующим фактором. Серотонин посредством неизученного механизма увеличивает секрецию пролактина. С этим связано изменение уровня пролактина во время сна. Тиреотропин-рилизинг гормон стимулирует выделение пролактина практически в той же мере, что и тиреотропина. Вместе с тем далеко не все специалисты считают его истинным физиологическим пролактин-рилизинг гормоном, так как скорость секреции тиреотропина и пролактина во многих случаях различна.
Особенности выделения пролактина:
- выявляется в гипофизе на 5-7-й неделе эмбрионального развития;
- с 20-й недели беременности его содержание прогрессивно повышается;
- после родов концентрация пролактина в сыворотке крови снижается и к 4-6-й неделе послеродового периода достигает нормальных значений;
- в период гестации и лактации отмечается значительное повышение его уровня в крови – до 200-320 нг/мл;
- во время беременности пролактин секретируется также и децидуальной тканью плаценты, и его содержание в амниотической жидкости достигает высоких показателей;
- у человека секреция пролактина имеет пульсирующий характер. Так, выявлены отчетливые ее изменения в течение дня, которые не контролируются циркадным ритмом: постоянное повышение уровня пролактина отмечается во время сна независимо от того, в какое время суток это происходит – днем или ночью. Повышение концентрации пролактина отмечается через 60-90 мин после засыпания и не связано с определенной стадией сна. После пробуждения его содержание в плазме крови резко снижается, достигает минимальных значений в поздние утренние часы и имеет тенденцию к повышению после полудня. Однако эти колебания уровня пролактина в течение дня в нестрессовых состояниях всегда находятся в пределах нормы;
- период полураспада пролактина в крови составляет 20-30 мин.
В физиологических условиях пролактин:
- потенцирует у мужчин действие лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормонов, направленное на восстановление и поддержание сперматогенеза. В норме в яичках пролактин связывается со специфическими рецепторами в клетках Лейдига и оказывает прямое стимулирующее действие на количество рецепторов ЛГ в них, модулируя тем самым стероидогенез и опосредованно влияя на гормональную регуляцию сперматогенеза. При совместном применении ЛГ и пролактина в эксперименте содержание тестостерона в плазме крови значительно выше, чем при приеме только ЛГ;
- влияет на увеличение массы яичек и размеры семенных канальцев;
- усиливает обменные процессы в яичках;
- тормозит образование дигидротестостерона из тестостерона в предстательной железе за счет торможения активности 5α-редуктазы. В результате этого изменяется обмен андрогенов, что приводит к стимуляции секреторной функции предстательной железы;
- связывается с клеточными мембранами сперматозоидов, регулируя тем самым физиологические процессы и в первую очередь подвижность сперматозоидов (т.е. энергетический метаболизм в сперматозоидах);
- влияет на углеводный обмен в сперматозоидах, способствует образованию циклического аденозинмонофосфата, окислению глюкозы и повышению активности мальтазы;
- потенцирует действие тестостерона на предстательную железу и семенные пузырьки;
- в семенных пузырьках выполняет роль ионофора кальция, который запускает метаболические процессы и увеличивает подвижность сперматозоидов после эякуляции, также усиливает их таксис к яйцеклеткам.
При хронической гиперпролактинемии у мужчин:
- снижается уровень тестостерона в результате ингибирования пульсаторного выделения ГнРГ и, следовательно, гонадотропная секреция. Имеется предположение и о уменьшении выделения ЛГ при хронической гиперпролактинемии, прежде всего вследствие уменьшения количества ГнРГ-рецепторов в гипофизе и снижения частоты и амплитуды пульсации ЛГ;
- при высоком уровне пролактина блокируется 5α-редуктаза, вследствие чего происходит редукция конверсии тестостерона в дигидротестостерон. В некоторых случаях это объясняет наличие клинических признаков гипогонадизма, несмотря на нормальные уровни гонадотропинов и тестостерона. Установлено, что концентрация дигидротестостерона после назначения ХГЧ у пациентов, принимающих сульпирид, не повышается даже при значительном повышении уровня тестостерона;
- предполагается, что истощение дофамина непосредственно в дофаминергических нейронах может играть ключевую роль в мужском копулятивном поведении, особенно в ослаблении либидо, сопутствующем гиперпролактинемии;
- спорным остается вопрос и о значении пролактина в регуляции сперматогенной функции яичек. Выше упоминалось, что в яичках он связывается со специфическими рецепторами только в клетках Лейдига. Модулируя стероидогенез в этих клетках, пролактин, очевидно, способен опосредованно влиять на гормональную регуляцию сперматогенеза. Этот гормон выявляют в эякуляте, причем его уровень в сперме выше, чем в крови. По всей видимости, большее количество гормона выделяется предстательной железой и семенными пузырьками;
- существует несколько механизмов влияния гиперпролактинемии на сперматогенез:
- сперматогенный «арест», в результате чего выявляется олигозооспермия;
- нарушение подвижности – астенозооспермия, снижение качества сперматозоидов – некрозооспермия (высокий процент мертвых сперматозоидов), а также увеличение количества их патологических форм – тератозооспермия;
- по данным тестикулярной биопсии, у больных гиперпролактинемией цитология часто сходна с таковой в период пубертата;
- поскольку пролактин оказывает стимулирующее и тормозящее действие на репродуктивную функцию мужчин, а также с учетом гетерогенности этого гормона, циркулирующего в крови, по данным многих исследователей, отсутствует корреляция между качественными и количественными показателями спермы и концентрацией пролактина в сыворотке крови.
Причины гиперсекреции пролактина – гиперпролактинемии – разнообразны, и в зависимости от механизма возникновения данной патологии их можно разделить на следующие группы.
1. Заболевания, приводящие к нарушению функции гипоталамуса:
- инфекции: менингит, энцефалит и др.;
- гранулематозные и инфильтративные процессы: саркоидоз, гистиоцитоз, туберкулез и др.;
- опухоли: глиома, менингиома, краниофарингиома, герминома и др.;
- травмы: разрыв ножки мозга, кровоизлияние в гипоталамус, блокада портальных сосудов, нейрохирургические вмешательства, облучение и др.;
- метаболические нарушения (цирроз печени, хроническая почечная недостаточность).
2. Поражения гипофиза:
- пролактинома: микро- или макроаденома;
- смешанная соматотропно-пролактиновая аденома;
- другие опухоли: соматотропинома, кортикотропинома, тиротропинома, гонадотропинома;
- синдром пустого турецкого седла;
- краниофарингиома;
- гормонально неактивная («немая») аденома;
- интраселлярная герминома, менингиома, киста или киста кармана Ратке.
3. Другие заболевания:
- первичный гипотиреоз;
- эктопированная секреция гормонов;
- herpes zoster в области грудной клетки;
- стимуляция молочной железы.
4. Применение фармакологических препаратов:
- блокаторов дофамина: сульпирида, метоклопрамида, домперидона, нейролептиков, фенотиазидов;
- антидепрессантов: имипрамина, амитриптилина, галоперидола;
- блокаторов кальциевых каналов: верапамила;
- адренергических ингибиторов: резерпина, α-метилдопы, альдомета, карбидопы, бенсеразида;
- эстрогенсодержащих средств с контрацептивной и лечебной целью;
- блокаторов H2-гистаминовых рецепторов: циметидина;
- опиатов и препаратов кокаина;
- тиролиберина, вазоактивного интестинального пептида.
У мужчин в сравнении с женщинами пролактинома встречается реже (1:6-10). Однако, как правило, гиперпролактинемия у пациентов мужского пола сочетается с наличием макроаденом; микроаденомы встречаются крайне редко. Скорее всего, это связано не с высокой скоростью роста аденом, а с более поздней их диагностикой.
На сегодняшний день не существует общепринятой клинической классификации синдрома гиперпролактинемии. Однако специалисты выделяют гиперпролактинемию при макроаденомах и микроаденомах гипофиза (пролактинома), нарушениях функции гипоталамуса и ятрогенно обусловленную. Исходя из этого, у данной категории больных можно сформулировать диагноз следующим образом:
- гиперпролактинемия (микроаденома или макроаденома гипофиза);
- гиперпролактинемия гипоталамического генеза;
- медикаментозная гиперпролактинемия.
Клиническая картина В начало статьи
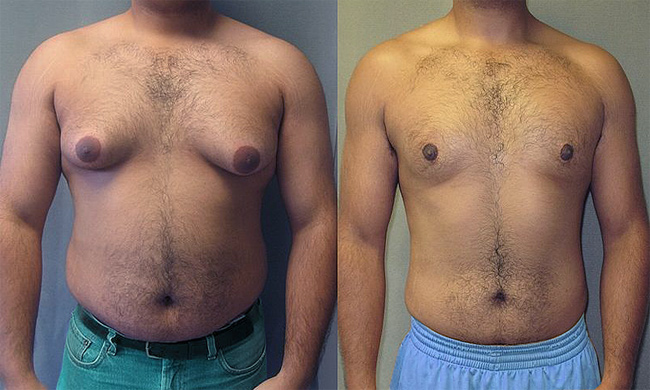
У мужчин гиперпролактинемия проявляется снижением либидо и импотенцией, которые в первые годы рассматриваются как следствие различных психогенных причин. Часто таким больным ошибочно ставят диагноз «психогенная импотенция». Поэтому прежде чем констатировать наличие данного заболевания у них, необходимо исключить гиперпролактинемию. В некоторых случаях гиперсекреция пролактина сопровождается гинекомастией и незначительным уменьшением и размягчением яичек.
Гинекомастия встречается у 6-23% пациентов с гиперпролактинемией. Это доброкачественное увеличение грудных желез у мужчин, которое определяется визуально или при пальпации. Так, грудная железа может увеличиваться на 1-10 см (в среднем около 4 см) и внешне может выглядеть как женская грудь небольшого размера.
Существуют два основных вида гинекомастии – истинная и ложная. При гиперпролактинемии встречается истинная гинекомастия, когда увеличение грудной железы связано с увеличением объема самой ее ткани. В случае ложной гинекомастии (псевдогинекомастии) увеличение объема грудной железы связано с избыточным отложением жировой ткани. Истинная гинекомастия в свою очередь бывает физиологической, т.е. состоянием нормально функционирующего организма, а также патологической, являясь болезнью.
Гинекомастия имеет три стадии патогенеза:
1. Развивающаяся (пролиферирующая) гинекомастия – начальная стадия, которая длится примерно 4 мес. Она может иметь обратимый характер, т.е. при применении консервативной терапии увеличенная грудная железа может вернуться к прежним размерам.
2. Промежуточная стадия длится от 4 мес до 1 года. В этот период происходит созревание тканей железы. Регресс симптомов при этой стадии происходит очень редко.
3. Фиброзная стадия характеризуется появлением зрелой соединительной ткани, отложением жировой ткани вокруг железистых структур. Обратному развитию железа на данной стадии не подвергается никогда.
Для диагностики гинекомастии необходимо провести УЗИ грудных желез.
Галакторея встречается очень редко (в 0,5-8% случаев). Вероятно, это связано с отсутствием предварительной стимуляции грудных желез эстрогенами. Приблизительно у 15% пациентов с пролактинсекретирующей аденомой гипофиза клиническая симптоматика может отсутствовать, и опухоль выявляется случайно при проведении визуализирующей головной мозг диагностики по другим показаниям.
Причиной первого посещения врача у большинства мужчин с пролактиномой является снижение остроты зрения и/или ограничение полей зрения, что является признаком объемного процесса в области гипофиза, т.е. имеет место более поздняя диагностика (по сравнению с женщинами) на стадии зрительных нарушений.
Возможно, это связано с тем, что при наличии весьма объективной симптоматики – нарушений менструального цикла – женщина обращается к гинекологу в более ранние сроки. Поскольку у мужчин клиническая симптоматика очень субъективна, они не всегда вовремя прибегают к помощи врача. Снижение полового влечения и эректильную дисфункцию сами пациенты относят к возрастным изменениям.
Некоторые мужчины более молодого и среднего возраста на ранних стадиях заболевания не обращаются за медицинской помощью в силу наличия слабого типа половой конституции, психопатологических черт характера, иногда (при отсутствии сексуальной мотивации) на обследовании настаивают их партнерши.
Нередко заболевание диагностируют ошибочно. В таком случае пациенты подолгу лечатся у сексопатологов, урологов по поводу импотенции, а также у офтальмологов – при наличии зрительных нарушений (атрофия зрительного нерва, хориоретинит, неврит зрительного нерва, оптохиазмальный арахноидит, ретробульбарный неврит).
Гиперпролактинемия у мужчин представляет собой более редкую группу репродуктивных расстройств, нежели у женщин. При сексуальной дисфункции у мужчин гиперпролактинемию выявляют в 0,4-11% случаев, а в некоторых исследованиях – в 20%. Поэтому измерение концентрации пролактина в крови является важным этапом в определении причин импотенции.
У 0,5-8% больных наблюдается лакторея различной степени выраженности. Также у мужчин имеет место остеопороз, хотя степень его тяжести несколько ниже по сравнению с женщинами. Одним из частых симптомов гиперпролактинемии является головная боль, вызванная макроаденомой гипофиза. Из других клинических проявлений следует отметить выпадение тропных функций передней доли гипофиза, нарушение полей и остроты зрения.
Кроме влияния пролактина на репродуктивную систему, выявлено его прямое стимулирующее действие на β-клетки поджелудочной железы, что при гиперпролактинемии может привести к печеночной или периферической резистентности к инсулину. Гиперпролактинемия часто сочетается с базальной гиперинсулинемией и нормогликемией, а по результатам глюкозотолерантного теста отмечаются более выраженный по сравнению с нормой выброс инсулина и значительное подавление секреции глюкагона. Гиперхолестеринемия выявляется у 19% пациентов, гипертриглицеридемия – у 15%, а у 40-60% больных гиперпролактинемией наблюдается ожирение различной степени тяжести, что нередко сопровождается инсулинорезистентностью.
Диагностика В начало статьи
Базальный уровень пролактина в сыворотке крови у женщин в среднем составляет 12 нг/мл (240 мЕд/л), у мужчин – 7 нг/мл (140 мЕд/л). В большинстве лабораторий принято считать, что верхний его уровень в норме не превышает 20-27 нг/мл (400-540 мЕд/л). Для того чтобы правильно диагностировать гиперпролактинемию, следует несколько раз определить уровень пролактина в сыворотке крови. Это особенно важно при наличии незначительной гиперпролактинемии, поскольку секреция пролактина имеет пульсирующий характер и чувствительна к различным стрессорным ситуациям, в т.ч. и к венепункции. Необходимо проводить троекратный забор крови утром в различные дни, или три образца могут быть получены через постоянный катетер с интервалами в 20 мин.
Диагноз «гиперпролактинемия» устанавливают при повышенной концентрации пролактина в нескольких образцах сыворотки крови (> 20 нг/мл, 400 мЕд/л у мужчин и> 27 нг/мл, 550 мЕд/л у женщин).
Определение исходного уровня пролактина в сыворотке крови в некоторой степени может помочь врачу выявить причину гиперпролактинемии:
- при уровне пролактина> 200 нг/мл (4000 мЕд/л) в гипофизе обычно имеется макроаденома;
- < 200 нг/мл (4000 мЕд/л) – идиопатическая гиперпролактинемия или микроаденома гипофиза;
- выраженное повышение содержания пролактина в сыворотке крови (сравнимое с таковым при опухолях гипофиза больших размеров) наблюдается и при отсутствии гипофизарной патологии, когда одновременно отмечаются два или более провоцирующих фактора, например, у больных с хронической почечной недостаточностью, получающих метоклопрамид (реглан).
Для дифференциации причин гиперсекреции пролактина проводят фармакодинамические пробы.
В настоящее время не существует супрессивного теста, позволяющего отличить опухолевую гиперпролактинемию от неопухолевой, поэтому используют различные стимуляционные тесты. Наиболее изучены тесты с тиролиберином и метоклопрамидом, которые нашли более широкое клиническое применение и в некоторых случаях проводятся при дифференциальной диагностике гиперпролактинемии.
Проба с тиролиберином. Утром натощак внутривенно вводят 200-500 мкг тиролиберина. Забор крови производят до и через 15; 30; 60 и 120 мин после применения препарата. У здоровых людей использование тиролиберина приводит к существенному повышению уровня пролактина в сыворотке крови через 15-30 мин, причем пик концентрации гормона более чем вдвое превышает его базальный уровень. При этом у больных с пролактинсекретирующими опухолями реакция организма на введение тиролиберина (повышение концентрации пролактина относительно его базального уровня) ослаблена или вообще отсутствует, редко превышая 100%. У пациентов с повышенным содержанием пролактина в сыворотке крови вследствие других причин реакция в большинстве случаев приближается к нормальной: обычно (хотя и не всегда) уровень гормона после введения тиролиберина повышается не менее чем на 100%.
Проба с метоклопрамидом. Метоклопрамид – антагонист дофамина центрального действия – оказывает стимулирующее влияние на выделение пролактина. Препарат вводят внутривенно в дозе 10 мг (2 мл) и производят забор крови до и через 15; 30; 60 и 120 мин после применения. Также возможно назначение препарата per os в дозе 20 мг с последующим забором крови каждые 30 мин в течение 4 ч. В норме максимальная секреция пролактина после проведения пробы превышает исходную у женщин в 10-15 раз, у мужчин – в 2-4 раза. При наличии аденомы гипофиза, вырабатывающей пролактин, как правило, реакция организма на метоклопрамид, проявляющаяся повышением содержания этого гормона, снижена или отсутствует.
Кроме указанных функциональных проб, в некоторых случаях необходимо проводить определение суточного ритма секреции пролактина, который может проявляться в виде монотонного повышения его уровня в течение суток (пролактиномы) до парадоксальных изменений его секреции. Следует отметить, что определенные трудности при диагностике представляет псевдопролактинома. Выявление такой формы заболевания стало возможным лишь в последние годы, когда для лечения пролактинемии начали широко применять препараты, производные спорыньи (Grossman A. и Besser G., 1985). Псевдопролактинома характеризуется наличием макроаденомы гипофиза, умеренным повышением уровня пролактина в сыворотке крови и отсутствием реакции на введение препаратов спорыньи (бромокриптина). Агонисты дофамина могут ингибировать содержание этого гормона у больных пролактиномой и псевдопролактиномой. Однако уменьшение размеров аденомы гипофиза наблюдается лишь при пролактиноме. Кроме того, для дифференциальной диагностики этих заболеваний используют пробу с домперидоном, который вводится внутривенно в дозе 10 мг. У больных истинной пролактиномой (микро- или макроаденома) в ответ на применение препарата отмечается повышение уровня тиреотропного гормона в сыворотке крови, тогда как при псевдопролактиноме он не повышается.
Пациентам с нетипичной клинической картиной, «опухолевой» концентрацией пролактина без клинических проявлений гиперпролактинемии, при резистентности к агонистам дофамина необходимо определять молекулярную гетерогенность пролактина методами гель-фильтрации или полиэтиленгликоль-преципитации. У мужчин с классическими признаками гиперпролактинемического синдрома преобладает пролактин с ММ 23 кДа, который наиболее биологически активен и относительное количество которого достигает 78-95%. Доля «большого» пролактина (ММ 50 кДа) существенно меньше и значительно варьирует – от 2 до 40%. Пролактин с ММ 100 кДа выявляют лишь в очень небольшом количестве (не более 9% суммарного иммунореактивного гормона). В процессе изучения гетерогенности данного гормона у женщин и мужчин с гиперпролактинемией при отсутствии типичных признаков синдрома галактореи-аменореи и нарушений половой функции преобладал высокомолекулярный пролактин (ММ 100 кДа), который составил 80-90%. Увеличение количества физиологически менее активной высокомолекулярной формы пролактина в общем пуле иммунореактивного гормона в крови может лежать в основе «синдрома высокомолекулярного пролактина» с характерной нетипичной клинической картиной и высоким уровнем иммунореактивного гормона.
Для выявления опухолей гипоталамо-гипофизарной области используют рентгенографию черепа, компьютерною томографию, МРТ гипофиза. Больного консультируют окулист и невропатолог.
Лечение В начало статьи
Основными препаратами для медикаментозной терапии являются следующие:
1. Препараты 2-бромо-α-эргокриптина (бромокриптина):
- 2,5 мг бромокриптина: бромокриптин, лактодель;
- 5 и 10 мг бромокриптина: бромокриптин;
- 2,5 мг бромокриптина мезилата: парлодел, серокриптин, апо-бромокриптин;
- 2,5 и 10 мг бромокриптина метансульфоната: бромэргон.
2. Препараты 2-бромо-α-эргокриптина и 2-бромо-β-эргокриптина мезилата:
- абергин (таблетки по 0,004 г).
3. Препараты каберголина:
- достинекс (таблетки по 0,5 мг).
4. Производное трициклических бензогуанолинов (неэрголиновые):
- препараты хинаголида;
- норпролак.
Из всех вышеперечисленных лекарственных средств препаратом выбора является парлодел, прием которого начинают с 0,625 (1/4 таблетки)-1,25 (1/2 таблетки) мг 1 раз в день во время еды. В последующие дни дозу препарата повышают до 2,5 мг (1 таблетка) 2-3 раза в сутки. В настоящее время на отечественном фармацевтическом рынке представлен препарат абергин (аналог парлодела), который назначают по 4 мг 1-3 раза в день. Как правило, парлодел и абергин хорошо переносятся больными, однако в некоторых случаях могут возникать побочные эффекты в виде тошноты, рвоты, постуральной гипотонии. Для предупреждения перечисленных явлений прием препарата следует начинать с невысокой дозы с постепенным ее повышением до терапевтической.
В последние годы разработаны длительно действующие препараты парлодела (parlodel long acting repeatable или парлодел-LAR), которые применяют внутримышечно в дозе 50-200 мг 1 раз в месяц. Дозу препарата подбирают индивидуально. При этом контролируют содержание пролактина в крови, добиваясь его нормального уровня на протяжении указанного времени.
Лизурид по эффективности близок к парлоделу, однако его применение сопряжено с более частым возникновением побочных явлений. Производное лизурида – тергурид – лучше переносится пациентами, нежели парлодел. Перголид и каберголин обладают более продолжительным ингибирующим действием на секрецию пролактина по сравнению с парлоделом. Метерголин и дигидроэргокриптин имеют меньше побочных явлений, однако эффективность их действия ниже, чем парлодела.
Длительный опыт применения парлодела показал, что часть больных гиперпролактинемией резистентна к данному препарату. Так, для снижения уровня пролактина требуются его высокие дозы – до 30-40 мг/сут, что естественно может вызывать значительные побочные явления (головную боль, резко выраженную общую слабость, боль в животе, запоры и даже галлюцинации). С учетом этого фирма «Сандоз» разработала новый дофаминовый D2-агонист – норпролак, который не относится к производным спорыньи и прошел длительные клинические испытания (кодовый шифр CV 205-502). Применение препарата норпролак в дозах 0,05-0,175 мг 1 раз в день нормализует содержание пролактина у пациентов, резистентных к парлоделу. Под влиянием норпролака также нормализуется секреция гонадотропинов и α-субъединицы пролактина у мужчин с клинически нефункционирующими «немыми» аденомами гипофиза.
Достинекс. Начальная доза 0,5 мг (1 таблетка) используется в два приема (1/2 таблетки 2 раза в неделю) во время еды в течение 4 нед с последующим контролем уровня пролактина в крови. При необходимости проводят титрование – недельную дозу повышают на 0,5 мг с интервалом в 4 нед, а также подбирают оптимальную дозу (минимальную, на фоне которой нормализуется уровень пролактина при хорошей переносимости препарата) и в дальнейшем поддерживают оптимальную терапевтическую дозу. Как правило, последняя составляет 0,5-1 мг/нед и может колебаться от 0,25 до 4,5 мг/нед.
При необходимости назначения более 1 мг достинекса в неделю эту дозу следует разбивать на два или больше приемов в зависимости от его переносимости.
Из побочных действий наиболее часто встречаются тошнота, головная боль, снижение артериального давления, головокружение, боль в животе, диспептические явления, слабость, запоры, рвота, болезненность молочных желез, приливы жара к лицу, депрессия, парестезии. Обычно эти симптомы умеренно или слабо выражены, появляются в течение первых двух недель приема препарата и в дальнейшем проходят самостоятельно. При отмене достинекса нежелательные явления исчезают на протяжении нескольких дней.
Побочные эффекты дозозависимы. В случае выраженных или непрекращающихся побочных действий временное снижение дозы с последующим постепенным ее повышением (например на 0,25 мг/нед в течение 2 нед) может устранить их.
При отмене достинекса устойчивое подавление уровня пролактина может продолжаться в течение длительного времени – 3-6 мес.
Лечение пациентов с гиперпролактинемией перечисленными препаратами способствует нормализации содержания пролактина в крови. Помимо медикаментозной терапии, применяются хирургическое вмешательство и радиотерапия. Гипофизэктомия проводится посредством транссфеноидального доступа с использованием микрохирургии. Показаниями к хирургическому вмешательству являются большая, разрушающая турецкое седло опухоль; супраселлярный рост опухоли с симптомами сдавления перекреста зрительных нервов; пролактинома, резистентная к медикаментозной терапии. Нормализация уровня пролактина в крови наблюдается у 60-90% больных микропролактиномами. У пациентов с макропролактиномами эффективность операции ниже (2-40%), у них более часто развивается послеоперационный гипопитуитаризм.
Радиотерапию (протоновый пучок, гамма-терапию и др.) применяют чаще всего как дополнительный метод лечения после гипофизэктомии или при неполной нормализации секреции пролактина на фоне медикаментозной терапии.
Благодаря новым методам исследования (компьютерная томография и МРТ) при так называемой функциональной гиперпролактинемии стало возможным выявление микроаденомы, а создание инструментария и разработка техники оперативного удаления микроаденом позволили расширить показания к его осуществлению.
Таким образом, к лечению пациентов с данным синдромом следует подходить строго индивидуально. Поскольку проведение и медикаментозной терапии, и операций на гипофизе эффективно снижает уровень пролактина в сыворотке крови, эти методы могут быть использованы для лечения гиперпролактинемии опухолевого генеза.
Выводы В начало статьи
- Препараты, снижающие уровень пролактина, начинают действовать быстро, и именно их предпочитают использовать в начале лечения.
- Успешно выполненная операция имеет преимущество одноразовой процедуры. Однако она может нарушать нормальные функции передней и задней долей гипофиза, вследствие чего у больных гиперпролактинемией развиваются транзиторный или постоянный гипопитуитаризм и несахарный диабет. При транссфеноидальном доступе к гипофизу возрастает риск возникновения послеоперационного менингита.
- Медикаментозное и хирургическое лечение не обязательно исключают друг друга. В сложных случаях, когда у больного имеется опухоль больших размеров, может потребоваться применение дофаминомиметиков и аденомэктомия.
При гиперпролактинемии, возникшей вследствие гипотиреоза или надпочечниковой недостаточности, заместительная гормональная терапия способствует нормализации секреции пролактина.
При использовании современных методов терапии прогноз для жизни и сохранения фертильности пациентов благоприятный.
Литература
1. Мельниченко Г.А. Гиперпролактинемия у женщин и мужчин / Г.А. Мельниченко. – М., 2007.
2. Тепперман Дж. Физиология обмена веществ и эндокринной системы / Дж. Тепперман, Х. Теппермен. – М., 1989.
3. Дзеранова Л.К. Макропролактинемия /Дзеранова Л.К., Табеева К.И., Гончаров Н.П. и др. //Проблемы репродукции. – 2005. – № 11 (2). – С. 60-65.



