Гемангиома на затылке
Гемангиомы проявляются по-разному: от незначительного изменения цвета кожи до массивных образований, которые поражают внутренние органы и вызывают опасные для жизни состояния. Эта статья полезна родителям, у которых есть дети с гемангиомой.
Мы расскажем о том, что это за болезнь, почему возникает, как проявляется, как лечить и с какими проблемами могут столкнуться родители. Информация из статьи не заменяет живого разговора с врачом, но поможет к нему подготовиться и примерно сформировать картину болезни.
Содержание
Что такое гемангиома
Гемангиома — это доброкачественная опухоль сосудов, которая бывает врожденной или появляется в первые недели после рождения ребенка. Несмотря на то, что это опухоль, в 90% случаев патология не требует лечения и не влияет на качество жизни ребенка. Однако в остальных 10% — болезнь протекает непредсказуемо и требует вмешательства врачей.
Младенческая гемангиома встречается у 1.1-2.6% новорожденных детей. Чаще патология возникает у недоношенных девочек, которые родились с малым весом тела. Сосудистая опухоль чаще всего появляется на голове и шее.
Гемангиома на коже — причины
Гемангиома — это опухоль, растущая из клеток, которые формируют кровеносные сосуды. Существует несколько причин развития младенческой гемангиомы:
- нарушение формирования сосудов во время эмбрионального развития плода;
- недостаточное поступление кислорода в ткани плода, из-за чего возникают структурные изменения сосудов.
Спровоцировать нарушение формирования сосудов может: курение, употребление алкоголя и наркотиков, малоподвижный образ жизни, однообразное питание, наследственные и генетические аномалии, многоплодная беременность, низкий вес при рождении, перенесенные вирусные заболевания матери (чаще острые респираторные вирусные инфекции), расовые особенности и пол ребенка.
Гемангиома у новорожденных
Младенческие гемангиомы имеют особенности: иногда они быстро и непредсказуемо растут. Рост опухоли приводит к тому, что опухолевые клетки повреждают соседние здоровые ткани. Из-за этого возникают косметические и функциональные дефекты. Например, сосудистая опухоль может располагаться в области носа, верхних дыхательных путей или ротовой полости. Это может затруднить дыхание или глотание ребенку. При этом до 8% гемангиом исчезают самостоятельно без лечения. Но чаще всего это происходит после первого года жизни и у доношенных детей.
Младенческая гемангиома развивается в несколько стадий:
- Первая фаза — активный рост опухоли до первых 6-12 месяцев жизни. В этот период отмечается особо быстрый рост патологических клеток.
- После года наступает вторая стадия — фаза стабильности, когда рост гемангиомы замедляется.
- После фазы стабильности и до 6-7 лет начинается фаза регрессии. На этой стадии в 5-7% случаев опухоль полностью исчезает, в остальных — регрессия сопровождается возникновением рубца.
Типовая гемангиома имеет красный цвет, бугристую поверхность и слегка возвышается над кожей. Если надавить на нее, новообразование уменьшиться, однако спустя несколько секунд восстановится до прежних размеров.
Гемангиомы у детей бывают разные. Они разделяются на местные и сегментарные. 90% младенческих сосудистых опухолей — местные. Это значит, что новообразование имеет четкие контуры и растет из центральной точки. Гемангиомы бывают поверхностные, то есть растут на коже и иногда выступают над ней. Бывают глубокие, когда растут вглубь кожи. Также есть смешанный вариант, когда опухоль распространяется поверх кожи и вглубь нее. Обычно такие гемангиомы обнаруживаются в первые недели на осмотре у врача. Первый признак — небольшое красное пятно. Его размер до 2-3 месяцев почти не меняется, после чего начинает активно расти.
Сегментарные гемангиомы вырастают большими по площади пятнами. Они появляются в области шеи и головы, на пояснице и копчике. Обычно сегментарные сосудистые новообразования сочетаются с неправильным развитием сосудов или патологией внутренних органов. Такое сочетание гемангиомы и других пороков называется синдром PHACES. В этом случае обычно у детей находят дефекты грудной клетки, аорты и пороки сердца. Дети с синдромом PHACES расположены к инфекциям и язвенным болезням.
У детей встречаются и другие синдромы — сочетание гемангиомы и патологий в области таза и крестца. Частые признаки: костные наросты, неправильно развивающиеся мочевой пузырь, спинной мозг и оболочки спинного мозга.
Существуют особые формы гемангиом у новорожденных:
- врожденная быстро самопроходящая гемангиома. Она характеризуется стремительным ростом сразу после рождения ребенка. Часто дети рождаются с уже сформированной сосудистой опухолью. Эта разновидность быстро проходит и полностью исчезает к третьему году жизни;
- врожденная неинволюционная гемангиома. Эта опухоль не исчезает, но и не растет.
Чаще всего гемангиомы имеют небольшой размер. Они не создают косметических дефектов и не создают дискомфорт ребенку. Но в некоторых случаях сосудистые опухоли бывают опасны для здоровья и дают осложнения:
- гемангиома в области глаз или век. Мешает ребенку открывать и закрывать глаза. В результате снижается острота зрения. Если опухоль появилась в этой области, нужно обратиться к офтальмологу;
- гемангиома на лице. Создает косметический дефект ребенку и может мешать работе мимических мышц;
- гемангиома в области рта. Мешает ребенку принимать и пережевывать пищу. Может привести к деформации губ, зубов и нижней челюсти;
- гемангиома в области носа. Провоцирует деформации носовой перегородки, нарушение вентиляция носовых раковин, затрудняет дыхание через нос. Может осложниться ринитом;
- гемангиома в области ушей. Деформирует ушные раковины, утолщает ушные хрящи. Создает косметический дефект, увеличивая размер больного уха;
- гемангиома в верхних дыхательных путях. Может прорастать в просвет трахеи и мешать дыханию.
Гемангиомы печени приводят к сердечной недостаточности, а гемангиомы органов пищеварения — к желудочно-кишечным кровотечениям. Однако местные осложнения встречаются лишь у 5% детей.
Лечение гемангиомы
Нужно лечить болезнь или нет — в каждом случае решение врач принимает индивидуально. Выбор лечения зависит от возраста ребенка, скорости роста опухоли и наличия осложнений и косметических дефектов.
Если сосудистое доброкачественное новообразование растет на анатомическом участке, где нет жизненно важных органов, и оно не создает косметического дефекта, лечение не требуется. Если опухоль растет в критических местах, например, в области глаз или гортани, лечение необходимо, чтобы предотвратить осложнения.
Основные цели лечения:
- не допустить развитие осложнений и устранить сформировавшиеся;
- исправить косметический дефект;
- вылечить омертвевшие участки тканей, когда в области гемангиом появляются язвы;
- остановить или замедлить рост опухоли;
- ускорить восстановление и реабилитацию ребенка.
Для лечения подбираются следующие варианты: применение бета-блокаторов, криотерапия и операция. Из бета-блокаторов применяется препарат пропранолол (препарат назначает только врач). Спустя несколько дней после начала приема наступает эффект — уменьшается объем гемангиомы и она становится мягче. У 30% детей возникают побочные эффекты, но они кратковременны и безвредны. Однако есть недостаток — спустя 6 месяцев после окончания приема бета-блокатора гемангиома начинает расти.
Криотерапия — это использование низких температур в терапевтических целях. Врач прикладывает инструмент с жидким азотом к гемангиоме, ткани которой разрушаются холодом. Метод используется, если размер опухоли не превышает 1 см.
В последнюю очередь рассматривается операция. Из-за того, что высока вероятность спонтанного исчезновения младенческой гемангиомы и эффективности предыдущих способов лечения, операцию назначают редко. Обычно хирургическое вмешательство используется, если у ребенка есть косметический дефект или существует риск осложнений.
В целом прогноз лечения гемангиомы у детей благоприятный. В большинстве случаев новообразование исчезает самостоятельно в первый год жизни. После 9 года жизни у ребенка гемангиома не проявляется вовсе.
Гемангиома — можно ли делать прививки
В международных рекомендациях по диагностике, лечению и ведению пациентов с гемангиомой у детей нет противопоказаний к вакцинации. Поэтому нет оснований отказываться от прививок, кроме периода, когда врач подбирает оптимальную дозу бета-блокатора. Кроме того, дети с младенческой гемангиомой более подвержены инфекциям, чем здоровые дети. Поэтому вакцинация дополнительно защищает малыша от пневмонии, кори, коклюша, столбняка и гепатита.
Окончательное решение с выбором лекарства и методом лечения принимает врач. Если вы обнаружили у ребенка гемангиому, для осмотра запишитесь на прием к дерматологу или детскому хирургу.
Инфантильные гемангиомы кожи являются наиболее распространенным видом врожденной сосудистой патологии кожи, которая встречается у 1−3% населения. Чаще опухоли обнаруживаются у недоношенных детей весом менее 1 кг (30%). У девочек данный вид сосудистых новообразований регистрируется в 2─5 раз чаще, чем у мальчиков. По данным литературы около одной трети гемангиом регистрируются сразу после рождения, иногда появлению инфантильных гемангиом на коже в первые недели жизни могут предшествовать пятна белого или красного цвета. Опухоли в 60% случаев локализуются на голове . Гемангиомы кожи могут быть как единичными, так и множественными новообразованиями, часто сочетаясь с гемангиомами подкожно-жировой клетчатки, костей, мышц, сухожилий, висцеральных органов. Выделяют два типа врожденных гемангиом, имеющих разную клиническую картину и прогноз: неинволютирующие и быстроинволютирующие. В англоязычной литературе они называются соответственно non-involutive congenital haemangioma (NICH) и rapidly involutive congenital haemangioma (RICH) . Пролиферативная фаза обычно начинается с первых дней или месяцев после рождения ребенка и заканчивается в первые 3 месяца. Однако некоторые гемангиомы продолжают пролиферацию в течение 5–9 месяцев . При этом в стадию пролиферации сосудистая опухоль может вызывать не только грубую деформацию кожного покрова, но и нарушение функции и развития расположенных рядом органов. Особенно это характерно для гемангиом, локализующихся на слизистых полости рта, в непосредственной близости к ушной раковине, в периорбитальной и аногенитальной областях, на кистях и стопах . Именно это является основанием для заключения о возможном неблагоприятном и/или осложненном прогнозе заболевания и активной тактике ведения сосудистой опухоли . Для неинволютирующих вариантов опухоли (4–10%) характерно типичное течение с быстрым ростом опухоли после рождения и медленной спонтанной инволюцией с клиническими изменениями в виде остаточной опухоли, атрофии кожи, телеангиоэктазий, рубцов.
Цель исследования
Прогнозирование пролиферативной или инволютивной стадии развития гемангиом и выбор тактики лечения.
Проведено комплексное исследование, включающее метод анкетирования для уточнения прогноза развития сосудистого новообразования и клиническую визуальную оценку гемангиом. Анкетирование как метод исследования с успехом используется в различных областях медицины для выявления предрасполагающих факторов в возникновении заболевания, оценки тяжести состояния пациента, качества его жизни, эффективности различных методов терапии лечения, прогноза заболевания, составления регистра больных данным заболеванием. Проведенное исследование пациентов с инфантильными гемангиомами является проспективным. В нем приняли участие клиника лазерного лечения «Линлайн» и кафедра пластической хирургии и косметологии факультета дополнительного образования ЮУГМУ, Челябинск, Россия. Исследование было утверждено этическим комитетом Южно-Уральского государственного медицинского университета.
Материалы и методы
В исследовании участвовали 112 детей: из них мальчиков 17 (15,2%), девочек 95 (84,8%). Всем пациентам, включенным в представленное исследование, был установлен диагноз «инфантильная гемангиома». Как правило, впервые родители при обнаружении гемангиом обращались к участковым педиатрам, которыми предлагалась тактика динамического наблюдения за ребенком даже при выявлении быстрорастущей сосудистой опухоли. Увеличение размеров образования, его пульсация вызывали беспокойство у родителей, которые после обращений к дерматологам, хирургам приходили на консультацию к специалисту по лазерным технологиям лечения сосудистых опухолей. Средний возраст обращения за медицинской помощью детей составил 5,8 месяцев. Критерии включения в данную группу больных: наличие у ребенка гемангиомы/гемангиом, которые ранее не подвергались лечению.
При первом собеседовании с родителями на каждого ребенка заполнялась анкета, специально разработанная для данного исследования. В анкете отражены следующие данные: пол ребенка, возраст при обращении, семейный анамнез (наличие инфантильных гемангиом у родственников); медицинский анамнез матери во время беременности и родов (возраст матери на период беременности, вредные привычки, профессиональные вредные факторы и хронические заболевания, наличие неонатальной гипоксии во время беременности, являлись ли роды преждевременными или нет); вес ребенка при рождении; тип кожи ребенка по Фитцпатрику; время появления инфантильных гемангиом к моменту рождения (или изменения на коже, включая эритематозное пятно, белое пятно вазоконстрикции, телеангиоэктазии как предшествующий признак появления врожденной гемангиомы); анатомическая локализация гемангиомы/гемангиом (в 7 группах, включая волосистую часть головы, центральную и периферическую часть лица, конечности, аногенитальную область, переднюю и заднюю поверхность туловища); тип инфантильных гемангиом (поверхностный, глубокий или смешанный); площадь инфантильных гемангиом. Каждое новообразование при первом обращении было сфотографировано.
Результаты
В исследовании участвовали 112 детей в возрасте от 2 до 24 месяцев: мальчиков ¾ 17 (15,2%), девочек ¾ 95 (84,8%). Из 8 исследуемых у 2 детей было выявлено 3 гемангиомы и у 6 – 2 сосудистые опухоли. Всего зарегистрировано 122 гемангиомы. При сборе семейного анамнеза у родителей установлено, что у близких родственников 16 детей (14,3%) в детстве были диагностированы инфантильные гемангиомы (у 4 мам, у 3 отцов, у 3 родных братьев/сестер, 2 двоюродных сестер, 2 тетей, у 1 бабушки и 1 дедушки). Из заболеваний наиболее часто во время беременности регистрировалась анемия ¾ 6 женщин (5,35%); из вредных привычек ¾ курение (6 женщин) (табл. 1).
Таблица 1
Распределение вредных привычек и хронических заболеваний у матерей детей с инфантильными гемангиомами
Таблица 2
Характеристика периода беременности у матерей и показатели состояния детей с инфантильными гемангиомами при рождении
В исследуемой группе из 112 детей 101 (90,1%) был со вторым типом кожи по Фитцпатрику, 11 (9,9%) детей – с третьим типом.
При осмотре ребенка оценивались количество сосудистых опухолей, цвет, границы, поверхность гемангиомы, площадь, приподнятость над поверхностью здоровой кожи, наличие пульсации при пальпации, анатомическая локализация.
Цвет гемангиомы определялся как красный и голубоватый. Доказано, что поверхностно расположенные опухоли имеют в большинстве случаев классический красный цвет, находящиеся более глубоко в подкожной жировой клетчатке имеют бледно-голубую окраску. Таким образом, больные с голубой окраской гемангиом направлялись на лечение к хирургу. В исследуемой группе были зарегистрированы 116 (95,1%) гемангиом красного цвета, 6 (4,9%) опухолей – голубоватого цвета. Границы сосудистого образования свидетельствуют об активности роста опухоли: нечеткие, определяющие как быстро растущую опухоль в стадии пролиферации, встречались у 54 исследуемых опухолей (44,2%), в отличие от 68 (55,8%) гемангиом с четкими границами, свидетельствующими о более стабильном состоянии сосудистого образования. По площади гемангиомы подразделялась на 3 категории: менее 1 см2, от 1 до 10 см2, более 10 см2. Из 122 гемангиом 48 опухолей (39,3%) имели площадь менее 1 см2, 70 гемангиом (57,4%) – от 1 см2 до 10 см2, 4 (3,3%) – более 10 см2. Высота 51 гемангиом (41,8%) над поверхностью здоровой кожи составляла 1 мм, 55 опухолей (45,1%) – 2 мм и 16 гемангиом (13,1%) – 3 мм. Поверхность гемангиомы оценивалась как ровная или бугристая, последняя характеристика является клиническим признаком активного бурного роста сосудистой опухоли. В группе исследования бугристая поверхность встречались у 37 гемангиом (30,3%), ровная – у 85(69,7%). Наличие пульсации при пальпации было отмечено у 8 гемангиом (6,5%) (табл. 3).
Таблица 3
Характеристика клинических проявлений инфантильных гемангиом и фототипа кожи ребенка по Фитцпатрику
Был проведен отдельный анализ анатомической локализации гемангиом в 7 группах, так как существуют показания для срочного лечения некоторых сосудистых опухолей. Лицо разделяется условно на 2 отдела: периферический и центральный, включающую в себя такие жизненно важные зоны, как периорбитальная, назальная и периоральная. Периорбитальная гемангиома может быть причиной зрительных нарушений: отсутствия бинокулярного зрения, деформации роговицы, косоглазия, птоза век . Гемангиомы, локализующиеся в назальной области, могут привести к нарушению носового дыхания и к выраженному эстетическому дефекту лица в будущем. Периоральная гемангиома приводит к деформации ротовой щели с нарушением возможности принимать пищу . Из 122 гемангиом 17 (13,9%) опухолей локализовались в области волосистой части головы, 6 (4,9%) – в центральной части лица, 20 (16,4%) – в периферической части лица, 29 (23,8%) – в области конечностей, 6 (4,9%) – в аногенитальной области, 24 (19,7%) – в области передней поверхности туловища, 20 (16,4%) – в области задней поверхности туловища (табл. 4)
Таблица 4
Локализация инфантильных гемангиом (части тела)
Выводы
1. У 112 детей (девочек — 95 , мальчиков -17), включенных в проведенное исследование, выявлено 122 инфантильных гемангиомы. Каждый седьмой ребенок имел ближайшего родственника с данным заболеванием.
2. Во время беременности у 6 женщин выявлена анемия; плацентарная недостаточность диагностирована также у 6 женщин. Родоразрешение произошло на раннем сроке 32-37 недель у 25 женщин (22,3%); кесарево сечение произведено 34 женщинам (30,4%). Вес при рождении ребенка менее 2,5 кг зафиксирован у 24 новорожденных (21,4%). По шкале Апгар 92 детей (82,3%) были оценены на 7 баллов и выше.
3. Множественные инфантильные гемангиомы диагностированы в 6,6% случаев. Сосудистые опухоли в 98% случаев появились на 1–6-й неделе жизни ребенка и продолжали расти в течение первого месяц появления новообразований (95,9%). Площадь гемангиом 1-10 см2 зарегистрирована при обращении у 70 пациентов (57,4%), менее 1 см2 — у 48 (39,3%). Инфантильные гемангиомы преимущественно локализовались на туловище (41%), на голове (35,2% случаев).
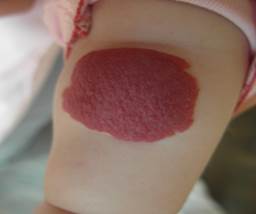
Рис. 1. Поверхностная гемангиома (красный цвет) раннего детского возраста
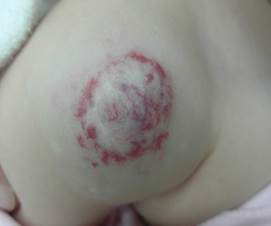
Рис. 2 Подкожная гемангиома (голубоватый цвет) раннего детского возраста
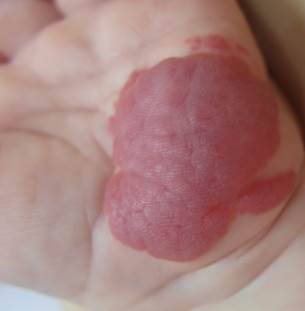
А Б
Рис. 3 Смешанная гемангиома раннего детского возраста в области кисти до(А) после (Б) 10 сеансов лазерного лечения через 24 недели
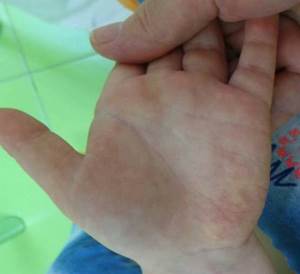
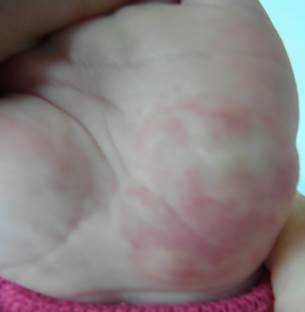
Рис. 4. Смешанная гемангиома раннего детского возраста в области кисти
через 12 месяцев после окончания курса лечения
Рецензенты:
Ковалев Ю.Н., д.м.н., профессор кафедры дерматовенерологии ГБОУ ВПО ЮУГМУ Минздрава России, г. Челябинск;
Абрамовских О.С., д.м.н., профессор кафедры микробиологии, вирусологии, иммунологии и клинической лабораторной диагностики ГБОУ ВПО ЮУГМУ Минздрава России, начальник отдела аспирантуры и докторантуры ГБОУ ВПО ЮУГМУ, г. Челябинск.



