Доброкачественная опухоль молочной
Классификация и лечение доброкачественных опухолей груди

Фото предоставлено рекламодателем
В медицине достаточно распространенным явлением считается появление доброкачественного образования в молочной железе у женщин. Патологию в груди можно определить самостоятельно. Для этого достаточно процесса прощупывания молочной железы на предмет уплотнений. Если уплотнения прощупываются, то вызывают много вопросов у женщин и становятся поводом обращения к врачу.
Для выявления причины возникшего уплотнения используется маммография, позволяющая определить состояние новообразования в молочной железе. Также врач маммолог, может назначить дополнительные обследования другими различными методами. Обычно уплотнения, образовавшиеся в молочной железе, говорят о наличии доброкачественной опухоли.
Содержание
- Классификация
- Причины возникновения
- Лечение
- К доброкачественным опухолям молочной железы относятся:
- Что такое новообразование молочной железы
- Заболевание также известно как
- Причины
- Кто в группе риска
- Как часто встречается
- Симптомы
- Диагностика заболевания
- Возможные осложнения
- Профилактика
- Прогноз
- Какие вопросы нужно задать врачу
- Список использованной литературы
Классификация
Доброкачественная опухоль представляет собой процесс разрастания тканей молочной железы. Образовавшиеся уплотнения в молочной железе не имеют свойства срастания с кожей, как в случаях со злокачественными опухолями.
Классификация видов доброкачественных образований в груди:
- Липома;
- Мастопатия;
- Фиброаденома молочной железы;
- Киста;
- Внутрипритоковая папиллома.
Доброкачественные опухоли любого вида поддаются лечению. Новообразования, как правило, не переходят в фазу злокачественной опухоли и не вызывают появление раковых клеток. В медицине доброкачественные опухоли считаются безвредными.
Причины возникновения
Медики связывают появление опухоли с процессом чрезмерного давления клеток организма. Такое явление обусловлено, тем, что в организме существует система сбалансирования в функционировании всех органов и процессов, поэтому сбой может дать результат воспалительного характера в области нарушения на клеточном уровне. Опухоль образуется вследствие нарушения процесса замены старых «умирающих» клеток на новые. В результате нарушения, старые клетки продолжают расти, вследствие чего и появляется опухоль. Зачастую точную причину возникновения образования в груди не удается установить. Однако медиками были выявлены факторы, влияющие на рост клеток, впоследствии чего и возникает опухоль.
Факторы, стимулирующие рост клеток:
- Генетический фактор. Передается на генетическом уровне. Существует риск возникновения опухоли, если поражения данным образованием было у кого- то из ближайших родственников;
- Влияние радиационного фона. Радиация может вызвать мутацию клеток в организме, вследствие чего могут появиться опухоли и тяжелые заболевания;
- Вследствие сильного потрясения или стресса. Данный процесс может стать толчком в нарушении правильного функционирования клеток, вследствие чего может появиться опухоль;
- Вследствие неподходящей диеты. Пищеварительный процесс в организме довольно серьезный, он влияет на функционирование всего организма. В случае неправильно подобранной диеты, баланс в организме нарушается, вследствие чего может появиться опухоль;
- Воспалительный процесс при занесенной в организм инфекции так же может оказать влияние на образование опухоли;
- Влияние так же может оказать и такой фактор как травма. Локальная травма в области груди может нести за собой серьезные последствия.
Отмечается, что в случае получения травмы груди, следует незамедлительно обратиться к специалисту, так как травма может нести серьезные повреждения и способствовать образованию воспалительного процесса, который в итоге приводит к образованию опухоли.
Лечение
Обычно при наличии доброкачественной опухоли, врач не рекомендует хирургическое вмешательство. Рекомендуется часто проходить обследования и если опухоль не растет, то обычно её не удаляют. Однако если образование начинает процесс роста или же уже имеет влияние на клетки, то врач назначает операцию по удалению опухоли.
Лечение проводят следующими методами:
- Применение гормональной терапии.
- Применение лекарственных средств противовоспалительного характера.
- Для удаления активно разрастающихся образований, которые могут перейти в форму злокачественной опухоли, применяется хирургическое вмешательство.
Лечебный процесс ориентирован на полное удаление опухоли в данной области. Зачастую доброкачественная опухоль не несет вреда организму. В отличие от злокачественного образования, в процессе операции при наличии доброкачественной опухоли нет риска удаления груди.
Доброкачественная опухоль считается безвредной, однако не своевременное обращение к специалисту может повлечь превращение опухоли в злокачественное образование, которое носит довольно серьезный характер и угрозу жизненно важным органам.
ВИДЕО:
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
На правах рекламы
Доброкачественные опухоли молочной железы — образования молочной железы, возникающие вследствие нарушения нормального роста и размножения клеток и характеризующиеся замедленным ростом, не прорастающие в окружающие ткани и не дающие метастазов.
К доброкачественным опухолям молочной железы относятся:
- Фиброаденома
- Внутрипротоковая папиллома
- Липома
Подозреваете опухоль в груди?
Получить консультацию, а также записаться на прием Вы можете по тел.:
+7 (499) 266-98-98
- Фиброаденома — это доброкачественная опухоль молочной железы, происходящая из фиброзной ткани молочной железы.
Причиной развития фиброаденомы может быть травма молочной железы или нарушение гормонального фона.
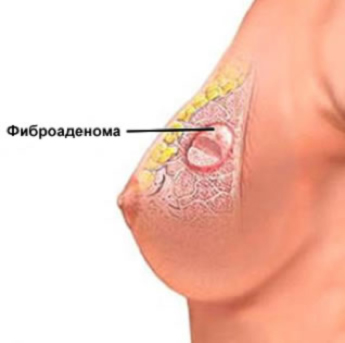 Клинические проявления фиброаденом. Данные опухоли определяются пальпаторно как подвижные, безболезненные уплотнения округлой формы, имеющие четкие граница. Размеры могут варьировать от величины с горошину до величины лимона. Встречается чаше у молодых женщин в возрасте от 20 до 35 лет.
Клинические проявления фиброаденом. Данные опухоли определяются пальпаторно как подвижные, безболезненные уплотнения округлой формы, имеющие четкие граница. Размеры могут варьировать от величины с горошину до величины лимона. Встречается чаше у молодых женщин в возрасте от 20 до 35 лет.
Фиброаденомы редко озлокачествляются, исключение составляют листовидные фиброаденомы молочной железы, которые при отсутствии своевременного лечения могут перерождаться в саркому.
Диагностика фиброаденом осуществляется по данным УЗИ, маммографии, цитологического исследования и, безусловно, клинических данных (осмотр специалиста).
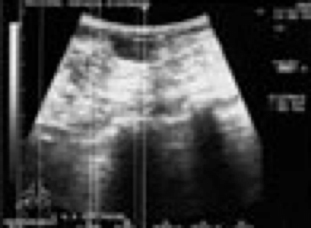 Лечение. При наличии фиброаденомы размерами до 1,0 см возможно динамическое наблюдение (маммография и УЗИ контроль). Показанием к удалению фиброаденомы является быстрый рост образования, большие размеры опухоли, подозрение на рак молочной железы. Выполняется секторальная резекция молочной железы или энуклеация фиброаденомы.
Лечение. При наличии фиброаденомы размерами до 1,0 см возможно динамическое наблюдение (маммография и УЗИ контроль). Показанием к удалению фиброаденомы является быстрый рост образования, большие размеры опухоли, подозрение на рак молочной железы. Выполняется секторальная резекция молочной железы или энуклеация фиброаденомы.
- Внутрипротоковые папилломы — доброкачественные опухоли молочной железы, растущие внутри железы, и характеризующиеся появлением образований (папиллом), состоящие из соединительно-тканных сосочков, содержащих сосуды. Внутрипротоковые папилломы могут быть одиночные или множественные.
Причинами возникновения внутрипротоковых папиллом могут гормональные нарушения, встречающиеся в любом возрасте от периода полового созревания до постменопаузы.
Клинические проявления. Внутрипротоковые папилломы имеют тенденцию к распаду, в связи с чем, основным проявлением является кровянистые или коричнево-зеленые выделения из молочных железы. Иногда отмечаются неприятные ощущения в груди или болезненность при сдавливании.
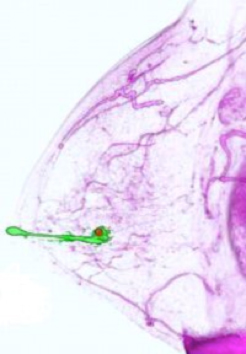 Диагностика внутрипротоковых папиллом основана на клинических проявлениях, данных осмотра, а также данных дуктографии — рентгенографического исследования молочной железы с введением контрастного вещества в ее протоки.
Диагностика внутрипротоковых папиллом основана на клинических проявлениях, данных осмотра, а также данных дуктографии — рентгенографического исследования молочной железы с введением контрастного вещества в ее протоки.
Лечение внутрипротоковых папиллом только оперативное, т.к. данный вид доброкачественной опухоли молочной железы может перерождаться в рак. Основной метод оперативного лечения — центральная секторальная резекция.
- Липома — доброкачественная опухоль молочной железы, растущая из жировой ткани. Обычно имеет округлую форму и мягкую консистенцию. Липомы могут достигать значительного размера и вызывать смещение окружающих тканей. Небольшие липомы клинически могут никак не проявляться. Озлакочествление происходит в очень редких случаях. Лечение липом только хирургическое. Показанием к операции является быстрый рост опухоли, болевые ощущения, подозрение на перерождение в рак.
В ЧУЗ «Клиническая Больница «РЖД-Медицина» им. Н.А. Семашко» открыт кабинет по раннему выявлению заболеваний молочной железы. Приём ведут высококвалифицированные специалисты — маммологи, которые занимаются диагностикой и лечением всех видов патологии молочной железы, включая доброкачественные опухоли молочной железы. Клиника оборудована современной диагностической аппаратурой, имеет в своем составе собственную клинико-диагностическую лабораторию, что позволяет в кратчайшие сроки установить точный диагноз и назначить необходимое лечение.
Введение
К доброкачественным заболеваниям молочных желез (ДЗМЖ) относятся все виды диффузной и локальной (очаговой) мастопатии. Самым распространенным заболеванием в этой группе является диффузная мастопатия, которая диагностируется у 25% женщин до 30 лет. Частота мастопатии при гинекологических заболеваниях зависит от возраста пациентки, продолжительности и особенностей гинекологических заболеваний (36–98%). У подавляющего большинства пациенток мастопатия сочетается с мастодинией .
Молочные железы являются органами-мишенями для воздействия стероидных гормонов, а также прямого или косвенного влияния пролактина, гонадотропных гормонов, гормонов щитовидной железы, коры надпочечников, инсулина и факторов роста. Гормоны оказывают свое влияние на клеточном уровне, связываясь со специфическими рецепторами в тканях молочных желез. При регулярном менструальном цикле в течение фолликулиновой фазы под влиянием эстрогенов инициируется пролиферация эпителия протоков и долек, а после овуляции под влиянием прогестерона — развитие железистой трансформации альвеол, разрастание протоков и скопление в них секрета. В норме процессы пролиферации и регрессивные изменения тканей молочной железы в течение менструального цикла происходят согласованно . Известно, что главными индукторами гормонозависимой пролиферации в органах и тканях женской репродуктивной системы являются эстрогены, а точнее, их активные метаболиты.
Ключевыми метаболитами эстрадиола являются два его гидроксипроизводных: 2-гидроксиэстрон (2-ОНЕ1) и 16α-гидроксиэстрон (16α-OHE1), которые образуются посредством катализа разными изоферментами цитохрома Р-450 и обладают противоположными биологическими свойствами. Так, 2-OHE1 не влияет на патологическую пролиферацию клеток, в то время как 16α-OHE1, наоборот, стимулирует клеточный рост, являясь агонистом эстрогена. Изучение функций этих двух метаболитов позволило выявить однозначную связь между повышенным уровнем 16α-OHE1 («плохого» эстрогена) и риском развития опухолей в эстрогенозависимых тканях. При повышении уровня 2-OHE1 («хорошего» эстрогена), напротив, наблюдалась тенденция к гибели опухолевых клеток и профилактике дальнейшего опухолевого роста .
Многочисленные клинические исследования показали, что для поддержания нормального гормонального баланса у женщин в перименопаузе необходимо, чтобы концентрация 2-ОНЕ1 превышала концентрацию 16α-OHE1 как минимум в 2 раза. При понижении данного соотношения статистически значимо возрастает риск возникновения рака молочной железы (РМЖ) .
Многочисленные эпидемиологические исследования убедительно показали практически полное совпадение факторов риска РМЖ и доброкачественных заболеваний. Наряду с этим отмечено достоверное увеличение онкологических рисков от минимального при непролиферативных формах мастопатии до умеренного и значительно повышенного с атипией при пролиферативных вариантах ДЗМЖ. В настоящее время доказано, что ДЗМЖ и ранние стадии РМЖ имеют не только общие факторы риска, но и во многом схожие молекулярные механизмы патогенеза . К группе риска по возможному возникновению ДЗМЖ и злокачественных заболеваний молочных желез относятся женщины, имеющие 3 и более факторов риска .
Таким образом, в настоящее время соотношение 2-ОНЕ1/16α-ОНЕ1 можно считать универсальным биомаркером и надежным диагностическим критерием при определении риска и прогноза развития эстрогенозависимых опухолей . Показано, что у женщин, имеющих признаки ожирения (которое, как известно, само по себе является признанным фактором риска РМЖ), определяются пониженный уровень «хорошего» эстрогена — 2-ОНЕ1 и, соответственно, пониженное соотношение метаболитов 2-ОНЕ1/16α-OHE1 .
Доброкачественные заболевания молочных желез
При клинико-инструментальном обследовании (ультразвуковое исследование (УЗИ), маммография и др.) различают диффузные и очаговые доброкачественные формы ДЗМЖ. К диффузным ДЗМЖ относятся различные виды мастопатии, а к доброкачественным узловым заболеваниям — узловая мастопатия, кисты, фиброаденомы, атеромы, липомы и др. .
Диффузная мастопатия (ДМ) — наиболее частое ДЗМЖ, составляет более 50% среди всех доброкачественных заболеваний и представляет собой группу гетерогенных заболеваний, имеющих сложную клиническую и гистологическую картину. Это состояние, пограничное между нормой у молодых женщин и патологией у женщин репродуктивного возраста. У женщин старше 40 лет это состояние оценивается как патология. ДМ поражает обе молочные железы, чаще локализуется в наружно-верхних квадрантах.
Узловая мастопатия диагностируется преимущественно у пациенток в возрасте 30–50 лет и пальпаторно представляет собой плоский участок уплотнения с зернистой поверхностью. Уплотнение не исчезает в периоде между менструациями и может увеличиваться в размерах перед менструацией.
Кисты, фиброаденомы (доброкачественная опухоль молочной железы, состоящая из пролиферирующих эпителиальных элементов и соединительной ткани, атерома (ретенционная киста сальной железы), липома (доброкачественная опухоль, состоящая из зрелой жировой ткани, окруженная капсулой) имеют свои специфические клинические признаки, и диагноз подтверждается при проведении УЗИ, маммографии, пункционной биопсии и гистологического исследования материала.
Диагностика ДЗМЖ основана на детальном анализе жалоб пациентки, особенностей ее анамнеза, визуальной оценки, результатов пальпаторного обследования молочных желез и области подмышечных и надключичных лимфоузлов. Инструментальные методы обследования молочных желез (рис. 1), на проведение которых направляет акушер-гинеколог, определены приказом Минздрава России № 572н «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология» (за исключением использования вспомогательных репродуктивных технологий)» .

Конечная цель комплексного обследования заключается в оценке состояния молочных желез, выявлении группы пациенток с очаговыми образованиями и последующем направлении их на обследование к онкологу-маммологу. Больным с ДМ проводится лечение мастопатии и масталгии и/или гинекологических заболеваний с целью регуляции менструального цикла и восстановления репродуктивной функции .
Лечение мастопатии и мастодинии
Мастопатия и масталгия являются показаниями для проведения патогенетически обоснованной терапии. К тяжелым субъективным ощущениям (боль, чувство распирания) нередко присоединяются чувство страха и эмоциональное напряжение, приводящие к хроническом стрессу и депрессии.
При ДМ ограничивается употребление таких продуктов, как кофе, чай, шоколад, какао или рекомендуется полный отказ от их употребления, т. к. известно, что кофеин, теобромин, теофиллин способствуют развитию фиброзной ткани и образованию жидкости в кистах. Установлена взаимосвязь мастопатии и масталгии с заболеваниями печени, желудочно-кишечного тракта, хроническими запорами, изменением кишечной микрофлоры и недостаточным количеством клетчатки в ежедневном рационе .
В зависимости от выявленной гинекологической патологии в сочетании с ДМ и масталгии возможно проведение ерапии следующими медикаментозными препаратами, применяемыми в акушерстве и гинекологии: прогестагенами (дидрогестерон, микронизированный прогестерон, 17-оксипрогестерона капронат и др.), эстроген-гестагенными препаратами, производными каберголина и бромокриптина, препаратами для менопаузальной гормональной терапии, аналогами гонадотропин-рилизинг гормона (трипторелин, бусерилин, лейпрорелин), антигонадотропинами (даназол, гестринон и др.). Однако все эти препараты не имеют прямых показаний к терапии масталгии и мастопатии и назначаются для лечения гинекологических заболеваний. Наблюдение и обследование молочных желез на фоне проводимой терапии проводятся согласно приказу Минздрава России № 572н .
Медикаментозные методы терапии мастопатии и масталгии включают в себя препараты, оказывающие непосредственное влияние на измененные ткани молочной железы. В настоящее время на отечественном фармацевтическом рынке представлен инновационный препарат Индинол® Форто. Этот лекарственный препарат зарегистрирован в Российской Федерации для патогенетической и противорецидивной терапии гиперпластических процессов в тканях молочной железы. Индинол® Форто рекомендуется применять для лечения масталгии, в т. ч. на фоне доброкачественной гиперплазии молочной железы .
Одна капсула Индинол® Форто содержит активного вещества: интринола (индолкарбинола) 0,200 г, а также вспомогательных веществ: лактозы моногидрата (сахара молочного) — 0,110 г, крахмала кукурузного модифицированного — 0,095 г, целлюлозы микрокристаллической — 0,064 г, натрия крахмала гликолята — 0,030 г, магния стеарата — 0,001 г .
В отечественных клинических исследованиях было показано, что у больных РМЖ прием препарата Индинол® Форто в течение 6 мес. нормализует показатели исходно сниженного соотношения 2-ОНЕ1/16α-ОНЕ1, которое к концу курса терапии достигало нормальных значений .
В отечественном рандомизированном двойном слепом плацебо-контролируемом многоцентровом исследовании (2010–2012 гг.) препарат Индинол® Форто назначался в дозе 400 мг/cут в течение 6 мес. пациенткам с циклической мастодинией на фоне доброкачественной дисплазии молочной железы. Результатом терапии явилась нормализация показателей исходного аномального соотношения метаболитов эстрогена 2-ОНЕ1/16αО-НЕ1 у 82% пациенток по сравнению с таковым в группе плацебо. Таким образом, препарат Индинол® Форто, восстанавливая нормальное соотношение метаболитов эстрадиола, предотвращает развитие опухолей в эстрогенчувствительных тканях, в т. ч. в тканях молочной железы.
Наряду с нормализацией соотношений фракций эстрогенов у больных с симптомами циклической мастодинии и мастопатии одновременно отмечалось выраженное улучшение клинической картины заболевания при применении препарата в течение 6 мес., а именно:
в 3 раза лучшая динамика снижения боли по сравнению с таковой при применении плацебо;
устранение боли и нагрубания молочных желез у 84% пациенток;
улучшение состояния молочных желез при пальпации у 60% пациенток;
исчезновение дуктэктазий, снижение эхоплотности ткани молочной железы.
При контрольном УЗИ молочных желез на фоне терапии препаратом Индинол® Форто уменьшение размеров кист отмечалось у 18% пациенток, в 71% случаев наблюдалась стабилизация их дальнейшего развития. Согласно результатам опроса врачей, а также пациенток, принимавших препарат, была отмечена хорошая переносимость терапии. Побочные эффекты в группах плацебо и Индинол® Форто наблюдались с одинаковой частотой и не требовали прекращения терапии .
По результатам рандомизированного двойного слепого плацебо-контролируемого многоцентрового исследования был сделан вывод о доказанной эффективности нового мультитаргетного лекарственного препарата
Индинол® Форто и даны рекомендации по его применению для лечения пациенток с циклической масталгией (мастодинией) и мастопатией, а также в качестве средства, обладающего онкопротекторным действием с целью профилактики РМЖ у данного контингента больных.
Индинол® Форто назначается до еды в капсулах по 200 мг 2 р./сут внутрь. Суточная доза препарата составляет 400 мг. Длительность терапии — непрерывно не менее 6 мес. Повторные курсы проводятся через 3–6 мес.
Показания к назначению Индинола® Форто: циклическая масталгия (мастодиния), в т. ч. на фоне доброкачественной гиперплазии молочной железы. Противопоказания: повышенная чувствительность к компонентам препарата; наследственная непереносимость галактозы; дефицит лактазы; глюкозо-галактозная мальабсорбция; беременность; грудное вскармливание; детский и подростковый возраст до 18 лет.
Заключение
Инновационный мультитаргетный препарат Инди-
нол® Форто обладает широким спектром противоопухолевой активности. Он проявляет мягкий антиэстрогенный эффект и нормализует гормональный баланс, вызывает избирательную гибель клеток молочной железы с аномально высокой пролиферативной активностью, подавляет фиброз и воспаление. Препарат Индинол® Форто был внесен в текст клинических рекомендаций Российского общества онкомаммологов по лечению ДЗМЖ 2015 г. .
Сведения об авторе: Овсянникова Тамара Викторовна — д.м.н., профессор кафедры акушерства, гинекологии и репродуктивной медицины ФГАОУ ВО «Российский университет дружбы народов». 117198, Россия, г. Москва,
ул. Миклухо-Маклая, д. 6. Контактная информация: Овсянникова Тамара Викторовна, e-mail: dr.otoma@yandex.ru. Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 04.07.2018.
About the author: Tamara V. Ovsyannikova — MD, professor of the Department of Obstetrics, Gynecology and Reproductive Medicine, RUDN University. 6, Miklouho-Maclay str., Moscow, 117198, Russian Federation. Contact information: Ovsyannikova Tamara Viktorovna, e-mail: dr.otoma@yandex.ru. Financial Disclosure: the author does not have financial interest in the materials or methods presented. There is no conflict of interests. Received 04.07.2018.
Что такое новообразование молочной железы
Новообразование молочной железы — это патологическое разрастание ткани молочной железы, возникшее в результате аномального роста клеток.
Новообразования могут быть как доброкачественными, так и злокачественными.
Отличия доброкачественных новообразований молочной железы от злокачественных в следующем:
- доброкачественные опухоли частично или полностью сохраняют способность к дифференцировке, то есть сохраняют структуру и свойства той ткани, из которой происходят;
- растут медленно;
- не прорастают в соседние органы и ткани;
- не метастазируют — то есть не имеют свойства распространяться по организму и поражать другие органы и ткани.
Заболевание также известно как
На английском данная патология называется breast tumor или neoplasm of breast.
Причины
Доброкачественные новообразования молочных желез чаще всего возникают в результате гормонального дисбаланса.
Существуют сложные механизмы регуляции и высокая чувствительность тканей молочных желез к влиянию половых гормонов яичников, гормонов гипоталамуса и гипофиза — желез, которые контролируют работу всех эндокринных систем организма, а также гормонов и биологически активных веществ, выделяемых надпочечниками, печенью и щитовидной железой.
Причиной может быть также:
- нарушение работы гормональных рецепторов в ткани молочной железы;
- патологический процесс на уровне ферментов, которые участвуют в синтезе гормонов.
Что касается злокачественных новообразований молочных желез, то современное понимание механизма возникновения рака молочной железы заключается в том, что злокачественный процесс возникает в результате ряда молекулярных изменений на клеточном уровне. Эти изменения возникают либо спонтанно, либо под воздействием некоторых внешних факторов и приводят к появлению раковых клеток молочной железы. Такие клетки характеризуются неконтролируемым ростом и нарушенным нормальным жизненным циклом.
Кто в группе риска
Факторы риска как для доброкачественных новообразований, так и для злокачественных во многом совпадают. До сих пор неизвестно, почему в одном случае запускается доброкачественный процесс, а в другом злокачественный.
В группу риска входят женщины:
- в возрасте 45-50 лет;
- с ранним началом менструаций или поздним наступлением менопаузы;
- нерожавшие или с большим количеством абортов;
- перенесшие травму или воспалительные заболевания молочных желез;
- которые кормили грудью менее 6 месяцев;
- испытывающие частый и/или хронический стресс;
- курящие и злоупотребляющие алкоголем;
- с лишним весом, который связан с хроническим перееданием жиров животного происхождения, сахаров, недостатков овощей и фруктов;
- с заболеваниями яичников, приводящих к сбою менструального цикла;
- с воспалительными заболеваниями органов малого таза;
- с гормонально обусловленными гинекологическими заболеваниями (миома, эндометриоз);
- с опухолью яичников;
- с эндокринными заболеваниями:
- гипофункция щитовидной железы;
- сахарный диабет;
- дисфункция коры надпочечников;
- хронические болезни печени;
- с новообразованиями молочных желез в семейном анамнезе.
Как часто встречается
У каждой четвертой женщины до 30 лет диагностируют доброкачественные новообразования молочных желез, после 40 лет данную патологию выявляют у 60 % гинекологических пациенток. На фоне доброкачественных заболеваний риск развития рака молочной железы увеличивается в 4-37 раз. Злокачественные новообразования составляют в среднем 2 % от всех новообразований молочных желез.
Рак молочной железы является ведущей онкологической патологией у женского населения. Носительство гена BRCA — фактор высокого риска развития злокачественного новообразования молочных желез. Из 100 женщин, которые являются носителями значимых изменений в одном из генов BRCA:
- до 40-летнего возраста рак груди диагностируется у 20 женщин;
- до 60-летнего возраста — у 55 женщин;
- до 80-летнего возраста — у 82 женщин.
Симптомы
Симптомы доброкачественных новообразований молочных желез можно разделить на ранние, появляющиеся на ранних стадиях заболевания, и поздние, характерные для достаточно поздних стадий патологии.
Ранним симптомом является появление болезненности и напряженности в области груди. Неприятные ощущения обычно появляются перед менструацией, но позже это проявление прогрессирует и уже не зависит от цикла.
К поздним симптомам относятся:
-
интенсивные боли в области молочной железы, со временем они приобретают постоянный характер;
-
болезненные ощущения при прикосновении к груди;
-
боль может переходить в подмышечную область, подниматься до ключицы;
-
молочная железа тяжелеет и заметно увеличивается;
-
при надавливании на соски появляется мутноватая жидкость, которая очень похожа на молозиво.
Симптомы рака молочных желез на ранних стадиях схожи с симптомами доброкачественных новообразований. По мере прогрессирования присоединяются другие симптомы:
- зуд или раздражение кожи груди;
- изменение цвета кожи молочных желез;
- шелушение кожи соска;
- при пальпации груди ощущается комок, узел;
- покраснение или изъязвление кожи молочной железы (по типу апельсиновой корки);
- втягивание соска или ареолы;
- кожа соска или груди выглядит красной, чешуйчатой или утолщенной;
- выделения из соска/сосков;
- опухолевое образование в подмышечных лимфатических узлах.
Диагностика заболевания
- Во время клинического осмотра врач оценивает внешний вид обеих молочных желез, их симметричность и форму, размер, цвет сосков и ареол, пальпирует молочные железы и лимфатические узлы в подмышечной впадине, выявляя любые припухлости и уплотнения.
- УЗИ молочных желез и регионарных лимфоузлов используется, чтобы определить, является ли новообразование молочной железы твердым, мягкотканным или заполненной жидкостью кистой. Также УЗИ позволяет определить размер образования, размер и форму лимфоузлов, состояние кровотока.
- Маммография. Это рентген молочных желез, который позволяет обнаружить патологический процесс на ранней стадии. Для ранней стадии злокачественных новообразований характерно появление в мягких тканях молочных желез мелких кальцифинатов — небольших очагов, содержащих кальций.
- МРТ молочных желез с контрастом. Позволяет отличить жировую ткань от злокачественных новообразований, дифференцировать кисты молочной железы, выявить фиброзные образования.
-
Точная диагностика злокачественных новообразований молочной железы невозможна без пункционной биопсии с гистологическим исследованием. При доброкачественных новообразованиях биопсия показана в тех случаях, когда у врача возникают подозрения на развитие злокачественного процесса.
- Лабораторные исследования. Выполняется анализ крови на гормоны гипофиза (ЛГ, ФСГ, пролактин, ТТГ), половые гормоны (эстроген, прогестерон) и гормоны щитовидной железы (Т3, Т4). Анализ крови на выявление мутации BRCA должен выполняться всем женщинам, у которых в семье были случаи рака яичников, молочных желез, поджелудочной железы и предстательной железы.
Цели лечения
Цели лечения доброкачественных новообразований:
- устранение дискомфорта и болевого синдрома;
- нормализация гормонального фона;
- профилактика рецидивов и перехода в злокачественную форму.
Цели лечения злокачественных новообразований зависят от стадии онкологического процесса.
На ранних стадиях главный цели:
- полное удаление опухоли;
- профилактика рецидива.
На поздних стадиях, особенно когда имеются метастазы, основные цели:
- улучшение качества жизни пациентки;
- максимально возможное избавление от болевого синдрома.
Образ жизни и вспомогательные средства
Многочисленные исследования доказали наличие связи между потреблением метилксантинов (кофеин, черный чай, кола, горький шоколад) и развитием фиброзно-кистозной мастопатии. Есть мнение, что эти соединения способствуют разрастанию фиброзной ткани и появлению жидкости в кистах. Поэтому ограничение этих продуктов или полный отказ от них может значительно уменьшить боль и ощущение набухания молочных желез.
Курение и алкоголь однозначно противопоказаны.
Профилактике рецидивов рака молочных желез, согласно последним исследованиям, служат регулярные физические нагрузки.
Лекарства
Медикаментозное лечение доброкачественных новообразований
- Гормональная терапия:
- антиэстрогены;
- прогестагены;
- аналоги гонадотропин-рилизинг-гормона;
- антигонадотропины;
- агонисты допамина;
- синтетические аналоги гормонов щитовидной железы.
- витамины (витамин А, Е, поливитамины);
- успокоительные средства;
- гепатопротекторы;
- нестероидные противовоспалительные препараты;
- антигистаминные (противоаллергические).
Лекарственная терапия злокачественных новообразований молочных желез
- Химиотерапия. Она делится на неоадъювантную, которую проводят перед операцией для уменьшения размера опухоли, адъювантную — послеоперационную, для уничтожения всех оставшихся раковых клеток — и паллиативную, при неоперабельных опухолях.
- Гормональная терапия назначается, если у опухоли есть рецепторы, чувствительные к гормонам эстрогену и прогестерону.
- Таргетная терапия — сравнительно новый вид лечения, применяется, если выявлена генетическая мутация, запускающая патологический механизм в организме. Можно воздействовать лекарственным препаратом целенаправленно именно на эту мутацию.
- Иммунотерапия применяется в основном при рецидивах и устойчивости опухоли к обычному лечению, являясь запасным вариантом. Она заключается во введении лекарственных препаратов, которые активизируют иммунные клетки организма для борьбы с опухолью.
Процедуры
При лечении злокачественных новообразований молочной железы может потребоваться лучевая терапия как для уничтожения непосредственно опухоли молочной железы, так и для метастазов опухоли в других частях организма.
Хирургические операции
Оперативное лечение доброкачественных новообразований молочной железы:
- секторальная резекция при узловой форме, когда вырезается патологический очаг;
- пункция кисты молочной железы, которая проводится как с диагностической, так и с лечебной целью;
- микроинвазивные процедуры, когда в полость кисты вводят специальные вещества, склеивающие ее поверхности.
Главный принцип хирургического лечения злокачественных новообразований — это максимально полное удаление патологического очага.
С этой целью применяют следующие тактики:
- если новообразование не превышает 2 см, то хирурги могут удалить только его и 2 см близлежащих тканей;
- при больших размерах опухоли показана мастэктомия — удаление молочной железы; в зависимости от стадии, мастэктомия сопровождается лимфодиссекцией, то есть удалением подмышечных лимфоузлов.
Восстановление и улучшение качества жизни
Скорость восстановления зависит от объема проведенного ранее лечения. Важно соблюдать все врачебные рекомендации и проходить регулярные профилактические осмотры.
Возможные осложнения
Осложнения доброкачественных новообразований
- Рецидив заболевания — болезнь возвращается после проведенного лечения из-за неправильно выявленной причины ее возникновения. Часто это происходит при наличии гормональных изменений в организме или патологий щитовидной железы.
- Перерождение образования в злокачественную опухоль.
Осложнения злокачественных новообразований
- Осложнения непосредственно рака молочной железы:
- опухолевая интоксикация;
- болевой синдром;
- венозные тромбозы — опухолевые клетки производят вещества, повышающие свертываемость крови, в результате чего могут формироваться тромбы;
- плевральный выпот — накопление жидкости в плевральной полости, окружающей легкие; возникает на поздних стадиях заболевания;
- присоединение бактериальных, вирусных инфекций в результате сниженного иммунитета.
- Послеоперационные осложнения:
- лимфостаз верхних конечностей — вследствие удаления пораженных опухолью лимфатических узлов нарушается отток лимфатической жидкости, появляется отек верхней конечности;
- психологические последствия удаления молочной железы.
- Осложнения химиотерапевтического лечения и лучевой терапии:
- гематологические изменения (анемия, снижение количества тромбоцитов, лейкоцитов) — в основном гематологические нарушения восстанавливаются после прекращения лечения или требуют назначения препаратов, стимулирующих рост клеток крови;
- инфекционные осложнения, грибковые инфекции возникают в результате снижения иммунитета;
- бесплодие при проведении химиотерапии у женщин молодого возраста.
Профилактика
Следует вести здоровый образ жизни, поддерживать нормальную массу тела, следить за качеством своего рациона, регулярно заниматься физическими упражнениями. Обязателен отказ от курения.
Каждой женщине необходимо проходить скрининг для выявления рака молочных желез:
- с 40 один раз в два года;
- с 50 лет ежегодно.
Скрининг включает в себя консультацию маммолога и выполнение маммографии.
Посещение гинеколога не реже одного раза в год с 18 лет с обязательным осмотром и пальпацией молочных желез. Самообследование молочных желез следует выполнять ежемесячно.
Прогноз
Прогноз зависит от того, доброкачественное или злокачественное заболевание и на какой стадии оно было выявлено. Чем раньше пациентка обратилась к врачу, чем выше шансы на успешное лечение.
Какие вопросы нужно задать врачу
- Какова вероятность перехода доброкачественного новообразования в злокачественное?
- Следует ли проводить оперативное лечение для профилактики рака молочных желез, если в семье им болели близкие родственницы?
- Может ли курение привести к раку молочных желез?
- Насколько вредно не кормить грудью?
- Какие существуют возможности лечения?
- Влияет ли стресс на развитие новообразований молочных желез?