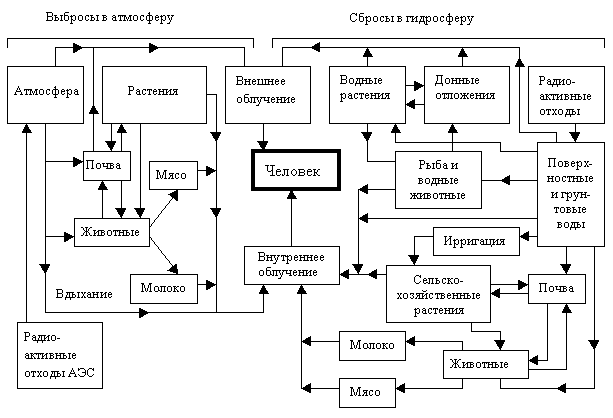
Дисциркуляция головного мозга
Жалоба на головную боль — одна из самых распространенных у детей.
Симптом возникает вследствие раздражения болевых рецепторов сосудов и оболочек мозга, мышц, слизистых оболочек, а также нервов лица или шеи.
Головная боль у ребенка возникает по самым разным поводам, а вызвавших ее причин одновременно может несколько.
Частые причины головной боли у ребенка:
Сосудистая головная боль.
Вегето-сосудистая дистония.
Воспаление сосудов мозга.
Врожденные пороки развития сосудов мозга.
Повышение или снижение внутричерепного давления.
Токсическое поражение головного мозга.
Отравление лекарствами, химическими веществами, алкоголем, угарным газом и др.
Черепно-мозговые травмы (сотрясение или ушиб, головного мозга, перелом костей черепа и др.).
Мигрень, эпилепсия.
Воспаление мозговых оболочек (менингит, арахноидит).
Заболевания ЛОР-органов (насморк, синусит, отит и др.) и глаз.
Боли, связанные с напряжением (головные боли напряжения, напряжение глазных мышц при близорукости) и воспалением мышц (миозит).
Невриты (воспаления нервов) лицевого и тройничного нервов.
Различные процессы в головном мозге, давящие на мозг объемом (опухоли, кисты, абсцессы) или увеличивающие объем мозга (энцефалит).
Некоторые пороки сердца и заболевания крови.
Деформации костей черепа и шейного отдела позвоночника (экзостозы — костные выросты, остеохондроз шейного отдела позвоночника и др.).
Неврозы и другие причины.
Клинические проявления головной боли
Головная боль может быть давящей, ноющей, пульсирующей, распирающей или сжимающей, возникать по утрам, во второй половине дня или после сна. Локализуется в различных отделах, бывает односторонней (болит левая или правая половина головы). Она может зависеть от положения тела или головы, сопровождаться тошнотой, рвотой, головокружением и другими неприятными симптомами. Головная боль нередко провоцируется различными внешними факторами: эмоциональным напряжением, физической нагрузкой, переменой погоды, вдыханием резких запахов или прослушиванием громкой музыки. Внимательные родители обычно замечают особенности возникновения и течения головной боли у ребенка, что очень помогает врачу в постановке правильного диагноза.
Сосудистая головная боль при синдроме вегетативной дисфункции
К головной боли приводят различные изменения сосудов мозга: спазмы, растяжение за счет усиленного притока крови к мозгу или плохого ее оттока. Сосудистые изменения у детей чаще всего связаны с нарушениями регуляции вегетативной нервной системы, отдела, отвечающего за работу внутренних органов (сердца, кишечника, желудка, легких, различных желез и т. д.) и в том числе за сосудистый тонус. Дети с вегетативной дисфункцией склонны к повышению или снижению: артериального давления. Иногда тонус сосудов у ребенка нестабилен, артериальное давление может то повышаться, то снижаться. Важно понимать, что при вегетативной дисфункции структура и анатомия сосудов не изменена, страдают лишь механизмы, регулирующие их тонус.
Причинами вегетативной дисфункции могут быть травмы и повреждения головного мозга (перинатальная энцефалопатия, сотрясение головного мозга, опухоли, токсические поражения и др.), различные заболевания (болезни почек, сердца, печени, сахарный диабет, психические расстройства и др.). Большую роль играет наследственный фактор. Предрасполагают к развитию вегетативной дисфункции особенности телосложения и психологической организации личности (высокая тревожность, страхи, склонность к ипохондрии, депрессии), стрессы, нарушения режима дня, переутомление, сниженная физическая активность, неблагоприятная эмоционально-психологическая обстановка в семье или школе.
Дети с гипотонией, снижением артериального давления, обычно страдают пульсирующими или тупыми, давящими головными болями, а дети с гипертензией, повышением артериального давления, — распирающими или давящими, сопровождающимися тошнотой и головокружением. Для детей с нарушением венозного оттока из полости черепа характерны утренние головные боли и метеочувствительность (реакции на перемены погоды).
Помимо головных болей и изменения артериального давления вегетативную дисфункцию сопровождают нарушения в работе самых разных органов и систем (дыхательные, желудочно-кишечные расстройства, нарушение мочеиспускания и терморегуляции и др.). Типичные симптомы: чувство нехватки воздуха, зевота, внезапные глубокие вдохи, боли в области сердца, ощущение сердцебиения, тошнота, отсутствие аппетита, изжога, рвота, боли в животе, поносы или запоры, икота, частые мочеиспускания малыми порциями или, наоборот, редкие большими порциями, термоневроз. У детей нередко возникают слабость, вялость, расстройства сна, может снижаться школьная успеваемость, способность к обучению. Характерны различные эмоциональные расстройства: беспричинная тревога, страхи и внутренняя напряженность; истерические всплески и апатия, плаксивость, склонность к депрессии, ипохондрия. Нередко у таких детей все время что-то болит: то в левом боку заколет, то в правом, то сердце прихватит, то голова закружится. Однако при обследовании никакой серьезной органической патологии органов не обнаруживается.
Лечение вегетативной дистонии комплексное, оно включает в себя налаживание режима (здоровый сон, прогулки, умеренные физические нагрузки, полноценное питание и др.), создание благоприятной психологической обстановки в семье и школе, медикаментозное лечение, закаливание, массаж, физиотерапию (электрофорез, электросон, солярий, ванны, душ Шарко, циркулярный душ, парафиновые или озокеритовые аппликации на шейную область и др.), психотерапию, аутотренинг, лечение гипнозом и др. Медикаментозное лечение подбирают в соответствии с вариантом течения вегетативной дистонии, характером симптомов и индивидуальных особенностей ребенка. Назначаются успокаивающие средства (пустырник, валериана, персен и др.), препараты, нормализующие артериальное давление, витамины (нейромультивит, бенфогамма, алвитил, алфаВИТ), ноотропные препараты, улучшающие обменные процессы в головном мозге (ноотропил, пантогам, пирацетам, фенибут, энцефабол, аминалон и др.), средства, улучшающие кровообращение мозга (оксибрал, кавинтон, циннаризин, танакан и др.).
Широко используется фитотерапия. Ребенок с вегетативной дистонией наблюдается и лечится у педиатра, невролога, кардиолога.
Повышение или снижение внутричерепного давления
В толще головного мозга человека расположены тонкие щелевидные полости — желудочки мозга. Желудочки и пространство между черепной коробкой и мозгом сообщаются между собой системой отверстий и заполнены спинномозговой жидкостью (ликвором). Ликвор вырабатывается клетками мозга, свободно циркулирует по полостям и создает определенное постоянное давление в полости черепа. Это и есть внутричерепное давление. Различные патологические состояния (воспалительные процессы в мозге и его оболочках, травмы, опухоли, кисты, врожденные пороки развития мозга, сосудистые заболевания) изменяют давление ликвора на мозг.
Внутричерепная гипертензия — повышение внутричерепного давления. Объем жидкости увеличивается и оказывает давление на болевые рецепторы оболочек и сосудов мозга. При этом характерна распирающая боль, ощущающаяся в глубине головы. Симптом может меняться от положения тела (усиливаться или проходить при перемене позы, сгибании шеи), часто сопровождается рвотой. При значительном повышении внутричерепного давления возникают судороги. У грудных малышей открыты большой родничок и швы черепа. Внутричерепная гипертензия у них может сопровождаться увеличением, выбуханием и пульсацией большого родничка, расхождением швов черепа, быстрым увеличением объема головы. Грудные дети с повышенным внутричерепным давлением обычно беспокойны, плохо спят, сильно срыгивают. Умеренная внутричерепная гипертензия, даже если и начинается в раннем возрасте, не отражается на интеллектуальных способностях ребенка, умственная отсталость у них редка и обычно связана с какими-нибудь сопутствующими заболеваниями.
При повышении внутричерепного давления головную боль купируют мочегонными препаратами (диакарбом, триампуром, глицерином и др.). В случае прогрессирования болезни, приводящего к значительному расширению желудочков мозга, представляющего серьезную угрозу для психического и двигательного развития ребенка, выполняют хирургическую операцию. Полость черепа соединяют с сердцем или брюшной полостью трубочкой (шунтом), по которой удаляется лишняя жидкость.
Внутричерепная гипотензия — снижение внутричерепного давления — встречается сравнительно реже. За счет уменьшения жидкости в полостях мозга сосуды и оболочки мозга натягиваются, и их растяжение приводит к головной боли. Обычно боль проходит при простом сгибании шеи и в положении лежа.
Ребенок с изменениями внутричерепного давления наблюдается и лечится у невропатолога.
Головная боль при инфекционных заболеваниях
Инфекционные заболевания, в том числе большинство ОРВИ, начинаются именно с головной боли. Ее причиной является интоксикация — отравление организма токсическими веществами, образующимися в результате жизнедеятельности микробов и вирусов. Вместе с головной болью при интоксикации возникают слабость, сонливость, ухудшение самочувствия, снижение или отсутствие аппетита и другие симптомы.Головная боль при инфекции обычно сопряжена с повышением температуры, поэтому, если у ребенка внезапно заболела голова, измерьте ему температуру, возможно, он просто заболел.
Головная боль напряжения
Распространена у школьников. Причиной головной боли служит напряжение мышц головы и шеи во время сосредоточенной физической, интеллектуальной или эмоциональной работы. Обычно локализуется в лобной и затылочной областях, проходит после отдыха и расслабления мышц. При длительном неправильном положении головы по отношению к телу затрудняется кровообращение головного мозга, пережимаются нервные окончания. Поэтому возникновению головной боли часто способствует неверная посадка школьника за столом. При необходимости пристально вглядываться происходит напряжение глазных мышц у детей с плохим зрением, если они ходят без очков или очки им не подходят. Глаза могут уставать и у ребенка с нормальным зрением в результате многочасового пребывания перед монитором компьютера или экраном телевизора.
Головную боль напряжения можно расценивать как нездоровую привычку, которую можно устранить, обучив ребенка приемам расслабления мышц. Прежде всего необходимо ликвидировать вредные воздействия (добиться хорошей осанки, правильно подобрать очки, смотреть телевизор не более часа в день, отдыхать и др.). Целенаправленное лечение состоит из гимнастики и расслабляющих процедур (массажа, аутотренинга, иглорефлексотерапии, физиотерапии и др.).
Мигрень
Головная боль при мигрени появляется в результате расширения и пульсирующих колебаний кровеносных сосудов мозга. Склонность сосудов к внезапному изменению тонуса передается по наследству. Клинически мигрень проявляется как приступы (пароксизмы) сильнейших головных болей, обычно односторонних (болит правая или левая половина головы). Между приступами ребенок чувствует себя хорошо, его состояние удовлетворительное.
Внимательные родители и взрослые дети умеют различать предстоящий приступ мигрени: у ребенка снижается настроение, внимание, работоспособность, появляются сонливость; жажда, снижается аппетит. Непосредственно перед приступом типично появление ауры. Это быстро проходящие зрительные, чувствительные или обонятельные ощущения (искры, мелькания, «шашечки», зигзаги перед глазами, выпадение поля зрения, чувство онемения в кончиках пальцев и лице, различные запахи и другие). За аурой следует приступ сильнейшей пульсирующей (как будто в голове стучит пульс) головной боли, которую не снимают никакие обезболивающие лекарства. Особенность детской мигрени в том, что приступы редко носят односторонний характер, как обычно встречается у взрослых. Как правило, у детей боль двусторонняя. На пике приступа может быть рвота, после нее наступает облегчение и ребенок засыпает. Продолжительность приступа от 15 минут до 2 часов, частота возникновения индивидуальна. Лечением мигрени занимается невропатолог.
Головная боль при менингите
Головная боль может быть вызвана воспалением мозговых оболочек инфекционными агентами: менингококком и другими бактериями, вирусами (паротита, клещевого энцефалита, полиомиелита и др.), грибами (кандида). При менингите возникает сильнейшая головная боль, усиливающаяся при перемене положения тела и при любом внешнем раздражении (ярком свете, громких звуках, прикосновении).
Сопровождается рвотой, светобоязнью, повышенной чувствительностью кожи. Характерно определенное положение больного в постели, так называемая «поза легавой собаки»: ребенок лежит на боку с запрокинутой головой и вытянутым туловищем, живот втянут, руки прижаты к груди, ноги согнуты и прижаты к животу.
Попытка согнуть голову больного и прижать ее к груди невозможна из-за резкого напряжения мышц. Менингит также сопровождается специфическими неврологическими симптомами, которые находит врач при осмотре.
Лечение менингита проводится в стационаре в связи с тяжелым состоянием ребенка, серьезно угрожающем его жизни и здоровью.
Воспаление тройничного нерва
Тройничный нерв отвечает за чувствительность лица. Причиной его воспаления (неврита) могут быть переохлаждение, травма и инфекция (часто — вирус герпеса). Клинически проявляется приступами жестоких болей в области щеки, челюстей, головы, может имитировать зубную боль. Иногда сопровождается слёзо- и слюнотечением. При возникновении подобных симптомов у ребенка необходимо обратиться к невропатологу.
Лечение головной боли у ребенка
Лечение головной боли зависит от вызвавшей ее причины. При сильных головных болях применяют обезболивающие препараты: Парацетамол, Эфералган, Нурофен, Ибуфен и др. Из дополнительных «домашних» средств можно порекомендовать следующие рецепты.
Успокаивающим действием обладают трава мяты, душицы и мелиссы. Их можно заваривать отдельно или добавлять в чай.
Хорошо тонизирует и снимает головную боль при усталости черный и зеленый чай.
При головной боли во время простуды хорошо помогает ментоловое масло. Нужно смазать им лоб, виски, кожу за ушами и затылок.
Клинические проявления ВБН чрезвычайно многообразны и в практике врача встречаются часто. Диагноз недостаточности кровообращения в ВБС основывается на характерном симптомокомплексе, объединяющем несколько групп клинических симптомов, встречающихся обычно у больных атеросклерозом, артериальной гипертонией и различной патологией шейного отдела позвоночника . Это – зрительные и глазодвигательные расстройства, нарушения статики и координации движений, вестибулярные нарушения, вегетативная дисфункция. Сочетания этих клинических симптомов встречаются более чем у 80% пациентов с дисциркуляцией в системе позвоночных артерий. Симптомы ВБН обычно кратковременны и проходят нередко самостоятельно, хотя являются признаком неблагополучия в этой системе и требуют клинического и инструментального обследования. Зрительные и глазодвигательные расстройства проявляются «затуманиванием» зрения, неясностью видения предметов, иногда фотопсиями или мерцательными скотомами и выпадениями полей зрения. Глазодвигательные нарушения выражены преходящей диплопией с негрубыми парезами мышц глаза и недостаточностью конвергенции. Статическая и динамическая атаксия относится к числу наиболее постоянных симптомов, которые проявляются жалобами больных на неустойчивость и пошатывание при ходьбе. Вестибулярные нарушения проявляются в виде остро развивающихся системных головокружений . Неврологический осмотр выявляет спонтанный нистагм, иногда только после специальных проб с поворотами головы в сторону и фиксацией ее в этих позах (проба Де Клейна). К редким проявлениям ВБН относится транзиторная глобальная амнезия – внезапно развивающиеся эпизоды временной утраты способности к запоминанию, закреплению в памяти новых сведений. При этом больные становятся дезориентированными во времени, месте и ситуации, что связывают с негрубым ишемическим поражением структур лимбической системы. Возможны и другие кратковременные нарушения высших корковых функций – различные виды зрительных агнозий с нарушением оптико–пространственного восприятия, а также элементы сенсорной и амнестической афазии в результате ишемии в дистальных корковых ветвях задней мозговой артерии. Характерными симптомами являются приступы внезапного падения и обездвиженности без потери сознания (drop attacks), возникающие обычно при резких поворотах или запрокидывании головы. Вегетативная дисфункция при ВБН обусловлена диэнцефальными расстройствами. Они проявляются обычно, как общая слабость, непреодолимая сонливость, нарушения ритма сна и бодрствования, а также различные вегетативно–висцеральные расстройства, внезапные повышения АД, нарушения сердечного ритма и др. Дисциркуляция в системе позвоночных артерий нередко бывает связана со статико–динамическими нарушениями в шейном отделе позвоночника, обусловленными остеохондрозом, спондилоартрозом, спондилолистезом, оссифицирующим лигаментозом. Разнообразные дегенеративно–дистрофические, а чаще посттравматические изменения шейного отдела позвоночника приводят к изменениям его статики, рефлекторно–мышечному напряжению паравертебральных мышц, нарушениям венозного оттока из полости черепа и спазму позвоночных артерий в результате ирритации периваскулярных симпатических образований. Хотя вертеброгенные механизмы дисциркуляции в системе позвоночных артерий нельзя в полной мере отнести к ВБН, но они достаточно часто приводят к развитию типичных сосудистых синдромов. При этом механизм сосудистых расстройств обусловлен сегментарной вегетативной дисфункцией. Ирритационный ангиодистонический синдром часто сопровождают своеобразные шейно–затылочные боли с распространением в теменную, височную области и глазницу. Эти ощущения усиливаются при резком изменении положения головы и в неудобных позах (особенно после сна) .
Расстройства циркуляции в вертебрально–базилярной системе составляют около 70% всех преходящих нарушений мозгового кровообращения . Однако инсульты с типичными альтернирующими синдромами и стойкими выпадениями функций при ВБН развиваются в 2,5 раза реже, чем в системе сонных артерий. Дисциркуляция в системе позвоночных артерий способствует формированию мелкооачаговых повреждений головного мозга. Более чем в половине наблюдений при КТ и особенно МРТ исследованиях выявляются изменения в ткани мозга, обычно соответствующие имеющейся клинической.
В ряде случаев клиническая диагностика ВБН требует верификации с помощью дополнительных методов исследования. Лучшим методом нейровизуализации стволовых структур остается магнитно–резонансная томография (МРТ), которая позволяет увидеть даже небольшие очаги повреждения. Весьма эффективным методом диагностики следует считать МРТ–ангиографию. Дуплексное сканирование брахиоцефальных артерий и транскраниальная допплерография позволяют судить о состоянии мозгового кровообращении, степени его компенсации, дают возможность обнаружить стенозирующие и окклюзирующие процессы, определить локализацию и структуру атеросклеротических бляшек. В сомнительных случаях, при решении вопроса о возможности оперативного вмешательства необходимо прибегать к селективной церебральной ангиографии. Дополнительную информацию о вертеброгенных влияниях на состояние позвоночных артерий может предоставить рентгенография шейного отдела позвоночника с функциональными пробами.
Клинические проявления дисциркуляции в системе позвоночных артерий, как правило, требуют комплексного лечения. Эффективная терапия ВБН предполагает воздействие на три основных звена патогенеза:
1. Восстановление микроциркуляции.
2. Улучшение кровообращения в системе позвоночных артерий.
3. Устранение вертеброгенных влияний на сосудистый тонус.
Для улучшения микроциркуляции применяются такие препараты, как пентоксифиллин, дипиридамол и другие средства, влияющие на реологические свойства крови.
Одним из наиболее эффективных препаратов, направленных на восстановление кровообращения в системе позвоночных артерий, следует считать винпоцетин.
Винпоцетин является производным винкамина, алкалоида растений рода Барвинок. Препарат обладает прямым вазодилатирующим и спазмолитическим действием на сосуды мозга, оказывает селективное улучшение мозгового кровообращения и не проявляет эффекта «обкрадывания». Принципиально важно, что винпоцетин оказывает действие на мозговое кровообращение без негативного влияния на основные параметры показателей центральной гемодинамики. В 2003 г. нам удалось показать, что, обладая вазодилатационным эффектом, преимущественно в системе позвоночных артерий, винпоцетин улучшает важнейшие параметры центральной гемодинамики – ударный и минутный объем крови . Кроме гемодинамических эффектов, винпоцетин положительно влияет на метаболические процессы мозга путем улучшения пластических свойств эритроцитов, уменьшения вязкости крови и агрегационной способности тромбоцитов.
В целях устранения вертеброгенных влияний на сосудистый тонус вполне оправданным следует считать включение в схему лечения ВБН миорелаксантов. Для лечения больных с проявлениями дисциркуляции в системе позвоночных артерий широкое применение находит толперизон.
Толперизон является миорелаксантом центрального действия. Обладает широким спектром лечебного действия: снижает патологически повышенный мышечный тонус, ригидность мышц, вызванные патологией экстрапирамидной системы или рефлекторными сегментарными влияниями, облегчает произвольные активные движения. Мидокалм проявляет мембраностабилизирующее действие, тормозит проводимость импульсов в первичных афферентных волокнах и двигательных нейронах, воздействуя на спинномозговые моно– и полисинаптические рефлексы, в стволе мозга воздействует на проведение возбуждения по ретикулоспинальному пути. Препарат не оказывает влияния на кору больших полушарий головного мозга, его применение не сопровождается седативным эффектом.
Схема лечения вертебрально–базилярной недостаточности предполагает активное ведение больных с применением парентерального введения препаратов в первые дни и относительно длительный курс лечения в качестве поддерживаюшей терапии (табл. 1).
Таким образом, синдром ВБН имеет многообразные клинические проявления и гетерогенен по своей природе. Оптимальные подходы к лечению дисциркуляции в системе позвоночных артерий предполагают комплексную терапию с применением препаратов, улучшающих микроциркуляцию, обладающих свойством улучшать кровобращение в бассейне позвоночных артерий, способных устранять вертеброгенные влияния на сосудистый тонус.
Разумеется, как дозы препаратов, так и продолжительность лечения могут существенно изменяться в зависимости от индивидуальных особенностей пациента и клинических проявлений заболевания.
Литература
1. Верещагин НВ. Патология вертебрально–базялярной системы. –М.: Медицина, 1980. 312 с.
2. Антонов И.П., Гиткина Л.С., Шалькевич В.Б. Рецидивирующие приступообразные головокружения и их связь с ранними проявлениями вертебрально–базилярной недостаточности. В кн. Системные головокружения. М.Медицина 1989.21–24.
3. Ерохина Л.Г., Стаховская Л.В., Сарычева Т.В. Синдром транзиторной глобальной амнезии//Журнал неврологии и психиатрии им. С.С.Корсакова. – 1987.–№9.–С.1294 – 1297.
4. Шток В.Н. Головная боль. М.: Медицина. 1987; 304.
5. Широков Е.А. Гемодинамические эффекты кавинтона в интенсивной терапии ишемического инсульта//ЦЭЛТ 10 лет по пути развития новых медицинских технологий. М.; Медпрактика, 2003.– С.45 – 48.
Физиология венозной системы головного мозга на данный момент все еще плохо изучена. Поэтому о том, что такое венозная дисциркуляция, и как ее лечить, знают лишь опытные флебологи и невропатологи. Хотя на самом деле под таким сложным термином кроется обыкновенное нарушение венозного кровотока. У здорового человека, находящегося в состоянии покоя, средняя скорость движения венозной крови составляет приблизительно 220 мм/мин, а у страдающих от дисциркуляции снижается до 47 мм/мин. Знание анатомии кровеносной системы головного мозга поможет самостоятельно определить симптомы, вызванные дисциркуляцией, а также заранее провести профилактические меры.
Содержание
Механизм возникновения венозной дисциркуляции
Мозговые вены можно условно разделить на 2 подвида: поверхностные и глубокие. Вены, которые располагаются в мягкой оболочке (поверхностные), предназначены для оттока крови из коры мозга, а те, которые располагаются в центральных отделах полушарий (глубокие вены), служат для оттока крови от белого вещества. Вышеперечисленные сосуды несут кровь к верхнему и нижнему продольному синусу. Из этих коллекторов кровь перекачивается во внутреннюю яремную вену, а далее по системе позвоночных вен оттекает от мозга.
Это довольно упрощенное описание сложного маршрута оттока крови позволяет понять, почему в течение такого долгого времени врачи не могут определить истинные причины нарушений мозгового кровообращения.
На данный момент медикам удалось узнать, что церебральная венозная дисциркуляция возникает при патологических процессах в полости между оболочками мозга или в шейном и позвоночном сплетении. В 75 % случаев этими патологическими процессами являются шейный остеохондроз либо атеросклеротические бляшки.
Причины затруднения оттока крови от мозга
Точно определить, что именно спровоцировало нарушение нормального оттока крови из мозга, достаточно сложно, ведь после события, спровоцировавшего закупорку, может пройти не один год. Основными причинами венозной дисциркуляции могут быть:
- легочная и сердечная недостаточность;
- компрессия экстракраниальных вен;
- тромбоз яремной вены;
- мозговые опухоли;
- черепно-мозговая травма;
- отек мозга;
- системные заболевания (красная волчанка, гранулематоз Вегенера, синдром Бехчета).
Провоцировать дисциркуляцию может как одна болезнь, так и комплекс нескольких неприятных симптомов. Например, мутация белка протромбина в сочетании с применением контрацептивов в виде таблеток увеличивает риск развития дисгемии (второе название венозной дисциркуляции).
Факторы риска
Кроме вышеперечисленных заболеваний, нарушение венозного кровотока может спровоцировать ведение нездорового образа жизни. При обнаружении у себя хотя бы одного из приведенных ниже факторов риска, необходимо записаться на прием к неврологу, чтобы обсудить меры профилактики дисгемии.

Высокое давление и сидячий образ жизни — первый шаг к дисгемии
Насторожить должны следующие отклонения:
- наличие сахарного диабета;
- высокое кровяное давление;
- ожирение 2 степени и выше;
- высокий уровень холестерина;
- высокий уровень триглицеридов;
- сидячий образ жизни.
Симптомы патологии
Практически всегда дисгемия сопровождается периодическими тупыми головными болями, иногда с тошнотой и рвотой. Реже происходит нарушение сознания, после которого проявляются очаговые симптомы:
- онемение конечностей;
- выраженная афазия;
- единичные эпилептические припадки;
- нарушенный сосудисто-тромбоцитарный гемостаз.
Признаки венозной дисциркуляции могут проявляться нерегулярно и длиться в течение нескольких минут. Если болезнь не лечить, то неприятные симптомы могут постоянно беспокоить больного.

Только врач сможет помочь предотвратить развитие тяжелой формы дисгемии
Наиболее серьезные симптомы возникают, если игнорировать расстройство:
- головокружение;
- ухудшение зрения;
- неожиданная потеря сознания;
- покалывание в шее, особенно слева;
- умеренная гипоксия;
- внезапные рефлекторные движения;
- постоянная сонливость.
К чему приводит игнорирование проблемы?
Долгое игнорирование симптомов приводит к тому, что кислород и глюкоза не попадают в мозг. Это может привести к неврологическим проблемам. Отсутствие лечения может спровоцировать и более тяжелые состояния.
Инсульт
Если какое-либо новообразование блокирует отток крови в сонной артерии, может произойти инфаркт или инсульт. В результате чего некоторое количество ткани головного мозга может отмереть. Отмирание даже небольшого количества ткани может повлиять на речь, координацию, память. Тяжесть последствий инсульта зависит от того, сколько ткани отмерло и как быстро был восстановлен отток венозной крови. Некоторые пациенты способны полностью восстановить здоровье, но большинство из пострадавших получают необратимые изменения.
Советуем почитать: Проблемы с сосудами головного мозга
Проблемы с сосудами головного мозга
Кровоизлияние в мозг
При хронических проблемах с церебральным венозным кровообращением может возникнуть кровотечение в полости черепа. Это происходит, когда стенки артерий ослабляются и лопаются. Даже незначительное кровоизлияние оказывает давление на мозг, что может привести к потере сознания.
Гипоксия
Гипоксия возникает, когда полностью или частично заблокированный венозный отток мешает кислороду поступать в мозг. Лица с гипоксией часто ощущают вялость и головокружение. Если сосуды оперативно не разблокировать, то может произойти кома и смерть.
Дисциркуляторная энцефалопатия (в т.ч. атеросклеротического генеза)
Дисциркуляторная гипертоническая энцефалопатия — это болезненный синдром, который спровоцирован нарушением венозного кровотока. При незначительной дисциркуляции энцефалопатия развивается очень медленно и протекает практически бессимптомно. Синдром быстро исчезает при устранении первоначальных причин дисгемии. Но при длительном недостатке кислорода либо в результате полной блокировки венозного оттока может наступить смерть мозга (всего через 6 минут после полного прекращения притока крови).
Методы диагностики
Если больной жалуется на несколько вышеперечисленных симптомов, то все усилия врача будут направлены на то, чтобы выявить и вылечить причину дисциркуляции. Для этого выполняется физический осмотр, а также изучается медицинская история. Для подтверждения нарушения венозного оттока назначается несколько исследований с визуализацией вен в головном мозге и вертебро-базилярном бассейне.
Полный анализ крови
Назначается для выявления антинуклеарных антител и определения скорости оседания эритроцитов. Если результаты анализа подтвердят наличие антител и пониженный показатель СОЭ, то назначается дополнительное исследование на определение компонентов комплемента и уровня антител к анти дезоксирибонуклеиновой кислоте. Результаты вышеприведенных анализов позволят узнать, что причиной дисгемии стала системная красная волчанка или гранулематоз Вегенера.
Электроэнцефалограмма (ЭЭГ)
Электроэнцефалограмма при нарушенном оттоке венозной крови может быть нормальной. Но это исследование настоятельно рекомендуется проводить после одностороннего инфаркта таламуса. Замедление основного альфа-ритма косвенно указывает на координационные аномалии и проблемы с оттоком крови.

ЭЭГ может помочь врачу выявить венозную дисциркуляцию
Компьютерная томография (КТ)
КТ является важным методом визуализации, часто назначается для первичной диагностики дисгемии. На снимке томографа можно увидеть, не стало ли причиной дисгемии какое-либо новообразование или тромбоз.
КТ-ангиография
КТ-ангиография назначается также для визуализации церебральной венозной системы. Только ангиография может указать на отсутствие потока в венозных каналах.
Контрастная магнитно-резонансная томография
Контрастная магнитно-резонансная томография является отличным методом визуализации протока крови в больших мозговых венах. Назначается в том случае, если ангиография не выявила нарушений оттока венозной крови в ВББ.
Как лечить венозную дисциркуляцию?
Врач может порекомендовать несколько различных методов лечения, в зависимости от выявленных причин заболевания. Но большинству больных будет рекомендовано внести изменения в повседневный образ жизни, а именно:
- отказаться от курения и употребления алкоголя;
- ежедневно выполнять несложные физические упражнения;
- придерживаться диеты для снижения уровня холестерина;
- ежедневно контролировать уровень сахара в крови и давление.
Что касается медикаментозного лечения больных с венозной дисциркуляцией, то назначается специфическая терапия, которая включает прием антикоагулянтов или тромболитиков (в зависимости от истории болезни). Но применение системной антикоагуляции в качестве первичного лечения рекомендуется всем без исключения пациентам (даже для ребенка и при наличии внутричерепного кровоизлияния).

Медикаментозная терапия – самый эффективный метод лечения дисгемии
Чаще всего назначают прием препаратов, содержащих гепарин. При внутривенном введении его действие начинается немедленно, что очень важно для пациентов с острой формой дисгемии.
Эноксапарин натрия является низкомолекулярным гепарином и назначается в том случае, если необходимо возобновить венозный отток пациентам, страдающим аллергическими реакциями, либо для профилактики. Основным преимуществом эноксапарина является возможность прерывистого введения препарата, что позволяет пациенту не ложиться в больницу, а воспользоваться возможностью амбулаторного лечения.
Варфарин назначается пациентам с нарушениями свертываемости крови, которым гепарин и эноксапарин категорически противопоказан. Препарат незначительно влияет на активность свертывания, но и терапевтический эффект можно будет увидеть лишь через несколько дней. Поэтому такое лечение не назначают на острых стадиях дисциркуляции. Доза вводимого препарата должна тщательно контролироваться врачом, поэтому применение в домашних условиях исключается. Более высокие дозы вводятся в начале лечения для того, чтобы ускорить время восстановления нормального оттока, но в то же время такая тактика приводит к увеличению риска кровотечения. Лечение варфарином следует продолжать в течение 3-6 месяцев для получения стойкого результата.

Хирургическое вмешательство для избавления от дисциркуляции назначается в крайних случаях
Если нарушения в венозной системе слишком серьезные, то врач может порекомендовать провести хирургическую операцию с целью оперативного улучшения оттока крови от мозга. Но назначается хирургическая операция только в том случае, если медикаментозные методы не сработали.
Виды рекомендуемых при дисгемии хирургических операций:
- эндартерэктомия (удаление внутренней оболочки пораженной артерии);
- шунтирование: новый кровеносный сосуд помещают около места сужения вены, для того чтобы создать новый маршрут кровотока;
- ангиопластика: баллонный катетер вводится в узкий участок артерии для того, чтобы расширить стенки и улучшить кровоток.
Прогнозы при венозной дисциркуляции
Прогноз и скорость выздоровления будут зависеть от нескольких факторов.
Успех в лечении основного заболевания, которое вызвало дисгемию
Например, прогноз выживаемости при дисгемии может быть достаточно негативным, если у пациента был инсульт или тромбоз. Но если причиной заболевания стала гипертензия или диабет, то прогноз будет гораздо лучше.
Наличие гипоксии
Прогноз будет плохим, если венозная дисциркуляция ранее приводила к гипоксии. Даже после устранения дисгемии возможны внезапные потери сознания или проблемы с опорно-двигательным аппаратом.
Возраст и общее состояние здоровья
Больше всего результат лечения будет зависеть от возраста и общего состояния здоровья пациента. Молодые люди с хорошим иммунитетом имеют самые лучшие прогнозы на полное выздоровление.
№ 2 — 2012 г.
14.00.00 медицинские и фармацевтические науки УДК 616.12-008.331.1:616.14-008.6
ВЕНОЗНАЯ ДИСЦИРКУЛЯЦИЯ У БОЛЬНЫХ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИЕЙ III СТАДИИ С РАЗЛИЧНЫМИ АССОЦИИРОВАННЫМИ КЛИНИЧЕСКИМИ СОСТОЯНИЯМИ
А.Д. Куимов, Л.В. Челышева
ГБОУ ВПО «Новосибирский государственный медицинский университет» Минздравсоцразвития России (г. Новосибирск)
Целью исследования явилось определение артериального и венозного кровообращения у больных артериальной гипертензией (АГ) III стадии с различными клиническими ассоциированными состояниями. Для оценки степени венозной дисциркуляции использовали интегральный показатель артериовенозного соотношения (отношение площади сечения внутренней ярёмной вены к площади сечения общей сонной артерии, норма не более 2). Полученные результаты позволили сделать вывод, что у всех больных АГ III имеется значимая гипертоническая ангиопатия и выраженные нарушения венозного оттока. Наиболее существенные изменения отмечены в группе больных, имеющих инсульт в анамнезе. При определении стратегии профилактических мероприятий и лечения АГ целесообразно учитывать особенности патогенетических механизмов церебральной гемодинамики.
Ключевые слова: артериальная гипертензия, церебральный венозный и артериальный кровоток, венозная дисциркуляция.
Куимов Андрей Дмитриевич — доктор медицинских наук, профессор, заведующий кафедрой факультетской терапии лечебного факультета ГБОУ ВПО «Новосибирский государственный медицинский университет», рабочий телефон: 8 (383) 226-66-14
Челышева Лариса Владимировна — соискатель кафедры факультетской терапии лечебного факультета ГБОУ ВПО «Новосибирский государственный медицинский университет», e-mail: lora_bek@mail.ru
Введение. Проблема сердечно-сосудистых заболеваний мозга имеет высокую медикосоциальную значимость. Показатели смертности от цереброваскулярных заболеваний в России — одни из самых высоких в мире и имеют тенденцию к увеличению . Работами немногочисленных исследователей доказано, что наряду с поражением артерий
различного калибра при артериальной гипертензии (АГ) большое значение имеет нарушение венозного компонента гемодинамики .
В связи с вышесказанным целью данного исследования явилось изучение церебрального артериального и венозного кровообращения у больных АГ III стадии с различными ассоциированными клиническими состояниями.
Материалы и методы. Объектом исследования стали больные, проходившие лечение в кардиологическом отделении МУЗ «Городская клиническая больница № 1» г. Новосибирска, амбулаторные пациенты, проходившие обследование в ГБУЗ НСО «Государственный Новосибирский областной клинический диагностический центр», отобранные методом случайной выборки.
Для более детального анализа центральной и церебральной гемодинамики больные III группы были разделены на три подгруппы: в АГ IIIA подгруппу вошли больные с инфарктом миокарда (ИМ) в анамнезе — 10 человек, в АГ IIIE подгруппу — больные с завершившимся ишемическим инсультом в анамнезе — 10 человек, в АГ ШВ подгруппу вошли больные с сахарным диабетом (СД) 2 типа — 10 человек. Все больные прошли комплексное ультразвуковое обследование. Состояние брахиоцефальных сосудов определяли с помощью дуплексного сканирования на аппарате «LODGIQ-P5», Германия, мультичастотным датчиком 5-8 MHz. Венозная дисциркуляция оценивалась показателем артериовенозного соотношения (отношение площади сечения внутренних ярёмных вен (ВЯВ) к площади сечения общих сонных артерий (ОСА), норма не более двух). Исследование сосудов основания головного мозга с функциональными нагрузочными пробами проводилась с помощью аппарата «МииГГООР» Германия, датчиком 2,0 МГц через темпоральное (височное) ультразвуковое окно. ЭхоКГ-исследование выполнялось на аппарате «Vivid-3», датчиком 2,4 МГц. Статистическая и математическая обработка полученных результатов проводилась с использованием пакета прикладных программ ОfficeStd.2007, «SPSS-13» и «Биостат». Сравнительный анализ проводился непараметрическими методами. Для оценки значимости различия между независимыми группами использовался U-критерий Манна-Уитни. Изучение статистических взаимосвязей проводили путем расчета коэффициентов корреляции Спирмена (rs). Результаты исследования приведены в табл. 1.
Показатели структурно-функционального состояния сонных артерий у больных
АГ III
ПохазаГ#лн Контроль АГ ША АГ ШВ АГ ІІІС
О ОСА, мы &»33 = 0,59 6,99= 3,21 7,67 = 0,7Ї 5,19 = 0,79**
Ы ОСА 0,58 = 0,0® 0,»6 = 0,05* 0, о = 0,06 0,75 = 0,05
V ОСА. см с 0,56 = 0.17 0,45 = 0.12 0,46 = 0.14 0,43 і 0.16
КИМ О.ЄО ^ 0.06 1,21 ^ 0.07 1.22 = 0,06 1,23 ± 0,05
О ВСА, ми 4,75=0,56 5.44=0.92 5,65 = 0,6? 5,59 = 0,64
Ш ВСА 0;5б= 0,09 0,65 = 0,09 0,6″ = 0,05* 0,69 = 0,04″
V ВСА, см с 0.64=0.1′ 0.64=0.13 0.63 = 0.13 0.6-1 = 0.14
Примечание: * достоверность различий с группой контроля при р < 0,05, ** достоверность между группами; АГ ША — группа больных АГ с ИМ в анамнезе, АГ ШБ — группа больных АГ с нарушением МК в анамнезе, АГ ШВ — группа больных АГ с СД 2 типа
В результате сосудистого ремоделирования у всех больных с АГ III в сравнении с группой контроля наблюдается расширение ОСА. При внутригрупповом сравнении этот показатель наиболее выражен в группе больных АГ III СД 2 типа. Внутренние сонные артерии (ВСА) более расширены у больных АГ III с острым нарушением мозгового кровообращения (ОНМК). В сравнении с группой контроля толщина комплекса интима-медиа (КИМ) и показатель периферического сопротивления артерий одинаково повышены у всех больных АГ III. Скорость кровотока в ОСА была существенно сниженной у больных АГ III в сравнении с группой контроля, наиболее низкой скорость кровотока в ОСА была у больных АГ III c CД типа (табл. 1).
Таблица 2
Показатели интракраниального кровотока в СМА у больных АГ III
Покізатмн Контр оль.п=30 АППА.п=10 АПІІВ, іі=10 АППС.п=10
см с 91.25=16.02 $3,94±17,41 £0.31=16.29* £6,25=14,96
Ы 0,54=-0,07 0.63=0.11* 0.61=0,0′ 0,56=0.07
Урв-Н, см с 110.51=19.11 9б.’£=19.3б Ю1.0£=19.06** 105,75=21 ,£0
Ш+ 0.49=0.09 0.55=0.05 0,51=0,03 0.56=0.06
\»р5-. СМ С б‘,93=15,95 64,2 2=12,5-ї 61,0£=Ю,63 61,75=11,£4
Ы- 0,60=0,11 0,64=0,13 0,6’=0,09 0,69=0,04
ИВМР 60.Sbl4.93 57Д=20,84 53.31=15.25″ 53.85=11.3 7*
Примечание: * достоверность различий с группой контроля при p < 0,05; АГ ША — группа больных АГ с инфарктом миокарда в анамнезе, АГ ІІІБ — группа больных АГ с нарушением МК в анамнезе, АГ ІІІВ — группа больных АГ с СД 2 типа
При оценке интракраниального кровотока можно сделать вывод, что у всех больных АГ ІІІ при сравнении с группой контроля имеется снижение кровотока в средней мозговой артерии (СМА) и повышение периферического сопротивления интракраниальных артерий, снижение индекса вазоматорной реактивности. Наиболее выраженное изменение данных показателей наблюдается у больных, имеющих нарушение МК в анамнезе (табл. 2).
Показатели структурно-функционального состояния левого желудочка у больных
АГ III
Показатели Контроль, и — 30 АГ III А. п — 10 АГ ІІІБ. п — 10 АГ ШВ. ж = 10
лп Э.1Э = 0.39 4,55 = 0.71 3,67 = 0.72 4.24=0.72
пгт 2.75 = 0,96 4,14= 0.81 3,75 = 0.46 4.33 = 0.59
КДР 4.65 = 0,44 4,97 ± 0.49 4,5$ = 0.94 5,78 ± 0,95*
КСР 2.91 = 0,28 3.45 = 0:54 3,15 = 0.33 4.06- 1,04
«9 о 38,6 = 1,86 30,19= 15.35 38.53= 6,63 30,65 = 7.23
ФВ, <55,23 ± 2,52 54,31 = 27.9) 53.03 = 5.02* 56.59= 10,73
ММЛЖ, г 174,42 = 46,76 243,82= 129.74 314,42= 346. «6 350,»5= 112,89
И ММ. г м 9Т.75 = 19,02 105.5 = 39,1? 161 «5 =г 59,02 159,71 = 59,65
Е, м с 0.81 = 0,05 0,73 = 0.15 0.71 = 0.15 0.31 = 0.13
А, м с 0,»1 = 0,14 0,78= 0.14 0,61 =0.19 0,55 = 0,13
Е А, шс 1.17 = 0,24 0,93 = 0,33* 1,17 = 0.14 0,92 = 0,36
Отс 0.39 = 0,02 0,43 = 0.09 0,43 = 0.11 0.42 = 0.09
МЖП. см 0.39 = 0,12 1,14= 0.25 1,19 = 0.21 1,14 = 0,11
ЗСЛЖ, см 0.94 = 0,16 1,11 = 0.23 1,14 = 0.16 1,09 = 0,14
Примечание: * достоверность различий с группой контроля при р < 0,05; АГ ТТТА — группа больных АГ с ИМ в анамнезе, АГ ТТТБ — группа больных АГ с нарушением МК в анамнезе, АГ ТТТВ — группа больных АГ с СД 2 типа
При анализе показателей структурно-функционального состояния левых отделов сердца у больных АГ III в сравнении с группой контроля можно отметить увеличение полостей предсердия и желудочка, нарушение диастолической и систолической функций. Все показатели гипертрофии миокарда левого желудочка у больных АГ III в значительной степени отличаются от таковых в группе контроля. В большей степени эти изменения выражены у больных группы АГ ТТТА и АГ ТТТВ (табл. 3).
Таблица 4
Площадь сечения брахиоцефальных сосудов, их соотношение у больных АГ III
Показатели Контроль, п = 30 АПИА, ь = 10 АПІІВ. п = 10 АППС.ц = 10
їсечения ОСА. см- 0,42 = 0.14 0.63 = 0.2″* 0.67 = 0.21 0,65 = 0,11
Йсечения ВЯВ. см2 0. 76 = 0.23 2.31 =0.72 2.»б = 0.б2 2.43 = 0.73*
АБ-со отношение 1.83 ± 0.6″ 3.49 = 0.62 3,91 ± 1,21* 3.71*0.88
Примечание: * достоверность различий с группой контроля при р < 0,05; АГ ТТТА — группа больных АГ с ИМ в анамнезе, АГ ТТТБ — группа больных АГ с нарушением МК в анамнезе, АГ ТТТВ — группа больных АГ с СД 2 типа
При анализе показателей венозной дисциркуляции выявлено значительное увеличение просвета ВЯВ и показателя соотношения площади сечения ВЯВ и площади сечения ОСА в группе больных с АГ III в сравнении группой контроля, наиболее значимы эти изменения в группе больных АГ III с НМК в анамнезе (табл. 4).
Связь ПАВС с показателями структурно-функционального состояния сердца и сосудов у больных АГ III c различными ассоциированными клиническими состояниями (корреляционный анализ by Spearman)
Сеяін АГ ША АГІІІБ АГ пв
R Р R Р R р
ПАВС ПП -0,64 0,02 0,93 0.02 -0,73 0,04
ПАВС RI ОСА — — 0Т71 0,0 5 0,72 0,01
ПАВС RIBCA — 0.85 0,01 0.73 0.02
ПАВС ІЩВР — — -0.77 0.02 -0,75 0,01
ПАВС ФВ — — 0,96 0,01 — —
ПАВС ФУ — — 0,96 0.01 — —
ПАВС VAO -0,74 0,02 — — — —
ПАВС ПШ — — -0.91 0,01 -0,77 0.04
ПАВС мочевина. — — — — 0,£0 0,02
Примечание: АГ ША — группа больных АГ с ИМ в анамнезе, АГ ШБ — группа больных АГ с нарушением МК в анамнезе, АГ ІІІВ — группа больных АГ с СД 2 типа
Результаты корреляционного анализа указывают на сочетанное поражение церебральных сосудов и сердца при АГ и на то, что патогенетические механизмы венозной дисциркуляции различны в зависимости от сопутствующего ассоциированного клинического состояния (табл. 5).
Обсуждение. Основными факторами, определяющими прогрессирующее изменения структурно-функционального состояния сердечно-сосудистой системы, являются тяжесть АГ и наличие ассоциированных клинических состояний. Проведённое исследование подтверждает, что все больные АГ III имеют значительные изменения со стороны сердечно-сосудистой системы. Показатели венозной дисциркуляции оказались более выраженными в группе больных АГ III, имеющих завершённый инсульт в анамнезе. Результаты исследования подтверждают наличие взаимосвязи клинической формы и патогенетического варианта кардиоваскулярных взаимоотношений. Суммарная оценка факторов риска позволит проводить своевременные профилактические меры, а подходы к лечению сделать ориентированными не на клинические проявления, а на механизмы, лежащие в основе их проявления.
Выводы
1. У больных АГ III параллельно с процессами ремоделирования сердца,
брахиоцефальных артерий происходят изменения в церебральной венозной системе, которые проявляются дилатацией вен и нарушением венозного оттока.
2. Результаты корреляционного анализа между показателями церебрального
венозного кровообращения и показателями структурно-функционального
состояния брахиоцефальных артерий и сердца у больных АГ III подтверждают зависимость степени венозной дисциркуляции от стадии АГ.
3. При комплексном ультразвуковом обследовании больных АГ для определения
степени нарушения церебрального венозного кровообращения целесообразно применять интегральный количественный показатель артериовенозного
соотношения.
Список литературы
7. Оценка венозной гемодинамики у пациентов с окклюзирующими поражениями магистральных артерий шеи по данным ультразвукового исследования / Г. И. Кунцевич // Ультразвуковая и функциональная диагностика. — 2002. — № 4. — С. 60-65.
8. Состояние цереброваскулярной реактивности при артериальной гипертензии и сочетании артериальной гипертензии с сахарным диабетом 2-го типа по данным ультразвукового исследования / С. Э. Лелюк // Ультразвуковая и функциональная диагностика. — 2009. — № 5. — С. 59-67.
VENOUS DISCIRCULATION IN PATIENTS WITH STAGE III ARTERIAL HYPERTENSIA WITH DIFFERENT ASSOTIATED CLINICAL
A.D. Kuimov, L.V. Chelysheva
SEIHPE «Novosibirsk State Medical University Minhealthsocdevelopment» (Novosibirsk c.)
Keywords: arterial hypertension, cerebral venous and arterial blood flow, venous discirculation.
About authors:
List of the Literature:
6. Dremkov D. Y. Clinical and functional comparison of remodelling of heart and cerebral
vessels at patients with arterial hypertonia: autoabs. dis_cand. of medical Sciences / Y.
Dremkov. — Ulyanovsk, 2009.
7. Zolotukhina N. E. Hypertensive encephalopathy: venous discirculation of brain
at patients with chronic cardiac failure: dis…. cand. of medical sciences /
N. E.Zolotukhina. — M, 2006.—115 P.
Введение. Синдром позвоночной артерии (СПА) объединяет комплекс церебральных, сосудистых, вегетативных синдромов, возникающих вследствие поражения симпатического сплетения ПА, деформации ее стенки или изменения просвета. СПА может быть обусловлен различными сосудистыми (атеросклероз, инфекционные и аутоиммунные процессы, гипоплазии и т.д.) и внесосудистыми (экстравазальные компрессии, аномалии костного ложа, травмы и т.д) причинами, но чаще сочетанием различных факторов. В подростковом возрасте распространенными патогенетическими факторами развития СПА являются лестничная нестабильность (ЛН) шейного отдела позвоночника, аномалия Киммерли (АК) и рефлекторные мышечные компрессии (РМК). Цель работы. Исследование венозной гемодинамики у подростков с синдромом позвоночной артерии. Материалы и методы. Было исследовано 67 пациентов подросткового возраста (15-18 лет), в т.ч. 29 юношей и 38 девушек: 28 человек с лестничной нестабильностью шейного отдела позвоночника, 15 человек с аномалией Киммерли, 24 человека с рефлекторной мышечной компрессией. Для ультразвукового подтверждения диагноза СПА производилось дуплексное сканирование V1-V3 сегментов ПА, а также транскраниальное допплерографическое исследование V4 сегментов ПА с проведением ротационных нагрузок. Состояние венозной гемодинамики определялось методом транскраниальной допплерографии в глазничных венах, позвоночных венах, прямом синусе. Результаты исследования. У подавляющего количества пациентов (64,7%) отмечалось усиление потока в прямом синусе, преимущественно у больных с ЛН и РМК, при АК процент больных с данным паттерном был существенно ниже. В позвоночных венах при ЛН у 38,7% больных наблюдалось одностороннее усиление кровотока, у 33,8% двухстороннее. Асимметрия потока по позвоночным венам (25-30%) наблюдалась у 42,2% пациентов. Реже данные нарушения отмечались у пациентов с РМК (24,5%) и у пациентов с АК (14,6%). Кровоток в позвоночных венах в горизонтальном положении выявлялся у 29,7% пациентов, преимущественно, с ЛН и РМК. Усиление кровотока по глазничным венам в ретроградном направлении наблюдалось у 33,9% больных, с приблизительно равным распределением по клиническим группам. Как правило, у данных пациентов обнаруживалась сопутствующая неврологическая патология в виде вегетативной дисфункции и\или интракраниальной гипертензии. Выводы. 1. У подростков с синдромом позвоночной артерии выявляются изменения не только артериальной, но и венозной гемодинамики. 2. Лестничная нестабильность и, в меньшей степени, рефлекторные мышечные компрессии, являются фактором повышенного риска развития нарушений венозного оттока из полости черепа, что приводит к развитию у таких больных симптомов интракраниальной гипертензии. 3. Лестничная нестабильность, рефлекторные мышечные компрессии и аномалия Киммерли с клиническими проявлениями могут усиливать уже имеющуюся венозную дисгемию у подростков с вегетативными нарушениями.