Дисплазия cin 1
На приеме у врача женщины часто сталкиваются с непонятными терминами: «эрозия», «эктопия», «кольпоскопия» и другими. Иногда в анализах можно увидеть такие слова, как «дисплазия», «CIN», «LSIL», «HSIL». Давайте разберемся, что обозначают эти и некоторые другие термины.
Довольно часто, особенно у молодых женщин, гинекологи выявляют эктопию шейки матки (устаревший термин «эрозия»). Эктопия шейки матки – это появление цилиндрического эпителия, выстилающего канал шейки матки, на влагалищной части шейки матки, то есть вне своего обычного расположения. Эктопия протекает бессимптомно и не требует лечения. При неосложненном течении необходимо регулярно проходить осмотр у гинеколога, минимум 1 раз в год делать цитологическое исследование (онкоцитологию) и кольпоскопию для своевременного обнаружения патологических процессов (в том числе папилломавирусной инфекции, связанной с онкологией шейки матки)
Онкоцитология — это абсолютно безболезненное взятие соскоба с шейки матки с помощью специальной щеточки. Во всем мире это исследование считается единственным, способным предотвратить развитие рака шейки матки. Онкоцитология может давать различные результаты:
- Норма, или NILM — атипичные клетки отсутствуют.
- CIN I, или дисплази легкой степени, или LSIL — это патологические изменения клеток, связанные с Вирусом Папилломы Человека (ВПЧ). Требуется консультация гинеколога для дальнейшего обследования и лечения.
- СIN II, или дисплазия средней степени, или LSIL – это более выраженные патологические изменения. Срочная консультация врача для обследования, в том числе на ВПЧ, лечения и удаления измененного участка. Следует отметить, что по новой классификации термин LSIL объедняет CIN I и CIN II.
- CIN III, или дисплазия тяжелой степени, или HSIL – это тяжелое поражение эпителия шейки матки и цервикального канала, не исключающее возникновение рака, поэтому лечение рекомендуется проводить в онкодиспансерах по месту жительства.
Самое частое исследование при патологии шейки матки — кольпоскопия. Это осмотр шейки матки и стенок влагалища специальным прибором кольпоскопом. Этот прибор освещает осматриваемую область и многократно ее увеличивает, что позволяет подробно осмотреть шейку матки и влагалище, перианальную область. При этом проводят пробу с 3% уксусной кислотой и пробу с раствором Люголя (доктор смазывает шейку матки ватными палочками, смоченными в этих растворах). Это процедура абсолютно безболезненная и позволяет выявить воспаление, процессы связанные с вирусом паппиломы человека (ВПЧ), предраковые изменения. С помощью кольпоскопа можно осмотреть область вульвы, тогда это исследование называется вульвоскопия. Доктор может назначить исследование на наличие инфекций, передающихся половым путем (ИППП). Воспаление, вызываемое ИППП, способно существенно ухудшить картину патологии шейки матки. В ряде случаев после противовоспалительного лечения показатели приходят в норму. Обследование на ИППП очень важно и при планировании беременности.
Важно провести обследование на наличие ВПЧ и определить его тип. Они обозначаются разными номерами, и обладают разной степенью онкогенности (способности привести к раку шейки матки). С помощью метода ПЦР-real time, можно провести не только генотипирование (определение типа), но и определить количество вируса, а также определить наличие специфических белков Е6/Е7, наличие которых говорит об активности ВПЧ и высоком риске появления рака шейки матки.
В ряде случаев врач может рекомендовать провести генетическое обследование для определения генов, связанных с рисками онкологической патологии шейки матки. Результат помогает определить дальнейшую лечебную тактику, дать пациентке рекомендации в плане дальнейшего наблюдения и оптимизации образа жизни. Цель генетических анализов снизить риски развития болезни.
Иногда может потребоваться биопсия шейки матки, то есть забор небольших частиц тканей из наиболее патологически измененных участков шейки матки. Выскабливание цервикального канала (забор клеток прямо из канала) также позволяет уточнить диагноз. В дальнейшем полученные материалы отправляются на гистологическое исследование в лабораторию в СПб, то есть тщательное изучение образцов под микроскопом.
В результате всех диагностических мероприятий гинеколог может прийти к выводу, что необходимо радикальное лечение. Существует ряд методик для удаления патологического участка. Одной из самых эффективных считается радиоволновой метод. Его применяют для лечения различной патологии (CIN, или дисплазия, кондиломы, папилломы, рубцовая деформация шейки матки и др). При этом риск осложнений, таких как кровотечение и возникновение рубцов, крайне низок. Радиоволновой метод рекомендован к применению у нерожавших женщин.
Нельзя забывать о том, что существует гомеопатический метод лечения, который благодаря своему глубокому регуляторному воздействию способен решить различные вопросы, связанные с патологией шейки матки. В ряде случаев удается обойтись без применения хирургических манипуляций при таких серьезных процессах как папилломатоз, кондиломатоз гениталий, эктопия шейки матки, хронический воспалительный процесс, гормональные причины возникновения эктопии. С помощью гомеопатии можно минимизировать риски осложнений проведенного лечения, облегчить и ускорить выздоровление и предотвратить рецидивы.
Доктор акушер-гинеколог-гомеопат, специалист по патологии шейки матки Богданова А.Е.
Записаться в СПб к гинекологу Богдановой Алевтине Евгеньевне в Гомеопатическую клинику Яворского можно по телефону колл-центра 8(812)600-22-10 .
Дисплазия шейки матки — более правилен термин «цервикальная интраэпителиальная неоплазия» (cervical intraepithelial neoplasia — CIN) — относится к истинному предраку шейки матки. Выделяют три степени тяжести: 1 и 2 соответствуют легкой и умеренной дисплазии, 3 включает одновременно тяжелую дисплазию и преинвазивную карциному.
Дисплазия шейки матки является пограничным состоянием, способным к регрессии, стабилизации и прогрессии — переходу в преинвазивный и инвазивный рак.
Причины дисплазии шейки матки
В возникновении истинного предракового состояния шейки матки большое значение придается родовой травме, либо травме после аборта (происходит нарушение трофики тканей и их иннервации). К группе риска относятся и женщины, которым ранее проводилось лечение шейки матки (различные виды коагуляции, хирургическое лечение), а также со старыми разрывами шейки матки. Также большую роль играют инфекционные агенты, вызванные вирусом герпеса типа 2 и вирусом папилломы человека. Известно, что фоном для возникновения злокачественных опухолей является сочетание дегенеративных и регенеративных процессов, вызванных хроническим воспалением, дистрофией, травмой, застойными явлениями. Велика роль и гормональных нарушений (отмечается повышение гонадотропной функции, нарушение метаболизма эстрогенов с преобладанием содержания эстрадиола), нарушений в системе иммунной защиты, наследственность (риск заболевания у женщин с семейной отягощенностью в 1,6 раза выше). Отмечено также, что большое значение имеет фактор смегмы у полового партнера (смегма, накапливающаяся под крайней плотью, содержит канцерогенные вещества и при несоблюдении личной гигиены партнером, попадает на шейку матки).
Клиника
Дисплазия шейки матки не имеет клинических проявлений, особенно если она возникает на непораженной шейке матки. Иногда первым сигналом о наличии предрака могут быть данные цитологического исследования содержимого влагалища и цервикального канала. У молодых женщин диспластически измененный эпителий чаще обнаруживается на влагалищной части шейки матки, после 40 лет — в цервикальном канале, причем одновременно может поражаться и влагалищная часть шейки матки.
Диагностика дисплазии шейки матки
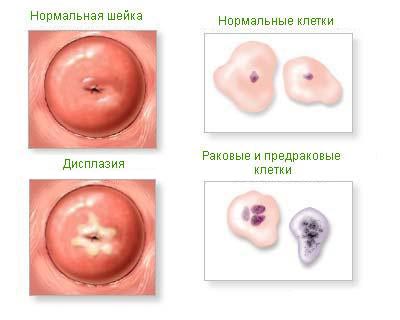
Необходимо комплексное обследование: сбор анамнеза, жалоб, бимануального исследования, бактериоскопического и бактериологического, а также целого ряда дополнительных методов исследования: кольпоскопического (расширенная кольпоскопия), цитологического исследования мазков с поверхности шейки матки и из цервикального канала, а также соскоба с шейки матки и из цервикального канала, прицельная биопсия.
При морфологическом исследовании определяется степень тяжести дисплазии: CIN1 (легкая) изменения наблюдаются в нижней трети эпителия, при CIN2 (умеренная дисплазия) — в нижних двух третях эпителия, при CIN3 (тяжелая дисплазия и преинвазивная карцинома) — почти во всем или во всем эпителии. Характерно изменение размеров и формы клеток и ядер, дезорганизация волокнистой соединительной ткани стромы.
Лечение дисплазии шейки матки
Должно быть радикальным и по возможности максимально щадящим: радиоволновая, электроэксцизия , диатермоконизация (иссечение необходимого объема тканей шейки матки и их прижигание током высокой частоты), лазерная хирургия. Ножевая ампутация шейки матки и гистерэктомия производятся только при наличии сопутствующих заболеваний, например, при миоме матки.
После лечения необходимо повторное кольпоскопическое обследование через 1,5 — 2 месяца после операции. Динамическое наблюдение осуществляется в течение 3 лет.
Поставленный диагноз «дисплазия шейки матки» — это сигнал женского организма, который требует внимания и помощи. Женский организм не в силах в одиночку преодолеть критические пороги заболевания. Женщины часто дисплазию шейку матки сравнивают с эрозией. Действительно, эрозию шейки матки и дисплазию шейки матки могут вызывать похожие этиологические факторы, но тактика ведения и лечения данных заболеваний принципиально разная.
Дисплазию шейки матки относят к предраковым состояниям эпителия шейки матки. Однако это не значит, что дисплазия шейки матки обязательно реализуется в рак. На вопрос можно ли вылечить дисплазию шейки матки, ответ очевиден: можно, если вовремя и правильно начать лечение!
Что же такое дисплазия шейки матки? Как образно и понятно объяснить диагноз простой женщине. Постараемся Вам помочь.
Представьте, что в норме эпителий, покрывающий шейку матки, имеет строгую слоистость. Слои эпителия располагаются строго последовательно. Нижний слой (базальный), затем идет парабазальный, промежуточный, поверхностный слои эпителия. Представьте свою шейку матки в виде салата » под — шубой».
Когда слои неправильно располагаются, возникает хаотический, диспластический процесс. В зависимости от выраженности изменений в эпителии шейки матки различают легкую, умеренную и тяжелую дисплазию шейки матки.
Дисплазию 1 степени ставят при выявлении полиморфных клеток с особыми (гиперхромными) ядрами и высоким ядерно-цитоплазматическим соотношением, а также при нарушении дифференцировки в нижней трети пласта многослойного плоского эпителия. Дифференцировка в верхних двух третьих эпителия происходит нормально.
Дисплазия шейки матки 2 степени характеризуется наличием клеточного атипизма и многочисленных митозов (делений клеток) в нижней половине эпителиального пласта. В верхней половине дифференцировка клеток не изменена.
Дисплазия шейки матки 3 степени характеризуется клеточным атипизмом в двух третях толщины эпителия..
Рак на месте или по латыне «cancer in situ» — состояние, когда все слои эпителия шейки матки поражаются полностью.
Среди причин, способствующих возникновению дисплазии шейки матки, различают экзогенные: (ВПГ, вирус простого герпеса и др. половые инфекции) и эндогенные факторы (хронические воспалительные заболевания органов малого таза и мочеполовых органов, нарушение гормонального гомеостаза, снижение иммунного ответа и др.) и смешанные факторы.
Исследования последних лет доказано, что в 50-80 % образцов умеренной и тяжелой дисплазии эпителия шейки матки обнаружен ВПЧ высокой степени онкогенного риска (преимущественно 16 и 18 типов).
Содержание
Дисплазия шейки матки, симптомы
При дисплазии шейки матки как самостоятельном заболевании жалобы больных и симптоматика чаще отсутствуют. Боли внизу живота и кровянистые выделения из половых путей появляются только в особо запущенных случаях, когда заболевание развивалось на протяжении нескольких лет.
Дисплазия шейки матки может быть выявлена на обычном профилактическом осмотре. Надо отметить, что дисплазия шейки матки — это полностью предотвратимое заболевание для женщины, которая регулярно следит за своим здоровьем и выполняет обязательное цитологическое исследование на профилактическом визите у врача гинеколога или специально обученной медицинской сестры.
Если у женщины выявлены изменения в цитологии, указывающие на дисплазию 1 , 2 или 3 степени далее проводится углубленное обследование по протоколу лечения, утверждённому Министерством здравоохранения.
При сочетании дисплазии с фоновым заболеванием шейки матки больные могут предъявлять жалобы на бели, зуд наружных половых органов и т.д. В данной ситуации выполняется исключение половых инфекции, в том числе гонореи, ВПЧ, герпеса. Проводится противовоспалительное лечение с учетом диагностических находок.
С помощью специального прибора (кольпоскопа) уточняют характер данной болезни, выявляют наличие, распространенность и степень выраженности кольпоскопических проявлений дисплазии шейки матки с последующим забором материала из очага поражения для прицельного цитологического исследования. Цитология мазков позволяет установить степень выраженности дисплазии.
Для дальнейшего установления диагноза прицельно берут биопсию шейки, делают эндоцервикальный соскоб и их гистологически исследуют. Результаты исследования являются решающими в постановке диагноза дисплазии или рака шейки матки!
Что такое биопсия шейки матки?
Биопсия шейки матки – это инвазивный метод обследования шейки. С подозрительного участка шейки матки берется 1 или несколько участков ( кусочков) ткани шейки матки специальным инструментом. В медицинском центре Гармония биопсия шейки матки выполняется радиоволновым методом с помощью американского аппарата Сургитрон специальной радиоволновой петлей.
Манипуляция выполняется бескровно (используется два режима радиоволнового воздействия аппарата Сургитрон: разрез и коагуляция сосудов шейки матки) и безболезнено. Полученный материал помещается в специальную пробирку с формалином, фиксируется и далее передается для углубленного исследования в гистологическую лабораторию, где помещается в парафиновую среду. Далее парафиновые блоки исследуются врачом патоморфоологом под особым микроскопом. Врач патологоморфолог выносит окончательный диагноз.
Лечение дисплазии шейки матки
Лечение зависит от того, возникла дисплазия на основе предшествующих заболеваний шейки матки: цервицит, эрозия шейки матки, вирусное поражение шейки матки и т.д. или диагностировано впервые как самостоятельное заболевание.
Метод лечения определяют строго индивидуально, исходя из особенностей кольпоскопии, степени дисплазии: легкой, средней или тяжелой. Также лечение зависит от возраста больной и особенностей детородной функции, строения шейки локализации диспластического процесса, сопутствующих болезней. Однако радикальность вмешательства определяют по степени дисплазии.
Медикаментозное лечение
Чаще всего показано больным легкой дисплазией. При ее назначении используют два методологических подхода: выжидательную тактику и немедленную локальную деструкцию. В нашем медицинском центре мы используем радиоволновой метод лечения.
Выжидательная тактика основана на том, что у 30-60 % больных возможна спонтанная регрессия поражения шейки матки. Тогда необходимы постоянные цитологическое исследования в динамике (1-3 мес.), медикаментозное купирование воспалительного процесса, подавление пролиферативных изменений, регуляция менструального цикла. Если нет эффекта (регресса дисплазии) в течение 3 месяцев, следует изменить тактику лечения в сторону более радикальных мер.
Медикаментозное лечение показано также больным с легкой дисплазией назначают средства, подавляющие пролиферативную активность, обладающие противовирусным и иммуномодулирующим эффектом. Ретиноиды (предшественники и аналоги витамина А) подавляют пролиферацию, стимулируют киллеры и активность цитотоксических клеток. Подофиллин, трихлоруксусная кислота малоэффективны и токсичны. Они способны также подавлять патологические митозы с эффективностью 86 %. 5-Фторурацил применяют по методике лечения плоских папиллом или в форме мази (крема), которую наносят на поверхность шейки матки 2 раза в день на протяжении 2 нед. Интерферон стимулирует активность лимфоцитов, повышает уровень иммуноглобулинов, обладает антипролиферативной и антивирусной активностью. Его назначают в инъекциях, местно в виде геля или мази до 4 раз в сутки на протяжении 20 дней.
Второй методологический подход заключается в локальном удалении (деструкции) патологического очага или радикальной терапии.
Хирургическое устранение дисплазии независимо от метода разрушения патологической ткани должно быть достаточной глубины. Обычно крипты в цервикальном канале бывают глубиной до 7,8 мм, в среднем 3,4 мм. Поражение крипт тяжелой дисплазией и внутриэпителиальным раком бывает протяженностью до 5,2 мм (средняя глубина их проникновения по криптам − 3,2 мм). Поэтому при деструкции на глубину 3 мм полностью разрушается весь патологический очаг у 95 % больных, а на глубину 4 мм − у 99 %.
Криогенное воздействие − идеальное и оптимальное лечение легкой и умеренной дисплазии, особенно патологических очагов размером до 2,5−3 см. Криотерапия тяжелой дисплазии допускается, но не является методом выбора. Обычно используют большие температурные режимы при экспозиции 8−10 мин. Процедуру проводят в два этапа. Однако когда нужно промораживать более половины длины шейки матки и невозможен гистологический контроль после операции, от такой деструкции лучше отказаться.
В нашем медицинском центре Гармония мы используем современный метод лечения дисплазии шейки матки- радиоволновую терапию (РВТ).
РВТ показана больным легкой и умеренной дисплазией. Перед РВТ женщину полностью обследуют по регламентирующим протоколам. Исключают половые инфекции, сифилис, ВИЧ, гепатит С и В. Выполняют УЗИ органов малого таза, биопсию шейки матки, кюретаж цервикального канала, аспират из полости матки или РДВ. Шейку матки обрабатывают маркерами (раствором Люголя) для определения границ поражения.
Основные условия для проведения радиоволновой терапии
- нет данных (цитологической-эндоскопического скрининга), свидетельствующих о раке шейки матки;
- лечение должен проводить специалист, знающий основы кольпоскопии.
При дисплазии 3 степени вопрос лечения дисплазии решается совместно с онко-гинекологом. В последнее время достаточно часто проводят хирургическое лечение дисплазии. Ампутация шейки матки по Штурмдорфу показана больным, у которых дисплазия сочетается с элонгацией шейки при опущении матки.
Основные показания к хирургическому лечению:
- возраст больных старше 50 лет,
- отсутствие условий для конизации вследствие анатомических изменений,
- атрофии шейки,
- сглаживание сводов,
- тяжелая дисплазия на всем протяжении эндоцервикса;
- неэффективность предшествовавшего лечения либо невозможность иного лечения.
Согласно методическим рекомендациям белорусских онкогинекологов, целесообразно лечить дисплазии индивидуально в зависимости от клинической картины болезни и возраста женщины.
У женщин моложе 40 лет с умеренной дисплазией допустимо радиоволновое лечение шейки матки. Больным, у которых умеренная дисплазия сочетается с обширным эктропионом, деформацией шейки матки, а также старше 45 лет необходима диатермоэлектроэксцизия шейки матки либо операция типа операции Штурмдорфа, Эммета. Хирургическое вмешательство следует расширять до удаления шейки матки с телом матки у больных с сопутствующими умеренной дисплазии опухолями и опухолевидными образованиями матки и придатков (особенно у женщин в климактерический и менопаузальный периоды).
Дисплазия шейки матки может сочетаться с раком в начальных стадиях. Тогда в основном выполняют конусовидное иссечение или ампутацию шейки матки. Вследствие сглаженности влагалищных сводов, атрофических изменений полового аппарата у женщин старше 45-50 лет невозможно выполнить органосохраняющие вмешательства, поэтому операцию следует расширить до простой гистерэктомии (удаление шейки матки и тела матки).
Наблюдение за оперированными пациентками проводят акушеры-гинекологи общей лечебной сети путем контрольных осмотров с кольпоскопическим и цитологическим исследованиями.
Больную легкой дисплазией достаточно осмотреть 2 раза в году. Женщине с умеренной дисплазией контрольные осмотры необходимы каждые 3 месяца, а с тяжелой дисплазией − не реже 1 раза в месяц. Оперированных снимают с диспансерного учета при получении трех отрицательных результатов кольпоскопического и цитологического исследований, но не ранее чем через 2 года. Если после специального лечения вновь выявляют признаки дисплазии, женщину нужно направить к онкогинекологу для углубленного обследования и лечения в онкологическом учреждении.




