Что такое кардиоверсия?
Кому показано восстановление синусового ритма среди пациентов с персистирующей формой фибрилляции предсердий (ФП)?
В настоящее время все исследования по сравнению контроля ритма и контроля частоты сердечных сокращений (ЧСС) в покое (с назначением оральных антикоагулянтов (ОАК) привели к нейтральным результатам. Контроль ритма сердца показан пациентам с ФП, которые остаются симптомными на адекватной лекарственной терапии. Выбор тактики (контроль ЧСС или контроль ритма) должен решаться индивидуально с учетом мнения пациента и оценкой ограничений, связанных с постоянной ФП. Для восстановления синусового ритма наиболее эффективны катетерная аблация или комбинированная лекарственная терапия.
Тактика лечения при персистирующей форме включает в себя в первую очередь определение к какой группе (по клиническим проявлениям) относится пациент. У пожилых пациентов со скудной клиникой ФП лечение следует начинать с назначения лекарственных препаратов, урежающих ЧЖС. Контроль ритма рекомендуется, если:
— симптомы ФП (индекс ЕНRА≥2) сохраняются при адекватном контроле ЧСС.
— появление ФП сопровождается сердечной недостаточностью.
— у молодых пациентов с симптомами ФП в последующем возможна катетерная аблация.
— при вторичной ФП, когда устранена её причина (например, ишемия, гипертиреоз).
Существуют факторы, способные снижать возможность удержания синусового ритма:
— Длительный анамнез ФП (>3 лет), ремиссия синусового ритма <1 мес.
— Пожилой возраст.
— Размеры левого предсердия >5,5 см.
— Тяжелые сердечно-сосудистые заболевания (тяжелый митральный порок; активное воспаление миокарда/эндокарда; выраженная сердечная недостаточность; тромбоэмболия (ТЭ) в предыдущие 2 месяца; ранние сроки после операций на сердце; перед операцией на сердце, устраняющей факторы риска (ФР) ФП; не излеченный тиреотоксикоз и др.)
— Тяжелые другие заболевания (онко-, психические, тяжелые травмы и др.)
Абсолютным противопоказанием к восстановлению синусового ритма является наличие неорганизованного внутрисердечного тромба!
Подготовка к кардиоверсии (КВ) включает в себя:
1. Профилактику нормализационных тромбоэмболиеских осложнений (ТЭО).
— если давность эпизода ФП менее 48 часов и нет факторов риска ТЭО, пациенту перед кардиоверсией и после нее вводят внутривенно нефракционированный гепарин (НФГ) или подкожно низкомолекулярный гепарин (НМГ).
— если давность эпизода ФП менее 48 часов, но есть факторы риска ТЭО, до и после кардиоверсии вводят внутривенно НФГ или подкожно НМГ, а затем длительное время применяют антитромботические лекарственные препараты (МНО 2,0-3,0).
— если давность эпизода ФП более 48 часов или неизвестна, применяют антагонисты витамина К с целевым МНО 2,0-3,0 на срок более 3-х недель, лечат основное заболевание, а также используют медикаментозный контроль ЧЖС до кардиоверсии и более 4 недель после кардиоверсии.
Альтернативой такой длительной подготовке в данном случае является чреспищеводная ЭхоКГ: если тромба в левом предсердии или ушке нет, проводится кардиоверсия; если тромб есть – в течение 3-х недель применяют варфарин (вместо варфарина можно также использовать дабигатран) (МНО 2,0-3,0) или эноксапарин (с дозировкой как при лечении венозного тромбоза). Затем необходимо повторить чреспищеводную ЭхоКГ: если тромба нет, проводят кардиоверсию; если тромб сохраняется, нужно отказаться от кардиоверсии в пользу контроля ЧЖС.
2. Контроль ЧЖС: при тахисистолии необходимо уредить ЧЖС до 80-100 в мин.
Дело в том, что на урежении ЧЖС (особенно при коротком анамнезе фибрилляций/трепетания) возможно развитие спонтанной кардиоверсии. В этом случае желаемый эффект будет получен без применения серьезных медикаментозных средств.
Что касается использования лекарственных средств, если у пациента нет синдрома преждевременного возбуждения желудочков, показано применение бета-адреноблокаторов или пульсурежающих антагонистов кальциевых каналов (верапамил; дилтиазем) с контролем артериального давления (дозировка не должна провоцировать клинику сердечной недостаточности). При наличии у больного синдрома преждевременного возбуждения желудочков используются антиаритмические препараты (ААП) I класса (например, пропафенон) или амиодарон (бета-адреноблокаторы, антагонисты кальциевых каналов, дигоксин и аденозин в данном случае противопоказаны, т.к. они замедляют атриовентрикулярную проводимость, но не влияют на добавочную проводимость, в результате чего фибрилляция предсердий может трансформироваться в фибрилляцию желудочков). Если у пациента есть противопоказания к применению амиодарона и ААП I класса, выбор делают в пользу электрической кардиоверсии. В случае наличия у больного кроме фибрилляции предсердий и высокого уровня желудочковых сокращений также клиники сердечной недостаточности или фракции выброса менее 40%, показано применение дигоксина (внутривенно) или амиодарона. При стабильном состоянии (хорошее самочувствие, стабильная гемодинамика) возможен пероральный прием бета-адреноблокаторов (пропранолол под язык) или недигидропиридиновых антагонистов кальциевых каналов; при симптомах фоновой брадикардии (эпизод фибрилляции протекает на фоне брадикардии) может потребоваться экстренная электрическая кардиоверсия или временная электрокардиостимуляция.
Для медикаментозной кардиоверсии пароксизма наиболее эффективны препараты IА (прокаинамид), IС (пропафенон, этацизин, этмозин, аллапинин) и III (амиодарон) классов. При длительности пароксизма ФП менее 48 часов эффективность ААП IА и IС класса составляет 70-90%, амиодарона — 37-92 %; при длительности более 48 часов эффективность ААП — 20-30%, в данном случае целесообразно раннее проведение фармакологической кардиоверсии. Перед кардиоверсией ААП IА и IС классов обязательно урежение ЧЖС.
Фармакологическая кардиоверсия
При выборе медикаментозного средства для восстановления ритма необходимо учитывать фоновое состояние сердца и при недавно развившейся ФП применяют:
— без органической патологии сердца (такой как перенесенный инфаркт миокарда, дилятация полостей и т.д.) внутривенно: пропафенон (IC), флекаинид (IC), ибутилид (III), нибентан (III), прокаинамид (IA);
— без тяжелой органической патологии сердца возможен прием внутрь («таблетка в кармане») высокой дозы флекаинида (200-400 мг) или пропафенона (450-600 мг) (при ранее установленной в стационаре безопасности этого подхода);
— с органической патологией сердца: амиодарон внутривенно, нибентан внутривенно — при фракции выброса менее 40%, можно при персистирующей форме (наблюдение 24 часа в условиях стационара (палата интенсивной терапии) с ЭКГ-мониторированием).
При отсутствии органических поражений сердца возможно применение других ААП IС рer оs (но их эффективность менее доказана, а также не стоит забывать об ограничениях в применении IС класса ААП):
— Морацизин гидрохлорид (этмозин) — эффект 62% через 6 часов.
— Лаппаконитина гидробромид (аллапинин) — эффект 36-48% через 6 часов.
— Диэтиламиновый аналог этмозина (этацизин) — эффект развивается в 1-2 день.
При отсутствии эффекта от монотерапии показана комбинированная терапия: этацизин + бета-адреноблокаторы и/или амиодарон.
Противопоказания к медикаментозной кардиоверсии:
— ЧЖС менее 50-60 ударов в минуту, паузы более 3 секунд.
— Зарегистрированные до эпизода ФП состояния: атриовентрикулярная блокада с выпадением желудочковых комплексов, интервал PQ более 0,26 сек, синдром слабости синусового узла (СССУ).
— Наличие полной блокады левой ножки пучка Гисса, би- и трифасцикулярная блокада (угроза развития полной поперечной блокады).
— Интервал QT более 0,45 — 0,50 сек (для ААП III класса).
— Непереносимость ААП (аллергия, выраженные побочные эффекты).
Если медикаментозная кардиоверсия неэффективна, вторую попытку восстановления синусового ритма следует проводить с помощью электроимпульсной терапии (ЭИТ).
Электроимпульсная терапия (электрическая кардиоверсия)
Существуют отдельные показания для применения ЭИТ для восстановления ритма:
— Острый инфаркт миокарда (когда развитие эпизода фибрилляции предсердий может существенно ухудшать гемодинамику и создавать дополнительные риски для больного), низкое АД, стенокардия, сердечная недостаточность, которые быстро не устраняются медикаментами.
— Плохая переносимость симптомов пароксизма (нет времени на проявление эффекта применения медикаментозных средств).
— Персистирующая форма с малой вероятностью рецидива.
Электрическая дефибрилляция сердца (ЭДС) противопоказана при гликозидной интоксикации (например, пациент старшей возрастной группы, проходящий на постоянной основе терапию сердечными гликозидами)!
Перед экстренной ЭИТ предварительно проводят профилактику нормализационных тромбоэмболий: вводят нефракционированный гепарин 4000ед внутривенно болюсом, затем инфузией с контролем активированного частичного тромбопластинового времени (АЧТВ).
Для электрической дефибрилляции сердца при ФП используют разряд мощностью 200, 300 или 360 Дж. Повторить разряд можно после интервала более 1 минуты (при этом мощность должна быть выше мощности предыдущего разряда); если больной находится в сознании, проводить процедуру необходимо под коротким наркозом.
При трепетании предсердий из методов ЭИТ наиболее эффективны для восстановления синусового ритма чреспищеводная и эндокардиальная стимуляция предсердий (в течение 10-30 секунд с частотой импульсов на 15-20% выше частоты предсердных волн). Также эффективны препараты III класса (эффект нибентана ~ 100%); высокий эффект имеют прокаинамид, пропафенон; перед применением ААП l класса пациентам с ЧЖС 110-120 ударов в минуту предварительно вводят изоптин; при ЭДС мощность разряда 50 – 100 Дж.
После восстановления синусового ритма во всех случаях антитромботическая терапия продолжается более 4 недель (с использованием варфарина (с контролем МНО), дабигатрана).
При наличии у пациента факторов риска мозгового инсульта (МИ) терапию оральными антикоагулянтами (ОАК) продолжают пожизненно (т.к. возможны рецидивы ФП)! При отсутствии факторов риска тромбоэмболии ОАК назначать не следует.
Антитромботическая терапия при трепетании предсердий, пароксизмальной или персистирующей формах проводится по принципам, принятым для постоянной ФП!
Подробно данную тему мы рассматриваем также на курсах повышения квалификации по кардиологии, терапии и функциональной диагностике.
Восстановление синусового ритма сердца возможно 2-мя путями: электрическая и медикаментозная кардиоверсия. Повышенный риск тромбоэмболий (инсульта) после кардиоверсии хорошо известен. В связи с этим антитромботическую терапию перед восстановлением ритма сердца при ФП считают обязательной.
Антитромботическая подготовка к восстановлению ритма сердца при ФП.
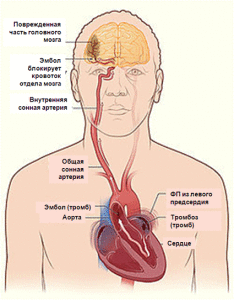 Повышенный риск тромбоэмболий (инсульта) после кардиоверсии хорошо известен. Инсульт – наиболее ужасающее последствие ФП. Причиной тромбоэмболических осложнений при ФП в 75% случаев является тромбоз левого предсердия, в частности, ушка левого предсердия.
Повышенный риск тромбоэмболий (инсульта) после кардиоверсии хорошо известен. Инсульт – наиболее ужасающее последствие ФП. Причиной тромбоэмболических осложнений при ФП в 75% случаев является тромбоз левого предсердия, в частности, ушка левого предсердия.
Механизм тромбообразования связан со снижением скорости кровотока в левом предсердии. При ФП отсутствует полноценная систола предсердий, ушко левого предсердия опорожняется пассивно, вследствие чего снижается скорость кровотока в его полости. При снижении фракции выброса ЛЖ кровоток в ушке левого предсердия еще больше замедляется, вплоть до полного стаза (застоя) крови, происходит увеличение размеров левого предсердия, что в свою очередь способствует тромбообразованию.
В связи с этим антикоагуляцию считают обязательной перед плановой кардиоверсией, если ФП сохраняется более 48 ч или длительность ее не известна.
На основании результатов когортных исследований лечение антагонистами витамина К с поддержанием оптимального МНО 2,0-3,0 следует продолжать в течение по крайней мере 3 недель до кардиоверсии и 4 недель после кардиоверсии. При наличии факторов риска инсульта (индекс риска инсульта CHA2DS2-VASc) или рецидива ФП лечение антагонистами витамина К проводят пожизненно даже при сохранении синусового ритма после кардиоверсии.
Если эпизод ФП продолжается менее 48 ч, то можно выполнить неотложную кардиоверсию под прикрытием внутривенного введения нефракционированного гепарина (НФГ) с последующей инфузией НФГ или подкожным введением низкомолекулярных гепаринов (НМГ). У пациентов с факторами риска инсульта лечение пероральными антикоагулянтами начинают после кардиоверсии и продолжают пожизненно. НФГ или НМГ применяют до тех пор, пока не будет достигнуто терапевтическое МНО (2,0-3,0).
Обязательная 3-недельная антикоагуляция может быть сокращена, если при чреспищеводной эхокардиографии не будет выявлен тромб в левом предсердии или ушке левого предсердия. Кардиоверсия под контролем чреспищеводной эхокардиографии может служить альтернативой 3-недельной антикоагуляции перед восстановлением ритма, а также в тех случаях, когда необходима ранняя кардиоверсия, антикоагуляция не возможна (отказ пациента или высокий риск кровотечений) или имеется высокая вероятность тромба в левом предсердии или его ушке.
Если при чреспищеводной эхокардиографии тромб в левом предсердии не выявлен, то перед кардиоверсией назначают НФГ или НМГ, введение которых продолжают до тех пор, пока не будет достигнуто целевое МНО на фоне приема пероральных антикоагулянтов.
При наличии тромба в левом предсердии или ушке левого предсердия следует проводить лечение антагонистом витамина К (МНО 2,0-3,0) и повторить чреспищеводную эхокардиографию. При растворении тромба может быть проведена кардиоверсия, после которой назначают пожизненную терапию пероральными антикоагулянтами. Если тромб сохраняется, можно отказаться от восстановления ритма в пользу контроля частоты желудочкового ритма, особенно если симптомы ФП контролируются, учитывая высокий риск тромбоэмболий на фоне кардиоверсии.
Электрическая кардиоверсия ФП
Электрическая кардиоверсия – купирование приступа аритмии разрядом дефибриллятора, синхронизированной с ЭКГ (с наименее уязвимой фазой электрической систолы желудочков, как правило, через 20-30 мс после вершины зубца R).
Электрическую дефибрилляцию и кардиоверсию обычно объединяют термином электроимпульсная терапия (ЭИТ).
Показания к наружной ЭИТ при ФП.
• Отсутствие эффекта и/или непереносимость лекарственной антиаритмической терапии;
• Прогрессирующая сердечная недостаточность, вследствие пароксизма ФП;
• Острые признаки нарушением гемодинамики, сердечной недостаточности, нарушения периферического кровообращения.
Противопоказания.
• Редкие непродолжительные пароксизмы ФП;
• Интоксикация сердечными гликозидами;
• ФП при тиреотоксикозе до коррекции содержания гормонов щитовидной железы;
• ФП у больных с полной предсердно-желудочковой блокадой.
Подготовка к плановому восстановлению ритма сердца при ФП.
Антитромботическая подготовка перед кардиоверсией, как минимум 3 недели!
Общие принципы включают в себя:
• Последний прием пищи вечером накануне операции.
• В месте наложения пластин дефибрилляции (грудная клетка) должны быть выбриты волосы.
• В утренние часы отмена приема лекарств.
Методика наружной ЭИТ.
ЭИТ проводится в блоке интенсивной терапии или рентген-операционной. ЭИТ проводится в помещении, оснащенным:
• оборудованием для слежения за жизненно важными функциями организма (ЭКГ, измерения АД, частоты дыхания и насыщение крови кислородом) и проведения реанимационных мероприятий (дефибриллятор, дыхательный аппарат, мониторы);
• специализированным электрокардиостимулятором, в случае развития блокад сердца.
Перед ЭИТ устанавливается внутривенный доступ, налаживается мониторинг жизненно-важных функция (ЭКГ, измерения АД, частоты дыхания и насыщение крови кислородом), за 30 мин вводят седативное лекарственное средство. Для проведения процедуры, вы ложитесь на спину. Анестезиолог вводит лекарственные препараты и пациент засыпает.
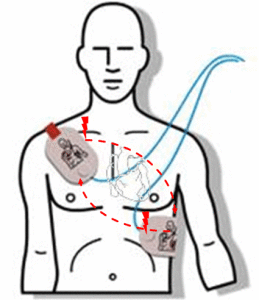
При наружной ЭИТ накладываются 2 электрода на поверхность грудной клетки, один электрод помещается справа от грудины под ключицей, а второй — в области верхушки сердца, причем центр должен располагаться в шестом — седьмом межреберье по переднеподмышечной линии. Это положение важно для охвата всей мышечной массы миокарда потоком электронов. Рисунок Электроды покрывают электропроводным гелем, плотно прижимаются к грудной клетке, чтобы между их поверхностью и кожей не было воздуха, производят разряд. Ритм сердца должен восстановиться.
При двухфазном разряде начинают со 100 Дж, при необходимости силу каждого следующего разряда повышают на 50 Дж. Однофазный разряд требует в 2 раза больше энергии, то есть начинают с 200 Дж, с последующим увеличением на 100 Дж, пока не будет достигнут максимальный уровень 360 Дж.
Дефибрилляторы, генерирующие биполярный импульс, имеют ряд преимуществ перед дефибрилляторами, генерирующими монофазный импульс, т.к. «способность» разряда устранять фибрилляцию зависит от суммарной величины (в амперах) первой и второй полуволн, а возможность повреждающего действия разряда связана лишь с величиной первой полуволны.
После ЭИТ Вас переводят в палату и назначают постельный режим на несколько часов. Если вы проголодались, спросите лечащего врача, когда вы можете принять пищу. Уточните у врача время возобновления приема лекарственных препаратов, особенно если Вы принимаете сахароснижающие средства. Наблюдение в стационаре после операции от одного дня. Большинство пациентов могут быть благополучно выписаны из стационара в течение 24-48 часов после ЭИТ.
Осложнения наружной ЭИТ при ФП.
– Тромбоэмболии (инсульт). Если ФП сохраняется более 48 ч или длительность ее не известна, с целью профилактики тромбоэмболий крайне важен прием антитромботических препаратов с поддержанием МНО 2,0-3,0 по меньшей мере 3 недели.
– Ожоги кожи возникают вследствие плохого контакта электродов с кожей.
Медикаментозная кардиоверсия ФП
Медикаментозная кардиоверсия– купирование приступа аритмии введением антиаритмических препаратов.
Показания.
– Стратегия лечения котроль и поддержание синусового ритма.
– Подготовка к плановому восстановлению ритма сердца при ФП.
– Антитромботическая подготовка перед кардиоверсией, как минимум 3 недели!
Методика медикаментозной кардиоверсии.
Медикаментозная кардиоверсия ФП проводится в блоке интенсивной терапии, оснащенной оборудованием для слежения за жизненно важными функциями организма (ЭКГ, измерения АД, частоты дыхания и насыщение крови кислородом). Для проведения процедуры, вы ложитесь в кровать на спину.
После медикаментозной кардиоверсии назначают постельный режим на 1-2 часа. Если вы проголодались, спросите лечащего врача, когда вы можете принять пищу. Уточните у врача время возобновления приема лекарственных препаратов, особенно если Вы принимаете сахароснижающие средства.
Осложнения медикаментозной кардиоверсии ФП.
– Тромбоэмболии (инсульт). Если ФП сохраняется более 48 ч или длительность ее не известна, с целью профилактики тромбоэмболий крайне важен прием антитромботических препаратов с поддержанием МНО 2,0-3,0 по меньшей мере 3 недели.
– Аритмогенный эффект антиаритмических препаратов.
Ревишвили А. Ш.»Клиническая кардиология: диагностика и лечение», 2011г. под редакцией Бокерия Л.А., Голуховой Е.З.




