Бронхоэктазии
Бронхоэктатическая болезнь – это хроническое заболевание, характеризующееся расширением и деформацией бронхов, приводящее к застою мокроты в них и поддержанию гнойного воспаления. Различают бронхоэктазы врожденные и приобретенные.
Бронхоэктатическая болезнь сегодня широко распространена во всем Мире, в первую очередь благодаря упрощению ее диагностики.
Бронхоэктаз – это всегда следствие воспалительного процесса в легких. Различают бронхоэктазы по следующим вариантам происхождения:
1. Постателектатические бронхоэктазы — развиваются в зоне лёгочных ателектазов и характеризуются равномерным расширением бронхиальных ветвей; при этом варианте ткань лёгких приобретает вид «пчелиных сот»
2. Деструктивные бронхоэктазы — возникают при нагноении бронха и окружающих его тканей
3. Постбронхитические бронхоэктазы — возникают в исходетяжелого хронического бронхита и в результате дистрофии стенок бронхов, а так же в исходе острого бронхита из-за гнойного расплавления стенки бронха или потери её тонуса
4. Постстенотические бронхоэктазы — возникают дистальнее места сужения бронха в результате застоя слизи и атонии стенок бронха
5. Ретенционные бронхоэктазы – развиваются в результате потери тонуса стенки бронха или её растяжения бронхиальным секретом (например, при муковисцидозе)
6. По виду (форме) бывают: мешотчатые, цилиндрические, веретенообразные, смешанные.
Деформированный и расширенный бронх не может вернуться к исходной форме, поэтому бронхоэктатическая болезнь неизлечима без удаления (резекции) пораженных участков легкого.
Клиническая картина
Течение бронхоэктатической болезни чередуется периодами обострения и ремиссии. Обычно обострения возникают на фоне ОРВИ, в межсезонье (весна, осень). Оптимальным считается течение бронхоэктатической болезни, при которой обострения возникают не чаще 1 раза в несколько лет.
Самым частым симптомом бронхоэктатической болезни является кашель с мокротой. Деформация и расширение бронха создает благоприятные условия для нарушения отхождения мокроты из дыхательных путей. Избыточное образование мокроты в воспаленных участках бронха приводит ее к застою. Мокрота в бронхоэктазах находится «как в ванной». Изменение положения тела (наклон, поворот, переход из горизонтального положения в вертикальное) приводит к движению мокроты и возникновению рефлекторного кашля. Откашливаемая мокрота может быть слизистой (белая, прозрачная), слизисто-гнойной (светло-желтая), гнойной (желтая, салатовая, зеленая). Застой мокроты и хроническое воспаление приводят к появлению неприятного запаха изо рта, который усиливается при кашле.
Боль в груди. Частый симптом бронхоэктатической болезни. Боль провоцируется кашлем, хроническим воспалением, деформацией бронхиального дерева. Обычно боль соответствует стороне поражения легких бронхоэктазами. При двухсторонний бронхоэктазах – боль носит двухсторонний характер. Интенсивность болевых ощущений усиливается в период обострения.
Одышка. При бронхоэктатической болезни одышка может быть следствием разрастания фиброзной ткани (пневмосклероз) в легких и нарушения газообмена. Вначале одышка беспокоит пациентов только в период обострения бронхоэктатической болезни, но затем возникает постоянно, усиливаясь при физической нагрузке. В тяжелых случаях имеются признаки дыхательной недостаточности: цианоз (синюшность кожи и слизистых), учащенное дыхание, участие вспомогательной мускулатуры в акте дыхания, пальцы ы виде барабанных палочек.
Кровохарканье. Это опасный симптом бронхоэктатической болезни. Кровохарканье говорит о глубоком поражении стенки бронха и вовлечении в процесс бронхиальных артерий.
Диагностика бронхоэктатической болезни
Рентгенологическое исследование органов грудной клетки – очень важно, для выявления прямых и косвенных признаков бронхоэктазов. Наиболее информативна в этом плане компьютерная томография легких, которая позволяет точно определить размеры, форму, количество, локализацию бронхоэктазов. Оценить состояние легочной ткани вокруг бронхоэктазов. Сегодня компьютерная томография практически полностью вытеснила бронхографию (метод заполнения бронхиального дерева жидким контрастным веществом)
Бронхоскопия. Позволяет обнаружить наиболее пораженные сегменты легких по таким признакам как гиперемия стенки (покраснение), отек, гнойное отделяемое из сегментарных бронхов.
Исследование мокроты. Ценный метод диагностики, который необходим для определения бактерий содержащихся в мокроте и их чувствительности к антибиотикам. Помимо этого исследование мокроты позволяет определить клеточный состав мокроты и т.д.
Поскольку бронхоэктатическая болезнь приводит к нарушению функции внешнего дыхания — важным исследованием будет выполнение спирометрии, которая позволяет оценить степень выраженности функциональных нарушений легочной паренхимы.
Лечение бронхоэктатической болезни
Первое и главное условие это адекватная санация бронхиального дерева и профилактика обострений.
С целью санации используют:
Фибробронхоскопия. Данный метод позволяет провести аспирацию гнойной мокроты, «бронхиальных слепков» из дыхательных путей. Крайне желательно выполнить во время бронхоскопии промывание бронхиального дерева раствором антисептиков (диоксидин). Количество процедур обычно 5-7 ежедневно. Недостатком бронхоскопии является то, что не все больные ее хорошо переносят, однако при правильном разъяснении и подготовке – эта проблема решается.
В комплексном лечении используют антибактериальные препараты. Желательно с учетом микробного спектра. Для эмпирической антибактериальной терапии применяют антибиотики широкого спектра действия, с высокой активностью против ведущих легочных микроорганизмов. Для этого используют последние поколения фторхинолонов, макролидов и защищенных пенициллинов.
В последнее время в комплексной терапии бронхоэктатической болезни применяют иммуномодуляторы (лиофилизаты лизатов бактерий, возбудителей инфекций нижних дыхательных путей).
Обязательным компонентом терапии бронхоэктатической болезни являются отхаркивающие препараты, которые призваны улучшить отхождение мокроты. Современные отхаркивающие обладают способностью разжижать мокроту, усиливать колебание ресничного эпителия бронхов, а так же обладают слабым антисептическим действием.
Из не медикаментозных методов лечения используют:
• Постуральный дренаж (противопоказан при кровохарканье!)
• Дыхательную гимнастику (например по Стрельниковой)
• Климатотерапию (Мертвое море)
• Вибромассаж грудной клетки
Профилактика обострений лежит в закаливании пациентов, ежегодной вакцинациии соблюдении элементарных правил гигиены и здорового образа жизни.
Хирургическое лечение является в большинстве случаев радикальным методом лечения бронхоэктазов. Операция показана при бронхоэктатической болезни с частыми обострениями, и при ее осложнениях (кровохарканье, частые пневмонии), когда не удается консервативными методами добиться стойкой ремиссии. Основными вариантами хирургического лечения бронхоэктатической болезни является лобэктомия (удаление доли легкого) или сегментэктомия (удаление сегмента легкого). Наиболее эффективна операция при односторонней локализации бронхоэктазов.
Длительное течение бронхоэктатической болезни приводит к тяжелым последствиям в виде прогрессирующей дыхательной недостаточности на фоне пневмосклероза, застоя в легких, легочного сердца и легочной гипертензии. Данная проблема требует адекватных мер терапии. Наиболее эффективно – использование длительной кислородотерапии, которая позволяет не только улучшить качество жизни, устранить тяжесть симптомов, но и продлить жизнь больному. Для длительной кислородотерапии используют кислородные концентраторы. Устройства генерируют кислород из окружающего воздуха, концентрируют, увлажняют и по специальному каналу (маска или канюля назальная) подают пациенту. Современные модели концентраторов кислорода просты в использовании, безопасны (при правильной эксплуатации), надежны. При необходимости их можно перемещать в квартире или в другое помещение. Главное условие длительной кислородотерапии, что бы период ингаляции кислорода был не менее 15 часов в сутки (можно разбить на интервалы, но не более чем на 2 часа между ингаляциями)
Какой кислородный концентратор выбрать для кислородной терапии при бронхоэктатической болезни ?
Абсолютными лидерами по классу надежности и доверия опытных врачей-специалистов являются кислородные концентраторы, произведенные в Германии.
Основными достоинствами этих аппаратов являются: высокая надежность, стабильность работы, продолжительный срок службы, самый низкий уровень шума, высококачественная система фильтрации, наличие самых последних разработок в системе сигнального оповещения.
• Bitmos OXY 5000 5L
• Bitmos OXY 6000 5L
• Bitmos OXY 6000 6L
• Weinmann OXYMAT 3
• Invacare PerfectO2
Условно, на второе место можно поставить кислородные аппараты, производимые в США. Они мало чем уступают по основным характеристикам немецким аппаратам, но, пожалуй, самый главный их минус – это цена покупки. Хотя нельзя не отметить вес американских приборов, они самые легкие в классе стационарных кислородных концентраторов (вес некоторых моделей аппаратов достигает всего лишь 13,6 кг.).
• Nidek Nuvo Lite
• Nidek Mark 5 Nuvo 8
• DeVilbiss 525
• PHILIPS Respironics EverFlo
• AirSep VisionAire
Из числа бюджетных моделей кислородных концентраторов, рекомендуем обратить внимание на надежные приборы, разработанные и произведенные в Китае торговой марки Армед (Armed).
Главный плюс этих аппаратов – это их низкая цена по сравнению с западными кислородными аппаратами.
• Armed 7F-3L
• Armed 7F-3A
• Armed 7F-5L
• Armed 7F-5L mini
Для ценителей дополнительного комфорта перемещения и желания к максимально мобильному образу жизни, рекомендуем обратить внимание на приобретение самых удобных и компактных портативных кислородных концентраторов.
Пациенты, которые используют эти портативные кислородные концентраторы, имеют полную свободу передвижений. Аппарат можно повесить на плечо, либо перевозить при помощи удобной тележки. Портативные кислородные концентраторы так же используются как автономный источник подачи кислорода пациенту на дому, который нуждается в непрерывной кислородной терапии, но по каким то причинам у него дома возникают перебои с электроэнергией. На западе многие пациенты уже постепенно отказываются от стационарных кислородных концентраторов, предпочтя им данные аппараты:
• AirSep LifeStyle
• AirSep FreeStyle
• DeVilbiss iGo
• Invacare SOLO2
Одной из составляющей респираторной системы человека являются бронхи. Это воздухоносные трубочки с относительно ровной внутренней поверхностью, по которым проходит воздух. Они являются составной частью легких.
В результате различных заболеваний могут возникать деформации бронхов различной формы. Называются эти деформации — бронхоэктазы. 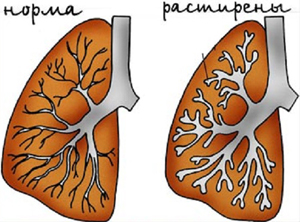
Бронхоэктазы – это стойкие необратимые расширения бронхов, причиной которых является изменение стенок бронхов
Причины развития бронхоэктазов
Выделяют две основные группы причин развития бронхоэктазов:
- врожденные — наличие у новорожденного изменений в легких в результате нарушения формирования бронхов плода, дефиците альфа 1-антитрипсина и муковисцедозе.
- приобретенные — возникающие у детей или взрослых, вследствие перенесенных бронхолегочных заболеваний.
Что такое бронхоэктатическая болезнь
Бронхоэктазы могут быть выявлены случайно и не проявляться никакими жалобами. Если в ходе дальнейшено обследования пульмонолог не выявляет признаков воспалительного процесса, то в этом случае бронхонхоэктазы не требуют лечения. Рекомендуется только специальный комплекс дыхательной гимнастики и профилактические прививки.
Если же в бронхоэктазах скапливается воспалительный секрет, вокруг бронхов в легочной ткани постоянно существует воспаление, формируются рубцы, то такое состояние называется бронхоэктатическая болезнь. Это заболевание склонно к постоянному прогрессированию, то есть распространению изменений в бронхах и легочной ткани, с образованием новых бронхоэктазов. Бронхоэктатическая болезнь всегда требует профилактического лечения или лечения в период обострения у пульмонолога.
Приобретенные бронхоэктазы
Попробую объяснить механизм формирования деформации бронхов (бронхоэктазов) если они появляются в легочной ткани уже после рождения. Мы с Вами уже говорили, что изменения формы и просвета бронхов при этой болезни носят стойкий, необратимый характер. Чаще всего механизм развития бронхоэктазов следующий:. сначала развивается повреждение стенки бронха (в основном, вследствие тяжелой или вяло текущей инфекции или токсического повреждения). Затем его просвет может расшириться из-за «давления» на стенку бронха изнутри скопившейся в его просвете мокроты или сформировавшиеся на фоне воспаления грубые рубцовые изменения легочной ткани могут «растянуть» бронхи и привести к изменению их формы.
Проявления бронхоэктатической болезни
Симптомы, которые могут помочь заподозрить бронхоэктазы:
- Кашель с обильной гнойной мокротой. Если бронхоэктазы расположены преимущественно с одной стороны, мокрота может лучше отходить при определенном положении тела (например, на правом или левом боку).
- Кровь в мокроте встречается в 20-25% случаев.
- Одышка развивается чаще всего при обострении заболевания или большой распространенности процесса в легких.
- Повторные пневмонии , чаще всего с одной и той же локализацией. Это очень характерный и частый признак бронхоэктатической болезни, ведь в деформированных расширенных бронхах постоянно скапливается слизь и при присоединении любой инфекции развивается воспаление в легочной ткани.
Основным проявлением бронхоэктатической болезни являются :
- Кашель с отделением большого количества гнойной или слизисто-гнойной мокроты
- Повторные пневмонии , чаще всего с одной и той же локализацией
Диагностика бронхоэктатической болезни
Достоверный диагноз бронхоэктатической болезни или бронхоэктазов ставится только после проведения компьютерной томографии органов грудной клетки в режиме высокого разрешения
Бронхоскопия (осмотр бронхов с помощью специальной аппаратуры) не относится к методам диагностики бронхоэктазов, но она может помочь выявить локализацию бронха — источника повышенного отделения слизисто-гнойного секрета и\или крови. При бронхоскопии также можно санировать поврежденные бронхи, вводя в них антимикробные растворы.
Бронхография (введение контрастного вещества в бронхи) в настоящий момент, как метод диагностики бронхоэктазов не проводится из-за большого количества побочных эффектом и недостаточной информативности.
Дополнительные исследования, которые необходимо провести после выявления бронхоэктазов
- Посев мокроты с определением чувствительности к антибиотикам
- Посев мокроты на Mycobactérium tuberculósis (туберкулезная палочка) и возбудители нетуберкулезного микобактериоза
- Функция внешнего дыхания с бронхорасширяющим тестом для выявления бронхоспазма и решения вопроса о необходимости назначения ингаляторов.
- При частых простудах и синуситах (воспаление придаточных пазух носа) , необходимо пройти иммунологическое обследование (определить уровни иммуноглобулинов A, M, G ) с целью выявить значительное снижение иммунитета.
- При обнаружении множественных бронхоэктазов или бронхоэктатической болезни в молодом возрасте необходимо пройти обследование для исключения муковисцедоза. При легком течении этого врожденного заболевания диагноз мог быть не поставлен в детском возрасте.
- Определение уровня альфа 1 антитрипсина в крови
- Определение антител к Aspergillus fumigatus классов иммуноглобулины E,G для исключения бронхолегочного аспергиллиза (грибковое поражение легких) и исследование крови на галлактаманан.
Больные с бронхоэктатической болезнью должны наблюдаться и лечиться у пульмонолога Вопрос о хирургическом лечении бронхоэктатической болезни принимает торокальный хирург совместно с пульмонологом
Немедикаментозное лечение бронхоэктатической болезни
Чем меньше будет скапливаться слизи в деформированных бронхах, тем меньше будет вероятность обострений и прогрессирования заболевания. Для этой цели разработана методика постурального дренажа Это — лечебная процедура, облегчающая отхождение бронхиального секрета и повышающая продуктивность кашля путем придания телу специальных дренажных положений. В этих положениях мокрота продвигается под действием силы тяжести по направлению к главным бронхам и трахее и при кашле удаляется из бронхов.
Методики постурального дренажа, дыхательной гимнастики и дыхательные тренажеры Вам может порекомендовать врач пульмонолог
Записаться на консультацию 8-921-389-56-85
Задать вопрос специалисту
Бронхоэктатическая болезнь сопровождается необратимыми изменениями бронхов, функциональной неполноценностью и хроническим гнойно-воспалительным процессом в бронхиальном дереве. Основной признак заболевания — кровохарканье с гнойной мокротой. При отсутствии надлежащего лечения бронхоэктазы могут привести к дыхательной недостаточности и анемии.
Как развивается бронхоэктатическая болезнь?
Механизмы возникновения заболевания изучены не до конца. Основными предпосылками для появления бронхоэктазов считаются:
- наследственность;
- аномалии развития легких;
- инфекции дыхательной системы.
Необходимо сразу начинать лечение, так как при хроническом воспалении бронхиального дерева в мышечном и слизистом слоях бронхов и в перибронхиальной ткани возникают изменения. Пораженные бронхиальные стенки становятся податливыми и склонными к расширению. Склеротические процессы в тканях легких после перенесенных воспалений ведут к сморщиванию паренхимы, а также растяжению и деформации стенок бронхов. Также поражаются нервные окончания, капилляры и артериолы.
Небольшие, неинфицированные и немногочисленные бронхоэктазы могут не проявлять себя, поэтому больные не обращаются по поводу лечения. При инфицировании они наполняются гнойной мокротой, которая поддерживает хроническое воспаление в измененных бронхах.
Цены на платные услуги
| Торакальная хирургия | Цена, руб. |
| Дренирование плевральной полости эндоскопическим методом Гистологическое исследование оплачивается дополнительно | 3 900 |
| Трансторакальная биопсия Гистологическое исследование оплачивается дополнительно | 4 800 |
| Биопсия (игловая) легкого или образований средостения Гистологическое исследование оплачивается дополнительно | 5 500 |
| Открытая биопсия легкого, образований средостения Гистологическое исследование оплачивается дополнительно | 21 230 |
| Эндопротезирование трахеи и бронхов силиконовыми протезами | 41 360 |
| Дренирование абсцесса легкого средней тяжести с последующим лечением | 5 500 |
| Санация плевральной полости лекарственными препаратами при гнойных заболеваниях (1 процедура) | 4 800 |
| Диагностическая торакоскопия | 11 770 |
| Видеоторакоскопическая спланхикоэктомия (с одной стороны) | 24 970 |
| Видеомедиастиноскопия | 22 000 |
| Видеоторакоскопическая биопсия легкого Гистологическое исследование оплачивается дополнительно | 22 000 |
| Видеоторакоскопическая плеврэктомия Гистологическое исследование оплачивается дополнительно | 26 400 |
| Видеоторакоскопическая плеврэктомия с распылением склерозирующих препаратов Гистологическое исследование оплачивается дополнительно | 33 770 |
| Видеоторакоскопическая буллэктомия с использованием одноразовых сшивающих аппаратов | 41 360 |
| Видеоторакоскопическое удаление периферических образований легкого Гистологическое исследование оплачивается дополнительно | 26 400 |
| Видеоторакоскопическое удаление образований средостения Гистологическое исследование оплачивается дополнительно | 32 230 |
| Микроторакотомия с видеоподдержкой и использованием многоразовых сшивающих аппаратов | 22 000 |
| Плеврэктомия Гистологическое исследование оплачивается дополнительно | 22 000 |
| Плеврэктомия с декортикацией легкого Гистологическое исследование оплачивается дополнительно | 32 230 |
| Краевая резекция легкого Гистологическое исследование оплачивается дополнительно | 22 000 |
| Удаление новообразования легкого (атипичная резекция) Гистологическое исследование оплачивается дополнительно | 26 400 |
| Удаление округлых периферических образований легких Гистологическое исследование оплачивается дополнительно | 26 400 |
| Уменьшение объема легкого у больных ХОБЛ, крупнобуллезной или диффузной эмфиземой легких | 65 890 |
| Декортикация легкого | 36 630 |
| Лобэктомия 1 категории | 41 030 |
| Лобэктомия 2 категории | 48 400 |
| Билобэктомия | 48 400 |
| Пневмонэктомия Гистологическое исследование оплачивается дополнительно | 48 400 |
| Пневмонэктомия с клиновидной резекцией бифуркации трахеи Гистологическое исследование оплачивается дополнительно | 58 630 |
| Пневмонэктомия с циркулярной резекцией бифуркации трахеи Гистологическое исследование оплачивается дополнительно | 58 630 |
| Циркулярная резекция трахеи при новообразованиях и рубцовых стенозах Гистологическое исследование оплачивается дополнительно | 77 660 |
| Резекция грудной клетки | 26 400 |
| Операция при опухолях средостения Гистологическое исследование оплачивается дополнительно | 61 600 |
| Торакопластика | 44 000 |
| Эмболизация бронхиальных артерий при легочных кровотечениях и/или кровохарканьях | 22 000 |
| Лечебно-диагностическая торакоскопия, введение лекарственных препаратов с целью плевродеза | 22 000 |
| Лечебно-диагностическая видеоторакоскопия | 23 430 |
| Лечебно-диагностическая видеоторакоскопия, введение лекарственных препаратов с целью плевродеза | 26 400 |
| Дренирование плевральной полости и плевродез | 17 600 |
| Видеоторакоскопия, дренирование плевральной полости и плевродез | 26 400 |
| Видеоторакоскопия, биопсия плевры, дренирование плевральной полости и плевродез Гистологическое исследование оплачивается дополнительно | 27 830 |
Признаки бронхоэктазов
Обращаясь по поводу лечения, пациенты чаще всего жалуются:
- на кашель с кровью (при повреждении крупных сосудов возможно легочное кровотечение);
- отхождение обильной гнойной мокроты (особенно по утрам);
- одышку;
- цианоз;
- деформации фаланг пальцев («барабанные палочки») и ногтей («часовые стеклышки»);
- хрипы и боли в груди;
- повышенную температуру тела;
- потерю веса;
- деформацию грудной клетки;
- снижение трудоспособности.
Диагностика бронхоэктатической болезни
Тактика лечения бронхоэктазов основана на результатах комплексного обследования пациента, включающего:
- общий осмотр, перкуссию и аускультацию грудной клетки;
- рентгенографию легких;
- бронхоскопию;
- бронхографию;
- функциональные пробы.
Также больные сдают общие анализы крови и мочи, биохимический анализ крови, бактериологический анализ мокроты. Им необходимо получить консультацию отоларинголога и сделать ЭКГ.
Методы лечения бронхоэктазов
Тактика терапии зависит от тяжести течения и фазы бронхоэктатической болезни. В период обострения пациенту показаны лечебные мероприятия для подавления гнойно-воспалительного процесса в бронхиальном дереве и санация бронхов. С этой целью назначают бронхоскопический дренаж и курс антибиотиков (парентерально или эндобронхиально).
Для лечения бронхоэктазов применяется бронхоальвеолярный лаваж. Это процедура промывания бронхов, во время которой удаляется гнойный секрет, а также вводятся антибиотики, муколитики, бронхолитики.
Комплексная терапия может включать в себя электрофорез с хлоридом кальция, индуктотермию, микроволновое облучение.
Хирургические методы используют при наличии расширения одного или двух бронхов в пределах одной легочной доли. Решение об операции принимают с учетом размеров бронхоэктазов. Иногда вмешательство проводят по жизненным показателям, например, при тяжелом некупируемом легочном кровотечении.
В ряде случае хирургическое удаление бронхоэктазов приводит к полному выздоровлению. Достичь длительной ремиссии помогают регулярные курсы противовоспалительной терапии.
Вне обострений бронхоэктатической болезни пациентам рекомендуют дыхательную гимнастику, прием отхаркивающих средств, санаторно-курортную реабилитацию.
Лечением бронхоэктазов занимаются специалисты Отделения онкологии при кафедре факультетской хирургии Первого государственного медицинского университета им. академика И.П. Павлова.
Рге ол
Па правах рукописи
ПАЛЪЧИК Елена Анатольевна
БЕРЕМЕННОСТЬ И РОДЫ ПРИ ХРОНИЧЕСКИХ НЕСПЕЦИФИЧЕСКИХ ЗАБОЛЕВАНИЯХ ЛЕГКИХ
(14.00.01. — акушерство и гинекология)
АВТОРЕФЕРАТ
диссертации на соискание ученой степени доктора медицинских наук
Москва -1997
Работа выполнена в Амурской Государственной Медицинской академии.
Научные консультанты: академик РАМН, профессор Савельева Г.М., доктор медицинских наук, профессор Доровских В.А. Официальные оппоненты:
доктор медицинских наук, профессор Бакулева Л.П. доктор медицинских наук, профессор Сиделышкова В.М. доктор медицинских наук, професор Кирющенков А.П.
Ведущее учреждение — Московский областной научно-исследовательский институт акушерства и гинекологии.
Защита состоится г. В 14 часов на
С диссертацией можно ознакомиться в библиотеке Московской медицинской академии им.И.М.Сеченова (Москва, Зубовская пл., д. 1 )
Автореферат разослан «.
%Ъ Об 1997 г.
Ученый секретарь диссертационного совета кандидат медицинских наук
С.И.Эрдес
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы. Ведение беременности при хронических ¡пифических заболеваниях легких и их лечение продолжают аться актуальной проблемой акушерства и пульмонологии, асно данным ВОЗ XH3JI занимают 3-е место среди причин ,5У+ ! 0,017 ! 37,75+ ! 35,17± ! 0,84 ! 1,12
Ин1екцион.-аллергичн. брснх.астма до лечения 1,88+0,026 р^0,05 1,8+ 0,017 р<0,001 1,71 + 0,012 50,81+ 1 44,39_+ 0,77 ! 0,94 р<0,001! р<0,005 ! 38,6+ 0,25
После лечен 1 0,82+0,02! 1,68+ ! 0,017 43,64+ ! 40,13+ 0,79 ! 1,006
Здоровые ¡0,82+0,4 ! 0,68+ беременные ! ! 0,03
! 0,62+ ! 31,24+ ! 28,47+ ! 28,4+ ! 0,02 ! 1,01 ! 0,8 ! 0,8
В процессе проведения ЛР’Г у беременных с бронхиальной астмой инфекционно-аллергического происхождения отмечены следующие изменения: улучшение сердечной деятельности плода но данным КТГ было зарегистрировано только после 6-го сеанса ЛРТ при легком течении основного заболевания. Параллельно положительным изменениям на КТГ зарегистрированы и благоприятные сдвиги при проведении УЗИ.
При бронхиальной астме инфекционно-аллергического происхождения средней степени тяжести улучшение внутриутробного состояния плода отмечено лишь к окончанию курса ЛРТ и то, только в тех случаях, когда течение беременности не осложнялось появлением гесгоза.
Наши исследования показали, что у беременных с ппевмосклерозом после В-го сеанса ЛРТ уи у пациенток с бронхоэктатической болезнью после 5-6 сеанса ЛРТ по данным КТГ и УЗИ отмечается улучшение внутриутробного состояния плода. В результате проведенной ЛРТ у беременных с ХНЗЛ значительно улучшаются перинатальные исходы: в группе беременных с хроническим бронхитом 6 (8,4%) детей родились в состоянии легкой асфиксии, 2 (2,1%) — в тяжелой асфиксии.
У беременных с бронхиальной астмой 6 (13,4%) новорожденных родились в состоянии легкой асфиксии, 3 (5,1%) — в состоянии тяжелой асфиксии. В группе беоеменных с бронхоэктатической болезнью и ппевмосклерозом 9 (17,3%) детей родились в состоянии легкой асфиксии, 4 (5,7%) — в тяжелой асфиксии.
В результате проведенной работы отмечено снижение перинатальной заболеваемости у беременных с ХНЗЛ. При включении ЛРТ в комплекс лечебных мероприятий у беременных с ХНЗЛ перинатальная заболеваемость ниже, чем в контрольной группе при хроническом бронхите, бронхиальной астме в 2 раза, а при бронхоэктатической болезни и пневмосклерозе в 1,4 раза (220%о, 260°/Оо, 580%о соответственно).
При длительном хроническом бронхите инфекционно-аллергического генеза при тяжелой форме бронхиальной астме, при пневмосклерозе перинатальная заболеваемость (462,0%о, 524 %0, 5320/оо) оставалась относительно высокой, но была ниже в 1,3 раза, нежели у беременных контрольной группы. Снижение перинательной заболеваемости во всех группах беременных с ХНЗЛ обусловлена снижением числа новорожденных, родившихся в асфиксии (в 1,4 раза).
Наши исследования показали, что использование ЛР’Г на фоне общепринятой терапии позволяет уменьшить перинатальную смертность у беременных с ХНЗЛ. При хроническом бронхите инфекционного и инфекционно-аллергического происхождения, а также прилегкой форме бронхиальной астмы мы не наблюдали перинатальной смертности, что по всей видимости обусловлено своевременной адекватной терапией и тщательным наблюдением за беременными.
При хроническом обструктивном бронхите, осложненном пневмосклерозом, при использовании ЛРТ в комплексе с общепринятым лечением перинатальная смертность составила 23,0%о, и была в 1,3 раза меньше, чем у беременных, подвергшихся общепринятому методу терапии (30°/оо).
При тяжелой форме бронхиальной астмы перинатальная смертность на фоне ЛРТ, равняясь (23,0°/оо), была в 1,2 раза меньше, нежели у пациенток, не получавших комплексную терапию (29,0°/оо).
Для практического акушерства важной проблемой является определение показаний для экстренного родоразрешения при ХНЗЛ и срока гесгации, при котором возможны минимальные осложнения для новорожденных. Наши наблюдения показали наблюдения показали, что при тяжелой форме бронхиальной астмы и при сочетании ее с хроническим обструктивным бронхитом, сопровождающимся дыхательной недостаточностью, отмечено отсутствие эффекта от проводимой комплексной терапии. На основании проведенного анализа лечения у беременных с ХНЗЛ (у 15% с хроническим обструктивным
бронхитом при сочетании с бронхиальной астмой средней степени тяжести и у 7,3% с тяжелой формой бронхиальной астмой), у которых не было отмечено эффекта от проводимой комплексной терапии при включении ЛРТ, нами были выявлены характерные клинические и лабораторные признаки, являющиеся показанием к экстренному родоразрешению: частые приступы удушья, дыхательная недостаточность. Информативными критериями при этом являются патологическая активация кипин-калликреиновой системы (повышение спонтанной эстсразной активности до 32-35 мк/л. прскалликреина до 65 мк/л), высокий уровень ПОЛ в сыворотке (МДА до 1,6).
При хроническом бронхите инфекционного генеза при включении ЛРТ в лечение полный эффект от терапии возможен у всех беременных. Диагностированный хронический бронхит инфекционно-аллергнческого происхождения предполагает получение полного эффекта у 72,4% беременных. При атопической и инфекционно-аллергической форме бронхиальной астме полный эффект от проводимого комплексного лечения при включении ЛРТ отмечается у 75,8% и 58,7% беременных соответственно. Следует отметить, что у 87% беременных с хроническим бронхитом и бронхиальной астмой при достижении полного эффекта отмечалось удовлетворительное состояние плода и отсутствие плацентарной недостаточности.
При использовании общепринятой терапии у беременных с хроническим бронхитом инфекционного и инфекционно-аллергнческого генеза полный эффект наблюдался у 73,4% и 59,2% пациенток. Применение традиционной терапии у беременных с атопической и инфекционно-аллергической бронхиальной астмой вызвало лишь относительную ремиссию. У беременных с пнсвмосклерозом и бронхоэктатической болезнью только у 27% отмечается полный эффект. Несмотря на достижение полного эффекта у 52% беременных выявлена хроническая внутриутробная гипоксия плода.
С учетом современных представлений о патогенезе ХНЗЛ у беременных нами разработана схема ЛРТ, которая может быть включена в комплекс традиционного лечения, позволившая снизить частоту осложнений беременности при ХНЗЛ ( угроза прерывания беременности в 2,4 раза, гестоза в 1,3 раза, развитие фето-плацентарной недостаточности в 2,2 раза) по сравнению с таковыми данными у беременных, подвергшихся общепринятым методам лечения.
ОПТИМАЛЬНЫЙ РЕЖИМ ЛРТ У БЕРЕМЕННЫХ С ХНЗЛ
Место воздействия МВт/см2 Экспози^фсек.
12-20 нед. 20-30 нед. 30-40 нед. 12-20 нед. 20-30 нед. 30-40 нед.
Слизистая оболочка носа справа 3,5 3,5 4,5 15 15 30
слева 3,5 3,5 4,5 15 15 30
Наружная поперхностъ крыла носа справа 3,5 3,5 3,8 15 15 30
слева 3,5 3,5 3,8 15 15 30
Мелопаточная область справа 4,5 5,0 4,5 20 25 30
слева 4,5 5,0 4,5 20 25 30
Подключичная область справа 2,0 2,0 2,5 20 20 30
слева 2,0 2,0 2,5 20 20 30
Параверте-бральная область на уровне Д У-ДХ справа 5 точек 4,5 4,5 5,6 15 25 30
слева 5 точек 4,5 4,5 5,6 15 25 30
Одной из задач работы явилось выяснение диагностической ценности исследования грудного молока у родильниц с хроническим бронхитом, определяя в их молоке до и после курса лазеротерапии, содержание общих липидов, их основных фракций-триглицеридов, фосфолипидов, холестерина, продуктов ПОЛ и природных антиоксидантов — альфа-токоферола и аскорбиновой кислоты и сопоставляя полученные результаты с таковыми у здоровых родильниц.
Грудное молоко представляет секрет молочных желез женщин и содержит весь набор пищевых, регуляторных и защитных факторов, необходимых для нормального развития грудного ребенка (Бородин Е.А.,1992).
У родильниц с хроническим бронхитом концентрация фосфолипидов была значительно (р<0,02) ниже исследуемого показателя у здоровых родильниц, равняясь в среднем в молоке 1,18+0,33 мг/мл и 1,12+0,17 мг/мл в молозиве.
Индивидуальный анализ показателей фосфолипидов у родильниц с хроническим бронхитом показал, что наиболее низкие значения были зарегистрированы у больных с хроническим бронхитом инфекционно-аллергического генеза. При этом исследуемые показатели варьировали в молоке от 0,8 мг/мл до 1,1 мг/мл и от 0,75 мг/мл до 0,9 мг/мл в молозиве.
Как видно из представленной таблицы 10, у здоровых родильниц и у родильниц с хроническим бронхитом содержание общих липидов, триглицеридов в молоке практически не различается. Однако содержание холестерина в молоке у родильниц исследуемых групп в 1,7 раза меньше и составляет 0,56+0,12 мг/мл по отношению к 0,97+0,21 мг/мл в молозиве.
Полученные нами данные о концентрации холестерина в молоке и в молозиве у здоровых родильниц согласуются с данными других авторов (Яцик Г.В. исоавт., 1990).
Высокое содержание ненасыщенных и особенно полиненасыщенных жирных кислот в липидах женского молока определяет чувствительность молока и других свободных радикалов, способных инициировать процессы перекисного окисления. Следует отметить, что именно полипенасыщенные жирнокислотные остатки триглицеридов, фосфолипидов и жиров холестерина являются преимущественным субстратом в реакциях свободнорадикального окисления.
Вероятность инициирования этих реакций в липидах молока довольно высока с учетом присутствия в молоке лейтрофилов и макрофагов, способных продуцировать суперокисные анионы (02); гидроксильные радикалы (ОН) и перекись водорода (Н2О2) (Бородин Е.А., Бородина Г.П.,1992). По мнению этих авторов в определенных условиях эти высокореакционные радикалы вполне могут выступить в роли повреждающих факторов.
Развитие в молоке процесса перекисного окисления с образованием самых разнообразных окиси-производных липидов-гидроперекисей, альдегидов, кетонов, кислот, диальдегидов может иметь самое неблагоприятное последствие для организма ребенка, беззащитного перед этими высокотоксичными соединениями.
Нами проведено исследование содержания продуктов ПОЛ-диеновых конъюгатов и гидроперекисей липидов в молоке и в молозиве у здоровых родильниц и у родильниц с хроническим бронхитом. При этом были выявлены существенные различия молока и молозива у здоровых родильниц: связанные со степенью окисленности их липидов. Так, содержание продуктов ПОЛ-диеновых конъюгатов и гидроперекисей липидов в молоке на 42% и 33% соответственно выше, чем в молозиве.
ЛИПИДНЫЙ’СОСТАВ, СОДЕРЖАНИЕ ПРОДУКТОВ ПОЛ И АНТИОКСИДАНТОВ В МОЛОКЕ И МОЛОЗИВЕ ЗДОРОВЫХ РОДИЛЬНИЦ И РОДИЛЬНИЦ С ХРОНИЧЕСКИМ БРОНХИТОМ
Показатели Здоровые родильницы Родильницы с бронхитом хроничес!
молоко молозиво молоко молозиве
Общие липиды (мг/мл) ?.7±3, 2 23+2,3 24±2,9 21+3,4
Общие липиды (мг/мл) 23+Л,0 ■ 20+2,8 20+2,2 19±2,5
Хелестирин (мг/мл) 0,56+0,12 0,97+0,21 0,51+0,08 0,87+0,;
Фоофолипиды (мг/мл) ‘1,23+0,43 1,22+0,15 1,18+0,33 1,12+0,]
Диеновые конъюгаты 142+16 100+22 197+18 123+24
Гидроперекиси (нмоль/ 32+8,4 24+9,2 98+8,8 30+7,8
Аскорбиновая кислота (мкг/мл) 26+2,0 24+3,4 23+3,4 26+2,9
Альфа-токоферол (мкг/мл) 25+2,4 59+10 18_+2,б 38+9
ЛИПИДНЫЙ СОСТАВ, СОДЕРМАНИЕ ПРОДУКТОВ ПОЛ И АНТИОКСИДАНТОВ В МОЛОКЕ ЗДОРОВЫХ РОДИЛЬНИЦ И РОДИЛЬНИЦ С ГИПОГАЛАКТИЕЙ НА ФОНЕ ХРОНИЧЕСКОГО БРОНХИТА ДО И ПОСЛЕ ЛАЗЕРОТЕРАПИИИ
Показатели
Здоровые родильницы
Хронический бронхит, гипогалакткя
до лечения после лазеротерапии
Общие липиды (мг/ил)
Триглецериды (мг/мл)
Холестерин (мг/мл)
з?осфолипиды (мг/мл)
Диеновые конъюгаты (мг/мл)
Гидроперекиси (нмоль/мл)
Аскорбиновая кислота (мкг/мл)
Альфа-токоферол (мкг/мл)
27+3,2 23+4,0
1,23_+0,43 142+16
32+8,4
26+2,0
25+2,4
25+3,5 23+6,2
1,19+0,25 170+28
121+4,6
26,0+4,5
20+4,6
29+4,5 24±1,7
1,46+0,23 144+10
71+8,5
27+2,6
24+1,7
Возможно, большая степень окисленности липидов молока в определенной мере связана с пониженным содержанием в молоке липифильного антиоксиданта — альфа-токоферола.
Как показали исследования ряда авторов (Кисилевич Р.Ж., Скварко С.И., 1972; Бородин Е,А. и соавк, 1992), мощная антиоксидантная система молока предотвращает защиту тканей детского организма, и в первую очередь слизисгой кишечника ог действия кислородных радикалов.
Наши исследования показали, что содержание альфа-токоферола в молоке у здоровых родильниц составляет в среднем 25+2,4 мкг/мл, что в 2, 3 раза ниже, чем в молозиве, где оно составляет 59+10 мкг/мл.
Как видно из представленной таблицы 10, в отличие от витамина 2Е2, содержание водорастворимого антиоксиданта — аскорбиновой кислоты в молоке у здоровых родильниц — 26+2 мкг/мл не имеет достоверных различий с таковым в молозиве у здоровых родильниц -24+3,4 мкг/мл.
Анализируя и сравнивая липидный состав молока и молозива у здоровых родильниц и у женщин с хроническим бронхитом (табл.10), следует отметить, что особых различий отмечено не было.
Индивидуальный анализ изучаемых показателей дает основание полагать, что имеется снижение в молоке и в молозиве у родильниц с хроническим бронхитом содержания общих липидов, триглицеридов, холестерина и фосфолипидов по сравнению с аналогичными данными у здоровых родильниц.
Как видно из представленной табл. 10 в молоке и молозиве у родильниц с хроническим бронхитом отмечается активация ПОЛ и снижение уровня антиоксидантов, что может иметь неблагоприятные последствия для организма новорожденного. Проводимая лазеротерапия (табл. 11), при гипогалактии у родильниц с хроническим бронхитом способствует быстро и эффективно восстановить лактацию, повышает уровень общих липидов, холестерина, фосфолипидов, что значительно
повышает частоту естественного вскармливания со всеми его преимуществами. В процессе проведения лазеротерапии существенно повышалось количество альфа-токоферола, что особенно важно для вскармливания недоношенных детей.
ВЫВОДЫ
1. Хронические неспецифические заболевания легких во время беременности, особенно при инфекционно-аллергическом генезе их определяют высокую степень риска развития таких осложнений, как гестоз (24,8%), угроза прерывания беременности (42,7%), хроническая внутриутробная гипоксия плода (28,5%)).
2. При отсутствии осложнений беременности при ХНЗЛ фето-плацентарная недостаточность развивается в 2,3 раза чаше, внутриутробная гипоксия плода в 1,4 раза чаще, рождение детей в состоянии асфиксии в 1,7 раза чаще по сравнению с таковыми у беременных с неосложненным течением беременности.
3. Одной из причин нарушения состояния плода является ухудшение кинетики кислородного метаболизма у беременных с ХНЗЛ, степень которого уменьшается к концу беременности за счет улучшения бронхиальной проходимости и повышения легочной вентиляции.
4. Информативным диагностическим критерием кислородной задолженности тканей и угнетениея тканевого дыхания у беременных с ХНЗЛ является снижение критической концентрации кислорода при хроническом бронхите до 3,5+0,01 мм/рт.ст., бронхиальной астме до 2,8+3,1 мм./рт.ст., бронхо.эктатической болезни до 2,2+4,3 мм./рт.ст.
5. Параллельно нарушению кислородного гомеостаза у беременных с ХНЗЛ происходит патологическая активация ПОЛ и снижение антиоксидантной защиты организма. В условиях развившихся мембранных нарушений и изменений обменных процессов фето-плацентарная недостаточность выявляется в 32,5%).
6. Одним из основных звеньев патогенеза ХНЗЛ у беременных является патологическая активация кинин-калликреиновой системы, выражающаяся в увеличении уровня спонтанной эстеразной активности при параллельном уменьшении содержания в плазме прекалликреина. Повышение кинино-образующей способности у беременных с ХНЗЛ способствует в 1,4 раза увеличению развития угрозы прерывания беременности.
7. С целью профилактики осложнений беременности и нарушений состояния плода у беременных с ХНЗЛ одновременно на фоне общепринятой терапии (антибактериальная, бронхолитическая, десенсибилизирующая), начиная с 1 триместра беременности, следует использовать лазерную рефлексотерапию по биологически активным точкам.
8. Включение лазерной рефлексотерапии в комплекс лечебных мероприятий у беременных с ХНЗЛ способствует нормализации обменных процессов, мембранных нарушений, улучшению кислородного гомеостаза, торможению патологической активности кинин-калликреиновой системы.
9. Комплексное лечение ХНЗЛ у беременных позволяет снизить перинатальную заболеваемость при хроническом бронхите, бронхиальной астме в 2 раза, а при бронхоэктатической болезни и пневмосклерозе в 1,4 раза (220%о, 260%о, 580%о) за счет снижения числа новорожденных, родившихся в асфиксии (в 1,4 раза).
10. Наиболее информативными для комплексной оценки состояния кинетики кислородного метаболизма у новорожденных, родившихся от беременных с ХНЗЛ, являются функциональные пробы, отражающие процессы доставки, утилизации кислорода тканями, состояние микроциркуляции и интенсивности окислительно-восстановительных реакций в тканях.
И. Молоко и молозиво у родильниц с хроническим бронхитом имеет сниженную питательную ценность, заключающуюся в снижении
общих липидов, холестерина, фосфолипидов. Активизация ПОЛ и снижение природных антиоксидантов могут вызвать неблагоприятные последствия для организма новорожденного.
12. Метод лазеротерапии при гипогалактии у родильниц с хроническим бронхитом способствует быстрому и эффективному восстановлению лактации, повышает уровень общих липидов, холестерина, фосфолипидов, что значительно повышает питательную ценность молока. Проводимая лазеротерапия существенно повышает уровень природных антиоксидантов в молоке: альфа-токоферола в 1,4 раза, аскорбиновой кислоты в 1,1 раза, что особенно важно для вскармливания недоношенных детей.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. С целыо оценки состояния плода и прогнозирования осложнений беременности при ХНЗЛ следует учитывать состояние кислородного метаболизма (снижение транскутанного рОг, бронхиальной проходимости), клеточных мембран (повышение малонового диальдегида, диеновых конъюгатов), антиоксидантной защиты (повышение церулоплазмина и каталазы), некоторых компонентов кинин-калликреиновой системы (повышение уровня спонтанной эстеразной активности, уменьшение содрежания в плазме прекалликреина).
2. Для выявления степени нарушения кинетики кислородного метаболизма у новорожденных, родившихся от беременных с ХНЗЛ, следует определять транскуганное рОг (прогрессирующее снижение на протяжении раннего неонатального периода). Критическим является снижение уровня транскутанного рОг менее 42 мм./рт.ст.
3. В комплекс лечебных мероприятий у пациенток с ХНЗЛ наряду с антибактериальной, бронхолитической, десенсибилизирующей терапии следует включать лазерную рефлексотерапию по биологически активным точкам. Коррекция мембранных и обменных нарушений у беременных с
хроническим бронхитом инфекционного генеза достигается назначением ежелдневных в течение 5 дней сеансов ЛРТ, с хроническим бронхитом инфекционно-алдергического происхождения — 7-8 процедур ЛРТ с плотностью мощности 3,5 мВТ/см2 при экспозиции от 10 до 25 сек на каждую биологически активную точку.
4. Показаниями для проведения ЛРТ является атопическая и бронхиальная астма инфекционно-аллергического генеза. При атопической этнологии заболевания после 5-6 сеанса ЛРТ, а при инфекционно-аллергическом происхождении заболевания после 8-9 сеансов ЛРТ происходит нормализация биохимических показателей и улучшение состояния плода.
5. Дополнительным критерием для решения вопроса о состоянии плода у беременных с ХНЗЛ является патологическая активация ПОЛ в динамике (МДА до 1,54-1,68 мг %; ДК до 43,7-45 мг %), прогрессирующее снижение транскутанного рОг (менее 52,0 мм.рт.ст.).
6. Для решения вопроса о досрочном прерывании беременности при ХНЗЛ, наряду с прогрессирующей дыхательной недостаточностью, частыми приступами удушья, информативным критерием является патологическая активация кинин-калликреиновой системы (повышение спонтанной эстеразной активности до 32-35 мк/л, прекалликреипа до 65мк/л), высокий уровень ПОЛ (МДА до 1,6 мг.%), указывающих на дферуктивные процессы в легких и повреждения мембранных структур.
7. Тяжелое течение бронхиальной астмы, хронического обструктивного бронхита, сопровождающееся дыхательной недостаточностью, структурными изменениями в легких (эмфизема, пневмосклероз) являются противопоказанием для вынашивания беременности.
8. С целью определения питательной ценности молока и молозива у родильниц с хроническим бронхитом следует производить биохимическое исследование и выявление уровня общих липидов,
фосфолипидов, холестерина, природных антиоксидантов — альфа-токоферола и аскорбиновой кислоты.
9. Лазеротерапию при гипогалактии у родильниц с хроническим бронхитом необходимо назначать в объеме одной процедуры, ежедневно, 6-7 раз, по полям, под контролем биохимического состава молока (уровень фосфолипидов, триглицеридов, общих липидов, холестерина, антиоксидантов).
ПЕРЕЧЕНЬ РАНОТ, В КОТОРЫХ ОПУБЛИКОВАНЫ
ОСНОВНЫЕ РЕЗУЛЬТАТЫ, ВКЛЮЧЕННЫЕ В ДИССЕРТАЦИЮ:
1. Динамическое полярографическое снижение особенностей кислородного снабжения у новорожденных. — В сб. Профилактика, диагностика и лечение острых заболеваний органов дыхания у детей Приамурья, Благовещенск, 1988, с.37-38 (соавт.: Сидоренко И.А.).
2. Течение беременности и родов у беременных с хроническими заболеваниями легких. — В сб.: Профилактика нарушений специфических функций у женщин Приамурья, 1989, с.78-81 (Сидоренко И.А.).
5. Роль акушерско-терапевтическо-педиатрического комплекса в оздоровлении беременных с ХНЗЛ. — В сб.: Социально-медицинские аспекты рождаемости и охраны матери и ребенка в дальневосточном регионе., 1991, с.92-94 (соавт. Будковская Л.С.).
6. Особенности адаптации новорожденных, родившихся от матерей с хроническими неспецифическими заболеваниями легких. — В сб.: Социально-медицинские аспекты рождаемости и охрана матери и
ребенка в Дальневосточном регионе. 1991, с.109-112 (соавт.: Воробьева Н.М., Сидоренко И.А.).
9. Использование лазерной рефлексотерапии у беременных с ХНЗЛ
— тез.докл. «Использование лазеров в клинической медицине», паучно-практич.конф., 1992, г.Юрмала.
10.Влияние лазерной рефлексотерапии на течение беременности при гестозе при ХНЗЛ. — Тез.докл. «Лазеры в медицине, терапевтические и практические вопросы», Бишкек, 1992.
11. Изменение кислородного метаболизма тканей у беременных с ХНЗЛ на фоне применения лазерной акупунктуры. — Тез.докл. «Лазеры в клинической практике», Южно-Сахалинск, 1992 г.
13. Комбинированная внутривенная и эндобронхиальная лазеротерапия у новорожденных с синдромом дыхательных расстройств.
15. Использование низкоинтенсивного лазерного излучения для лечения гипогалактии у родильниц с хроническими неспецифическими заболеваниями легких. — В сб.: Применение НЛИ в клинической
практике, Благовещенск, 1994, с.60-62 (соавт.: Бородин Е.А., Сидоренко И.А., Мерекина Л.И.).
16. Лазеротерапия в комплексном лечении и профилактике посреродовых гнойно-септических осложнений. — В сб.: Применение лазерного излучения в клинической практике., Благовещенск, 1994, с.40-41.
23. Использование лазерной акупунктуры у беременных с хроническими неспецифическими заболеваниями легких. — В жури.: Вестник Российской ассоциации акушеров-гинекологов, Москва, 1996,
№ 2, с.78-80. (соавт.: Бородин Е.А., Сидоренко И.А.).
