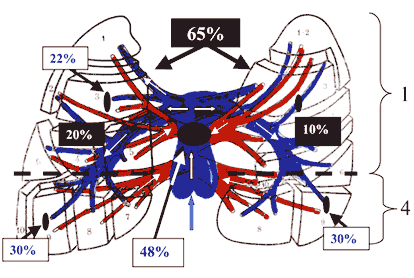
Бляшки в сонной артерии
Содержание
Причины появления бляшек в сонных артериях
Формирование холестериновых бляшек в сонных артериях это одна из форм системного атеросклероза, редко встречающаяся изолировано. Как правило, атеросклероз брахиоцефальных артерий (брахио – плечо, цефалис – голова (греч.)), к которым относятся сонные артерии, сочетается с атеросклерозом аорты, коронарных артерий, артерий нижних конечностей.
Атеросклероз — хроническое заболевание артерий эластического и мышечно-эластического типа, возникающее вследствие нарушения липидного обмена и сопровождающееся отложением холестерина и некоторых фракций липопротеидов в интиме сосудов. Отложения формируются в виде атероматозных бляшек. Последующее разрастание в них соединительной ткани (склероз), и кальционоз стенки сосуда приводят к деформации и сужению просвета вплоть до облитерации (закупорки). Невозможно назвать одну единственную причину, приводящую к атеросклеротической перестройке стенки артерии и формированию атеросклеротических бляшек.
Большинство исследователей согласны с тем фактом, что в основе атеросклероза лежит нарушение обмена жиров (точнее эфиров холестерина) на уровне генетической предрасположенности. Известны заболевания семейной гиперхолестеринемии (СГ). Это заболевание, вызванное снижением скорости удаления липопротеинов низкой плотности (ЛНП) из кровотока вследствие мутаций в гене специфического рецептора ЛНП. Семейная гиперхолестеринемия, является наиболее распространенным генетическим заболеванием вследствие мутации одного гена (моногенное заболевание). Современное медицинское научное сообщество, на основании многочисленных исследований, считает главными пусковыми механизмами прогрессирования атеросклероза (увеличение размера и количества бляшек) факторы риска.
Факторы риска
Без проведения коррекции факторов риска, при наличии предрасположенности к атеросклерозу, в стенках артерий постепенно нарастают холестериновые отложения. Для клинических проявлений атеросклероза необходимо сужение любой крупной артерии более чем на 50%. Именно на этой стадии чаще всего и происходит обращение пациентов за медицинской помощью. Бляшки в сонных артериях чаще всего расположены в шейном сегменте артерии, на небольшом протяжении. Ключевым моментом в определении степени серъезности поражения внутренней сонной артерии является процент сужения (стеноза) ее просвета, по отношению к нормальному просвету, расположенному за бляшкой. Проведенными многочисленными исследованиями доказано, что стеноз внутренней сонной артерии более чем на 70% повышает риски развития ишемического инсульта в 5 раз, по сравнению с меньшей степенью стенозирования. Головной мозг получает основное кровоснабжение от двух внутренних сонных и двух позвоночных артерий. Стеноз артерии более чем на 70 % приводит к изменению локальных параметров кровотока – их можно сравнить с потоком речной воды в местах сужения русла – бурление, завихрения, хаотичные удары крови в стенку сосуда приводят к микротромбообразованию, травматизации стенки сосуда, разрушению нестабильных бляшек и отрыву ее частиц. Свободно расположенные в кровотоке частицы бляшек и тромбов называются эмболами. Следуя по кровотоку, эмбол застревает в более мелких ветвях, расположенных в головном мозге, вызывая ишемию участков головного мозга и приводя к его гибели.
Симптомы атеросклеротических бляшек в сонной артерии
Наличие атеросклеротических бляшек в сосудах, питающих головной мозг, часто трудно заподозрить, т.к. жалобы разнообразны и непостоянны. К тому же, для появления четкой симптоматики должны иметь место выраженные сужения артерий. Заподозрить наличие атеросклероза сонных артерий необходимо при наличии факторов риска, а также заболеваний сердца и сосудов нижних конечностей. В настоящее время основными симптомами считают наличие малых и больших ишемических инсультов, а также общемозговые симптомы.
-
Транзиторные ишемические атаки (ТИА) возникают при отрыве мелких фрагментов атеросклеротической бляшки и попадании их в небольшие сосуды головного мозга, вызывая гибель мозга на малом участке. При этом возможны преходящие параличи рук и/или ног (от нескольких минут до нескольких часов), нарушения речи, преходящая или резко возникшая слепота на один глаз, снижение памяти, головокружения, обмороки. Наличие ТИА серьёзный признак высокого риска развития тяжелого инсульта в ближайшее время и требует незамедлительного обращения за медицинской помощью.
-
Острое нарушение мозгового кровообращения по ишемическому типу (ОНМК) – последствие острой закупорки крупной ветви внутренней сонной артерии, которое привело и гибели нейронов и потере головным мозгом части функций. В трети всех случаев инсульт приводит к гибели человека. В большинстве всех случаев тяжелая инвалидизация после инсульта навсегда изменяет жизнь человека и его родственников.
-
Хроническая недостаточность мозгового кровообращения – снижение поступления крови в головной мозг из за сужения артерий, заставляющее клетки головного мозга находиться в постоянном напряжении всех внутриклеточных систем и межклеточных связей. Симтомы неспецифичны, это могут быть шум в голове, головокружения, мелькание «мушек» перед глазами, шаткость при ходьбе и др.
Операция по удалению бляшек из внутренней сонной артерии (эверсионная каротидная эндартерэктомия)
К сожалению, пока не существует лекарств, способных «растворить» или ликвидировать бляшки в сосудах. Современные препараты могут лишь приостановить рост атеросклеротических бляшек и уменьшить вероятность образования тромбов. Основным и единственным эффективным методом лечения сужений артерий является операция. Многочисленные исследования, объединявшие много стран, неоспоримо доказали эффективность профилактических хирургических методов в предупреждении инсульта. Важно понимать, что хирургическое вмешательство выполняется при наличии строгих показаний к операции, и не заменяет собой лечение системного атеросклероза.
Одним из способов устранения стеноза внутренней сонной артерии является операция эверсионной каротидной эндартерэктомии.
- Под наиболее безопасной анестезией (как правило, это проводниковая анестезия местным анестетиком) на шее в области сонной артерии производится небольшой разрез (4-6 см).
- Под трехкратным увеличением, при помощи специальных инструментов артерии отделяются от окружающих структур (нервы, вены).
- Производится проверка устойчивости головного мозга ко временному пережатию сонной артерии при помощи нескольких методик. Если есть малейшее подозрение, что мозг не сможет перенести пережатие сонной артерии — устанавливается специальный временный шунт, обеспечивающий кровоснабжение бассейна оперируемой артерии. Артерии пережимаются.
- Внутренняя сонная артерия рассекается поперечно и наружный слой артерии выворачивается с бляшки подобно снятию чулка с ноги, после чего атеросклеротическая бляшка извлекается из сосуда вместе с внутренним слоем.
- Тщательно удаляются все свободно лежащие в просвете сосуда остатки бляшки и наружный слой артерии возвращается в прежнее положение.
- Целостность сосуда восстанавливается непрерывным швом. Нити, используемые для швов, тоньше 1/10 мм, не рассасывающиеся.
- После завершения наложения шва из артерии выпускается воздух и кровоток восстанавливается. После проверки швов на герметичность и отсутствии источников кровотечения производится послойное ушивание раны косметическим швом.
На протяжении всей операции пациент остается в сознании, обязательно поддерживается речевой и зрительный контакт. Продолжительность всей операции 1-2 часа, в послеоперационном периоде длительного наблюдения и лечения в отделении реанимации не требуется. Периоперационный протокол в нашем учреждении позволяет выписывать пациентов на следующий день после операции, что благоприятно сказывается на ранней реабилитации и препятствует появлению инфекционных осложнений.
Как получить услугу эверсионной каротидной эндартерэктомии (удаление бляшек сонной артерии)
Показания к хирургическому лечению атеросклероза внутренних сонных артерий определяет врач сердечно-сосудистый хирург, однако, для успешного выполнения операции и минимизации риска осложнений, необходимо слаженное взаимодействие невролога, кардиолога, анестезиолога. В нашем учреждении работает именно такая команда профессионалов, готовых помочь каждому пациенту в борьбе с сердечно-сосудистыми заболеваниями. Записавшись на прием к сердечно-сосудистому хирургу клиники вы получите исчерпывающую информацию о методах современной диагностики и лечения заболеваний сонных артерий, определите необходимость и сроки хирургического вмешательства. Применяемые современные технологии, опыт наших специалистов помогут в избавлении от сужения сонных артерий, профилактике инсультов и сохранении активной и полноценной жизни.
- Авторы
- Резюме
- Файлы
- Ключевые слова
- Литература
Бовтюшко П.В. 1 Гришаев С.Л. 1 Филиппов А.Е. 1 1 ФГБВОУ ВПО «Военно-медицинская академия им. С.М. Кирова» МО РФ, Санкт-Петербург Исследована частота выявления атеросклеротических бляшек (АБ) в общей сонной и бедренной артериях в изолированной выборке 207 мужчин, не имеющих клинических признаков атеросклероза (2414 наблюдений). Изучена взаимосвязь с модифицируемыми и немодифицируемыми сердечно-сосудистыми факторами риска. Такие «большие» факторы риска, как возраст, систолическое артериальное давление и холестерин были значимо связаны с частотой выявления атеросклеротических бляшек в общей сонной и бедренной артериях. В то же время 68% значимости зависело от других факторов. Для того чтобы оценить влияние факторов риска на единственный изучаемый признак, был проведен линейный многофакторный регрессионный анализ. Зависимой переменной являлась суммарное количество бляшек, выявляемых методом УЗИ по всем изученным сосудистым бассейнам. В качестве влияющих факторов рассмотрены переменные, в отношении которых была выявлена достоверная связь с частотой обнаружения АБ, а именно: возраст, уровень ЛПНП, ЛПВП и триглицеридов. Полученный результат позволяет предполагать, что толщина показателя «интима-медиа» как маркер субклинического атеросклероза может иметь самостоятельное прогностическое значение.
 304 KB атеросклеротическая бляшка общая сонная артерия бедренная артерия сердечно-сосудистые факторы риска толщина интима-медиа артерии атеросклероз 1. Рекомендации по профилактике, диагностике и лечению артериальной гипертензии // Кардиоваскулярная терапия и профилактика. – 2009. – № 4, (приложение). – 32 с. 2. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза // Кардиоваскулярная терапия и профилактика. – 2004. – № 2, (приложение). – 36 с. 3. Рогоза А.Н. Современные методы оценки состояния сосудов у больных артериальной гипертонией. – М.: РКНПК, 2008. – 71 с. 4. Assmann G. Simple scoring scheme for calculating the risk of acute coronary events based on the 10-year follow-up of the prospective cardiovascular Munster (PROCAM) study / Circulation. – 2002. – Vol.105. – P. 310–315. 5. Conroy R.M., Pyorala K., Fitzgerald A.P. et al. Estimation of ten year risk of fatal cardiovascular disease in Europa: the SCORE project / Eur. Heart J. –2003. – Vol. 24. – P. 987–1003. 6. Crouse J., Raichlen J., Riley W., et al. Effect of Rosuvastatin on Progression of Carotid Intima-Media Thickness in Low-Risk Individuals With Subclinical Atherosclerosis. The METEOR Trial / JAMA. – 2007. – Vol.297: (doi:10.1001/jama.297.12.joc70024). 7. Grundy S.M., Becker D., Luther T.C. et al. Adult Treatment Panel III (Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive summary of the third report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults) / JAMA. – 2001. –Vol. 285. – P. 2486. 8. Hodis H.N., Mack W.J., LaBree L., et al. The role of carotid arterial intima-media thickness in predicting clinical coronary events / Ann. Intern. Med. – 1998. – Vol. 128. – P. 262–269. 9. Stein J.S., Korcarz C.E., Post W.S. Use of Carotid Ultrasound to Identify Subclinical Vascular Disease and Evaluate Cardiovascular Disease Risk: Summary and Discussion of the American Society of Echocardiography Consensus Statement / Preventive Cardiology.: Winter. –2009. – P. 34–38. 10. Taylor A., Merz C., Udelson J. Executive Summary–Can Atherosclerosis Imaging Techniques Improve the Detection of Patients at Risk for Ischemic Heart Disease? // Journal of the American College of Cardiology. – 2003. – Vol. 41, №. 11. –P. 31–37. 11. Terry G.L., Tang R., Davis D.H., Espeland M.A., Morgan T.M., Crouse J.R. Progression of carotid artery atherosclerosis: associations with CAD and risk factors (abstr). Circulation – 2000. – 102 р.
304 KB атеросклеротическая бляшка общая сонная артерия бедренная артерия сердечно-сосудистые факторы риска толщина интима-медиа артерии атеросклероз 1. Рекомендации по профилактике, диагностике и лечению артериальной гипертензии // Кардиоваскулярная терапия и профилактика. – 2009. – № 4, (приложение). – 32 с. 2. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза // Кардиоваскулярная терапия и профилактика. – 2004. – № 2, (приложение). – 36 с. 3. Рогоза А.Н. Современные методы оценки состояния сосудов у больных артериальной гипертонией. – М.: РКНПК, 2008. – 71 с. 4. Assmann G. Simple scoring scheme for calculating the risk of acute coronary events based on the 10-year follow-up of the prospective cardiovascular Munster (PROCAM) study / Circulation. – 2002. – Vol.105. – P. 310–315. 5. Conroy R.M., Pyorala K., Fitzgerald A.P. et al. Estimation of ten year risk of fatal cardiovascular disease in Europa: the SCORE project / Eur. Heart J. –2003. – Vol. 24. – P. 987–1003. 6. Crouse J., Raichlen J., Riley W., et al. Effect of Rosuvastatin on Progression of Carotid Intima-Media Thickness in Low-Risk Individuals With Subclinical Atherosclerosis. The METEOR Trial / JAMA. – 2007. – Vol.297: (doi:10.1001/jama.297.12.joc70024). 7. Grundy S.M., Becker D., Luther T.C. et al. Adult Treatment Panel III (Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive summary of the third report of the National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults) / JAMA. – 2001. –Vol. 285. – P. 2486. 8. Hodis H.N., Mack W.J., LaBree L., et al. The role of carotid arterial intima-media thickness in predicting clinical coronary events / Ann. Intern. Med. – 1998. – Vol. 128. – P. 262–269. 9. Stein J.S., Korcarz C.E., Post W.S. Use of Carotid Ultrasound to Identify Subclinical Vascular Disease and Evaluate Cardiovascular Disease Risk: Summary and Discussion of the American Society of Echocardiography Consensus Statement / Preventive Cardiology.: Winter. –2009. – P. 34–38. 10. Taylor A., Merz C., Udelson J. Executive Summary–Can Atherosclerosis Imaging Techniques Improve the Detection of Patients at Risk for Ischemic Heart Disease? // Journal of the American College of Cardiology. – 2003. – Vol. 41, №. 11. –P. 31–37. 11. Terry G.L., Tang R., Davis D.H., Espeland M.A., Morgan T.M., Crouse J.R. Progression of carotid artery atherosclerosis: associations with CAD and risk factors (abstr). Circulation – 2000. – 102 р.
Атеросклероз — медленно прогрессирующее хроническое заболевание с продолжительным, на протяжении нескольких десятилетий, субклиническим периодом. Именно на этом этапе происходят те процессы, которые знаменуют переход от обратимых изменений сосудов к органическому поражению с последующим неизбежным прогрессированием и поражением органов-мишеней, запуском порочных кругов, вовлечением новых патогенетических механизмов, развитием артериальной гипертонии (АГ), коронарогенного поражения миокарда, ишемической патологии почек, головного мозга, сетчатки и других органов и тканей. Непосредственным проявлением атеросклеротического процесса являются атеросклеротические бляшки (АБ). Поскольку атеросклероз — генерализованный процесс, атеросклеротические изменения стенки в одном сосудистом бассейне отражают состояние и других региональных сосудистых бассейнов .
Следует отметить, что субклинический атеросклероз не обязательно обозначает такое благоприятное течение процесса, при котором нет заметного роста бляшек в просвет сосудов, а также их разрывов. Известно, что к развитию острых коронарных событий нередко приводят бляшки, не создающие выраженных стенозов и, как правило, невидимые при рентгеноконтрастной ангиографии. Рано или поздно очередная такая бляшка с лопнувшей покрышкой может привести не только к клинически манифестному сердечно-сосудистому заболеванию (инфаркту миокарда, инсульту и др.), но и вызвать внезапную сердечную смерть на фоне полного, казалось бы, здоровья. Многие разрывы бляшек протекают асимптомно. В небольшом исследовании A.P. Burke et al. (2001) из 142 мужчин, умерших от внезапной сердечной смерти, у 61% были обнаружены признаки уже заживших разрывов бляшек, которые никак не проявлялись клинически.
АБ определяется как фокальная структура, выступающая в просвет артерии не менее чем на 0,5 мм или на 50% от величины ТИМ прилегающих участков артерии, или как имеющая толщину, измеренную как расстояние между линиями раздела «медиа-адвентиция» и «просвет артерии — интима» более 1,5 мм . Наличие атеросклеротических бляшек в сонных артериях по данным проспективных исследований является критерием стратификации риска развития инсульта и ИБС, в ряде случаев, даже более строгим предиктором, нежели утолщение стенки .
Цель исследования: изучить распространенность субклинического атеросклероза по частоте обнаружения АБ в общей сонной и бедренной артериях (ОСА и БА) в изолированной социально однородной выборке мужчин, не имеющих клинических признаков атеросклероза, и оценить взаимосвязь с модифицируемыми и немодифицируемыми сердечно-сосудистыми факторами риска (ФР).
Материалы и методы исследования
Работа основана на результатах комплексного обследования состояния здоровья социально однородной группы мужчин (n = 207), проживающих в г. Кириши Ленинградской области и находящихся под диспансерном динамическом наблюдением на протяжении 10 лет. Пациенты считались пригодными для включения в исследование, если у них отсутствовали клинические проявления атеросклероза, но существовал риск их развития вследствие:
- наличия нескольких ФР (≥ 2), даже если при оценке по таблице SCORE 10-летний риск фатального исхода заболевания не превышал 5%;
- лица без клинических проявлений атеросклероза с одним умеренно выраженным ФР, например — ОХС > 5 ммоль/л, или ХСЛНП ≥ 3 ммоль/л, АД — в пределах 140/90-160/100 мм рт.ст.;
- лица с отягощенным семейным анамнезом: начало ИБС или другого сосудистого заболевания у ближайших родственников: больного по мужской линии < 55 лет, по женской линии < 65 лет;
- какого-либо из следующих критериев: курение в анамнезе, наличие любой из нижеследующих характеристик метаболического синдрома: индекс массы тела > 25 кг/м², сывороточные триглицериды ≥ 1,7 ммоль/л, ; ХС ЛПВП < 1,0 ммоль/л, артериальное давление ≥130/85 мм рт. ст.
Каждый пациент проходил углубленное медицинское обследование, включавшее сбор жалоб, врачебный осмотр, общеклинические анализы крови и мочи, биохимическое исследование крови, регистрацию ЭКГ, УЗИ сердца и внутренних органов живота, щитовидной железы, консультации специалистов (кардиолога, эндокринолога и хирурга) не реже двух раз в год.
Для оценки структурно-морфологических признаков субклинического атеросклероза использовалось УЗИ общих сонных и бедренных артерий. Диагностика проводилась по очереди двумя специалистами на аппарате Logik 400 (США). Наличие бляшки и факт существования субклинического атеросклероза устанавливали в том случае, если толщина фокальной стуктуры была не менее чем на 50% больше толщины окружающей стенки .
Математическая обработка результатов исследования проводилась с помощью пакета прикладных статистических программ CCS «Statistica for Windows» v.6.0.437.0″ (2002).
Результаты исследования и их обсуждение
Средний возраст пациентов за весь период наблюдения составил 48,7 лет. При первичном обследовании самому молодому участнику исследования было 22 года, самому старому — 64 года. Анализу были подвергнуты все наблюдения, включая повторные. Общее количество валидных наблюдений за 10-летний период времени составило 2414.
При анализе частоты выявления атеросклеротических бляшек в ОСА (табл. 1) обнаружено, что процент лиц, свободных от бляшек в измеряемых сегментах левой и правой СА, составил 78%. Одиночная бляшка хотя бы в одной из артерий регистрировалась в 8,9% случаев, 2 бляшки — в 9,1%, 3 и более бляшек — в 4,0% случаев. Таким образом, признаки субклинического атеросклероза по факту обнаружения бляшки демонстрировало 22% обследуемых лиц.
Анализ частоты выявления атеросклеротических бляшек в БА (табл. 2) показал, что процент лиц, свободных от бляшек в измеряемых сегментах левой и правой БА, составил 52,3%, что значимо меньше, чем при исследовании ОСА. Одиночная бляшка хотя бы в одной из артерий регистрировалась в 12,9% случаев, 2 бляшки — в 18,4%, 3 и более бляшек — в 16,3% случаев. Таким образом, признаки субклинического атеросклероза по факту обнаружения хотя бы одной бляшки в БА демонстрировало 46,7% наблюдений.
Таблица 1. Частота выявления атеросклеротических бляшек в ОСА за 10-летний период наблюдения
Таблица 2. Частота выявления атеросклеротических бляшек в БА за 10-летний период наблюдения
Частота выявления атеросклеротических бляшек за весь период наблюдения по всем сосудистым бассейнам составила 51,1% (1234 случая). Одна бляшка и более в любом из 4 исследованных бассейнов определялась в 51,1% случаев, 2 бляшки и более — в 38% случаев, 3 бляшки и более — в 26% случаев, 4 бляшки и более — в 17,6% случаев и 5 бляшек и более — в 9,2% случаев.
При анализе встречаемости АБ в зависимости от возраста выявлено, что в интервале от 22 до 39 лет частота выявления хотя бы одной бляшки во всех исследованных бассейнах не превышала 10% (9,7%). В интервале от 40 до 49 лет она составляла 40,4%, в возрасте от 50 до 59 лет — 68,9% и у лиц от 60 лет и старше — в 78,2% случаев (p < 0,01). Частота выявления множественных бляшек (2 АБ и более, 3 АБ и более) имела практически линейную зависимость от возраста.
Современные системы стратификации риска, Фремингемский алгоритм, помимо возраста, пола и курения, учитывает такие модифицируемые ФР, как величина систолического АД, уровень ОХ (модель SCORE) и ЛПВП . Алгоритм PROCAM, помимо перечисленных факторов, учитывает уровень ЛПНП, триглицеридов и наличие или отсутствие диабета . Для оценки взаимосвязи этих ФР с частотой выявления АБ мы проанализировали встречаемость этих признаков выше предельных величин в 2-х выборках. При анализе липидограммы мы пользовались известным правилом «пятерки»: ОХ < 5 ммоль/л, индекс атерогенности < 4, ЛПНП < 3 ммоль/л, ТГ < 2 ммоль/л, ЛПВП < 1 ммоль/л, которые были приняты за верхнюю границу нормы . Состояние нормотензии по уровню систолического АД оценивалось при его величине не более 140 мм рт. ст. . Лица с сахарным диабетом в исследование не включались.
Первую выборку (1234 случая) составили наблюдения, в которых была выявлена одна бляшка и более в любом из 4 исследованных бассейнов. Вторую выборку (контрольную) составили оставшиеся наблюдения.
Анализ частоты выявления модифицируемых ФР в зависимости от отсутствия или наличия хотя бы одной АБ в любом из исследованных сосудистых бассейнов показал значимую взаимосвязь между фактом обнаружения АБ и нарушениями липидного обмена вплоть до 59-летнего возраста.
В возрасте от 40 до 49 лет соответствующие различия выявлялись по частоте выявления гипертриглицеридемии и ги- по-α-холестеринемии и в возрасте от 50 до 59 лет — по частоте выявления гиперхолестеринемии и гипертриглицеридемии.
В возрастном диапазоне от 60 лет и старше (до 72 лет) какой-либо взаимосвязи между всеми отмеченными выше модифицируемыми ФР и фактом обнаружения одной и более АБ не выявлялось.
Полученный результат позволяет сделать заключение, что у мужчин молодого и среднего возраста большая часть липидных ФР, включенных в принятые схемы стратификации риска, имеют значимую связь с обнаружением АБ в бассейнах ОСА и БА.
С целью оценки влияния больших ФР на изучаемый признак — (АБ) был проведен линейный многофакторный регрессионный анализ. Зависимой переменной (Y) являлась суммарное количество бляшек, выявляемых методом УЗИ по всем изученным сосудистым бассейнам. В качестве влияющих факторов рассмотрены переменные, в отношении которых была выявлена достоверная связь с частотой обнаружения АБ, а именно: возраст, уровень ЛПНП, ЛПВП и ТГ.
Результаты расчетов показали, что количество выявляемых при УЗИ АБ имеет значимую зависимость от возраста, уровня ТГ, ЛПВП и ЛПНП. Свободный член (а) равняется -4,63 с уровнем значимости p < 0,0005, коэффициенты регрессии изучаемых ФР: возраста, ТГ и ЛПВП составили 0,008; 0,072 и 0,214 (p < 0,001). Уровень значимости коэффициента регрессии для ЛПНП составил 0,07, что является допустимым для поискового исследования (Юнкеров В.И., Григорьев С.Г., 2005). По критерию F = 50,6 и уровню значимости p = 0,0000 модель являлась значимой и информативной (R = 0,50). Уравнение линейной регрессии имело вид:
У = -4,63 + 0,095·Возраст + 0,25·ТГ — ‒ 0,62·ЛПВП + 0,14·ЛПНП,
где У — прогнозируемое количество АБ в ОСА и БА.
В то же время обращало внимание, что отмеченные ФР объясняли дисперсию изучаемого признака лишь на 25% (R² = 0,25), тогда как на 75% его дисперсия от отмеченных ФР зависимости не имела.
Вывод
Такие факторы риска как возраст, уровень ТГ, ХС ЛПВП и ХС ЛПНП, являющиеся главными составляющими принятых моделей стратификации суммарного сердечно-сосудистого риска, значимо связаны с частотой обнаружения атеросклеротической бляшки в крупных артериях мышечно-эластического типа. В то же время отмеченные факторы риска объясняют дисперсию анализируемого признака не более чем на 25%. Полученный результат позволяет предполагать, что атеросклеротическая бляшка как маркер субклинического атеросклероза может иметь самостоятельное прогностическое значение.
Рецензенты:
Работа поступила в редакцию 26.07.2012.
Библиографическая ссылка
Бовтюшко П.В., Гришаев С.Л., Филиппов А.Е. АТЕРОСКЛЕРОТИЧЕСКАЯ БЛЯШКА В РЕГИОНАРНЫХ СОСУДИСТЫХ БАССЕЙНАХ ОБЩЕЙ СОННОЙ И БЕДРЕННОЙ АРТЕРИЙ КАК МАРКЕР СУБКЛИНИЧЕСКОГО АТЕРОСКЛЕРОЗА // Фундаментальные исследования. – 2012. – № 8-2. – С. 285-288;
URL: http://www.fundamental-research.ru/ru/article/view?id=30353 (дата обращения: 29.10.2020). Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) «Современные проблемы науки и образования» список ВАК ИФ РИНЦ = 0.791 «Фундаментальные исследования» список ВАК ИФ РИНЦ = 1.074 «Современные наукоемкие технологии» список ВАК ИФ РИНЦ = 0.909 «Успехи современного естествознания» список ВАК ИФ РИНЦ = 0.736 «Международный журнал прикладных и фундаментальных исследований» ИФ РИНЦ = 0.570 «Международный журнал экспериментального образования» ИФ РИНЦ = 0.431 «Научное Обозрение. Биологические Науки» ИФ РИНЦ = 0.303 «Научное Обозрение. Медицинские Науки» ИФ РИНЦ = 0.380 «Научное Обозрение. Экономические Науки» ИФ РИНЦ = 0.600 «Научное Обозрение. Педагогические Науки» ИФ РИНЦ = 0.308 «European journal of natural history» ИФ РИНЦ = 1.369 Издание научной и учебно-методической литературы ISBN РИНЦ DOI
Предлагаем вашему вниманию журналы, издающиеся в издательстве «Академия Естествознания» (Высокий импакт-фактор РИНЦ, тематика журналов охватывает все научные направления) «Современные проблемы науки и образования» список ВАК ИФ РИНЦ = 0.791 «Фундаментальные исследования» список ВАК ИФ РИНЦ = 1.074 «Современные наукоемкие технологии» список ВАК ИФ РИНЦ = 0.909 «Успехи современного естествознания» список ВАК ИФ РИНЦ = 0.736 «Международный журнал прикладных и фундаментальных исследований» ИФ РИНЦ = 0.570 «Международный журнал экспериментального образования» ИФ РИНЦ = 0.431 «Научное Обозрение. Биологические Науки» ИФ РИНЦ = 0.303 «Научное Обозрение. Медицинские Науки» ИФ РИНЦ = 0.380 «Научное Обозрение. Экономические Науки» ИФ РИНЦ = 0.600 «Научное Обозрение. Педагогические Науки» ИФ РИНЦ = 0.308 «European journal of natural history» ИФ РИНЦ = 1.369 Издание научной и учебно-методической литературы ISBN РИНЦ DOI
Сосудистые заболевания головного мозга – одна из наиболее актуальных медико-социальных проблем, большая значимость которой определяется высоким удельным весом сосудистых заболеваний головного мозга в структуре заболеваемости и смертности населения, причиной больших потерь из-за временной нетрудоспособности и первичной инвалидности. По данным Всемирной организации здравоохранения в последнем десятилетии двадцатого века мозговой инсульт ежегодно лишал жизни 5 миллионов человек. Еще почти столько же из числа 15 миллионов выживших после него становились инвалидами. В экономически развитых странах смертность от таких заболеваний занимает в структуре общей смертности второе-третье место. Смертность от нарушений мозгового кровообращения в России остается одной из самых высоких в мире. Ежегодно в мире переносят инсульт более 6 миллионов человек, из них 400-450 тысяч регистрируется только в России. Инсульт является абсолютно лидирующей причиной инвалидизации населения. Из всех острых нарушений мозгового кровообращения 80% составляет ишемический инсульт.
В экономически развитых странах несколько десятилетий тому назад наблюдалась аналогичная ситуация, но вследствие осуществления в государственных масштабах профилактических мер против атеросклероза в этих странах положение дел коренным образом изменилось – смертность от сердечно-сосудистых причин сократилась в 2 раза и более, резко возросла средняя продолжительность жизни населения.
В настоящее время доказано, что большая часть острых нарушений мозгового кровообращения по ишемическому типу являются осложнениями атеросклероза артерий большого и среднего калибра (чаще всего шейного отдела внутренней сонной артерии). Атероматозные бляшки поражают главным образом крупные (дуга аорты) и средние артерии, особенно в местах их деления (бифуркация общей сонной артерии). Атеросклеротическая бляшка может расти и закупоривать просвет артерии, часто этот процесс ускоряется вследствие присоединения тромбоза на поверхности бляшки. Тромб, или его часть, могут оторваться от места своего прикрепления и с кровотоком попасть в артерии непосредственно головного мозга, приводя к их закупорке и, как следствие, к появлению клинических проявлений острого нарушения мозгового кровообращения (ОНМК). Клинические проявления ОНМК могут быть временными (преходящими или транзиторными) и регрессировать через некоторое время. В случае развития полноценного инсульта клинические проявления остаются и часто приводят к значимому снижению качества жизни больного, а зачастую и к инвалидности.
Атеросклеротическое поражение артерий на начальном этапе может и не давать явной клинической симптоматики, обусловливая, тем не менее, несомненную опасность развития мозговых ишемических эпизодов в будущем. Согласно этим клиническим особенностям пациентов с атеросклерозом магистральных артерий головы условно делят на симптомные и асимптомные соответственно.
Симптоматика преходящих нарушений мозгового кровообращения по ишемическому типу
- Преходящая монокулярная слепота — внезапное снижение зрения или его полная утрата на стороне пораженной сонной артерии. У больных с ее субтотальным сужением эпизоды внезапного ощущения «шторы» или «заслонки» в глазу иногда провоцируются ярким солнечным светом, бликами и т.д.
- Оптико-пирамидный синдром — вместе с монокулярной слепотой отмечаются кратковременная слабость и онемение в противоположных конечностях.
- Контрлатеральный брахио-фациальный парез — слабость и/или нарушение чувствительности в кисти и легкий центральный парез мускулатуры нижней половины лица.
- В случаях поражения левой внутренней сонной артерии у праворуких больных порой происходят эпизоды негрубых нарушений речи.
- Значительно реже преходящие нарушения мозгового кровообращения протекают с кратковременными (1-5 минут) судорогами в конечностях, противоположных пораженной сонной артерии.
При полноценном инсульте в одном из полушарий головного мозга развиваются стойкие нарушения двигательной и чувствительной функций противоположных конечностей и мимической мускулатуры с противоположной стороны, при левополушарном инсульте у праворуких пациентов могут развиваться грубые нарушения речи.
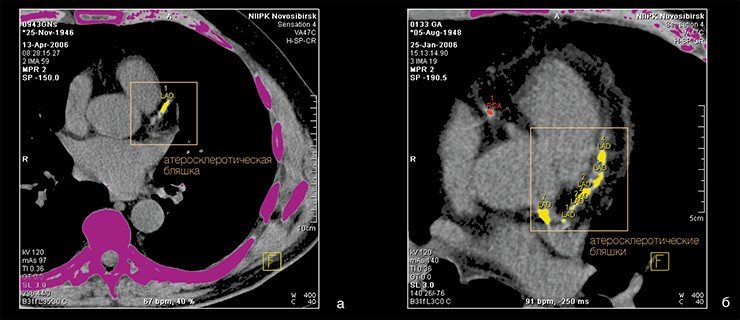
При обследовании у таких пациентов чаще всего выявляются выраженные атеросклеротические изменения в сонных артериях (рис. 1). а)
а) б)
б)
Рис. 1. КТ-ангиограммы сонных артерий, пораженных атеросклерозом: а) КТ-ангиограмма в 3D режиме: 1 – внутренняя сонная артерия, 2 – атеросклеротическая бляшка, 3 – общая сонная артерия, 4 – наружная сонная артерия; б) КТ-ангиограмма в 2D режиме: 1 – внутренняя сонная артерия, 2 – атеросклеротическая бляшка, 3 – общая сонная артерия, 4 – наружная сонная артерия.
Атеросклеротическое поражение может приводить и к грубым перегибам артерии – так называемой патологической извитости (рис. 2).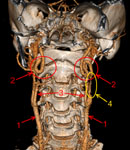
Рис. 2. КТ-ангиограмма патологической извитости обеих внутренних сонных артерий: 1 – общие сонные артерии, 2 – извитости обеих внутренних сонных артерий, 3 – наружные сонные артерии, 4 – сужение (стеноз) левой внутренней сонной артерии за счет атеросклеротической бляшки.
Хирургическое вмешательство или консервативное лечение?
До середины прошлого века уровень развития хирургии не позволял в достаточной мере безопасно и эффективно устранять подобные поражения сонных артерий. Медикаментозное лечение не приводило к значимому снижению частоты развития ишемических инсультов.
В 1953-м году в США впервые успешно была выполнена каротидная эндартерэктомия – операция, радикально устраняющая выраженные атеросклеротические поражения сонных артерий. К концу XX – началу XXI вв. в Европе и Северной Америке были проведены крупные исследования (North American Symptomatic Carotid Endarterectomy Trial (NASCET) и European Carotid Surgery Trial (ECST) и др.), убедительно доказавшие преимущества хирургического лечения перед медикаментозным таких пациентов.
В настоящее время операция — каротидная эндартерэктомия (удаление атеросклеротической бляшки из сонных артерий) в различных ее модификациях является «золотым стандартом» в лечении пациентов с выраженными атеросклеротическими поражениями сонных артерий.
Каротидная эндартерэктомия
Под общей анестезией выполняется разрез мягких тканей в проекции сонной артерии (рис. 3).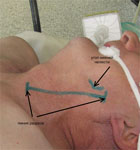
Рис. 3. Интраоперационная фотография: линия предполагаемого разреза мягких тканей шеи.
Выделяется общая сонная артерия и ее ветви (рис. 4).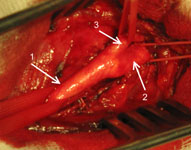
Рис. 4. Интраоперационная фотография. Артерии взяты на турникеты. 1- общая сонная артерия, 2- внутренняя сонная артерия, 3- наружная сонная артерия.
После временного пережатия сонных артерий зажимами вскрывается просвет внутренней сонной артерии и удаляется атеросклеротическая бляшка (рис. 5,6,7).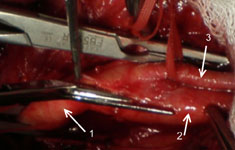
Рис. 5. Интраоперационная фотография. Вскрывается просвет внутренней сонной артерии с помощью угловых ножниц. 1-общая сонная артерия, 2-внутрення сонная артерия, 3- наружная сонная артерия.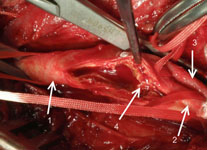
Рис. 6. Интраоперационная фотография. Вскрыт просвет внутренней сонной артерии. Визуализируется атеросклеротическая бляшка, сужавшая просвет артерии. 1-общая сонная артерия, 2-внутрення сонная артерия, 3-наружная сонная артерия, 4-атеросклеротическая бляшка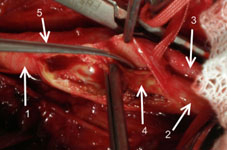
Рис 7. Интраоперационная фотография. Выделение атеросклеротической бляшки. 1-общая сонная артерия, 2-внутрення сонная артерия, 3-наружная сонная артерия, 4- атеросклеротическая бляшка, 5-лопаточка Петровского.
После удаления основного массива атеросклеротической бляшки производится тщательная ревизия просвета артерии и его промывание с целью окончательного удаления мелких фрагментов бляшки и тромбов (рис.8).
Рис 8. Интраоперационная фотография. Ревизия просвета внутренней сонной артерии. 1- общая сонная артерия, 2-внутренняя сонная артерия, 3- наружная сонная артерия, 4-край измененного внутреннего слоя общей сонной артерии после отсечения бляшки.
После окончательного удаления всех потенциально опасных фрагментов из просвета артерии производится восстановление целостности артерии с помощью вшивания расширяющей заплаты из синтетического материала (рис. 9).
Рис 9. Интраоперационная фотография. Вшита расширяющая заплата. 1- проксимальный конец заплаты в общей сонной артерии, 2- дистальный конец заплаты во внутренней сонной артерии, 3-наружная сонная артерия, 4-верхняя щитовидная артерия.
В нашем стационаре применяются самые современные методики интраоперационного контроля качества удаления атеросклеротической бляшки: оценка параметров кровотока по реконструированной внутренней сонной артерии при помощи доплеровского метода и флоуметрии (рис. 10, 11), контактное сканирование реконструированных артерий стерильным ультразвуковым датчиком (рис. 12), что сводит к минимуму риск возможных осложнений хирургического вмешательства.
а) б)
Рис.10. а) допплеровский датчик: 1 – кончик датчика, приставляемый к стенке артерии для проверки параметров кровотока; 2 – наконечник операционного отсоса, через который проводится датчик; б) доплеровская картина нормального (магистрального кровотока в оперированной артерии).
а) б)
Рис. 11. а) Измерение объемного кровотока во внутренней сонной артерии флоуметром: 1 – внутренняя сонная артерия; 2 – датчик флоуметра; 3 – общая сонная артерия; 4 – наружная сонная артерия; б) экран флоуметра, показывающий нормальное значение объемного кровотока (указано стрелкой).
а) б) в)
Рис. 12. Ультразвуковой контроль просвета оперированной сонной артерии. а) интраоперационная фотография: 1 – внутренняя сонная артерия с вшитой расширяющей заплатой; 2 – ультразвуковой датчик, одетый в стерильный чехол; б) ультразвуковая картина до удаления атеросклеротической бляшки: 1 – просвет сонной артерии; 2 – бляшка; в) ультразвуковая картина после удаления бляшки (просвет артерии указан стрелкой).
После тщательного интраоперационного контроля качества удаления атеросклеротической бляшки послойно ушивается операционная рана.
Убедительным доказательством необходимости хирургического вмешательства может служить вид удаленных атеросклеротических бляшек (рис. 13).
Рис. 13. Интраоперационная фотография: атеросклеротическая бляшка, удаленная фрагментами.
В отделении неотложной нейрохирургии НИИ скорой помощи им. Н. В. Склифосовского проводится активная работа по хирургической профилактике ишемических инсультов у пациентов с атеросклеротическими поражениями магистральных артерий шеи. Богатый опыт института в лечении данной патологии, квалификация медицинского персонала, высокий уровень технического оснащения диагностических отделений и операционных позволяет нам работать в данном направлении сосудистой нейрохирургии на самом современном уровне.
Пусковой механизм
— Всё так плохо, Альберт Анасович?
— Сердечно-сосудистые заболевания — неизменные лидеры в структуре смертности. Сегодня каждый второй житель республики страдает гипертонией, а инфаркт миокарда, ишемическая болезнь стремительно молодеют. Аналогичная ситуация и в стране. Необходимо агрессивное противодействие, т. е. ранняя диагностика и лечение. Поэтому в РТ третий год действует именно такая стратегия. По инфаркту в 2012 г. на круглосуточный режим работы перешли РКБ-1, РКБ-2, МКДЦ и 7-я горбольница, наши крупнейшие клиники. Там гарантирован комплексный высокотехнологичный подход как в терапии, так и в хирургии.
— Что является пусковым механизмом ССЗ?
— Что угодно! В первую очередь стрессы, хроническая усталость, депрессия, чрезмерные физические и психологические нагрузки. Мы отмечаем и сезонность. Перепады температуры, атмосферного давления активизируют любые патологии и вялотекущие процессы. В нашем терапевтическом отделении в основном тяжёлые пациенты, требующие экстренной помощи, поскольку находятся на грани жизни и смерти. Хирургия борется со следствием, а терапия — с причиной. Это атеросклероз, нарушающий ритм сердца, приводящий к гипертонии, инфаркту, ишемической болезни и т. д. После любого вмешательства он никуда не исчезает. Наша задача — воспрепятствовать его развитию, сохранить здоровые сосуды, что вполне достижимо. Возрастных ограничений нет, у нас были больные и за 90 лет.
— Многие знакомые трудоспособного возраста уже прошли через процедуру стентирования сердца. Это последнее достижение медицины?
— По сравнению с шунтированием это более трудоёмкое для врача, но более щадящее для пациента вмешательство. Более 70% больных с острым коронарным синдромом лечат сейчас по данной методике. Но для каждого метода — свои показания. В экстренных случаях применяется один, а если время позволяет — другой, выбор есть. Современная диагностика позволяет выявить тревожную точку, участок, зону. И если 10-15 лет назад многие из тех, кто перенёс инфаркт, становились инвалидами, то сейчас большинство пациентов возвращаются в строй и при соблюдении предписаний не снижают качества своей жизни.
Школа выживания
— Многие из тех, кто перенёс вмешательство на сердце, собираются в отпуск в дальние края, считая, что стали «как новенькие». Что скажете?
— Это очень серьёзный вопрос. Каждому пациенту мы объясняем, как себя вести, чтобы вернуться живым. В течение первого года после лечения, вмешательства необходимо поддерживать контакты со своим врачом. Он знает историю вопроса и является партнёром в борьбе с болезнью. Необходимо постоянно принимать препараты, их дозировку контролирует врач. Необходимо следить за давлением (верхнее, систолическое, в идеале должно быть до 120). Необходимо следить за пульсом (в покое — не выше 55-60). Надо знать уровень холестерина низкой плотности (липопротеиды следует держать в узде, ниже 1,8, чтобы избежать прогрессирования атеросклероза). Излишние физические и эмоциональные нагрузки, длительные перелёты-переезды из одного климатического пояса в другой — довольно опасны для сердечно-сосудистого больного.
А ещё бывает, что, пролежав зиму на диване, кто-то начинает ставить стахановские рекорды на даче. Расслабленный организм ответит приступом, обострением, а то и похуже. Сердце беречь надо! Советы простые, но не до каждого доходят. «Новеньким» медицина никого ещё не может сделать.
Опаснее всего — «молодые» атеросклеротические бляшки Фото: .com — Если при обследовании не обнаружено закупорки сосудов холестериновыми бляшками, всё в порядке?
— Страшны не те кальцинированные бляшки, которые видны, а незаметные, «начинающие». Они тяжёлая артиллерия для сердца, потому что рвут сосуды, провоцируют тромбообразование и являются причиной 75% случаев инфаркта миокарда. А образуются даже при низком уровне холестерина у 6 человек из 10.
— В общем, надо сидеть дома, избегать всяких нагрузок и считать свой пульс… Зачем такая жизнь?
— Современный врач выясняет условия и образ жизни пациента, чтобы совместно выработать правила безопасности. Неизбежно больному ССЗ надо отказаться от курения, алкоголя, жирной, острой, солёной пищи, минимизировать перегрузки. Но категоричные запреты неконструктивны, вызывают раздражение, и это тоже стресс. Всё хорошо в меру. Солёный огурчик, кусочек нежирного шашлыка, 50 г водки — можно, а килограмм, шампур, бутылку — нельзя! Планируете отпуск? Посоветуйтесь со своим врачом, чтобы избежать расплаты за излишества.
— Какие перспективы у кардиологии в ХХI веке? Можно помечтать?
— Некоторые мечты уже сбываются. С 2003 г. мировая наука работает над созданием препарата, который воспрепятствует отложению холестерина в сосудах. В РФ появились рассасывающиеся стенты, не оставляющие следов после стентирования. Есть подвижки и по пересадке сердца в РТ, такую операцию в позапрошлом году сделали в МКДЦ. В листе ожидания — 50 человек. Но у отечественной трансплантологии много нерешённых проблем законодательного характера. Хотя даже религиозные деятели стали понимать гуманизм этого направления медицины.
Вредные советы
Как довести себя до инфаркта?
— Поддерживайте себя в состоянии враждебности по отношению ко всему и всем, загоняйте ярость поглубже в себя. Будьте ко всем подозрительны, недоверчивы и циничны.
— В мире нет ничего важнее, чем ваша работа. Лишь вы можете выполнить её как надо. Думайте о работе всегда.
— У вас нет свободного времени на друзей, близких и семью. Театр, книги, искусство — чепуха и скука, от них нет практической отдачи, на них нет времени.
— Не нуждайтесь ни в ком, пусть другие нуждаются. Вы главный и единственный, кто держит всё и всех под контролем. Требуйте всегда до конца, никогда не уступайте, ни к каким ситуациям не относитесь с юмором, потому что жизнь — серьёзная штука. И тогда — вы на пути к инфаркту в кратчайший срок.