Бактериурия бессимптомная

Содержание
- Бактериурия
- Содержание файла Инфекция мочевыводящих путей:
- Определение и общие сведения
- Этиология и патогенез
- Инфекция мочевыводящих путей без установленной локализации: Диагностика
- Инфекция мочевыводящих путей без установленной локализации: Лечение
- Профилактика
- Дополнительная литература (рекомендуемая)
- Действующие вещества
Введение
Инфекции мочевыводящих путей (ИМП) являются частым гестационным осложнением. Отсутствие своевременной и адекватной терапии ИМП нижних отделов во время беременности приводит к развитию гестационного пиелонефрита, угрозе невынашивания, перинатальной заболеваемости . Данная проблема и на сегодняшний день остается актуальной, т. к. частота таких осложнений не имеет тенденции к снижению .
Бессимптомная бактериурия (ББ), согласно общепринятому в мире определению Американского общества инфекционных болезней, определяется при выделении 105 и более бактерий в 1 мл мочи, полученной от лиц, не имеющих клинических симптомов ИМП . В отечественных клинических рекомендациях ББ рассматривается наряду с острым циститом и пиелонефритом в качестве одной из основных нозологических форм ИМП у беременных . Согласно результатам ряда исследований, проведенных в разных странах, частота ББ составляет от 3,2 до 25% . Развитие ББ у беременных объясняется, в частности, тем, что способность слизистой оболочки мочевого пузыря фагоцитировать бактерии при беременности частично утрачивается . Без лечения ББ в 20–40% случаев осложняется развитием гестационного пиелонефрита .
Для диагностики ББ рекомендуется использовать следующие критерии: 1) выделение одного и того же вида бактерий в количестве ≥105 КОЕ/мл в 2 последовательных посевах мочи, полученной от беременных без признаков ИМП с интервалом более 24 ч; 2) однократное выделение бактерий в количестве ≥102 КОЕ/мл в посеве мочи, полученной при катетеризации мочевого пузыря . Строгость данных критериев обосновывается тем, что при однократном посеве свободно выпущенной мочи у беременных в 40% случаев возможна внешняя контаминация микроорганизмами с кожи промежности и диагноз ББ не подтверждается повторным посевом мочи. Двукратный посев мочи с установлением бактериурии призван защитить значительный контингент беременных от неоправданной антибактериальной терапии.
Актуальность проблемы эффективной терапии ИМП у беременных обусловлена не только их влиянием на состояние женщин, течение беременности и родов, но и отдаленными последствиями для плода и новорожденных. Наличие ББ у матери значительно повышает риск преждевременных родов, преэклампсии, гипертензии, анемии и послеродового эндометрита. Клинически выраженные ИМП у будущей матери могут осложняться задержкой внутриутробного развития плода, недоношенностью, развитием врожденных аномалий и, как следствие, увеличением риска перинатальной смертности .
Антибактериальная терапия, направленная на устранение бессимптомной инфекции, значительно снижает частоту развития острого пиелонефрита. Однако не все антибактериальные препараты могут быть использованы у беременных .
Основные препараты для лечения ББ при беременности во II и III триместрах :
амоксициллин по 250–500 мг 3 р./сут в течение 7 дней;
амоксициллин + клавулановая кислота по 375–625 мг 2–3 р./сут в течение 7 дней;
цефиксим по 400 мг 1 р./сут в течение 7 дней;
цефуроксим по 250–500 мг 2–3 р./сут в течение 7 дней;
цефалексин по 250–500 мг 4 р./сут в течение 7 дней;
фосфомицин в дозе 3 г однократно 1 день.
Фосфомицина трометамол (например, Фосфомицин Эспарма) является антибактериальным лекарственным средством широкого спектра действия. Воздействует на большинство грамотрицательных и грамположительных микроорганизмов (энтерококки, стафилококки, эшерихии, клебсиеллы, протеи, псевдомонады и т. д.). Механизм действия препарата связан с угнетением начального этапа репликации пептидогликана бактериальных стенок клетки. Препарат применяется 1 р./сут, что повышает комплаентность, поскольку известно, что приверженность лечению зависит от кратности и длительности приема препарата. При хроническом течении заболевания суточная доза фосфомицина трометамола применяется через день .
На кафедре акушерства и гинекологии лечебного факультета ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России нами проведено исследование, целью которого явилось изучение эффективности применения фосфомицина для лечения ББ и профилактики развития гестационного пиелонефрита у беременных во II триместре.
Материал и методы
Обследованы 78 беременных во II триместре (с 14 по 26 нед.) в возрасте от 21 года до 40 лет с диагностированной ББ.
Критерии включения в исследование:
беременность во II триместре с ББ;
согласие пациентки на участие в клиническом исследовании.
Критерий исключения: наличие аллергической реакции к применяемым препаратам.
Пациентки были разделены на три группы. В 1-ю группу вошли 30 беременных во II триместре, которые в качестве лечения ББ применяли монотерапию фосфомицина трометамолом по 3,0 г, разведенных в 50–75 мл воды, вечером перед сном однократно с предварительным опорожнением мочевого пузыря. Через сутки данную схему повторяли согласно инструкции применения данного препарата при хронических ИМП. Средний возраст беременных данной группы составил 32,2±5,1 года (от 22 до 40 лет).
Во 2-ю группу вошли 30 беременных во II триместре, которые в качестве антибактериальной терапии получали амоксициллин с клавулановой кислотой по 625 мг 2 р./сут в течение 7 дней. Средний возраст беременных данной группы составил 32,1±5,5 года (от 21 года до 40 лет).
В 3-ю группу вошли 18 беременных во II триместре, которые отказались от антибактериальной терапии, несмотря на информирование их о возможных последствиях, что, вероятно, связано с отсутствием жалоб у беременных по поводу мочеиспускания. Пациентки предпочли прием фитопрепаратов, обладающих слабым антисептическим действием (настои петрушки, листья толокнянки и березы, плоды можжевельника). Средний возраст беременных данной группы был 30,2±4,8 года (от 21 года до 37 лет).
Во всех группах проводилось клиническое обследование, включая бактериологическое исследование мочи. Диагноз ББ был поставлен согласно стандартам постановки данного диагноза: выделение одного и того же вида бактерий в количестве ≥105 КОЕ/мл в 2 последовательных посевах мочи, полученной от беременных без признаков ИМП с интервалом более 24 ч. После проведенного лечения повторно проводили бактериологическое исследование мочи через 1 и 3 мес.
Для статистической обработки полученных данных использовалась программа Statistica, версия 13.3. Проводились описательные статистические методы и корреляционный анализ.
Результаты исследования
Данные анамнеза у пациенток разных групп были сопоставимы. Средний срок беременности, при котором была обнаружена ББ, в 1-й группе составил 21,1±3,4 нед. (с 13 до 26 нед.), во 2-й группе — 19,7±3,4 нед. (с 14 до 26 нед.), в 3-й группе — 21,1±3,0 нед. (с 16 по 26 нед.).
Количество беременностей в анамнезе у беременных 1-й группы составило 1,4±1,0 (от 0 до 3 беременностей), 2-й группы — 1,1±0,9 (от 0 до 3), 3-й группы — 1,2±0,8 (от 0 до 2).
Количество медицинских абортов в сроке до 12 нед. в анамнезе у беременных 1-й группы составило 0,6±0,4 (от 0 до 2), 2-й группы — 0,6±0,3 (от 0 до 2), 3-й группы — 0,5±0,3 (от 0 до 2).
Количество самопроизвольных выкидышей на малом сроке беременности и преждевременных родов в анамнезе у всех обследуемых беременных составило от 0 до 1: в 1-й группе — 0,3±0,2, во 2-й — 0,5±0,3, в 3-й — 0,4±0,3.
Хронические ИМП (хронический цистит, хронический пиелонефрит) в анамнезе в 1-й группе наблюдались
у 13 (43,3%) пациенток, во 2-й группе — у 9 (30%), в 3-й — у 6 (33,3%).
Угроза прерывания беременности в данную беременность до проводимого лечения в 1-й группе наблюдалась у 9 (30%) беременных (5 (55,6%) из них потребовалось стационарное лечение), во 2-й группе — у 12 (40%) пациенток (4 (33,3%) из них получали лечение в стационаре), в 3-й группе — у 10 (55,6%) пациенток (5 (50%) из них находились на стационарном лечении).
Примечательно, что между частотой встречаемости самопроизвольных выкидышей в анамнезе, частотой преждевременных родов и частотой хронических заболеваний мочевыводящих путей отмечается положительная умеренная корреляционная связь в 1-й и 2-й группах и высокая положительная корреляционная связь в 3-й группе. Между частотой встречаемости хронических заболеваний мочевыводящих путей и частотой угрозы прерывания беременности также отмечена заметная положительная корреляция во всех группах (табл. 1).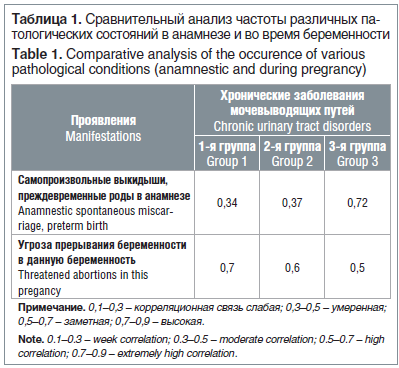
У всех пациенток была обнаружена ББ. Частота ее встречаемости достоверно не отличалась у пациенток разных групп. Впервые выявленная ББ без хронических заболеваний мочевыводящих путей в анамнезе наблюдалась у 17 (56,7%) пациенток 1-й группы, у 21 (70%) пациентки 2-й группы и у 12 (66,7%) пациенток 3-й группы.
При проведении бактериологического исследования мочи обнаружены следующие микроорганизмы в количестве более 105 КОЕ/мл: Staphylococcus, Streptococcus, Enterococcus faecalis, Escherichia coli, Proteus, Klebsiella (табл. 2). Все эти микроорганизмы были
чувствительны к амоксициллину с клавулановой кислотой и фосфомицина трометамолу.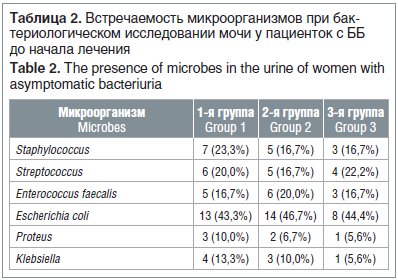
Через 1 и 3 мес. лечения проводили повторное бактериологическое исследование мочи. Встречаемость микроорганизмов, определяемых в количестве более 105 КОЕ/мл, представлена в таблице 3.
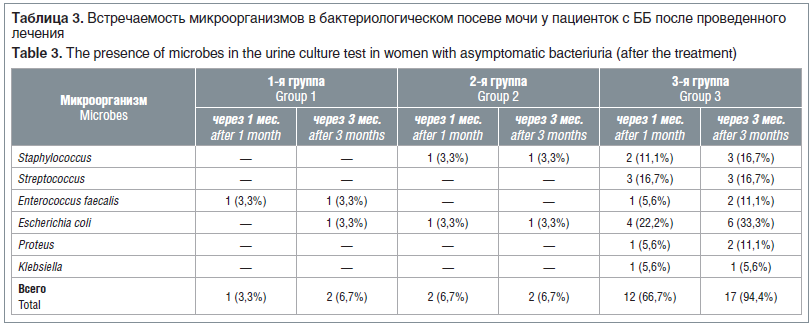
При проведении сравнительного анализа после лечения через 1 и 3 мес. у беременных разных групп было обнаружено, что частота встречаемости ББ через 3 мес. после лечения у пациенток 1-й и 2-й групп одинакова и составляет 6,7%. А у беременных 3-й группы, которые не получали этиотропного лечения по поводу ББ, частота встречаемости ББ достигла 94,4%.
Также мы проводили анализ частоты угрозы прерывания беременности у обследуемых пациенток после проведенного лечения. Не обнаружено данной патологии у пациенток 1-й и 2-й групп. У 6 (33,3%) пациенток 3-й группы выявлены симптомы угрозы прерывания беременности, причем 4 пациентки прошли стационарное лечение, что указывает на связь ББ и развития осложнений во время беременности. Кроме того, только у пациенток 3-й группы (у 3 — 16,7%) впоследствии развился гестационный пиелонефрит.
Заключение
Сравнительный анализ позволил обнаружить положительную корреляционную связь, от умеренной до заметной, между хроническими ИМП и количеством самопроизвольных выкидышей, преждевременных родов в анамнезе и угрозой прерывания беременности при данной беременности, что подтверждается литературными источниками . Проведенное клиническое исследование позволяет сделать вывод об эффективности использования фосфомицина трометамола в лечении ББ у беременных и профилактике развития острых ИМП. Эффективность применения фосфомицина трометамола и амоксициллина с клавулановой кислотой у беременных во II триместре с ББ и отсутствием резистентности возбудителей к данным препаратам сопоставима. Однако удобство применения фосфомицина трометамола и высокая комплаентность при его применении делают этот препарат предпочтительным в лечении беременных с ББ. Что касается фитопрепаратов, то эти средства не могут быть использованы в качестве монотерапии данного заболевания, т. к., несмотря на незначительное снижение количества рецидивов, риск осложнений остается достаточно высоким.
Сведения об авторе:
Ильина Ирина Юрьевна — д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета.
ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117437, Россия, г. Москва, ул. Островитянова, д. 1.
Контактная информация: Ильина Ирина Юрьевна, e-mail: iliyina@mail.ru. Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 02.11.2018.
About the author:
Irina Yu. Ilina — MD, PhD, Professor of Obstetrics and Gynecology Department of the Medical Faculty.
Бактериурия
Основной метод диагностики инфекционных заболеваний мочевыводящих путей — это выявление бактерий в моче (бактериурия).
У здорового человека моча в почках и мочевом пузыре стерильна. Но появление бактерий необязательно говорит об инфекционном заболевании. Например, при мочеиспускании в мочу попадают непатогенные микробы из нестерильного нижнего отдела уретры, но их количество не больше 104 в 1 мл мочи (10 000). Другие причины появления бактерий без наличия инфекции мочевыводящих путей: длительное стояние мочи до проведения анализа (размножение бактерий) и несоблюдение гигиенических условий сбора мочи (поступление бактерий с наружных половых органов).
Для выявления бактерий в моче существуют:
- ориентировочные методы: микроскопия, химические тесты (нитритный тест)
- бактериологические тесты (посев мочи на стерильность)
1. Микроскопия и нитритный тест
Микроскопия
Бактериурия отмечается, если в поле зрения микроскопа при увеличении х400 обнаруживается 1 и более бактерий, что предполагает рост колоний в культуре, превышающий 105 в 1 мл мочи (100 000 бактерий). Чувствительность теста составляет 61-88%, специфичность — 65-94%.
Нитритный тест (нитритные полоски)
Тест основан на превращении нитратов в нитриты под действием в основном грамотрицательных микроорганизмов, присутствующих в моче. Чем больше бактерий, тем больше изменяется окраска нитритной полоски в моче.
Положительный нитритный тест подтверждает инфекцию мочевых путей. Отрицательный результат при использовании нитритных полосок не позволяет исключить бактериурию, т. к. при инфицировании грамположительной кокковой флорой (стафилококк, энтерококк) нитритный тест всегда отрицательный.
Чувствительность данного метода по данным разных авторов составляет от 40 до 70%. Причиной ложно-отрицательных результатов могут стать:
- низкий удельный вес за счёт повышенного диуреза (рекомендуется перед исследованием ограничить приём воды),
- кислая реакция мочи (рекомендуется в день накануне исследования увеличить в рационе количество овощей),
- высокая концентрация аскорбиновой кислоты,
- предшествующий приём антибактериальных препаратов.
2. Бактериологическое исследование (посев мочи на стерильность)
Посев мочи — это золотой стандарт диагностики инфекций мочевыводящей системы, который проводят с целью идентификации возбудителя и определения его чувствительности к антибиотикам.
При бактериурии обычно превалирует какой-либо один вид бактерий, наличие двух и более видов бактерий скорее всего свидетельствует о загрязнении мочи при взятии пробы.
Для исследования в стерильную банку, не касаясь её внутренних поверхностей, собирается средняя порция мочи. Чтобы избежать бактериального загрязнения мочи, перед её сбором:
- женщины вводят во влагалище тампон и моют наружные половые органы, затем половые губы разводят пальцами, чтобы струя мочи их не касалась;
- мужчины отодвигают крайнюю плоть и моют головку полового члена.
Бактериологическое исследование при неосложнённой инфекции мочевыводящих путей не требуется, если общее состояние удовлетворительное и получен хороший ответ на курс антимикробной терапии.
Посев мочи обязательно проводят в следующих случаях:
- При отрицательных результатах экспресс-диагностики (нитритный тест) у пациентов с подозрением на острый пиелонефрит.
- При отсутствии положительной динамики у амбулаторных больных острым пиелонефритом через 5-7 дней от начала эмпирической антимикробной терапии.
- При рецидиве инфекции мочевыводящих путей.
- У госпитализированных больных по поводу инфекции мочевыводящих путей (при поступлении).
- У пациентов с высоким риском осложнённой инфекции мочевыводящих путей (пациенты с аномалиями развития мочевых путей и иммунодефицитными состояниями, мужчины с простатитом или доброкачественной гиперплазией предстательной железы и пр.)
Диагностическая оценка бактериурии
Бактериурия оценивается в зависимости от количества колониеобразующих единиц (КОЕ) микробов в единице объёма, способа получения материала для исследования, конкретного заболевания и пола пациента.
1. Количество микробных тел независимо от способа сбора материала
- Более 100 000 микробных тел в 1 мл (105 на 1 мл) — достоверная, истинная бактериурия.
- От 10 000 до 100 000 — недостоверная, сомнительная бактериурия. Диагноз инфекции ставят, учитывая пол и возраст пациента, анамнез и другие факторы.
- Менее 10 000 — загрязнение материала, ложная бактериурия.
2. Количество микробных тел в зависимости от способа сбора материала
- 1000 микробных единиц в 1 мл мочи, полученной при помощи надлобковой пункции мочевого пузыря — вероятность наличия инфекции мочевыводящих путей 99%. Недостатки метода: инвазивная процедура, риск осложнений.
- 10 000 микробных единиц в 1 мл мочи, полученной при помощи катетеризации мочевого пузыря — вероятность наличия инфекции мочевыводящих путей 95%. Недостатки метода: риск развития восходящей инфекции.
- 100 000 и более колоний в 1 мл свежевыпущенной мочи — вероятность наличия инфекции мочевыводящих путей 95% при трёхкратном подтверждении, 90% при двукратном, 80% при однократном. Недостатки метода: временные затраты на получение результатов троекратного посева.
3. Количество микробных тел в зависимости от заболевания и пола пациента
- Согласно рекомендациям Европейской ассоциации урологов, при остром неосложённом цистите у женщин диагностически значимым является получение роста 103 и более КОЕ уропатогенов в 1 мл средней порции свежевыпущенной мочи.
- При остром неосложнённом пиелонефрите у женщин — 104 и более в 1 мл средней порции свежевыпущенной мочи.
- При осложнённой инфекции мочевыводящих путей — 105 и более у женщин в 1 мл средней порции свежевыпущенной мочи; 104 и более КОЕ уропатогенов в 1 мл средней порции свежевыпущенной мочи у мужчин или мочи, собранной с помощью катетера, у женщин.
Содержание файла Инфекция мочевыводящих путей:
• Основные сведения: эпидемиология, классификация, этиология.
• Выявление уропатогенов: методы и диагностические критерии.
• Бессимптомная бактериурия, терапевтическая тактика.
• Эмпирическая терапия инфекций мочевыводящих путей.
Рубрика МКБ-10: N39.0
МКБ-10 / N00-N99 КЛАСС XIV Болезни мочеполовой системы / N30-N39 Другие болезни мочевой системы / N39 Другие болезни мочевыделительной системы
Определение и общие сведения
Инфекции мочевыводящих путей — самые распространенные бактериальные инфекции во всех возрастных группах. Заболеваемость инфекциями мочевыводящих путей составляет: среди новорожденных — 1%; среди детей дошкольного возраста — 2—3% (соотношение мальчики/девочки 1:10); среди школьников — 1—2% (соотношение 1:30); среди взрослых детородного возраста — 2—5% (соотношение 1:50); среди пожилых — 20—30% (женщины болеют чаще; исключение составляют госпитализированные больные, у которых соотношение составляет 1:1). В нижних мочевых путях постоянно присутствуют различные бактерии. Среди женщин, у которых при надлобковой пункции мочевого пузыря получают стерильную мочу, у 3/4 при посеве средней порции мочи, полученной при самостоятельном мочеиспускании, образуется более 10 000 колоний/мл. Диагностический критерий инфекции мочевыводящих путей — образование более 100 000 колоний бактерий при посеве 1 мл средней порции мочи. Однако клинические проявления инфекций часто развиваются и при меньшем содержании бактерий. Лейкоцитурия в отсутствие других симптомов не служит диагностическим критерием инфекции; она может быть обусловлена иным заболеванием, например злокачественной опухолью. Дифференциальная диагностика пиелонефрита и цистита или цистита и уретрита довольно сложна. Лабораторные исследования, например определение антибактериальных антител в сыворотке и моче, не позволяют установить, где находится источник инфекции — в верхних или нижних мочевых путях.
Этиология и патогенез
Классификация
Согласно Т. Стейми (Stamey, 1980), различают четыре категории инфекций мочевыводящих путей: первичная инфекция; резистентная бактериурия; повторная инфекция (реинфекция) и возвратная инфекция (рецидив).
1. Первичная инфекция. Возбудители обычно чувствительны к большинству антимикробных средств; повторные инфекции возникают лишь у 25% больных.
2. Резистентная бактериурия — возбудитель сохраняется в моче во время лечения. Самая частая причина — неправильное лечение. Другие причины: устойчивость возбудителя к препарату, появление резистентных штаммов микроорганизмов, быстрое повторное инфицирование.
3. Повторная инфекция (реинфекция) обусловлена новым заражением через некоторое время после излечения (которое было подтверждено бактериологическим исследованием и посевом мочи). Врожденные и приобретенные аномалии мочевых путей — предрасполагающие факторы, но отнюдь не обязательные.
4. Возвратная инфекция (рецидив). Несмотря на лечение, во время которого результаты бактериологического исследования и посева мочи были отрицательными, бактерии остаются в мочевых путях. Через 5—10 сут после окончания лечения в моче появляется тот же возбудитель. Причиной часто служат мочевые камни, содержащие фосфаты магния и аммония (трипельфосфаты); врожденные и приобретенные аномалии мочевых путей; хронический простатит.
Инфекция мочевыводящих путей без установленной локализации: Диагностика
Собирают анамнез, оценивают клиническую картину заболевания. Физикальное исследование включает осмотр наружных половых органов, промежности, исследование прямой кишки, боковых отделов живота и органов брюшной полости, измерение АД. Проводят общий анализ мочи, посев мочи; измеряют АМК, уровни креатинина и электролитов в сыворотке. При простатите показано раздельное исследование и посев порций мочи, полученных при трехстаканной пробе с массажем и сбором секрета предстательной железы между второй и третьей порциями. Проводят рентгенологические и изотопные исследования мочевых путей, исследования уродинамики (цистометрию, сфинктерометрию и урофлоуметрию).
1. Лабораторные данные. Анализ мочи выявляет макро- или микрогематурию (вследствие воспаления слизистой) и лейкоцитурию (больше 5 лейкоцитов в поле зрения при большом увеличении, агрегаты лейкоцитов, лейкоцитарные цилиндры). Наличие активных лейкоцитов и значительное преобладание числа лейкоцитов над числом эпителиальных клеток — признаки инфекции. Лейкоцитурия — чувствительный, но неспецифический показатель. Кроме инфекций мочевых путей причиной лейкоцитурии могут быть туберкулез, опухоль, инструментальное исследование. Отсутствие лейкоцитурии не исключает инфекцию; примерно у половины женщин с бессимптомной бактериурией лейкоцитурии нет. Наличие бактерий в средней порции мочи у женщин далеко не всегда означает инфекцию мочевых путей; бактериальное загрязнение мочи может произойти при неправильном сборе или хранении образца. И наоборот, отсутствие бактерий в моче не исключает инфекцию. Клинически значимой бактериурией считается 100 000 колоний/мл — в средней порции мочи и 10 000 колоний/мл — в моче, полученной при пункции мочевого пузыря (при условии соблюдения всех правил сбора, транспортировки и культивирования образца). У больных с учащенным мочеиспусканием инфекцию нельзя исключить даже при наличии 100 колоний/мл. У 20% женщин с повторными инфекциями мочевых путей обнаруживают менее 100 000 колоний/мл. Если возбудитель — грамположительный микроорганизм, для развития инфекционного процесса достаточно 10 000 колоний/мл. Для определения очага инфекции и вида возбудителя проводят трехстаканную пробу с бактериологическим исследованием первой и средней порций мочи (бактериоскопия мазков, окрашенных по Граму).
2. Предрасполагающие факторы: обструкция мочевых путей, пороки развития, нейрогенная дисфункция мочевого пузыря, сахарный диабет, сниженный иммунитет, беременность, инструментальные исследования, сексуальная активность (у женщин), госпитализация.
4. Определение очага инфекции: катетеризация обоих мочеточников; промывание мочевого пузыря физиологическим раствором; выявление в моче бактерий, покрытых антителами, методом непрямой иммунофлюоресценции (положительный результат говорит в пользу почечного происхождения бактериурии); измерение титра антител в сыворотке; у мужчин — раздельное исследование и посев порций мочи, полученных при трехстаканной пробе с массажем и сбором секрета предстательной железы между второй и третьей порциями.
5. Рентгенологические исследования: обзорная рентгенография брюшной полости, экскреторная урография, микционная цистоуретрография и сцинтиграфия мочевого пузыря с 99mTc-диэтилентриаминопентоацетатом. С помощью этих методов можно выявить пороки развития, обструкцию мочевых путей, камни, инородные тела, свищи, оценить степень повреждения почечной паренхимы и скорость роста почки (особенно важно у детей с бессимптомными и повторными инфекциями).
В ходе обследования у 20—50% детей и 51% беременных обнаруживают врожденные или приобретенные аномалии мочевых путей; у 5—10% мальчиков и 1% девочек — обструкцию мочевых путей. Отклонения от нормы при микционной цистоуретрографии выявляют у 43% девочек с бактериурией, из них у 20% обнаруживают пузырно-мочеточниковый рефлюкс. У женщин с повторными инфекциями мочевых путей очень часто никакой патологии не находят.
6. Исследования уродинамики (цистометрия, сфинктерометрия и урофлоуметрия) показаны при обструкции мочевых путей и неврологических заболеваниях.
7. УЗИ и диафаноскопию брюшной полости и боковых отделов живота проводят новорожденным и грудным детям при подозрении на объемное образование.
Инфекция мочевыводящих путей без установленной локализации: Лечение
Лечение: антимикробная терапия, лечебно-диагностические урологические процедуры и диспансерное наблюдение в дальнейшем.
1. При первичной неосложненной инфекции женщинам и девочкам назначают 7—10-суточный курс ампициллина, ТМП/СМК, сульфаниламидов, нитрофурантоина, цефалоспоринов или метенамина манделата. Дальнейшее обследование необязательно. Снижение температуры наступает через 2—3 сут, нормализация осадка мочи — через 4—5 сут, восстановление концентрационной функции почек — через 3 нед. Неэффективность лечения указывает на обструкцию мочевых путей или устойчивость возбудителя к препарату. При неосложненной инфекции нижних мочевых путей у женщин и девочек хорошие результаты дает однократный прием большой дозы антимикробного препарата (3 г амоксициллина или 320/1600 мг ТМП/СМК внутрь).
2. После излечения повторных и возвратных инфекций для поддержания стерильности мочи показан профилактический прием антимикробных средств. Назначают ТМП/СМК (80/400 мг на ночь), нитрофурантоин (50—100 мг на ночь) или метенамина манделат (0,5—1 г 4 раза в сутки) в течение 3—6 мес.
3. При инфекции мочевых путей, осложненных обструкцией, врожденной или приобретенной аномалией мочевых путей, абсцессом или мочекаменной болезнью, необходимо хирургическое вмешательство. При остром простатите, инфекциях верхних мочевых путей (пиелонефрит), уросепсисе, тошноте, рвоте, кишечной непроходимости больного госпитализируют и вплоть до улучшения состояния (обычно на протяжении 48 ч) проводят инфузионную терапию и в/в антимикробную терапию. При первичных инфекциях применяют ампициллин, амоксициллин, цефалоспорины или ТМП/СМК. При больничных инфекциях, повторных инфекциях верхних мочевых путей и при сниженном иммунитете средство выбора — комбинация аминогликозида и бета-лактамного антибиотика (пиперациллин, мезлоциллин или цефалоспорин). Через 48 ч, после получения результатов посева и тестов на чувствительность к антибиотикам, выбирают подходящий препарат для приема внутрь и продолжают лечение 10—14 сут. При первичном пиелонефрите обычно эффективен прием внутрь фторхинолонов: ципрофлоксацина, норфлоксацина, офлоксацина или ломефлоксацина.
4. При хроническом бактериальном простатите после подтверждения диагноза антимикробную терапию проводят как минимум в течение 4 нед.
5. Новообразования нижних мочевых путей, остроконечные кондиломы, хламидийная инфекция, простая язва мочевого пузыря, инородные тела, вульвовагинит, атрофический вагинит, герпес, болезнь Крона, неспецифический язвенный колит, неинфекционный цистит (химический или лекарственный) сопровождаются симптомами, характерными для инфекций нижних мочевых путей. В этих случаях результаты посева мочи отрицательны. Всем больным показано полное урологическое и гинекологическое обследование с последующим лечением.
6. Инфекции мочевых путей во время беременности. Бактериурию выявляют у 4—6% беременных; из них только у 30% отмечаются клинические проявления инфекции. Без лечения у 20—30% развивается пиелонефрит, и ребенок часто рождается недоношенным. Назначают пенициллины, нитрофурантоин или цефалоспорины. Аминогликозиды, тетрациклины и хлорамфеникол противопоказаны. Сульфаниламиды и ТМП/СМК нельзя применять в последние 4—6 нед беременности.
Профилактика
Прогноз
Спонтанная ремиссия длительностью более 1 года наблюдается лишь у 10% больных. Антимикробная терапия при правильном выборе препарата и дозы приводит к излечению почти всех больных с первичными инфекциями и более 95% больных с повторными инфекциями. Половина больных, прошедших курс лечения, и 80% больных с бессимптомной бактериурией (независимо от числа ранее перенесенных инфекций мочевых путей) впоследствии заболевают вновь, иногда неоднократно. У 5—13% девочек с повторными инфекциями, не осложненными обструкцией мочевых путей, и 13—26% девочек с бессимптомной бактериурией развивается нефросклероз. У мальчиков это осложнение встречается еще чаще, в основном в возрасте до 6 лет. У одной трети детей с инфекциями мочевых путей и 95% детей с нефросклерозом в дальнейшем возникает пузырно-мочеточниковый рефлюкс; примерно у 1% из них — артериальная гипертония и почечная недостаточность. У каждого десятого больного, нуждающегося в гемодиализе, причиной почечной недостаточности послужили инфекции мочевых путей или их осложнения.
Дополнительная литература (рекомендуемая)
1. Stamey, T. A. Pathogenesis and Treatment of Urinary Tract Infections. Baltimore: Williams & Wilkins, 1980.
Действующие вещества
- Азитромицин
- Амоксициллин/клавуланат
- Ампициллин/оксациллин
- Бензилпенициллин
- Джозамицин
- Имипенем/циластатин
- Имипенем/циластатин/релебактам
- Левофлоксацин
- Меропенем
- Мидекамицин
- Нетилмицин
- Нитрофурантоин
- Офлоксацин
- Пефлоксацин
- Пипемидовая кислота
- Спирамицин
- Стрептомицин
- Сульфадиметоксин
- Сульфадимидин
- Сульфаметоксазол/триметоприм
- Тетрациклин
- Хлорамфеникол
- Цефазолин
- Цефепим
- Цефиксим
- Цефоперазон
- Цефоперазон/сульбактам
- Цефотаксим
- Цефпиром
- Цефтазидим
- Цефтибутен
- Цефидерокол
- Цефтолозан/тазобактам
- Цефуроксим
- Циклосерин
- Эртапенем
В первом русском руководстве по акушерству, составленном Н.М. Максимовичем-Амбодиком, «Искусство повивания, или наука о бабичьем деле» (1784), имелись указания на тесные анатомические связи между половыми и мочевыми органами у женщин. Какова же тактика при нефроуретеролитиазе, нефроптозе, прочих заболеваниях, требующих оперативной коррекции у беременных? Ответ однозначен: желательно устранить урологические заболевания до беременности. Беременность является фактором риска развития как неосложненных (в 4-10% случаев), так и осложненных инфекций мочевых путей. 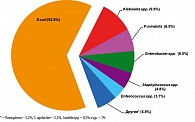 Рисунок 1. Этиология инфекций мочевых путей у беременных (АРИМБ 2003)
Рисунок 1. Этиология инфекций мочевых путей у беременных (АРИМБ 2003) 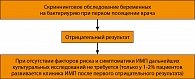 Рисунок 2. Скрининговое обследование беременных на выявление бессимптомной бактериурии
Рисунок 2. Скрининговое обследование беременных на выявление бессимптомной бактериурии  Рекомендации Европейской и Американской урологических ассоциаций для лечения НИМП, 2007
Рекомендации Европейской и Американской урологических ассоциаций для лечения НИМП, 2007 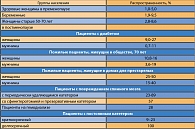 Таблица 1. Распространенность бессимптомной бактериурии в популяции
Таблица 1. Распространенность бессимптомной бактериурии в популяции  Таблица 2. Диагностика ИМП у беременных
Таблица 2. Диагностика ИМП у беременных  Таблица 3. Категории риска применения различных антимикробных препаратов у беременных (одобрено FDA USA)
Таблица 3. Категории риска применения различных антимикробных препаратов у беременных (одобрено FDA USA)  Таблица 4. Антибактериальная терапия инфекций нижних отделов МП у беременных в России (Чилова Р.А., 2006 г.)
Таблица 4. Антибактериальная терапия инфекций нижних отделов МП у беременных в России (Чилова Р.А., 2006 г.)  Таблица 5. Риск применения лекарственных средств при беременности Таблица 6. Методы дренирования мочевых путей во время беременности при остром пиелонефрите (5) Таблица 7. Антибактериальная терапия пиелонефрита у беременных в России (Чилова Р.А., 2006 г.) Таблица 8. Резистентность E.coli, выделенной у пациентов с амбулаторными ИМП в России, к пероральным антибиотикам, % (Рафальский В.В., 2005) Таблица 9. Градационная система для оценки рекомендаций в клинических руководствах, предложенная Американским обществом инфекционных болезней и службой здравоохранения США
Таблица 5. Риск применения лекарственных средств при беременности Таблица 6. Методы дренирования мочевых путей во время беременности при остром пиелонефрите (5) Таблица 7. Антибактериальная терапия пиелонефрита у беременных в России (Чилова Р.А., 2006 г.) Таблица 8. Резистентность E.coli, выделенной у пациентов с амбулаторными ИМП в России, к пероральным антибиотикам, % (Рафальский В.В., 2005) Таблица 9. Градационная система для оценки рекомендаций в клинических руководствах, предложенная Американским обществом инфекционных болезней и службой здравоохранения США
Инфекции мочевых путей у беременных могут проявляться в виде бессимптомной бактериурии, неосложненных инфекций нижних мочевых путей (острый цистит, рецидивирующий цистит) и инфекций верхних мочевых путей (острый пиелонефрит).
Распространенность бессимптомной бактериурии в популяции беременных женщин в среднем составляет 6%. Острый цистит и острый пиелонефрит встречаются несколько реже – у 1-2,5%. Однако у 20-40% беременных с бессимптомной бактериурией во II и III триместре развивается острый пиелонефрит (13). Острый пиелонефрит развивается в III триместре в 60-75% случаев (7). Примерно у 1/3 больных, страдающих хроническим пиелонефритом, во время беременности развивается обострение (8).
Инфекции мочевых путей могут быть причиной ряда серьезных осложнений беременности и родов: анемия, гипертензия, преждевременные роды, преждевременное излитие околоплодных вод, рождение детей с низкой массой тела (
Показания к прерыванию беременности независимо от срока следующие.
Прогрессирующая почечная недостаточность, установленная на основании следующих критериев:
- величина креатинина более 265 мкмоль/л (3%);
- клубочковая фильтрация ниже 30 мл/мин.
Нарастание тяжести гипертензии, особенно при злокачественных формах ее течения.
Высокая распространенность инфекций мочевых путей у беременных объясняется следующими факторами: короткой широкой уретрой, близостью ее к естественным резервуарам инфекции (влагалище, анус), механическим сдавлением мочеточников маткой, снижением тонуса мочевых путей, глюкозурией, иммуносупрессией, изменением рН мочи и т.д.
Чаще всего этиологическим фактором развития инфекций мочевых путей у беременных является кишечная палочка. Данные представлены на рисунке 1.
Однако в своей работе, посвященной инфекциям мочевых путей во время беременности, А.П. Никонов (2007) приводит более высокие цифры встречаемости E. coli как возбудителя инфекций мочевых путей – до 80%.
Диагностика
Согласно методическим рекомендациям Европейской ассоциации урологов от 2001 г., выраженная бактериурия у взрослых:
- ≥ 103 патогенных микроорганизмов/мл в средней порции мочи при остром неосложненном цистите у женщин;
- ≥ 104 патогенных микроорганизмов/мл в средней порции мочи при остром неосложненном пиелонефрите у женщин;
- ≥ 105 патогенных микроорганизмов/мл в средней порции мочи у мужчин (или в моче, взятой у женщин прямым катетером) с осложненной ИМП;
- В пробе мочи, полученной при надлобковой пункции мочевого пузыря, любое количество бактерий свидетельствует о бактериурии.
Бессимптомная бактериурия беременных – это микробиологический диагноз, который основывается на исследовании мочи, собранной с максимальным соблюдением стерильности и доставленной в лабораторию в предельно короткие сроки, что позволяет в наибольшей степени ограничить рост бактерий. Диагноз бессимптомной бактериурии может быть установлен при выявлении 105 КОЕ/мл (B-II) одного штамма бактерий в двух пробах мочи, взятых с промежутком более 24 часов при отсутствии клинических проявлений инфекций мочевых путей.
Учитывая высокую вероятность развития восходящей инфекции мочевых путей у беременных с бессимптомной бактериурией, возможность развития осложнений во время беременности с риском летального исхода для матери и плода, всем пациенткам показано проведение скринингового обследования и лечения бессимптомной бактериурии беременных. Алгоритм представлен на рисунке 2.
Клиническая симптоматика острого цистита у беременных проявляется дизурией, частыми императивными позывами к мочеиспусканию, болями над лоном. При проведении лабораторных исследований выявляется пиурия (10 и более лейкоцитов в 1 мкл центрифугированной мочи) и бактериурия: 102 КОЕ/мл для колиформных микроорганизмов и 105 КОЕ/мл для других уропатогенов.
При остром пиелонефрите появляются лихорадка, озноб, тошнота, рвота, боли в поясничной области. Сохраняется пиурия и бактериурия более 104 КОЕ/мл. При этом в 75% – поражается правая почка, в 10-15% – левая почка, в 10-15% имеет место двусторонний процесс (1).
Особое внимание следует уделять диагностике часто рецидивирующих циститов, так как они могут протекать на фоне урогенитальных инфекций, и в таких случаях ни в посеве мочи, ни в клиническом анализе мочи изменений может быть не выявлено. Таким больным необходимо проводить обследование, направленное на исключение инфекций, передающихся половым путем: соскоб из уретры на ИППП методом ПЦР, ИФА, при необходимости применение серологических методов диагностики.
Алгоритм диагностики инфекций мочевых путей у беременных представлен в таблице 2.
Лечение
В выборе антимикробного препарата (АМП) для лечения ИМП беременных, кроме микробиологической активности, уровня резистентности, фармакокинетического профиля, доказанной эффективности препарата, мы должны учитывать его безопасность и переносимость.
Рациональное и эффективное применение антимикробных препаратов во время беременности предполагает выполнение следующих условий:
- необходимо использовать лекарственные средства (ЛС) только с установленной безопасностью при беременности, с известными путями метаболизма (критерии FDA);
- при назначении препаратов следует учитывать срок беременности: ранний или поздний. Поскольку срок окончательного завершения эмбриогенеза установить невозможно, то необходимо особенно тщательно подходить к назначению антимикробного препарата до 5 мес. беременности;
- в процессе лечения необходим тщательный контроль за состоянием матери и плода.
Если нет объективной информации, подтверждающей безопасность применения лекарственного средства, включая антимикробные препараты, при беременности или грудном вскармливании, назначать их данным категориям пациентов не следует.
Согласно Рекомендациям Европейской и Американской урологических ассоциаций 2007 г., для лечения неосложненных инфекций мочевых путей у беременных возможно применение следующих групп препаратов:
- аминопенициллины/BLI;
- цефалоспорины I-II-III поколения;
- фосфомицина трометамол.
Во всем мире широко пользуются следующими категориями риска применения ЛС при беременности, разработанными Американской администрацией по контролю за лекарствами и пищевыми продуктами – FDA (Food and Drug Administration):
- А – в результате адекватных, строго контролируемых исследований, не выявлено риска неблагоприятного действия на плод в I триместре беременности (и нет данных, свидетельствующих о подобном риске в последующих триместрах);
- B – изучение репродукции на животных не выявило риска неблагоприятного действия на плод, а адекватных и строго контролируемых исследований у беременных женщин не проведено;
- C – изучение репродукции на животных выявило неблагоприятное действие на плод, а адекватных и строго контролируемых исследований у беременных женщин не проведено, однако потенциальная польза, связанная с применением ЛС у беременных, может оправдывать его использование, несмотря на возможный риск;
- D – имеются доказательства риска неблагоприятного действия ЛС на плод человека, полученные при проведении исследований или на практике, однако потенциальная польза, связанная с применением ЛС у беременных, может оправдывать его использование несмотря на возможный риск.
Лечение бессимптомной бактериурии на ранних сроках беременности позволяет снизить риск развития острого пиелонефрита на поздних сроках с 28% до уровня менее 3% (9). Учитывая, что беременность является фактором риска развития осложненных инфекций, применение коротких курсов антимикробной терапии для лечения бессимптомной бактериурии и острого цистита является неэффективным. Исключением является фосфомицина трометамол (Монурал) в стандартной дозировке 3 г однократно, так как в концентрациях, близких к среднему и максимальному уровню, Монурал приводит к гибели всех патогенов, вызывающих острый цистит в течение 5 часов, активность Монурала против E. coli превосходит активность норфлоксацина и ко-тримоксазола (4). Кроме того, концентрация препарата в моче в дозах, превышающих МПК, поддерживается в течение 24-80 часов.
Фосфомицин трометамол является идеальным препаратом первой линии в лечении острого цистита беременных. Он обладает необходимым спектром антимикробной активности, минимальной резистентностью первичных уропатогенов, резистентные клоны микробов повреждаются. Он преодолевает приобретенную резистентность к антибактериальным препаратам других групп, обладает бактерицидной активностью. По данным Zinner, при применении фосфомицина трометамола (n=153) 3 г однократно – показатель излеченности бессимптомной бактериурии через 1 месяц составлял 93%.
Таким образом, для лечения инфекций нижних мочевых путей и бессимптомной бактериурии у беременных показано применение монодозной терапии – фосфомицина трометамол в дозе 3 г; цефалоспоринов в течение 3 дней – цефуроксима аксетила 250-500 мг 2-3 р/сут, аминопенициллинов\ BLI в течение 7-10 дней (амоксициллина\клавуланата 375-625 мг 2-3 р/сут; нитрофуранов – нитрофурантоин 100 мг 4 р/сут – 7 дней (только II триместр).
В России проведено исследование по применению различных препаратов для лечения неосложненных инфекций нижних мочевых путей у беременных, данные представлены в таблице 4. При этом, частота неправильных назначений составляла 48% !!!
В таблице 5 представлены основные нежелательные явления при назначении ряда препаратов во время беременности.
При выявлении атипичных возбудителей (уреа-микоплазменной инфекции, хламидийной инфекции) у больных с часто рецидивирующим циститом, показано применение макролидов (джозамицина, азитромицина в стандартных дозировках) во II-III триместре беременности.
Больным острым пиелонефритом показана экстренная госпитализация. В комплекс лабораторно-диагностических методов необходимо включить: общий анализ мочи, крови, бактериологическое исследование мочи; УЗИ почек, мочевого пузыря. Проводить мониторинг жизненно важных функций. Краеугольным камнем лечения больных гестационным пиелонефритом является решение вопроса о необходимости дренирования мочевых путей и выборе метода дренирования.
Показанием к дренированию мочевых путей во время беременности является наличие у больной острого пиелонефрита на фоне нарушенной уродинамики.
Выбор метода дренирования мочевых путей во время беременности зависит от: причин нарушения уродинамики (МКБ, снижение тонуса мочевых путей, сдавление маткой, рефлюкс); сроков беременности; стадии пиелонефрита (серозный, гнойный).
В таблице 6 мы приводим методы дренирования мочевых путей в зависимости от стадии пиелонефрита.
Антибактериальная терапия проводится только парентерально с последующим контролем эффективности лечения через 48-72 часа. Впоследствии коррекция антибактериальной терапии осуществляется по результатам бактериологического исследования. Длительность терапии серозной стадии воспаления – 14 дней: 5 дней – парентерально, далее – переход на пероральный режим. К препаратам, разрешенным к применению у беременных для лечения острого пиелонефрита, относятся:
Преимущества применения амоксициллин/клавуланата заключаются в его высокой активности в отношении ключевого возбудителя ИМП – E.coli (уровень резистентности ниже, чем к фторхинолонам), препарат обладает доказанной эффективностью при неосложненных и осложненных инфекциях мочевых путей, а также является препаратом выбора при лечении инфекций мочевых путей у детей. Следует подчеркнуть, что амоксициллина/клавуланат не увеличивает риск возникновения врожденных аномалий и уродств, что делает возможным его применение в I триместре беременности.
Подобное исследование применения антимикробных препаратов проведено по поводу лечения больных острым пиелонефритом во время беременности и выявлено, что частота неправильных назначений антибактериальных препаратов составила 78%. Данные представлены в таблице 7.
В России выявлен высокий уровень резистентности кишечной палочки к ампициллину, амоксициллину и ко-тримоксазолу, в связи с чем применять эти препараты нецелесообразно. Данные по уровню резистентности кишечной палочки в России представлены в таблице 8.
В настоящее время инфекционные заболевания мочеполовой системы у женщин отличаются полиэтиологичностью, стертой клинической картиной, высокой частотой микст-инфекции и склонностью к рецидивированию, что требует комплексного подхода к диагностике и лечению. Решению проблемы антибактериальной терапии в акушерстве и гинекологии могут способствовать: создание государственных стандартов и строгое их соблюдение; создание экспертного совета по пересмотру стандартов; осознание врачами принципов доказательной медицины (1).
