Аспирин от инсульта
хим. блок / химия жизни / Аспирин: новая жизнь старого лекарства
доктор медицинских наук Е. К. Алёхин
Содержание
Введение
Издавна при лихорадке использовали кору ивы, из которой в 1827 году был выделен гликозид салицин, ставший источником получения салициловой кислоты. В 1860 году осуществлён синтез этой кислоты и её натриевой соли — салицилата натрия. Была установлена способность салицилата натрия снижать повышенную температуру тела и ослаблять симптомы воспаления у больных ревматизмом. С этой целью препарат иногда применяют и в наши дни.
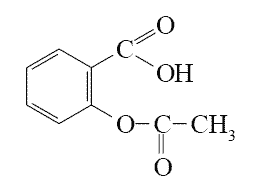
В 1899 году в медицинскую практику вводится ацетилсалициловая кислота (АСК), хорошо известная под названием аспирин.
АСК, сохраняя лечебные свойства салицилата натрия, вызывает меньше побочных (нежелательных) эффектов, поэтому лучше переносится больными. И вот уже на протяжении века препарат является одним из самых применяемых лекарственных средств в мире. Его мировое производство исчисляется десятками тысяч тонн в год.
Традиционное применение
Многие десятилетия считалось, что аспирину свойственны три основных эффекта: противовоспалительный, жаропонижающий и менее выраженный обезболивающий. Именно эта триада эффектов характеризует класс нестероидных противовоспалительных средств (НПВС), куда кроме самого аспирина и других салицилатов входят известные препараты разной химической структуры (ортофен, индометацин, бутадион и др.). К стероидным противовоспалительным средствам относятся препараты коры надпочечников, такие, как гидрокортизон, преднизолон.
Как же реализуются названные эффекты аспирина или, как говорят специалисты по исследованию лекарственных средств — фармакологи, каковы механизмы действия? Они сложны, взаимосвязаны и всё ещё недостаточно изучены .
Противовоспалительное действие
Наиболее отчётливо подавляется вторая, экссудативная фаза воспаления, характеризующаяся выходом жидкой части крови через сосудистую стенку, что приводит к отёку ткани. Аспирин уменьшает образование и влияние на сосуды медиаторов воспаления , таких, как гистамин, брадикинин, гиалуронидаза, простагландины. В результате снижается проницаемость сосудов и экссудация ослабляется. Салицилаты нарушают синтез АТФ, ухудшая энергетическое обеспечение воспалительного процесса (чувствительного к недостатку энергии), в частности миграции лейкоцитов. Стабилизирующее влияние на мембраны лизосом клеток препятствует освобождению агрессивных лизосомальных ферментов и тем самым ослабляет деструктивные явления в очаге воспаления. Интересно, что аспирин подавляет воспалительный отёк конечностей экспериментальных животных при введении в латеральный желудочек мозга, что свидетельствует и о воздействии на центральные механизмы регуляции периферического воспаления.
И всё же главная роль в реализации противовоспалительного эффекта аспирина, как и всех НПВС, отводится способности тормозить биосинтез одних из основных медиаторов воспаления — простагландинов (ПГ). Эти эндогенные биологически активные вещества являются продуктами превращения арахидоновой кислоты и образуются в различных клетках организма под воздействием фермента циклооксигеназы (ЦОГ), которую блокирует аспирин. Арахидоновая кислота высвобождается из мембранных фосфолипидов с помощью фосфолипазы А2 .
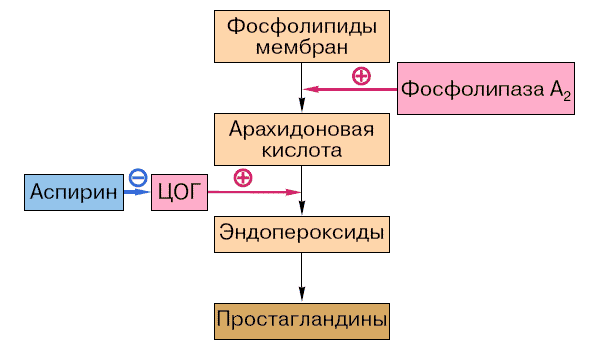
Рис. 1. Общая схема биосинтеза простагландинов
Однако механизм ингибирования ЦОГ аспирином и другими НПВС неодинаков. Аспирин, ковалентно связываясь с остатком аминокислоты серина в молекуле фермента, ингибирует его необратимо. В результате возникают стерические препятствия присоединению субстрата (арахидоновой кислоты) к активному центру ЦОГ. В отличие от аспирина вольтарен, ибупрофен и другие НПВС связывают ЦОГ обратимо. В воспалённой ткани образуются преимущественно ПГЕ2 и ПГI2. Они действуют на сосудистую стенку сами и усиливают влияние других медиаторов воспаления: гистамина, брадикинина, серотонина.
Новые возможности в лекарственной регуляции воспаления открываются в связи с изучением медиаторов иммунитета — иммуноцитокинов. Установлено, что аспирин ингибирует экспрессию гена фактора некроза опухолей (ФНО-a). Он среди других эффектов активирует нейтрофилы и макрофаги, которые могут поддерживать воспаление. Имеются данные об ограничении продукции ИЛ-1, обладающего наряду с активацией макрофагов и нейтрофилов собственной провоспалительной способностью — индуцируют синтез белков острой фазы. Воздействуя на позднюю, пролиферативную стадию воспаления, аспирин угнетает образование гранулем (воспалительные разрастания соединительной ткани в виде узелка или бугорка), особенно характерных для ревматизма. Полагают, что это действие связано с устранением стимулирующего фибробласты влияния серотонина и брадикинина.
Как установлено в последнее время, существенный вклад в терапевтическое действие аспирина на воспаление вносит метаболит арахидоновой кислоты липоксин (ЛХ) А4 (тригидроэйкозотетраеновая кислота). Его генерируют разные типы клеток, в том числе активные участники воспалительного процесса нейтрофилы и макрофаги. Пусковым моментом в индукции синтеза (ЛХ) А4 является ацетилирование ЦОГ аспирином. Установлено, что липоксины регулируют клеточные реакции воспаления и иммунитета. Доказано, в частности, что липоксины резко тормозят освобождение ИЛ-8, который вызывает ускоренное созревание, хемотаксис, трансэндотелиальную миграцию, активацию нейтрофильных лейкоцитов, активирует также макрофаги и Т-лимфоциты.
Жаропонижающее действие
Жаропонижающее действие, по-видимому, также связано с торможением синтеза ПГ. НПВС, и аспирин в их числе, не влияют на нормальную или повышенную перегреванием (тепловой удар) температуру тела. Иные условия возникают при инфекционных заболеваниях. Эндогенные пирогены, в основном ИЛ-1, мобилизуются из лейкоцитов и повышают в центре терморегуляции, находящемся в гипоталамической области головного мозга, уровень ПГЕ2. В результате нарушается нормальное соотношение ионов Na + и Ca 2+, что изменяет активность нейронов терморегулирующих структур мозга. Следствием является возрастание теплопродукции и уменьшение теплоотдачи. Подавляя образование ПГЕ2 и тем самым восстанавливая нормальную активность нейронов, аспирин уменьшает температуру тела. Снижение температуры происходит за счёт увеличения теплоотдачи в результате расширения сосудов кожи, которое наступает по команде из центра терморегуляции. В настоящее время, исходя из представлений о защитной роли повышения температуры, специально её снижают редко. Обычно это достигается в результате воздействия на причинный фактор (наиболее частая ситуация — уничтожение возбудителя инфекционного процесса антибиотиками).
Однако детям жаропонижающие препараты назначают при температуре 38,5–39°С, нарушающей общее состояние организма, а детям с сердечно-сосудистой патологией и склонным к судорогам — при температуре 37,5–38°С. При этом учитывают, что у детей с вирусными инфекциями (грипп, острые респираторные инфекции, ветряная оспа) приём аспирина несёт угрозу развития синдрома Рея, который характеризуется поражением головного мозга и печени и нередко приводит к смерти. Поэтому педиатры используют ибупрофен, напроксен и особенно часто парацетамол.
Обезболивающее действие
Механизм обезболивающего (анальгетического) действия слагается из двух компонентов: периферического и центрального.
Известно, что ПГ (ПГЕ2 , ПГF2a , ПГI2 ), обладая умеренной собственной способностью вызывать ощущение боли, значительно повышают чувствительность (сенсибилизируют) окончания нервных волокон к различным воздействиям, в том числе к медиаторам воспаления — брадикинину, гистамину и др. Поэтому нарушение биосинтеза ПГ ведёт к повышению порога болевой чувствительности, особенно при воспалении. Центральный компонент, возможно также связанный с угнетением синтеза ПГ, состоит в торможении проведения болевых импульсов по восходящим нервным путям преимущественно на уровне спинного мозга. По сравнению с другими НПВС обезболивающий эффект салицилатов выражен довольно слабо.
Изложенное делает понятным, что сочетание противовоспалительного, обезболивающего и жаропонижающего свойств у одного препарата нельзя считать случайным, поскольку многогранно действие самих ПГ, влияние на образование которых является основным эффектом аспирина и других НПВС.
Аспирин и сердечно-сосудистые заболевания
Применение аспирина при некоторых сердечно-сосудистых заболеваниях, и в первую очередь при ишемической болезни сердца (ИБС), основано на его способности оказывать антитромботическое действие, выражающееся в предупреждении образования тромбов — тромбоза. Тромб, кровяной сгусток разной плотности, образующийся в сосудах, может затруднить или полностью перекрыть кровоток в сосуде, что ведёт к нарушению кровоснабжения (ишемии) соответствующего органа или его части. В зависимости от степени ишемии, возможности компенсации дефицита кровоснабжения за счёт соседних сосудов, важности органа последствия для организма могут быть различными вплоть до фатального инфаркта сердца или мозга. Тромб или его фрагмент могут оторваться, перемещаться током крови и закупорить другой сосуд (эмболия) с аналогичными последствиями.
Поэтому повышенная склонность к тромбообразованию играет исключительно важную роль в течении многих сердечно-сосудистых заболеваний. Столь же очевидна насущная потребность в антитромботических средствах. Различают три группы таких препаратов: фибринолитические, антикоагулянты и антитромбоцитарные, или антиагреганты. Фибринолитики предназначены только для растворения уже сформировавшегося тромба. Активно используют антикоагулянты, препараты, понижающие свёртываемость крови. Но они требуют тщательного контроля свёртываемости крови, так как могут вызывать при передозировке опасные кровотечения. Наиболее широкое применение получили антитромбоцитарные препараты, среди которых безусловный лидер — наш знакомый аспирин.
Тромбоциты, эндотелий и тромбообразование
Образование тромба — результат сложного взаимодействия между компонентами сосудистой стенки, тромбоцитами и плазменными белками свёртывающей и противосвёртывающей систем крови . Тромбоциты неспособны оседать на интактном эндотелии, который представляет собой слой уплощённых клеток, выстилающих изнутри стенки кровеносных и лимфатических сосудов. Но при нарушении целостности эндотелиального слоя они легко прилипают к субэндотелиальным структурам, особенно к коллагену (адгезия), что обеспечивается присутствием на мембранах тромбоцитов рецепторов гликопротеиновой природы. При этом тромбоциты высвобождают некоторые вещества, в том числе аденозиндифосфат (АДФ) и тромбоксан, которые являются мощными агрегантами. В результате образуется тесное скопление тромбоцитов с образованием между ними фибриногеновых мостиков (агрегация). Происходит дальнейшее высвобождение АДФ и тромбоксана, активирующих неактивные клетки, масса тромбоцитов наращивается (феномен снежного кома), возникает тромбоцитарный тромб. Из гранул тромбоцитов высвобождаются ферменты, сосудоактивные пептиды, факторы свёртывания крови, свёртываемость крови возрастает, белки свёртывающей системы пропитывают тромбоцитарный тромб, один из них — фибриноген трансформируется в фибрин, придающий тромбу плотность, формирование тромба завершается.
Двумя важнейшими участниками этих событий являются тромбоксан и простациклин (ПГI2), которые образуются из арахидоновой кислоты под влиянием ЦОГ, тромбоксан — в тромбоцитах, простациклин — в эндотелиальных клетках. Но эффекты их антагонистичны: простациклин расширяет сосуды и тормозит агрегацию тромбоцитов, тромбоксан действует противоположно (рис. 2). Названные эффекты реализуются через известный посредник (мессенджер) передачи сигналов внутрь клетки — цАМФ . Простациклин повышает содержание цАМФ, который удерживает Са 2+ в связанном состоянии, что и приводит к угнетению адгезии и агрегации тромбоцитов, а также к уменьшению высвобождения ими тромбоксана. Под влиянием тромбоксана, наоборот, уровень цАМФ в тромбоцитах падает.
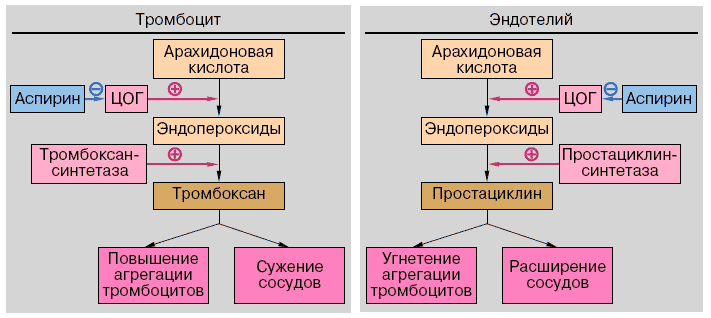
Рис. 3. Пути метаболизма арахидоновой кислоты в тромбоцитах и эндотелиальных клетках и место приложения действия аспирина.
Интактный эндотелий, продуцирующий простациклин, не привлекает тромбоциты. Есть и другие объяснения. Эндотелиальные клетки и тромбоциты имеют отрицательный заряд и взаимно отталкиваются. Синтезируемый эндотелиальными клетками так называемый эндотелийзависимый фактор расслабления, подобно простациклину, тормозит адгезию и агрегацию тромбоцитов. Наконец, на поверхности эндотелиальных клеток локализуется фермент АДФаза, разрушающий мощный активатор тромбоцитов АДФ (образующийся АМФ, напротив, ингибирует адгезию и агрегацию тромбоцитов) . При образовании дефекта в эндотелии (например, вследствие атеросклероза) обнажённые субэндотелиальные ткани, лишённые названных факторов, становятся притягательными для тромбоцитов.
Аспирин, как антитромботическое средство
Аспирин необратимо ацетилирует ЦОГ тромбоцитов, которые, будучи безъядерными, неспособны синтезировать новые молекулы этого фермента, как и других белков. В результате в тромбоцитах резко подавляется образование метаболитов арахидоновой кислотой, в том числе и тромбоксана, в течение всего срока их жизни (до 10 дней). В необратимости ингибирования ЦОГ состоит принципиальное отличие аспирина от всех других НПВС, которые угнетают ЦОГ обратимо. Следовательно, их пришлось бы назначать значительно чаще, чем аспирин, что и неудобно, и чревато осложнениями.
Аспирин вызывает антитромботический эффект. Как же он достигается? В системе кровообращения аспирин циркулирует недолго, поэтому сравнительно мало влияет на ЦОГ сосудистой стенки, где продолжается синтез простациклина. К тому же эндотелиальные клетки в отличие от тромбоцитов способны синтезировать новые молекулы ЦОГ. Но преобладающее влияние на ЦОГ тромбоцитов обеспечивается применением небольших доз аспирина — порядка 50–325 мг в сутки однократно, что существенно меньше доз, используемых при воспалении (2,0–4,0 г в сутки), и, естественно, более безопасно. Аспирин обладает ещё одним полезным свойством: являясь антагонистом витамина К, он тормозит в печени синтез предшественника тромбина — основного фактора свёртывания крови.
Аспирин назначают на длительный срок при тромбофлебитах, нарушениях мозгового кровообращения и особенно для предупреждения тромбоэмболических осложнений при ИБС и инфаркте миокарда. Аспирин незаменим для предупреждения тромбобразования при операциях на сердце и сосудах. При неблагоприятном течении беременности нередко возникает гипертония, которая может переходить в преэклампсию (головная боль, расстройства зрения, отёки, судороги). В основе этих осложнений лежит гиперпродукция тромбоксана при дефиците простациклина. Избыток тромбоксана вызывает гиперагрегацию тромбоцитов и спазм сосудов. Поэтому профилактика преэклампсии с успехом проводится аспирином, особенно его лекарственными формами длительного действия.
Исследования последнего времени раскрывают всё новые стороны благотворного влияния аспирина при сердечно-сосудистой патологии. Известно, что важным повреждающим эндотелий фактором являются кислородные радикалы, образующиеся при перекисном окислении липидов, а также в активированных нейтрофилах и макрофагах. Установлено, что аспирин защищает эндотелий от такого повреждения, что связано с усилением синтеза цитопротективного протеина ферритина, который секвестрирует из цитозоля ионы железа, главного катализатора образования кислородных радикалов. Интересно, что другие НПВС этим свойством не обладают. Аспирин индуцирует образование синтетазы NO и тем самым увеличивает продукцию NO, важнейшего фактора расширения сосудов и улучшения в них кровотока. Эти эффекты полезны при различных сердечно-сосудистых заболеваниях. При атеросклерозе они удачно дополняют известную способность аспирина замедлять формирование атеросклеротических бляшек, защищая липопротеиды низкой плотности от окисления.
Перспективы применения
Аспирин широко используется для лечения не только ревматических заболеваний, но и при зубной и головной боли, мигрени, невралгиях и некоторых других патологических состояниях, сопровождающихся воспалением, болью и высокой температурой.
К сожалению, нарушением синтеза ПГ, которое лежит в основе терапевтического действия, обусловлены и основные нежелательные эффекты аспирина — образование язв желудка и токсическое влияние на почки. Причина в том, что при блокаде ЦОГ одновременно с угнетением синтеза вредных провоспалительных ПГ происходит уменьшение и полезных ПГ, в частности защищающих слизистую оболочку желудка от повреждающих факторов, и в первую очередь от вырабатываемой желудком соляной кислоты. Естественно, что эти осложнения воспринимались как неизбежные. Однако недавно в ходе углублённого изучения механизма действия аспирина установлено, что ЦОГ имеет две изоформы: ЦОГ-1 и ЦОГ-2. ЦОГ-1 является структурным ферментом, осуществляющим синтез ПГ, регулирующих нормальные (физиологические) функции различных клеток, тогда как ЦОГ-2 активируется провоспалительными стимулами и образует ПГ, участвующие в развитии воспалительного процесса. Наглядный и далеко не единичный пример, когда лекарственный препарат выступает как инструмент исследования фундаментальных явлений.
Аспирин и аспириноподобные лекарства блокируют как ЦОГ-2, так и ЦОГ-1, что объясняет природу побочных явлений. Открытие изоформ ЦОГ составляет теоретическую основу для создания противовоспалительных препаратов принципиально нового типа — селективных блокаторов ЦОГ-2, а следовательно, лишённых типичных для них тяжёлых побочных эффектов. И такие вещества уже получены, они проходят клинические испытания .
В связи с недавним обнаружением антипролиферативного (препятствующего размножению клеток) действия на слизистую оболочку толстого кишечника интенсивно исследуется эффективность использования аспирина в лечении рака ободочной и прямой кишок , клетки которого экспрессируют ЦОГ-2. Исходя из участия воспалительного компонента в развитии болезни Альцгеймера (вариант быстрого развития слабоумия у пожилых) изучается целесообразность использования НПВС в её лечении.
Учитывая, что наиболее частым побочным действием аспирина является повреждение слизистой оболочки желудка, понятно стремление свести его к минимуму. Повреждающее действие аспирина на желудок реализуется на двух уровнях: системном, о котором уже говорилось выше, и местном. Местный эффект заключается в прямом повреждающем действии на слизистую желудка, так как вещество, плохо растворяясь в воде и кислом содержимом желудка, осаждается в складках слизистой оболочки.
Местнораздражающее действие, особенно присущее обычным таблеткам АСК, можно значительно ослабить, покрыв таблетки оболочкой, которая растворяется только в кишечнике. Сходным действием обладают микрокапсулированные таблетки. Правда, при этом абсорбция препарата задерживается, что, впрочем, для антиагрегатного эффекта значения не имеет. Быстрое и более выраженное действие при снижении риска повреждения желудка обеспечивают растворимые таблетки, в состав которых входят специальные вещества, повышающие растворимость АСК в воде. Но в желудке (pH 1,5–2,5) часть растворённого вещества может рекристаллизоваться. Чтобы этого не происходило, в состав таблеток включают вещества с буферными свойствами — натрия гидрокарбонат, натрия цитрат и др. Получены комплексные соединения АСК с хорошей водорастворимостью. Так, ацетилсалицилат лизина (препараты аспизол и ласпал) вводят внутривенно и внутримышечно. Весьма перспективны разрабатываемые трансдермальные формы АСК — в виде пластыря, апплицируемого на кожу. Такая лекарственная форма, по предварительным данным, обеспечивает не только длительное поступление препарата в системный кровоток и уменьшение побочного действия на желудок, но и относительно селективное ингибирование ЦОГ тромбоцитов при сохранении синтеза простациклина.
Вместо заключения
С внедрением в лечебную практику новых НПВС ныне используемые препараты, конечно, будут терять актуальность, но не аспирин с его уникальной сферой применения. Аспирин уверенно шагает в XXI век, во второй век служения медицине, раскрывая всё новые грани своей биологической активности. Он заслуженно является лидером среди всех лекарственных препаратов. Ежегодно количество посвящённых аспирину публикаций в мире исчисляется тысячами. История аспирина необычайно поучительна тем, как новые идеи и новые методические подходы позволяют получить весьма важные результаты при очень старом объекте исследования.
Об авторе:
Евгений Константинович Алёхин, доктор медицинских наук, профессор, член-корреспондент РАЕН, зав. кафедрой фармакологии Башкирского государственного медицинского университета. Область основных научных интересов — фармакология иммунитета. Автор более 180 научных работ и изобретений, трёх монографий.
«Соросовский образовательный журнал»
вернуться к началу раздела «Химия жизни»
Не один раз на приеме сталкивалась с ситуацией, когда пациент без какой-либо явной сердчечно-сосудистой патологии сам себе назначил кардиомагнил (или тромбоАСС, аспирин кардио и пр.), будучи уверенным, что абсолютно всем в его возрасте (то есть «после 45–50 лет») нужна именно такая профилактика сердечно-сосудистых заболеваний. Ведь сосед тоже пьет, по телевизору говорят, что нужно, и прочее…
Нужна ли на самом деле?
Дело в том, что современные рекомендации по лечению сердечно-сосудистых заболеваний(ССЗ) говорят о необходимости пожизненного приема аспирина теми людьми, которые уже перенесли какие-либо сердечно-сосудистые события. К ним относятся инфаркт, инсульт, транзиторные ишемические атаки. Что же касается применения аспирина людьми, у которых в анамнезе вообще нет никаких сердечно-сосудистых заболеваний, в том числе и вышеперечисленных, то на сегодняшний день рутинное назначение аспирина (или других антитромботических препаратов) таким пациентам не рекомендовано из-за отсутствия доказательной базы, подтверждающей прежде всего безопасность такой профилактики у данной категории пациентов.
Наиболее частым побочным эффектом при приеме аспирина является негативное влияние на слизистую оболочку желудка. Также при его длительном приеме увеличивается риск кровотечений различной локализации (желудочно-кишечных, геморроидальных, носовых и пр.), и этим фактом никак нельзя пренебрегать, потому что в определенных ситуациях такие кровотечения могут стать жизнеугрожающими.
В связи с этим перед тем, как назначить пациенту аспирин, врач должен оценить пользу и риск от его приема. Доказано, что у пациентов, перенесших инфаркт или инсульт, польза профилактического приема аспирина перевешивает возможный риск кровотечений, следовательно, его прием рекомендован. И не до конца изучена роль аспиринау лиц, не имеющих в анамнезе ни того, ни другого. Те научные данные, которые мы имеем на сегодняшний день, говорят об отсутствии явной пользы от такой профилактики и при этом о повышении риска возникновения кровотечений различной локализации. Тем не менее, вопрос пока остается малоизученным, продолжаются крупные исследования, и мы ждем их результатов.
Что касается пациентов старших возрастных групп, имеющих какие-либо факторы риска развития сердечно-сосудистых заболеваний (артериальная гипертензия, повышенный уровень холестерина крови и пр.), пациентов с сахарным диабетом, то ситуация примерно та же: до сих пор не было выявлено, что польза от приема аспирина превышает риск возникновения кровотечений у таких пациентов, в связи с чем его прием также не может быть рекомендован рутинно.
Когда еще не нужно принимать аспирин?
— При высоком артериальном давлении.
Потому что его прием может увеличить в данном случае риск возникновения геморрагического инсульта. При наличии гипертонии принимать аспирин нужно только тогда, когдадостигнут адекватный контроль артериального давления.
— При подозрении на инсульт.
Если мы имеем дело с подозрением на инсульт (у человека внезапно развились сильная слабость в руке или ноге, речевые, двигательные нарушения, опущен уголок рта, он не может улыбнуться и пр.), ни в коем случае в данной ситуации нельзя давать аспирин. Не существует объективных признаков, позволяющих однозначно отдифференцировать геморрагический (связанный с кровоизлиянием в мозг) и ишемический (связанный с закупоркой церебральной артерии атеросклеротической бляшкой) тип инсульта. А если инсульт геморрагический, и мы дадим такому человеку аспирин, то страшно представить, чем это может закончиться…
Все, что нужно сделать, если Вы подозреваете у человека инсульт — это уложить его в горизонтальное положение, постараться успокоить и как можно скорее вызвать скорую помощь.
Когда нужно принимать аспирин?
Только тогда, когда его назначил врач, оценивший пользу и риск от его приема и знающий показания к его назначению. Уровень тромбоцитов крови, прием других лекарств из группы нестероидных противовоспалительных препаратов, функция почек также всегда должны учитываться перед назначением данного препарата.
Как правило, всегда показан прием аспирина при ишемической болезни сердца, перенесенном инфаркте, некардиоэмболическом ишемическом инсульте или транзиторной ишемической атаке, при атеросклерозе артерий, стентировании артерий.
И последнее.
Если Вы решили всерьез заняться своим здоровьем, узнать, какие меры по профилактике сердечно-сосудистых заболеваний Вам необходимо предпринять, лучше обратиться к терапевту или кардиологу. Доктор назначит Вам необходимые анализы, электрокардиограмму и другие нужные обследования, измерит артериальное давление, выявит, есть ли у Вас какие-либо факторы риска возникновения сердечно-сосудистых заболеваний, рассчитает Ваш сердечно-сосудистый риск и на основании этого даст необходимые рекомендации по профилактическим мероприятиям. И, поверьте, самое главное, о чем приходится говорить чаще всего — это об изменении образа жизни. Отказ от курения, нормализация массы тела, регулярные аэробные физические нагрузки (ходьба минимум 30 минут в день), диета с ограничением животных жиров — это основные мероприятия, без которых профилактика ССЗ будет считаться как минимум неполноценной, как максимум — неэффективной. А прием медикаментов может и вообще не понадобится, если все эти меры будут соблюдаться!
Будьте здоровы!
«Разжижая» кровь, аспирин не только предотвращает тромбообразование, но и повышает кровоточивость, что делает применение его в качестве жаропонижающего опасным в случае многих инфекционных заболеваний (грипп, лихорадка Денге и др.). Детям давать аспирин при вирусных лихорадках нельзя и по причине риска развития у них редкого, но смертельно опасного синдрома Рея. По этим причинам для снижения температуры тела, борьбы с болью и отеками, предпочтение теперь отдается другим нестероидным противовоспалительным средствам (НПВС) и парацетамолу.
По достижении определенного возраста или при наличии у вас индивидуальных факторов риска врач может рекомендовать ежедневный прием аспирина в низких (50-100 мг), но, тем не менее, эффективных дозах для профилактики инфаркта миокарда и других заболеваний, связанных с тромбообразованием. Даже первая помощь при инфаркте миокарда включает разжевывание одной таблетки аспирина, что значительно увеличивает шансы больного на благоприятный исход.
Однако где благо, там и зло. Общеизвестен неприятный побочный эффект НПВС — индуцирование язвообразования и кровотечений в верхнем желудочно-кишечном тракте (ульцерогенное действие). Увы, даже самые низкие кардиопротективные дозы аспирина в 2-3 раза повышают риск кровотечения из верхних отделов желудочно-кишечного тракта — одного из самых грозных осложнений язвенной болезни.
Теперь, когда в развитых странах врачи научились эффективно бороться с основной причиной язв, бактерией Helicobacter pylori, и планомерно добиваются успешной эрадикации этого микроорганизма, главной причиной осложнений язвенной болезни и ее рецидивирования становится широкое использование нестероидных противовоспалительных препаратов, в том числе низких доз аспирина для профилактики сердечно-сосудистых заболеваний.
Однако на этом месте начинается большая неразбериха в сознании народных масс. А народные заблуждения всегда создавали благоприятную почву для недобросовестного выманивания денег у пациентов. Так и в случае с аспирином фармкомпании решили всячески поддержать миф о том, что язва желудка образуется в результате «прожигания» слизистой оболочки ацетилсалициловой кислотой, то есть аспирином.
В 1993 году на фармрынке Германии появляется новый продукт компании «Байер» — Аспирин Кардио®. Благодаря особой оболочке таблетка такого аспирина проходит через желудок целиком и растворяется только в кишечнике, где и всасываются активные ингредиенты. Таким образом, народу начали внушать, что покрытая специальной оболочкой таблетка аспирина позволяет полностью защитить желудок от негативного влияния ацетилсалициловой кислоты при длительном ее применении. На том же заблуждении нагрелись и производители форм аспирина, содержащих специальные буферные вещества типа MgO, обладающие антацидным действием, что также было призвано защитить желудок и предотвратить развитие новых язв и кровотечений из уже существующих.
Однако в 1990-х годах в ряде крупных исследований было показано, что использование покрытых и буферных форм аспирина не снижает ульцерогенные риски для верхнего желудочно-кишечного тракта.
Дело в том, что механизм действия всех НПВС связан с ингибированием фермента циклооксигеназы (ЦОГ), которая участвует в синтезе тех самых вейновских простагландинов — регуляторов воспаления. При этом ЦОГ бывает 2-ух типов — ЦОГ-1 и ЦОГ-2. Упрощенно говоря, ЦОГ-2 повинен в синтезе «плохих» простагландинов воспаления, тогда как ЦОГ-1 участвует в синтезе «хороших», защитных. Защитные эндогенные простагландины регулируют циркуляцию крови в слизистой желудка, ее восстановление через пролиферацию эпителиальных клеток, управляют функциями иммунных клеток слизистой, выделением слизи, а также секрецией бикарбонатов и соляной кислоты в желудке. Большинство НПВС, в том числе аспирин, неселективны, то есть бьют по обеим ЦОГ. В результате снимается и воспаление, и защита слизистой желудка. Последнее нежелательное свойство НПВС и приводит к обострению эрозий и язв у склонных к этому людей. Таким образом, именно ингибирование простагландинов, а отнюдь не прямое повреждающее действие ацетилсалициловой кислоты на слизистую желудка, является определяющим механизмом в лекарственном язвообразовании. Играют роль и некоторые другие вещества, индуцируемые аспирином и другими НПВС, такие как фактор некроза опухоли-альфа и лейкотриены, которые также вносят свой вклад в повреждение слизистой оболочки.
Все это я рассказал не для того, чтобы заморочить читателя медицинскими подробностями, а дабы продемонстрировать, как незнание деталей и упрощенно-искаженное объяснение причин ведет к массовому заблуждению и злоупотреблениям со стороны фармпроизводителей. Теперь, когда вы знаете, как реализуется ульцерогенный эффект от НПВС и аспирина, становится понятно, почему не столь уж важно, в какой форме вы принимаете противовоспалительные препараты — через рот, в виде укола или мази: побочное действие на желудок реализуется одинаково. Язва обостряется не столько от того, что таблетка раздражает слизистую желудка при непосредственном контакте, а потому, что подавляется синтез ЦОГ-1.
И совершенно не обязательно покупать дорогие формы аспирина для профилактики сердечно-сосудистых заболеваний. Вместо этого можно покупать вполне качественный и дешевый аспирин в пузырьках по 100 таблеток, и делить их на четвертинки ножом, и ничего страшного, если четвертинки эти окажутся не совсем одинаковыми. Аспирин в этих таблетках тот же самый, а специальная оболочка, как вы поняли, мало от чего защищает.
Мнение автора может не совпадать с позицией редакции
Рассказывает, насколько оправдан регулярный прием аспирина, с точки зрения профилактики сердечно-сосудистых заболеваний.
«Аспирин, а точнее ацетилсалициловая кислота, действительно является одним из препаратов, препятствующих образованию тромбов за счет подавления склеивания тромбоцитов (кровяных пластинок), тем самым, снижая риски закупорки сосудов артериального русла с последующим развитием инфаркта или инсульта. Помимо этого, он несколько расширяет сосуды, обладает противовоспалительным, обезболивающим и жаропонижающим действием.
На протяжении десятилетий аспирин рекомендовался практически всем людям старше пятидесяти лет, однако в последние годы ситуация изменилась. Это связано с негативным воздействием ацетилсалициловой кислоты на желудок, несмотря на наличие у современных форм специальных защитных оболочек. Следует помнить, что аспирин может увеличивать или угнетать активность других препаратов, а также недопустим при ряде заболеваний, не связанных с сердечно-сосудистой системой.
Поэтому на сегодняшний день аспирин рекомендуется принимать только людям, имеющим серьезную патологию сердца и сосудов, и только по рекомендации врача. Отметим, что все вышесказанное не относится к профилактике и лечению венозных тромбозов, где, как правило, используются препараты другой группы — антикоагулянты. Подводя краткий итог, нужно понимать, что независимо от характера и тяжести заболевания, самолечение недопустимо и может привести к тяжелым осложнениям, а назначение любых разжижающих кровь препаратов должно быть согласовано с профильным специалистом».




