Анатомия человека бедро
Случай из практики_
© Группа авторов, 2007
Лечение комбинированной деформации проксимального отдела бедренной кости
В.Д. Макушин, М.П. Тепленький, Н.Г. Логинова
Treatment of the combined deformity of proximal femur
V.D. Makushin, M.P. Tioplenky, N.G. Logginova
Федеральное государственное учреждение «Российский научный центр «Восстановительная травматология и ортопедия» им. академика Г. А. Илизарова Росмедтехнологий», г. Курган (генеральный директор — заслуженный деятель науки РФ, член-корреспондент РАМН, д.м.н., профессор В.И. Шевцов)
Приводится клиническое наблюдение по лечению комбинированной деформации проксимального отдела бедра посредством чресшеечной удлиняющей остеотомии по новой технологии. Полное анатомическое и функциональное восстановление.
Ключевые слова: шеечная деформация бедра, коррекция шейки, аппарат Илизарова.
Одним из неблагоприятных исходов вправления врожденного вывиха бедра у детей является формирование комбинированной деформации проксимального отдела бедренной кости в виде субкапитальной вальгизации эпифиза, сопровождающейся варусной деформацией и укорочением шейки. . Для предупреждения прогрессирования диспластического кок-сартроза необходимо восстановление биомеханически правильных взаимоотношений в суставе . Поэтому задачами реконструктивного вмешательства в таких случаях являются:
1 — устранение децентрации головки бедра, обусловленной латеральным опрокидыванием эпифиза;
2 — восстановление правильных соотношений между верхушкой большого вертела и центром головки бедра.
Группой авторов во главе с В.И. Шевцовым в нашем Центре разработана методика коррекции деформации проксимального отдела бедра с помощью модуля аппарата Илизарова*, предполагающая выполнение чресшеечной базальной корригирующе-удлиняющей остеотомии (рис. 1).
а б в
Рис. 1. Схемы положения фрагментов бедренной кости при выполнении чресшеечной удлиняющей остеотомии бедра: а — до коррекции; б — после остеотомии; в — после постепенного коррекционного разворота фрагментов
Патент РФ, № 2256423, Авторы: В. И. Шевцов, М. П. Тепленький, В. Д. Макушин, Т. Ю. Карасева.
Приводим клиническое наблюдение.
Больная Ч., 14 лет. Диагноз: левосторонний диспластический коксартроз, варусная деформация шейки бедра. Жалобы на хромоту, повышенную утомляемость, боли в тазобедренном суставе после нагрузки. При клиническом обследовании: приводящая контрактура левого тазобедренного сустава, укорочение левой нижней конечности — 3 см, симптом Тренделенбур-га слева положительный (рис. 2, а).
По данным рентгенографии: варусно-торсионная деформация шейки левого бедра (ШДУ — 85°, угол антеверсии — 35°), сочетающаяся с ее укорочением. Верхушка большого вертела смещена вверх относительно суставной поверхности головки (ATD) на 28 мм. Вертлуж-ная впадина овальной формы, угол Шарпа — 38°. Степень покрытия головки крышей впадины (СГТГВ) — 70 % (рис. 2, б). На рентгенограмме, выполненной в центрированном положении (отведение и внутренняя ротация конечности 35°), показатель СПГВ увеличивается до 90 %. Расстояние от центра головки до верхушки большого вертела (LD) меньше диаметра головки: LD = 0,6 D. Головка левого бедра отклонена кнаружи (угол Альсберга — 60°). (рис. 2, в).
Пациентке выполнено оперативное вмешательство. Известным способом проведены спицы и установлены опоры аппарата на подвздошной кости, в средней трети и дистальном метафизе бедра. Опоры на бедренной кости соединены стержнями. Посредством внутренней ротации и отведения конечности головка центрирована во впадине.
Через медиальный отдел шейки в кососагит-тальной плоскости проведены 2 перекрещивающиеся спицы с упорными площадками, ко-
торые фиксированы в дуге. Дуга соединена с опорой на тазовой кости стержнями с шарнирными устройствами.
По передней поверхности тазобедренного сустава произведен разрез 6 см. Тупо расслоены мягкие ткани. Узким долотом в сагиттальном направлении от верхненаружного отдела шейки до нижнего края малого вертела выполнена С-образная остеотомия. Посредством приведения конечности произведена коррекция субкапитальной вальгизации эпифиза. Опоры на бедре соединены стержнями с шарнирными устройствами, направление которых определено в ходе предоперационного проектирования. На рану наложены швы. В течение 48 дней произведена постепенная коррекция деформации. После окончания коррекционного разворота удалены спицы из проксимального отдела бедра. Зона регенерата фиксирована консольными спицами.
Срок фиксации фрагментов бедренной кости в корригированном состоянии составил 90 дней (рис. 3). После демонтажа аппарата и удаления спиц проведен курс восстановительного лечения.
Через десять месяцев после снятия аппарата пациентка ходит без хромоты, болей в суставе нет, относительная длина нижних конечностей одинаковая, амплитуда движений в правом тазобедренном суставе восстановилась полностью (рис. 4).
а б в
Рис. 3. Фотография больной Ч. и ее рентгенограмма в процессе удлинения шейки
Рис. 4. Фотографии больной Ч. и ее рентгенограмма через 10 месяцев после выписки из клиники
Предложенная реконструкция шейки бедренной кости позволяет изменить характер нагрузки и тяги ягодичных мышц, что улучшает условия их функционирования. Восстановление взаимоотношений между впадиной и головкой дает возможность перераспределить и снизить внутрисуставное давление путем увеличения площади контакта суставных поверхностей. Этим достигается повышение опорности конечности. Дозированное формирование шейки бедра с образованием дистракционного регенерата уменьшает техническую сложность операции и дает возможность воздержаться от применения
трансплантата. Использование чрескостного устройства позволяет производить нарушение целостности бедренной кости полузакрытым способом, что предупреждает значительное повреждение окружающих сустав мягких тканей и снижает травматичность вмешательства.
Применением предлагаемого способа одновременно с коррекцией сложной деформации проксимального отдела бедра возможно компенсировать относительное укорочение нижней конечности.
Надеемся, что наше наблюдение заинтересует практикующих хирургов-ортопедов.
ЛИТЕРАТУРА
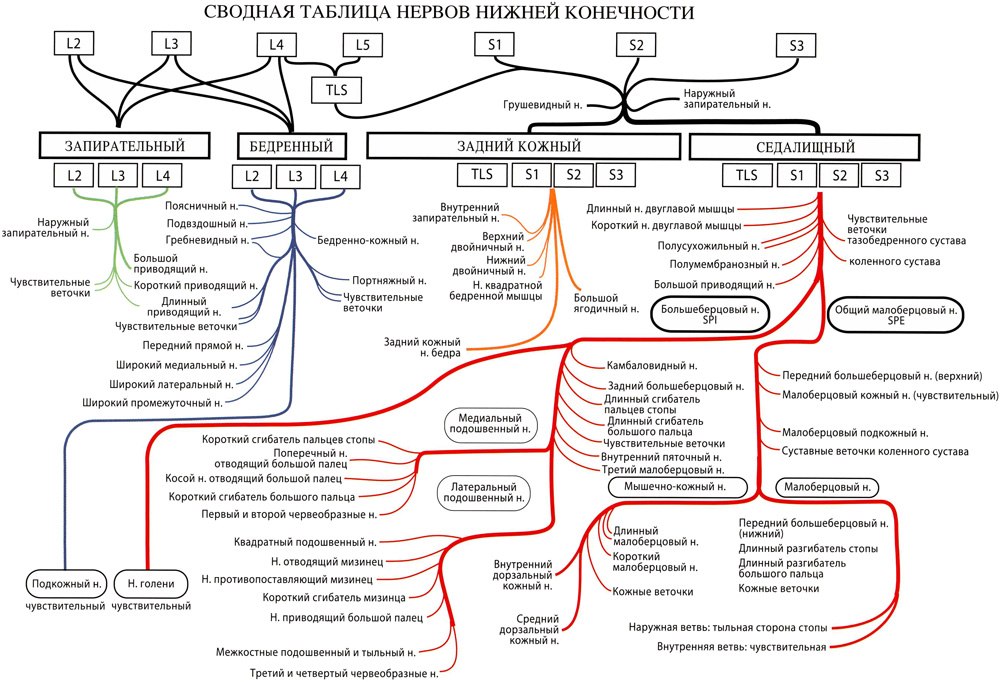
В данной таблице детально представлены разветвления нервов нижней конечности, выходящих из поясничного и крестцового сплетений. Каждый нерв имеет свое название в международной номенклатуре. Существуют различные варианты источников и анастомозов, но в целом можно узнать функции и места воздействия каждого нервного ствола.
ПОЯСНИЧНОЕ НЕРВНОЕ СПЛЕТЕНИЕ
Поясничное сплетение благодаря своим коллатеральным ответвлениям обеспечивает двигательную иннервацию мышц проксимального отдела нижней конечности. Тремя своими корешками на уровне поясничных позвонков L2, L3 и L4 оно дает начало двум главным нервам — бедренному и запирательному.
Он иннервирует практически все мышцы таза и особенно — мышцы передней поверхности бедра: четырехглавую, портняжную, одну из приводящих мышц — длинную приводящую мышцу. Это нерв, разгибающий коленный сустав. Он также содержит чувствительные волокна — очень длинный подкожный нерв (nervus saphenus), обеспечивающий чувствительность передневнутренней поверхности нижней конечности, вплоть до стопы.
Запирательный нерв
Он иннервирует одну-единственную мышцу таза — наружную запирательную мышцу. Однако очень значимо его участие в иннервации приводящих мышц, т.е. это приводящий нерв. Он обеспечивает чувствительность внутренней поверхности бедра.
КРЕСТЦОВОЕ НЕРВНОЕ СПЛЕТЕНИЕ
Крестцовое сплетение состоит из трех первых корешков и имеет обширный анастомоз с поясничным сплетением, образуя пояснично-крестцовый нервный ствол, образованный ответвлениями от нервных узлов четвертого и пятого поясничных позвонков L4, L5. Его коллатеральные ветви участвуют в двигательной иннервации таза, в частности ягодичных мышц. Он образует два больших нервных ствола на задней поверхности бедра — задний кожный нерв бедра и седалищный нерв.
Задний кожный нерв бедра
Он дополняет двигательную иннервацию таза, в частности воздействуя на большую ягодичную мышцу. Таким образом, он является нервом, разгибающим тазобедренный сустав. А также обеспечивает чувствительность задней поверхности бедра и верхней половины голени.
Седалищный нерв
Благодаря своим коллатеральным ответвлениям иннервирует мышцы задней поверхности бедра, т.е. является нервом, сгибающим коленный сустав. Также он иннервирует мышцы внутреннего анатомического отделения бедра, что делает его участником приведения. Он оканчивается двумя большими нервами — большеберцовым и общим малоберцовым.
Большеберцовый нерв (или внутренний подколенный седалищный нерв, SPI)
своими коллатеральными ветками обеспечивает двигательную иннервацию мышц заднего отдела голени. Таким образом, он является разгибателем голеностопного сустава и сгибателем пальцев стопы.
Оканчивается двумя веточками:
медиальный подошвенный нерв;
латеральный подошвенный нерв;
которые делят между собой иннервацию подошвенных мышц для осуществления сгибания и бокового смещения пальцев стопы.
Отходящий от него нерв голени обеспечивает чувствительность задней поверхности голени и подошвы стопы.
Общий малоберцовый нерв (наружный подколенный седалищный нерв, SPE) обеспечивает иннервацию мышц передней и передненаружной поверхности голени и малоберцовых мышц. Таким образом, под его влиянием происходит сгибание и боковое смещение голеностопного сустава, а также разгибание пальцев стопы. Он оканчивается ножным нервом (нервом мышцы, разгибающей пальцы стопы). Это единственная мышца тыльной стороны стопы. Общий малоберцовый нерв обеспечивает чувствительность передней и наружной поверхностей голени. А также тыльной стороны стопы.
«Нижняя конечность. Функциональная анатомия»
А.И. Капанджи
Бедренная кость

Бедренная кость, os femoris, самая длинная и толстая из всех длинных костей скелета человека. В ней различают тело и два эпифиза — проксимальный и дистальный.
Тело бедренной кости, corpus ossis femoris, цилиндрической формы, несколько скручено по оси и изогнуто кпереди. Передняя поверхность тела гладкая. На задней поверхности проходит шероховатая линия, linea aspera, являющаяся местом как начала, так и прикрепления мышц. Она делится на две части: латеральную и медиальную губы. Латеральная губа, labium laterale, в нижней трети кости отклоняется в сторону, направляясь к латеральному мыщелку, condylus lateralis, а в верхней трети переходит в ягодичную бугристость, tuberositas glutea, верхний отдел которой несколько выступает и носит название третьего вертела, trochanter tertius. Медиальная губа, labium mediale, в нижней трети бедра отклоняется в сторону медиального мыщелка, condylus medialis, ограничивая здесь вместе с латеральной губой треугольной формы подколенную поверхность, facies poplitea. Эту поверхность ограничивают по краям вертикально идущие нерезко выраженные медиальная надмыщелковая линия, linea supracondylaris medialis, и латеральная надмыщелковая линия, linea supracondylaris lateralis. Последние как бы являются продолжением дистальных отделов медиальной и латеральной губ и достигают соответствующих надмыщелков. В верхнем отделе медиальная губа продолжается в гребенчатую линию, linea pectinea. Примерно в среднем отделе тела бедренной кости, сбоку от шероховатой линии, находится питательное отверстие, foramen nutricium, — вход в проксимально направленный питательный канал, canalis nutricius.
Верхний, проксимальный, эпифиз бедренной кости, epiphysis proximalis femoris, на границе с телом имеет два шероховатых отростка — большой и малый вертелы. Большой вертел, trochanter major, направлен вверх и назад; он занимает латеральную часть проксимального эпифиза кости. Его наружная поверхность хорошо прощупывается через кожу, а на внутренней поверхности находится вертельная ямка, fossa trochanterica. На передней поверхности бедренной кости от верхушки большого вертела вниз и медиально направляется межвертельная линия, linea intertrochanterica, переходящая в гребенчатую линию. На задней поверхности проксимального эпифиза бедренной кости в таком же направлении проходит межвертельный гребень, crista intertrochanterica, который заканчивается у малого вертела, trochanter minor, располагающегося на заднемедиальной поверхности верхнего конца кости. Остальная часть проксимального эпифиза кости направлена вверх и медиально и носит название шейки бедренной кости, collum ossis femoris, которая заканчивается сферической формы головкой, caput ossis femoris. Шейка бедра несколько сдавлена во фронтальной плоскости. С длинной осью бедра она образует угол, который у женщин приближается к прямому, а у мужчин более тупой. На поверхности головки бедра имеется небольших размеров шероховатая ямка головки бедренной кости, fovea capitis ossis femoris (след прикрепления связки головки бедра).
Нижний, дистальный, эпифиз бедренной кости, epiphysis distalis femoris, утолщен и расширен в поперечном направлении и заканчивается двумя мыщелками: медиальным, condylus medialis, и латеральным, condylus lateralis. Медиальный мыщелок бедра больше латерального. На наружной поверхности латерального мыщелка и внутренней поверхности медиального мыщелка находятся соответственно латеральный и медиальный надмыщелки, epicondylus lateralis et epicondylus mediate. Несколько выше медиального надмыщелка располагается небольшой приводящий бугорок, tuberculum adductorium, — место прикрепления большой приводящей мышцы. Поверхности мыщелков, обращенные одна к другой, отграничены межмыщелковой ямкой, fossa intercondylaris, которая вверху отделена от подколенной поверхности межмыщелковой линией, linea intercondylaris. Поверхность каждого мыщелка гладкая. Передние поверхности мыщелков переходят одна в другую, образуя надколенниковую поверхность, facies patellaris, — место сочленения надколенника с бедренной костью.
* * * Бедренная кость (femur)
Бедренная кость, femur, представляет самую большую и толстую из всех длинных трубчатых костей. Как все подобные кости, она является длинным рычагом движения и имеет соответственно своему развитию диафиз, мета-физы, эпифизы и апофизы. Верхний (проксимальный) конец бедренной кости несет круглую суставную головку, caput femoris (эпифиз), несколько книзу от середины на головке находится небольшая шероховатая ямка, fovea captits femoris,— место прикрепления связки головки бедренной кости. Головка соединена с остальной костью посредством шейки, collum femoris, которая стоит к оси тела бедренной кости под тупым углом (около 114—153°); у женщин в зависимости от большей ширины их таза угол этот приближется к прямому. У места перехода шейки в тело бедренной кости выдаются два костных бугра, называемых вертелами (апофизы). Большой вертел, trochanter major, представляет верхнее окончание тела бедренной кости. На медиальной его поверхности, обращенной к шейке, находится ямка, fossa trochanterica.



Малый вертел, trochanter minor, помещается у нижнего края шейки с медиальной стороны и несколько кзади. Оба вертела соединяются между собой на задней стороне бедренной кости косо идущим гребнем, crista intertrochanterica, и на передней поверхности — linea intertrochanterica. Все эти образования — вертелы, гребень, линия и ямка обусловлены прикреплением мышц.
Тело бедренной кости несколько выгнуто кпереди и имеет трехгранно-закругленную форму; на задней его стороне имеется след прикрепления мышц бедра, linea aspera (шероховатая), состоящая из двух губ — латеральной,labium laterale, и медиальной, labium mediale. Обе губы в проксимальной своей части имеют следы прикрепления соименных мышц, латеральная губа — tuberositas glutea, медиальная — linea pectinea. Внизу губы, расходясь между собой, ограничивают^ на задней поверхности бедра гладкую треугольную площадку, facies poplitea.
Нижний (дистальный) утолщенный конец бедренной кости образует два округлых заворачивающихся назад мыщелка, condylus medialis и condylus lateralis (эпифиз), из которых медиальный больше выдается книзу, чем латеральный. Однако, несмотря на такое неравенство по величине обоих мыщелков, последние располагаются на одном уровне, так как в своем естественном положении бедренная кость стоит косо, причем ее нижний конец располагается ближе к средней линии, чем верхний. С передней стороны суставные поверхности мыщелков переходят друг в друга, образуя небольшую вогнутость в сагиттальном направлении, facies patellaris, так как к ней прилегает своей задней стороной patella при разгибании в коленном суставе. На задней и нижней сторонах мыщелки разделяются глубокой м е ж м ы щ е л-ковой ямкой, fossa intercondylar. Сбоку на каждом мыщелке выше его суставной поверхности находится по шероховатому бугру, называемому epicondylus medialis у медиального мыщелка и epicondylus lateralis у латерального.
Окостенение. На рентгеновских снимках проксимального конца бедренной кости новорожденного виден только диафиз бедра, так как эпифиз, метафиз и апофизы (trochanter major et minor) находятся еще в хрящевой фазе развития.
Рентгенологическая картина дальнейших изменений определяется появлением точки окостенения в головке бедренной кости (эпифиз) на 1-м году, в большом вертеле (апофиз) на 3 —4-м году и в малом вертеле на 9— 14-м году. Сращение же идет в обратном порядке в возрасте от 17 до 19 лет.
Атлас анатомии человека. Академик.ру. 2011.
Анатомия — Артерии нижних конечностей.
Общая подвздошная артерия — на уровне крестцово-подвздошного сочленения она делится на внутреннюю и наружную.
Наружная подвздошная артерия (продолжение Общей подвздошной) – через сосудистую лакуну направляется на бедро, где получила название Бедренная артерия. Ветви наружной подвздошной артерии: — нижняя надчревная артерия, которая идет в толщу влагалища прямой мышцы живота и в области пупка анастомозирует с верхней надчревный артерией — глубокая артерия, огибающая подвздошную кость (только верхнюю наружную подвздошную ость). Анастомозирует с ветвями подвздошно-поясничной артерии.
Внутренняя подвздошная артерия (продолжение Общей подвздошной) — спускается вниз вдоль поясничной мышцы в полость малого таза и у верхнего края большого седалищного отверстия делиться на переднюю и заднюю ветвь. Ветви внутренней подвздошной артерии: а) Пристеночные ветви: Подвздошно-поясничная артерия, Латеральная крестцовая артерия, Запирательная артерия, Нижняя и Верхняя ягодичная артерия. б) Висцеральные ветви: Пупочная артерия, Артерия семявыносящего протока, Маточная артерия, Средняя прямокишечная артерия, Внутренняя половая артерия.
Артерии нижних конечностей. Бедренная артерия (находится в сосудистой лакуне и является продолжение Наружной подвздошной артерии): Проходит под паховой связкой и дальше артерия уходит в Приводящий канал (Приводящий канал образован медиальной широкой мышцей, большой приводящей и мембраной между ними), и покидает его в подколенной ямке.
Сосудистая лакуна отделена от мышечной лакуны, где лежит нерв, серповидным краем широкой фасции бедра. Вверху паховая связка.
Ветви бедренной артерии: — поверхностная надчревная — поверхностная артерия огибающая подвздошную кость — наружная половая артерия — глубокая артерия бедра:
От Глубокой артерии бедра отходят: — Латеральная и Медиальная артерия, огибающая бедренную кость — Сеть прободающих артерия (первая, вторая и третья)
Подколенная артерия (является продолжением Бедренной артерии) — Начинает в приводящем канале и заканчивается межкостной перепонкой, где имеется два отверстия. В области верхнего отверстия артерия делиться на переднюю и заднюю большеберцовую артерию (Нижняя граница подколенной артерии).
От подколенной артерии отходит 5 артерий к коленному суставу: — верхняя латеральная/медиальная средняя коленная артерия — нижняя латеральная/медиальная средняя коленная артерия — средняя коленная артерия!!! — задняя большеберцовая артерия
Передняя и задняя большеберцовая артерия.
Задняя большеберцовая артерия. Идет в голенно-подколенном канале между поверхностными и глубокими мышцами задней поверхности голени. Далее огибает медиальную лодыжку и вдоль короткого ствола сгибателя пальцев.
Отходят артерии: — артерия, огибающая малоберцовую кость — малоберцовая артерия — лодыжковые ветви — пяточные ветви
Передняя большеберцовая артерия. Идет по передней группе мышц голени. Продолжением является артерия тыла стопы. Она анастомозирует с дугообразной артерией, а от нее идет общее пальцевые тыльные артерии и собственно пальцевые. В межпальцевых промежутках идет глубокая артерия.
Отходят артерии: — передняя и задняя большеберцовые возвратные артерии — мышечные ветви — медиальная и латеральная лодыжковые артерии
Анастомозы благодаря котором держим равновесие: — пяточный анастомоз между латеральной и медиальной пяточной артерией — тыльный анастомоз между тыльной артерией стопы и дугообразной — глубокие артерии, которые идут и делают нам вертикальный анастомоз
Верхняя и Нижняя полая вена.
Верхняя полая вена. Складывается из двух плечеголовных вен: Левая и Правая. Подключичная вена + внутрення яремная вена = плечеголовная вена.
Собирает кровь от 4 групп вен: — вен стенок грудной и частично брюшной полостей — вен головы и шеи — вен обеих верхних конечностей
Вены головы и шеи. Внутренняя яремная вена.
Внутричерепные притоки внутренней яремной вены: (синоним венозного оттока головного мозга)
— формирует внутреннюю яремную вену — Синусная вена — это твердая мозговая оболочка которая распустила свои лепестки и прижалась к костям свода черепа. — Диблоические вены — Венозные эмиссарии, или Эмиссарные вены — Верхняя и Нижняя глазные вены — Вены лабиринта Внечерепные притоки внутренней яремной вены: — верхняя щитовидная — лицевая — язычная — глоточная — занижнечелюстная
Наружная яремная вена (повторяет притоки наружной сонной артерии)
Вены верхних конечностей. Нижняя полая вена. Притоки нижней полой вены: а) Париетальный приток нижней полой вены – формируется в стенках брюшной полости и полости таза: — поясничные вены — нижние диафрагмальные вены б) Висцеральный приток нижней полой вены – несут кровь от внутренних органов. — яичковая вена — почечная вена — надпочечниковая вена — печеночная вена
Способность к передвижению является очень важной функцией человеческого тела. Благодаря эволюционному процессу, первоначальные простейшие формы движения за счёт двигательных белков в составе ресничек и жгутиков у микроорганизмов были развиты до сложных механизмов, которые мы можем наблюдать у высших животных. Двигательный аппарат, или костно-мышечная система, представлен пассивным компонентом, костями, и активным — мышцами.
Система скелета формирует каркас, удерживаемый в физиологическом положении за счёт связок и мышц. К этому каркасу прикрепляются также и внутренние органы. У здорового человека кости располагаются симметрично относительно центральной плоскости тела.
Скелет состоит из более чем 200 костей, только 170 из которых парные, что составляет около 15 % от массы тела.
Выделяют два отдела скелета:
- Осевой: позвоночный столб, череп, грудная клетка.
- Добавочный: кости верхних и нижних конечностей.
За счёт сокращения мышц, происходит движение костей друг относительно друга, благодаря этому тело способно производить весь спектр движений, будь то бег или каллиграфия.
Важным будет отметить защитную функцию скелета. Кости черепа образуют полость, в которой головной мозг прекрасно защищён, а спинно-мозговой канал, сформированный позвонками и их отростками, защищает спинной мозг, сохраняя при этом подвижность позвоночника в целом. Грудная клетка предохраняет от повреждений лёгкие и органы средостения, а полость таза — мочеполовые органы.
Скелетная ткань накапливает в себе жизненно важные минералы и некоторые витамины. Таким образом, она выполняет функцию депо некоторых элементов, которые поступят в кровоток в случае необходимости.
Функционирование кости как органа регулируется рядом желез: гонадами (половыми железами), надпочечниками, щитовидной железой и гипофизом.
Хрящевая ткань является промежуточным звеном между соединительной тканью и костной. По сути, мы можем наблюдать постепенное развитие соединительной ткани в хрящ, где требуется функция хряща и дальнейшее постепенное окостенение хряща, где прочности хряща становится недостаточно. Уши и носовые ходы так никогда и не окостеневают.
Во внутриутробном развитии хрящевая ткань составляет около половины от всего скелета и постепенно замещается костной, достигая 2 % к зрелости. Это межпозвоночные диски, хрящи ребер, суставные хрящи, хрящи носа и уха, гортани, трахеи, бронхов. Суставные хрящи и межпозвоночные диски выполняют амортизационную функцию, также хрящевая ткань покрывает соприкасающиеся костные поверхности, что повышает их износоустойчивость.
Поверхность кости покрыта особой тканью, надкостницей, которая состоит из соединительной ткани и плотно сращена с подлежащей костной тканью. Именно за счёт надкостницы происходит рост кости в толщину, её регенерация в случае повреждений, питание кости за счёт широкой сети кровеносных сосудов, а также очищение через лимфатические сосуды. Именно в надкостнице заканчиваются чувствительные нервные окончания, в толще кости нервов нет. Костная ткань в связи со своей функцией имеет очень высокие показатели прочности, так, например, сопротивление на разрыв такое же, как у меди, и в 9 раз больше, чем у свинца. Предельная нагрузка на сжатие близка к показателю чугуна.
Содержание
Классификация костей
Трубчатые кости, соответствуя своему названию, представляют собой продолговатое тело или диафиз и два утолщения на концах, эпифизы. Между эпифизом и диафизами расположены метафизы — зоны роста кости в длину. Метафизы постепенно заканчивают свою деятельность и постепенно окостеневают к возрасту полового созревания, когда рост тела в высоту останавливается. Этот период соответствует примерно 18 годам у девушек и 25 годам у парней. В современном мире существует понятие костного возраста, или истинного возраста, тела, в противовес календарному возрасту. Он определяется на основании стадии окостенения метафизов.
Губчатые кости располагаются в местах с большой осевой нагрузкой, например в телах позвонков. Тело из губчатой ткани покрыто компактной костной тканью снаружи.
Плоские кости выполняют в основном защитную функцию, так, например, лопатка прикрывает заднюю поверхность ребер и подлежащих органов, а тазовые кости служат надёжной защитой для тазовых органов. Как лопатка, так и таз, участвуют в образовании поясов конечностей и их суставов. Мозговой отдел черепа состоит также из плоских костей, которые надёжно защищают головной мозг. Лобные кости настолько прочные, что известны случаи рикошета пули при прямом попадании.
Существует также ряд смешанных костей, которые являются комбинацией различных видов костной ткани, например позвонки.
В костномозговых каналах, которые присутствуют в большинстве трубчатых и плоских, а также в трубчатых костях, находится главный орган кроветворения — костный мозг. В красном костном мозге происходит постепенное созревание клеток крови из предшественников, так называемых стволовых клеток. Жёлтый костный мозг есть постепенное обратное развитие красного костного мозга до жировой ткани с редкими островками, ещё выполняющими функцию.
Система соединений костей
Костно-мышечная система, благодаря системе различных межкостных соединений, а также благодаря мышцам, которые, сокращаясь, изменяют положение костей друг относительно друга, выполняет опорную и двигательную функции. В зависимости от выполняемой функции, разнится и характер соединения.
Выделяют следующие типы соединений:
- непрерывные,
- полусуставы, или симфизы,
- прерывные, или суставы.
Непрерывные представляют собой плотные, почти неподвижные соединения, такие, как например, швы черепа. В зависимости от материала шва, выделяют фиброзные, хрящевые и костные соединения.
Симфизы отличаются от непрерывных хрящевых соединений только наличием узкой полости в центре соединения. В симфизе допускается несколько большая подвижность. Так, например, в процессе родов, при несоответствии размеров головки плода размерам малого таза, возможно небольшое расхождение костей лобкового симфиза.
Суставы являются наиболее сложным соединением. Кости, участвующие в образовании сустава, обычно имеют схожие по форме поверхности, так, например, тазовая кость имеет шаровидную головку, которая сочленяется с полулунным вдавлением вертлужной впадины и вертлужной губой. Для того чтобы такое соединения было долговечным при постоянной подвижности, эволюция предусмотрела более мягкое, хрящевое покрытие соединяющихся поверхностей и систему постоянной смазки и питания суставного хряща в виде синовиальной жидкости. Синовиальная жидкость продуцируется капсулой сустава, которая плотно приращена к надкостнице выше и ниже соединения. Капсула также регулирует объём суставной полости и выполняет изолирующую функцию, кровь через кровеносные сосуды поступает в капсулу, а в полость сустава поступает уже только самое необходимое из крови — синовиальная жидкость. В некоторых суставах для лучшего соответствия суставных поверхностей присутствуют дополнительные образования, например, диски между позвонками или мениски в коленном суставе. Так же сложные суставы, вроде коленного, укрепляются дополнительными внутрисуставными связками.
Для удобства классификации движений в суставах принята система из трёх плоскостей. Фронтальная — проходит через центральную ось сверху вниз и параллельна линии, проходящей через глаза. Сагиттальная —перпендикулярна фронтальной. «Сагитта» переводится как стрела. Продольная, или горизонтальная, плоскость — проходит параллельно земле, если, конечно, объект стоит. Сгибание и разгибание происходит во фронтальной плоскости. Приведение и отведение — в сагиттальной. Далее кость может осуществлять вращение относительно своей продольной оси.
Некоторые суставы способны на более сложные движения, в нескольких плоскостях сразу, поэтому их называют многоосными.
На нашем сайте представлена подробная статья о строении скелета позвоночника, здесь же мы подробно рассмотрим кости и соединения костей конечностей.
Кости и соединения костей конечностей
В ходе эволюционного развития и постепенного перехода от ходьбы на четвереньках к прямохождению, развитие верхних и нижних конечностей пошло разными путями. При этом мы по-прежнему видим некоторые сходства, примерно одинаковое количество входящих в скелет костей, а также деление на подобные сегменты. Так, например, принято выделять пояс конечности, ближний к телу проксимальный сегмент, представленный одной костью, средний участок из двух костей и дистальный, отдалённый отдел конечности, состоящий из множества костей.
Рука более свободно прикреплена к телу, способна совершать более тонкие и сложные движения, суставы более подвижные. Нога — напротив, имеет более массивное строение, пояс закреплён менее подвижно, суставы имеют меньше степеней свободы. Очевидно, что верхние и нижние конечности приобрели уникальное строение, наилучшим образом подходящее для выполняемой функции.
Верхняя конечность
Верхняя конечность, в отличие от нижней, в меньшей степени испытывает нагрузку на сдавление, но в большей — на растяжение. В связи с этим, скелет более легкий, пояс конечности закреплён подвижно и представлен двумя костями: ключицей и лопаткой.
Ключица расположена на передней поверхности грудной клетки на уровне первых рёбер. Верхний край грудины имеет суставные поверхности для присоединения грудинного края ключицы. Далее, изгибаясь в форме сильно растянутой латинской буквы S, ключица продолжается в акромиальный край, который соединяется с акромиальным отростком лопатки, образуя сустав.
Лопатка расположена на задней поверхности грудной клетки, имеет трёхгранную форму. Внутренняя поверхность служит для прикрепления мышц, внешняя также выступает местом мышечной фиксации, для этого даже существует специальный вырост, кость лопатки, продолжающаяся в акромиальный отросток. Также и внешний угол лопатки сверху продолжается в крыловидный отросток. Внешний край лопатки несёт суставную поверхность для соединения с головкой плечевой кости.
Кости свободной части верхней конечности
Рука разделена на три сегмента: плечо, скелет которого имеет одну плечевую кость, предплечье, состоящее из плечевой и локтевой кости и кисти, которая в свою очередь разделяется на запястье, пястье и фаланги пальцев.
Плечевая кость трубчатая и длинная, сверху соединяется с лопаткой, а снизу — с локтевой и лучевой костями. Суставная поверхность верхнего края — это шаровидная головка, соединённая с телом кости под углом посредством шейки.
Для образования локтевого сустава нижний край плечевой кости имеет суставную поверхность в виде блока. Выше суставной поверхности есть ямки, образовавшиеся от соприкосновения с шиловидными отростками костей предплечья в крайних положениях сустава. Эти ямки ограничивают сустав от переразгибания.
Локтевая кость в совокупности с лучевой костью представляет скелет предплечья. Верхний край локтевой кости с внутренней стороны имеет суставную поверхность для соединения с головкой лучевой кости. Нижний край — напротив, представлен головкой и соединяется с суставной поверхностью нижнего края лучевой кости с внешней стороны. Вместе эти две кости соединяются сверху с блоком плечевой кости, образуя локтевой сустав. Снизу предплечье продолжается в кисть с образованием лучезапястного сустава. В предплечье возможно движение типа скручивания, осуществляющееся за счет вращения костей относительно друг друга и их скрещивания в крайней точке. Такое скручивание называется пронация и супинация, легко запомнить выражение: «суп наливаю» (кисть поворачивается ладонью вверх) — «суп проливаю» (кисть поворачивается ладонью вниз).
Кисть состоит из трёх отделов: запястья, пястья и пальцев, соединённых между собой большим количеством суставов и связок, что позволяет осуществлять широчайший спектр движений.
Нижняя конечность
Как и в случае с верхней конечностью, нижняя конечность прикрепляется к так называемому поясу нижней конечности. В отличие от верхней конечности, пояс нижней более массивный и фиксированный. Седалищная, подвздошная и лобковые кости, соединяясь, образуют тазовую кость. Три кости сходятся своими углами в области вертлужной впадины — места прикрепления бедренной кости с образованием тазобедренного сустава. Две тазовые кости спереди соединяются посредством лобкового симфиза, а сзади образуют соединение с крестцом.
Женский таз шире и короче, кости тоньше, а все его размеры больше, чем у мужчин. Также отличается угол образующийся соединением лобковых костей, у мужчин он острый (70-75°), у женщин — прямой (90-100°). Нижнее отверстие женского таза шире. Также женский таз чуть сильнее наклонён вперёд относительно горизонтальной плоскости. Это связано с различием угла, под которым шейка бедренной кости отходит от тела.
Все эти отличия связаны с детородной функцией у женщин и становятся заметны начиная с 8-летнего возраста.
Кости свободной части нижней конечности
Свободная нижняя конечность разделена на три сегмента, проксимальный представлен бедренной костью, средний — большеберцовой и малоберцовой костями, стопа состоит из 26 костей.
Бедренная кость — самая крупная трубчатая кость в теле. Головка бедренной кости присоединяется к телу кости посредством шейки, которая расположена под различным углом у мужчин (130°) и у женщин (100°). Женская походка с раскачиванием бёдер связана как раз с этим отличием.
Нижний эпифиз бедренной кости сложно устроен. На нём выделяют два мыщелка, разделённых межмыщелковой ямкой.
Надколенник — сесамовидная кость, расположенная в толще сухожилия четырёхглавой мышцы бедра. Защищает коленный сустав спереди.
Большеберцовая кость — трубчатая кость, верхний эпифиз участвует в образовании коленного сустава, нижний — голеностопного. На верхнем эпифизе выделяются два мыщелка и возвышение между ними. Также с внешней стороны образована суставная поверхность для сочленения с малоберцовой костью. Суставная поверхность нижнего края бедренной кости, верхнего края большеберцовой кости и внутренняя поверхность надколенника формируют коленный сустав. Пространство между костями для лучшей амортизации занимают хрящевые мениски, а также присутствуют крестообразные связки для повышения стабильности. Коленный сустав самый крупный и самый сложный в теле.
Малоберцовая кость — тонкая длинная трубчатая кость. Сверху и снизу соединяется с большеберцовой костью малоподвижными соединениями. Движения типа скручивания в нижней конечности происходят в основном за счёт вращения в тазобедренном суставе. Большеберцовая и малоберцовые кости и отходящие от них лодыжки образуют своего рода углубление, в которое входит блок таранной кости. Лодыжки в данном случае ограничивают оси движения сустава до одной, вперёд и назад.
Кости стопы
Стопа отличается от кисти наибольшим образом. Отсутствие необходимости хватательной функции в ходе эволюционного развития укоротило пальцы и привело большой палец в один ряд к остальным, это поспособствовало более равномерному распределению нагрузки. В связи с тем, что вышележащие суставы могут быть повреждены при резком воздействии вдоль вертикальной оси, стопа приобрела сводчатое строение, что значительно улучшило травмобезопасность при движении. Стопа сводчатого строения это уникальный продукт эволюции, встречающийся только у людей. Сводчатое строение удерживается за счёт сухожилий и мышц. Важно отметить, что помимо продольного, проходящего от пятки к пальцам, есть ещё и поперечный свод, проходящий от подушки возвышения мизинца к возвышению большого пальца.
Здоровая стопа опирается в основном на наружный край и возвышения первого и пятого пальцев.
В случае, если по какой-то причине сначала уплощается поперечный свод, что может вообще остаться незамеченным, а затем и продольный, кости стопы смещаются от естественного положения. Такое изменение на уровне фундамента человеческого тела вызывает серьёзные изменения во всех вышерасположенных суставах, вплоть до шейного отдела позвоночника.
Плоскостопие может стать одной из причин нарушения функции суставов, тазовых органов, органов брюшной и грудной полости. В связи с этим, абсолютно каждому человеку рекомендуется проводить профилактику. Так, например, ходьба босиком, контрастный душ и любые общеукрепляющие упражнения позволят держать стопу в тонусе.
Особое внимание следует уделить своду стопы при беременности, так как происходит физиологически нормальная прибавка в весе, что является стрессовым фактором для пассивных и активных формирователей свода.